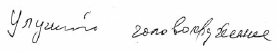167 8 другие уточненные поражения сосудов головного мозга
Хроническая ишемия мозга
Общая информация
Краткое описание
В понятие «хроническая ишемия головного мозга» входят: «дисциркуляторная энцефалопатия», «хроническая ишемическая болезнь мозга», «сосудистая энцефалопатия», «цереброваскулярная недостаточность», «атеросклеротическая энцефалопатия». Из вышеперечисленных названий наиболее часто в современной медицине встречается термин «дисциркуляторная энцефалопатия» 5
Категория пациентов: взрослые.
Пользователи протокола: невропатолог, терапевт, врач общей практики (семейный врач), врач скорой и неотложной медицинской помощи, психотерапевт, логопед, физиотерапевт, врач по лечебной физкультуре и спорту, психолог, социальный работник с высшим образованием, социальный работник со средним образованием, фельдшер.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
— определение гликолизированной глюкозы.
— УЗДГ сосудов головного мозга и брахиоцефального ствола.
— сенсорные нарушения (зрительные, слуховые и пр.).
— пароксизмальные состояния (при недостаточности кровообращения в бассейне вертебробазилярной системы).
— Рентгенография органов грудной клетки (2 проекции): изменение конфигурации сердца при клапанных пороках, расширение границ сердца при наличии гипертрофической и дилатационной кардиомиопатии, наличие легочных осложнений (застойная, аспирационная пневмония, тромбоэмболия и др.).
Дифференциальный диагноз
Дифференциальный диагноз:
Лечение
2) Диета: стол № 10 (ограничение соли, жидкости).
— глицин, 20 мг/кг массы тела (в среднем 1-2 г/сутки) сублингвально в течение 7-14 дней
— толперизона гидрохлорид, 50-150 мг 2 раза в сутки длительно (под контролем АД).
Купирование эпилептического припадка или эпилептического статуса проводится согласно клиническому протоколу «Эпилепсия. Эпилептический статус».
— винпоцетин – 5-10 мг в таблетках 3 раза в день/сутки; Таблетки 5,10 мг, ампулы по 2 мл.;
— ницерголин – по 10 мг в таблетках 3 раза в день в сутки, таблетки; ампулы 5 мг, таблетки по 5, 10 мг.;
— бенциклана фумарат – в/в медленно 50-100 мг/сутки, ампулы; по 100 мг 2 раза/сут в течение 2-3 месяцев, таблетки. Ампулы по 2 мл, таблетки по 100 мг.
Купирование эпилептического припадка или эпилептического статуса проводится согласно клиническому протоколу «Эпилепсия. Эпилептический статус».
— габапентин – капсулы по 100, 300, 400 мг.
— Толперизон – таблетки по 50 мг.
Медикаментозное лечение, оказываемое на этапе скорой неотложной помощи:
— Эпилептические припадки (смотрите клинический протокол «Эпилепсия», «Эпилептический статус»).
Применение специальной системы упражнений для восстановления нарушенных двигательных функций и формирование компенсаторного стереотипа.
Постоянная стимуляция двигательной и умственной деятельности.
— Санитарная просветительная работа, направленная на образовательные, агитационные и пропагандистские мероприятия, формирующие здоровый образ жизни.
Современный подход к диагностике и лечению хронической ишемии мозга
Д.м.н. С.П. Маркин
Воронежская государственная медицинская академия им. Н.Н. Бурденко
В последние годы в мире наблюдается постарение населения, прежде всего за счет снижения рождаемости. По образному выражению В. Коняхина, «молодые приходят и уходят, а старики остаются». Так, в 2000 г во всем мире в возрасте старше 65 лет было около 400 млн человек. Тем не менее ожидается, что к 2025 г эта возрастная группа увеличится до 800 млн.
Изменения со стороны нервной системы занимают ведущее место среди данного контингента людей. При этом наиболее часто встречаются поражения сосудов головного мозга, приводящие к его ишемии, т.е. развитию дисциркуляторной энцефалопатии (ДЭ).
В современной классификации МКБ-10 отсутствует термин «дисциркуляторная энцефалопатия». Вместо прежнего диагноза рекомендуется использовать следующие шифры заболеваний:
167.2 Церебральный атеросклероз
167.3 Прогрессирующая сосудистая лейкоэнцефалопатия
167.4 Гипертензивная энцефалопатия
167.8 Другие уточненные поражения сосудов мозга.
Однако, термин «дисциркуляторная энцефалопатия» традиционно используется среди неврологов в нашей стране. ДЭ представляет собой гетерогенное состояние, которое может иметь различную этиологию. Наибольшее этиологическое значение в развитии ДЭ имеют:
— атеросклероз (атеросклеротическая ДЭ);
— артериальная гипертония (гипертоническая ДЭ);
— их сочетание (смешанная ДЭ).
При атеросклеротической ДЭ преобладает поражение крупных магистральных и внутричерепных сосудов (стеноз). При этом в начальных стадиях заболевания выявляются стенозирующие изменения одного (реже двух) магистральных сосудов, в то время как в развитых стадиях процесса нередко оказываются измененными большинство (или все) магистральные артерии головы. Снижение кровотока возникает при гемодинамически значимом стенозе (сужение 70-75% площади просвета артерии) и далее нарастает пропорционально степени сужения. Вместе с этим важнейшую роль в механизмах компенсации мозгового кровообращения играет состояние внутричерепных сосудов (развитие сети коллатерального кровообращения).
При гипертонической ДЭ основные патологические процессы наблюдаются в более мелких ветвях сосудистой системы головного мозга (перфорирующих артериях) в виде липогиалиноза и фибриноидного некроза.
Основные патогенетические механизмы развития ДЭ:
— хроническая ишемия;
— «незавершенный инсульт»;
— завершенный инсульт [2].
Основные морфологические изменения при ДЭ:
— очаговые изменения головного мозга (постишемические кисты вследствие перенесенного лакунарного инсульта);
— диффузные изменения белого вещества (лейкоареоз);
— церебральная атрофия (коры больших полушарий и гиппокампа) [1].
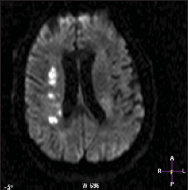
Рис. 1. Множественные лакунарные очаги в бассейне правой средней мозговой артерии, по данным МРТ головного мозга
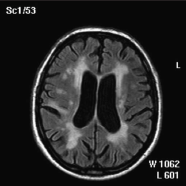
Лейкоареоз визуализируется в виде двусторонних очаговых или диффузных областей пониженной плотности в белом веществе при компьютерной томографии и Т1-взвешенных изображениях на магнитно-резонансной томографии, или в виде областей повышенной плотности на Т2-взвешенных изображениях при магнитно-резонансной томографии [Pantoni L. et al., 1997] (рис. 2).
Рис. 2. Выраженный лейкоареоз
В клинической картине ДЭ выделяют ряд основных синдромов:
— вестибулярно-атактический (головокружение, пошатывание, неустойчивость при ходьбе);
— пирамидный (оживление сухожильных рефлексов с расширением рефлексогенных зон, анизорефлексия, иногда клонусы стоп);
— амиостатический (дрожание головы, пальцев рук, гипомимия, мышечная ригидность, замедленность движений);
— псевдобульбарный (нечеткость речи, «насильственный» смех и плач, поперхивание при глотании);
— психопатологический (депрессия, нарушение когнитивных функций).
При этом ведущую роль играет поражение вестибулярных ядер ствола или вестибуло-мозжечковых связей. Определенное значение имеет так называемый периферический компонент, обусловленный атеросклеротическим поражением сосудов внутреннего уха.
Двигательные нарушения в пожилом возрасте (до 40% случаев) обусловлены поражением лобных долей и их связей с подкорковыми образованиями.
Основные двигательные нарушения у пожилых:
— «лобное нарушение ходьбы» (лобная дисбазия);
— «лобное нарушение равновесия» (лобная астазия);
— «подкорковое нарушение равновесия» (субкортикальная астазия);
— нарушение инициации ходьбы;
— «осторожная» (или неуверенная) ходьба [3].
Двигательные нарушения часто сопровождаются падениями. По данным ряда исследователей, падения хотя бы один раз в течение года отмечаются у 30% лиц в возрасте 65 лет и старше, при этом примерно в половине случаев это случается более одного раза в год. Вероятность падений усиливается при наличии нарушений когнитивных функций, депрессии, а также приеме пациентами антидепрессантов, транквилизаторов бензодиазепинового ряда, гипотензивных средств.
Распространенность депрессии среди больных с ДЭ (по данным исследования «Компас») составляет более 50% (при этом треть пациентов имеет выраженные депрессивные расстройства).
Особенности клинической картины депрессии у пожилых:
— преобладание соматических симптомов депрессии над психическими;
— выраженное нарушение витальных функций, особенно сна;
— маской психических симптомов депрессии могут выступать тревога, раздражительность, «ворчливость», которые окружающими часто рассматриваются как особенности пожилого возраста;
— когнитивные симптомы депрессии часто оцениваются в рамках старческой забывчивости;
— значительные колебания симптоматики;
— неполное соответствие критериям депрессивного эпизода (отдельные симптомы депрессии);
— тесная связь между обострениями соматического заболевания и депрессии;
— наличие общих симптомов депрессии и соматического заболевания.
Основные проявления нарушений сна у пожилых:
— упорные жалобы на бессонницу;
— постоянные трудности засыпания;
— поверхностный и прерывистый сон;
— наличие ярких, множественных сновидений, нередко тягостного содержания;
— ранние пробуждения;
— ощущение тревожного беспокойства при пробуждениях;
— затруднение или невозможность уснуть вновь;
— отсутствие ощущение отдыха от сна.
Когнитивные нарушения при депрессии обусловлены перераспределением внимания, пониженной самооценкой и медиаторными нарушениями. Для расстройства когнитивных функций при депрессии характерно:
— острое/подострое начало заболевания;
— быстрое прогрессирование симптомов;
— указания на предшествующую психическую патологию;
— настойчивые жалобы на снижение интеллектуальных способностей;
— отсутствие усилия при выполнении тестов («не знаю»);
— вариабельность выполнения тестов;
— привлечение внимания улучшает выполнение тестов;
— память на недавние и отдаленные события страдает в одинаковой степени.
Однако при депрессии субъективная оценка когнитивных способностей и степень социальной дезадаптации, как правило, не соответствуют объективным данным тестирования когнитивных функций. Уменьшение выраженности эмоциональных нарушений приводит к регрессу связанных с депрессией когнитивных расстройств. Тем не менее в результате многочисленных исследований области гиппокампа у больных с большим депрессивным расстройством накоплены доказательные данные о том, что при депрессии происходит его атрофия. Недавно появились даже сообщения об атрофии гиппокампа после первого депрессивного эпизода [Ж.П. Олье, Франция, 2007]. Кроме того, по мнению чикагских специалистов из Rush Alzheimers Disease Centre, затянувшаяся депрессия может стать причиной развития болезни Альцгеймера. Так, с каждым новым признаком депрессии вероятность развития болезни Альцгеймера увеличивается на 20%.
Умеренные когнитивные расстройства (УКР) при ДЭ (по данным исследования «Прометей») встречается в 56% случаев. О связи выявляющегося у больного умеренных когнитивных расстройств с ДЭ могут свидетельствовать:
— преобладание регуляторных когнитивных нарушений, связанных с дисфункцией лобных долей (нарушение планирования, организации и контроля деятельности, снижение речевой активности, умеренное вторичное ослабление памяти при относительно сохранном узнавании);
— сочетание когнитивных нарушений с аффективными нарушениями (апатией, депрессией, раздражительностью), а также очаговыми неврологическими симптомами, в том числе свидетельствующими о страдании глубинных отделов мозга (дизартрия, нарушения ходьбы и постуральной устойчивости, экстрапирамидные знаки, нейрогенные нарушения мочеиспускания).
В таблице 1 представлена сравнительная характеристика УКР «альцгеймеровского типа» и ДЭ с УКР [4].
Таблица 1. Отличительные характеристики УКР альцгеймеровского типа и ДЭ с УКР
| Признаки | УКР альцгеймеровского типа | ДЭ с УКР |
| Сосудистые факторы риска (артериальная гипертензия, сахарный диабет, ожирение и т.д.) | ± | ++ |
| Признаки цереброваскулярного заболевания (ТИА или инсульт в анамнезе, стеноз сонных артерий и т.д.) | ± | ++ |
| Течение | Прогредиентное (возможны периоды плато) | Вариабельное |
| Нейропсихологическое исследование | Преобладают нарушения памяти (дисфункция гиппокампа) | Преобладают нарушения внимания и регуляторных функций (лобная дисфункция) |
| Аффективные нарушения | ± | + |
| Двигательные нарушения (нарушения ходьбы, псевдобульбарный синдром, экстрапирамидные или пирамидные знаки) | ± | ++ |
| Нейрогенные нарушения мочеиспускания | — | + |
| Данные МРТ атрофия гиппокампа множественные очаги/лейкоареоз | + ± | ± ++ |
УКР у пациентов с диффузным поражением белого вещества появляются тогда, когда их объем превысит 10% объема белого вещества полушарий. Однако в течение 5 лет 70-80% пациентов с умеренными когнитивными расстройствами «переходят» в группу больных с деменцией. При этом наличие «немых» инфарктов, особенно множественных, ассоциируется с общим ухудшением когнитивной деятельности и более чем в 2 раза увеличивает риск развития деменции в последующие несколько лет.
ДЭ является ведущей причиной развития сосудистой деменции. Так, в структуре сосудистой деменции 67% составляет деменция вследствие заболевания мелких сосудов (субкортикальная деменция, лакунарный статус, сенильная деменция бинсвангеровского типа). При таком варианте деменции когнитивные нарушения могут непрерывно прогрессировать с эпизодами резкого ухудшения вследствие инсультов. На этапе деменции пациенты частично или полностью зависимы от окружающих. Наиболее наглядно снижение качества жизни пациентов с деменцией можно проследить, анализируя работы известных художников, страдавших деменцией. На рисунке 3 представлены ранние работы американского художника Вильяма де Кунинга (1904-1997), который был мастером абстрактного искусства. В 80-х годах ему ставят диагноз «деменция», что нашло отражение в работах под общим названием «Без названия». На рисунке 4 представлены картины, написанные художником на стадии деменции.
Рис. 3. Ранние работы де Кунинга («Женщины»)
Рис. 4. Последние работы де Кунинга («Без названия»)
Основные клинические проявления сосудистой деменции (по Т. Erkinjuntti (1997) с измен.)
Течение заболевания:
— относительно внезапное начало (дни, недели) когнитивных нарушений;
— частое ступенеобразное прогрессирование (некоторое улучшение после эпизода ухудшения) и флюктуирующее течение (т.е. различия в состоянии больных в разные дни) когнитивных нарушений;
— в некоторых случаях (20-40%) более незаметное и прогрессирующее течение.
Неврологические/психиатрические симптомы
— выявляемая в неврологическом статусе симптоматика указывает на очаговое поражение головного мозга на начальных стадиях заболевания (легкий двигательный дефект, нарушения координации и др.);
— бульбарная симптоматика (включая дизартрию и дисфагию);
— нарушения ходьбы (гемипаретическая и др.);
— неустойчивость и частые, ничем не спровоцированные падения;
— учащенное мочеиспускание и недержание мочи;
— замедление психомоторных функций, нарушение исполнительных функций;
— эмоциональная лабильность (насильственный плач и др.);
— сохранность личности и интуиции в легких и умеренно тяжелых случаях;
— аффективные нарушения (депрессия, тревожность, аффективная лабильность).
Сопутствующие заболевания
Наличие в анамнезе сердечно-сосудистых заболеваний (не во всех случаях): артериальной гипертензии, ишемической болезни сердца.
По мере прогрессирования ДЭ количество жалоб пациентов значительно уменьшается, что обусловлено снижением критики больных к своему состоянию. Сохраняются в основном жалобы на неустойчивость при ходьбе, шум и тяжесть в голове, нарушение сна. При этом возрастает выраженность социальной дезадаптации. На рисунке 5 представлен фрагмент записи жалоб больного Б., 59 лет, страдающего ДЭ 3 степени [6].
Рис. 5. Жалоба больного Б., 59 лет, с ДЭ 3 степени
Критерии диагностики ДЭ:
— объективно выявляемые нейропсихологические и/или неврологические симптомы;
— признаки цереброваскулярного заболевания, включающие факторы риска и/или инструментально подтвержденные признаки поражения мозговых сосудов (например, данные УЗИ) и/или вещества мозга (данные КТ/МРТ);
— наличие причинно-следственной связи между сосудистым поражением мозга и клинической картиной;
— отсутствие признаков других заболеваний, способных объяснить клиническую картину.
О.С. Левиным (2006) разработаны диагностические критерии на основе данных КТ и МРТ различных стадий дисциркуляторной энцефалопатии (табл. 2).
Таблица 2. Нейровизуализационные изменения при ДЭ
| Стадии типы изменений | 1-я стадия | 2-я стадия | 3-я стадия |
| Лейкоареоз | |||
| тип | Перивентрикулярный и/или пунктирный субкортикальный | Пятнистый, частично сливающийся субкортикальный | Сливающийся субкортикальный |
| ширина | Менее 10 мм | Более 10 мм | Более 20 мм |
| Лакуны | |||
| число | 2-5 | 3-5 | Более 5 |
| Территориальные инфаркты | |||
| число | 0-1 | 2-3 | Более 3 |
| площадь | Не более 1/8 полушарий | Не более 1/4 полушарий | не менее 1/4 полушарий |
| (диаметр) | (до 10 мм) | (до 25 мм) | (>25 мм) |
| Атрофия головного мозга | ± | +/++ | ++/+++ |
Принципы лечения ДЭ:
1) действие на сосудистые факторы (коррекция артериального давления, профилактика ОНМК);
2) восстановление мозгового кровотока, улучшение церебрального метаболизма;
3) улучшение и стабилизация когнитивных функций;
4) коррекция других клинических проявлений заболевания.
Одним из наиболее перспективных подходов в терапии ДЭ является назначение комбинированных препаратов, обладающих полимодальным действием (антигипоксическое, метаболическое (ноотропное) и сосудорасширяющее). В последнее время для этих целей широко используется препарат Омарон , содержащий 400 мг пирацетама и 25 мг циннаризина.
Механизм действия пирацетама многообразен. Одной из теорий, объясняющей множество эффектов пирацетама, является мембранная. Согласно ей, эффекты пирацетама могут быть результатом восстановления текучести мембран (а она уменьшается с возрастом):
— специфическое взаимодействие с мембраной клетки;
— восстановление структуры мембран;
— восстановление жидкостных свойств мембран клеток;
— нормализация функции мембраной клеток.
Принято выделять два основных направления действия пирацетама: нейрональное и сосудистое [Muller W.E., 1997]. Нейрональный эффект реализуется благодаря улучшению метаболических процессов вследствие оптимизации потребления кислорода и утилизации глюкозы. Доказано, что пирацетам взаимодействует с системой трансмиттеров, оказывая модулирующее действие. Совершенствование нейронального эффекта облегчает когнитивные процессы. В ряде исследований [Mindus P. et al., 1976; Israel L. et al., 1994] с двойным слепым контролем было установлено, что применение пирацетама значительно повышает высшие психические функции не только в условиях так называемого физиологического старения, но и у пациентов с психоорганическим синдромом при сенильной инволюции. Кроме этого, в последние годы появились работы [Tsolaki M., 2001; Muller W., 2006], подтверждающие эффективность пирацетама на ранней стадии болезни Альцгеймера.
Сосудистый эффект пирацетама проявляется за счет его влияния на микроциркуляцию и клетки крови: уменьшение агрегации тромбоцитов, увеличение деформируемости эритроцитов. Вследствие этого пирацетам проявляет антитромботическое действие и существенно улучшает реологические свойства крови, что, в свою очередь, является основой для нормализации нарушенного мозгового кровообращения.
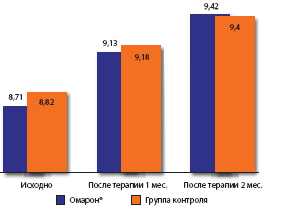
В многоцентровом (5 клинических центров Российской Федерации) открытом рандомизированном исследовании, включавшем 90 больных, перенесших инсульт (давностью от 1 месяца до 1 года), сравнивали эффективность и переносимость омарона (по 1 таблетке 3 раза в день) в сочетании с базовой терапией (гипотензивные препараты, дезагреганты и статины) при применении в течение 2 мес. по сравнению с базисной терапией [7].
Результаты исследования показали, что в группе терапии препаратом омарон уже через месяц лечения отмечено достоверное улучшение всех когнитивных функций. Улучшение было наиболее значительным через два месяца лечения. В контрольной же группе динамика была гораздо менее выраженной. Так, в качестве примера ниже представлены результаты выполнения тестов запоминания 5 слов и рисования часов (рис. 6, 7).
Рис. 6. Динамика показателей теста запоминания 5 слов
Рис. 7. Динамика показателей теста рисования часов (баллы)
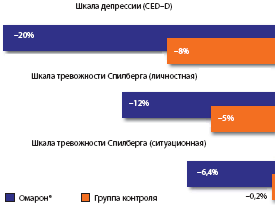
Кроме того, в группе лечения омароном отмечено достоверное уменьшение выраженности депрессивных и тревожных расстройств (рис. 8).
Рис. 8. Динамика показателей шкалы депрессии и тревоги
В ходе исследования установлены хорошая переносимость омарона, отсутствие побочных эффектов при его комбинации с другими лекарственными средствами, которые используются для профилактики повторного инсульта, а также отсутствие влияния омарона на показатели системной гемодинамики.
Хроническая ишемия мозга
Общая информация
Краткое описание
В понятие «хроническая ишемия головного мозга» входят: «дисциркуляторная энцефалопатия», «хроническая ишемическая болезнь мозга», «сосудистая энцефалопатия», «цереброваскулярная недостаточность», «атеросклеротическая энцефалопатия». Из вышеперечисленных названий наиболее часто в современной медицине встречается термин «дисциркуляторная энцефалопатия» 4
Название протокола: Хроническая ишемия мозга
Код протокола:
Код(ы) МКБ-10:
I 67. Другие цереброваскулярные болезни
I 67.2 Церебральный атеросклероз
I 67.3 Прогрессирующая сосудистая лейкоэнцефалопатия (болезнь Бинсвангера)
I 67.5 Болезнь Мойа-мойа
I 67.8 Ишемия мозга (хроническая)
I 67.9 Цереброваскулярная болезнь неуточненная
Сокращения, используемые в протоколе:
АГ – артериальная гипертония
АД – артериальное давление
АВА – артериовенозная аневризма
АВМ – артериовенозная мальформация
АЛаТ – аланинаминотрансфераза
АСаТ – аспартатаминотрансфераза
БА – бронхиальная астма
ВОП – врач общей практики
ГБО – гипербарическая оксигенация
ГЭБ – гематоэнцефалический барьер
ДС – дуплексное сканирование
ЖКТ – желудочно-кишечный тракт
ИБС – ишемическая болезнь сердца
КТ – компьютерная томография
ЛПНП – липопротеиды низкой плотности
ЛПВП – липопротеиды высокой плотности
МДП – маниакально-депрессивный психоз
МНО – международное нормализированное отношение
МРТ – магнитная резонансная томография
МРА – магнитная резонансная ангиография
НПНКМ – начальные проявления недостаточности кровоснабжения мозга
ОГЭ – острая гипертоническая энцефалопатия
ОНМК – острое нарушение мозгового кровообращения
ПНМК – преходящие нарушения мозгового кровообращения
ПСТ – противосудорожная терапия
ПТИ – протромбиновый индекс
ПЭТ – позитронно-эмиссионная томография
ПМСП – первичная медико-санитарная помощь
СОЭ – скорость оседания эритроцитов
САК – субарахноидальное кровоизлияние
СКВ – системная красная волчанка
ССС – сердечно-сосудистая система
УЗДГ – ультразвуковая допплерография
УЗИ – ультразвуковое исследование
ФЭГДС – фиброэзофагогастродуоденоскопия
ХИМ – хроническая ишемия мозга
ЦДК – цветное дуплексное картирование
ЧМН – черепно-мозговые нервы
ЭКГ – электрокардиография
ЭхоКГ – эхокардиография
ЭМГ – электромиография
ЭЭГ – электроэнцефалография
Дата пересмотра протокола: 2015 год.
Категория пациентов: взрослые с хронической ишемией мозга.
Пользователи протокола: невропатолог, терапевт, врач общей практики (семейный врач), врач скорой и неотложной медицинской помощи, психотерапевт, логопед, физиотерапевт, врач по лечебной физкультуре и спорту, психолог, социальный работник с высшим образованием, социальный работник со средним образованием, фельдшер.
Оценка на степень доказательности приводимых рекомендаций.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортных или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты, которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
| GPP | Наилучшая фармацевтическая практика. |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Клиническая классификация.
Классификация ХИМ (Гусев Е.И., Скворцова В.И. (2012 г.):
По основному клиническому синдрому:
· с диффузной цереброваскулярной недостаточностью;
· с преимущественной патологией сосудов каротидной или вертебрально-базилярной систем;
· с вегето-сосудистыми пароксизмами;
· с преимущественными психическими расстройствами.
По стадиям:
· начальные проявления;
· субкомпенсация;
· декомпенсация.
По патогенезу (В. И. Скворцова, 2000):
· снижение мозгового кровотока;
· нарастание глутаматной эксайтотоксичности;
· накопление кальция и лактат ацидоз;
· активацию внутриклеточных ферментов;
· активацию местного и системного протеолиза;
· возникновение и прогрессирование антиоксидантного стресса;
· экспрессию генов раннего реагирования с развитием депрессии пластических белковых и снижением энергетических процессов;
· отдаленные последствия ишемии (локальная воспалительная реакция, микроциркуляторные нарушения, повреждения ГЭБ).
Диагностика
Диагностические исследования:
Основные (обязательные) диагностические обследования, проводимые на амбулаторном уровне:
· общий анализ крови;
· общий анализ мочи;
· биохимические анализы (АЛТ, АСТ, мочевина, креатинин, билирубин, общий белок, холестерин, ЛПНП, ЛПВП, триглицериды, глюкоза);
· коагулограмма (МНО, ПТИ, определение свертываемости крови, гематокрит);
· УЗДГ экстра/ интракраниальных сосудов головы и шеи.
Дополнительные диагностические мероприятия, проводимые на амбулаторном уровне:
· Рентгенография органов грудной клетки (2 проекции);
· ФЭГДС;
· видеомониторинг ЭЭГ (при пароксизмальном расстройстве сознания);
· МРТ головного мозга с оценкой перфузии;
· ЦДК сосудов головы и шеи.
Минимальный перечень обследования, который необходимо провести при направлении на плановую госпитализацию:
· общий анализ крови;
· общий анализ мочи;
· биохимические анализы (АЛТ, АСТ, мочевина, креатинин, билирубин, общий белок, холестерин, ЛПНП, ЛПВП, триглицериды, глюкоза);
· коагулограмма: протромбиновое время с последующим расчетом ПТИ и МНО в плазме крови, определение времени свертывания крови, гематокрит;
· определение гликолизированной глюкозы.
Основные (обязательные) диагностические обследования, проводимые на стационарном уровне (при экстренной госпитализации проводятся диагностические обследования не проведенные на амбулаторном уровне):
· общий анализ крови;
· общий анализ мочи;
· реакция Вассермана в сыворотке крови;
· рентгенография органов грудной клетки (2 проекции);
· биохимические анализы (АЛТ, АСТ, мочевина, креатинин, билирубин, общий белок, холестерин, ЛПНП, ЛПВП, триглицериды, глюкоза);
· коагулограмма (протромбиновое время с последующим расчетом ПТИ и МНО в плазме крови, определение времени свертывания крови, гематокрит);
· ЭКГ.
Дополнительные диагностические обследования, проводимые на стационарном уровне:
· УЗИ диагностика комплексная (печень, желчный пузырь, поджелудочная железа, селезенка, почек), исключить соматические и объёмные образования;
· Рентгенография органов грудной клетки (2 проекции);
· ЭЭГ;
· УЗДГ сосудов головного мозга и брахиоцефального ствола;
· ЦДК сосудов головы и шеи
· КТА или МРА или церебральная ангиография.
Диагностические мероприятия, проводимые на этапе скорой неотложной помощи:
· ЭКГ.
Диагностические критерии [1,2,6,11,12,16]:
Клиническая картина ХИМ характеризуется сочетанием нарушений:
· когнитивные расстройства (нарушение способности к запоминанию, удержанию новой информации, снижение темпа и качества умственной деятельности, нарушение гнозиса, речи, праксиса);
· эмоциональные расстройства: преобладание депрессии, утрата интереса к происходящему, сужение круга интересов;
· вестибулярно-атактический синдром;
· акинетико-ригидный синдром;
· псевдобульбарный синдром;
· пирамидный синдром;
· глазодвигательные расстройства;
· сенсорные нарушения (зрительные, слуховые и пр.);
· судорожный синдром;
· психоорганический синдром.
Жалобы и анамнез:
Жалобы: головные боли, несистемное головокружение, шум в голове, ухудшение памяти, снижение умственной работоспособности, нарушение речи, походки, слабость в конечностях, кратковременная потеря сознания (Дроп-атаки), клонико-тонические судороги, атаксии, деменции.
Анамнез: инфаркт миокарда, ИБС, стенокардии, АГ (с поражением почек, сердца, сетчатки, мозга), атеросклероз периферических артерий конечностей, сахарный диабет, инфекционно-аллергические заболевания, интоксикации.
Физикальное обследование:
· двигательные нарушения (гемипарезы, монопарезы, тетрапарезы, асимметрия рефлексов, наличие кистевых и стопных патологических рефлексов, симптомов орального автоматизма, защитных симптомов);
· когнитивные расстройства;
· нарушение поведения (агрессия, замедленная реакция, пугливость, эмоциональная нестабильность, дезорганизация);
· гемианестезия;
· нарушение речи (афазия, дизартрия);
· зрительные расстройства (гемианопсия, анизокория, диплопия);
· нарушения мозжечковых и вестибулярных функций (статика, координация, головокружение, тремор);
· нарушения бульбарных функций (дисфагия, дисфония, дизартрия);
· поражение глазодвигательных ЧМН;
· пароксизмальное нарушение сознания (потеря сознания, следы прикуса на языке);
· нарушение мочеиспускания и дефекации;
· пароксизмальные состояния (при недостаточности кровообращения в бассейне вертебробазилярной системы).
Инструментальные исследования:
· КТ головного мозга: выявление очаговых изменений в веществе мозга;
· МРТ головного мозга в режиме Т1, Т2, Flair: наличие «немых» инфарктов, поражение перивентрикулярной зоны и глубинных отделов белого вещества (лейкоареоз);
· УЗДГ сосудов головного мозга и брахиоцефального ствола (экстра и интракраниальные сосуды головы и шеи): выявление стеноза внутричерепных артерий, спазма мозговых сосудов;
· ЦДК сосудов головы и шеи: выявление утолщения комплекса «интима-медиа», выявление стеноза внутричерепных артерий, нарушения геометрии сосудов;
· ЭЭГ: при впервые возникшем эпилептическом приступе, особенно при парциальных припадках, при подозрении на синдром Тодда, для выявления бессудорожного эпистатуса, который проявляется внезапной спутанностью сознания;
· Исследование глазного дна: определение застойных проявлений, или отека зрительного нерва, или изменений сосудов на глазном дне;
· Периметрия: выявление гемианопсии;
· ЭКГ: выявление патологии ССС;
· Холтеровское мониторирование ЭКГ: выявление эмболии, бессимптомного приступа мерцательной аритмии;
· Рентгенография органов грудной клетки (2 проекции): изменение конфигурации сердца при клапанных пороках, расширение границ сердца при наличии гипертрофической и дилатационной кардиомиопатии, наличие легочных осложнений (застойная, аспирационная пневмония, тромбоэмболия и др.).
Показания для консультации специалистов:
· консультация терапевта при наличии сопутствующей соматической патологии;
· консультация офтальмолога: с целью выявления гемианопсии, амавроза, страбизма, нарушения аккомодации, зрачковых реакций; изменения, характерные для опухоли головного мозга, гематомы, хронической венозной энцефалопатии;
· консультация кардиолога: при наличии АГ, ИБС (внезапный холодный липкий пот, резкое падение АД), нарушения ритма (мерцательная и пароксизмальная и др. виды аритмий), выявлении изменений на ЭКГ или холтеровском мониторировании ЭКГ;
· консультация эндокринолога: при наличии признаков сахарного и несахарного диабета, заболеваний щитовидной железы;
· консультация логопеда: наличие афазии, дизартрии;
· консультация психотерапевта: с целью психокоррекции;
· консультация психиатра: при выраженной деменции, маниакально-депрессивного психоза;
· консультация нейрохирурга: наличие гематомы, стеноза сосудов головы и шеи, АВА, АВМ, опухоли или метастазов головного мозга;
· консультация сосудистого хирурга: наличие выраженного стеноза сосудов головного мозга и шеи, решение вопроса дальнейшего оперативного лечения;
· консультация кардиохирурга: наличие кардиологической патологии, нуждающаяся оперативного вмешательства;
· консультация сурдолога: при наличии слуховых нарушений, шума, свиста в ушах и голове.
Дифференциальный диагноз
Дифференциальный диагноз [1,2,6,11,12,16]:
Таблица 1 – Дифференциальная диагностика
Лечение
Цели лечения:
· замедлить прогрессирование болезни;
· улучшить качество жизни;
· при наличии эпилептических припадков подбор адекватной противосудорожной терапии (ПСТ).
Тактика лечения [3,4,7-9;16,17,27]:
· нормализация АД, липидов, холестерина и уровня глюкозы крови;
· применение препаратов вазоактивного, нейропротективного и нейротрофического действия.
Немедикаментозное лечение:
· Режим: общий.
· Диета: стол № 10 (ограничение соли, жидкости).
Медикаментозное лечение:
Основные ЛС (таблица 2 и 4):
Антиагреганты – понижают свертываемость и улучшают реологические свойства крови за счет предотвращения агрегации эритроцитов и тромбоцитов
Антиоксиданты и антигипоксанты: связывают свободные радикалы, замедляют процессы окисления, повышают устойчивость организма к кислородной недостаточности, влияют на внутриклеточные окислительно-восстановительные процессы косвенно, облегчая переход кислорода из крови в ткани, улучшая кровоснабжение головного мозга
Медикаментозное лечение, оказываемое на амбулаторном уровне:
Таблица 2 – Основные медикаменты [3,4,7-9;16,17,27]:
Дополнительные медикаменты:
Препараты применяются как сопутствующая терапия при наличии мерцательной аритмии, нарушении микроциркуляции, для купирования болевого синдрома (нейропатической боли), гиполипидемические при нарушении липидного обмена; противоэпилептические средства при судорожных состояниях; гипотензивные препараты.
Таблица 3 – Дополнительные медикаменты [3,4,7-9;16,17,27]:
Коррекция АД проводится согласно клиническому протоколу «Артериальная гипертония».
Купирование эпилептического припадка или эпилептического статуса проводится согласно клиническому протоколу «Эпилепсия. Эпилептический статус».
Медикаментозное лечение, оказываемое на стационарном уровне:
Таблица 4 – Основные медикаменты [3,4,7-9;16,17,27]:
Таблица 5 – Дополнительные медикаменты [3,4,7-9;16,17,27]:
Коррекция АД проводится согласно клиническому протоколу «Артериальная гипертония».
Купирование эпилептического припадка или эпилептического статуса проводится согласно клиническому протоколу «Эпилепсия. Эпилептический статус».
Медикаментозное лечение, оказываемое на этапе скорой неотложной помощи:
· Лечение артериальной гипертензии (смотрите клинический протокол «Артериальная гипертония»).
· Эпилептические припадки (смотрите клинический протокол «Эпилепсия», «Эпилептический статус»).
Другие виды лечения.
Другие виды, оказываемые на стационарном уровне:
· Физиопроцедуры;
· ЛФК;
· ГБО.
Хирургическое вмешательство
хирургическое вмешательство, оказываемое в стационарных условиях:
· реконструктивные операции на артериях головы и шеи и эндоваскулярное стентирование сонных артерий.
Дальнейшее ведение:
Диспансерные мероприятия с указанием частоты посещения узких специалистов:
пациенты с клиническим диагнозом «Хроническая ишемия мозга» подлежат осмотру ВОП/терапевтом 2 раза в год:
· коррекция АД;
· контроль показателей – глюкозы крови, холестерина, липидов;
· обучение в «Школе инсульта» пациента и его родных, близких.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения, описанных в протоколе:
· Отсутствие когнитивных расстройств (оценка по шкалам – MMSE, шкала ишемии Хачинского);
· Повышение эмоционального и психического статуса (оценка по шкале-опроснику Ч.С. Спилберга,Ю.Л. Ханина);
· Восстановление/улучшение двигательных функций (оценка по индексу Бартел).
Препараты (действующие вещества), применяющиеся при лечении
| Аторвастатин (Atorvastatin) |
| Ацетилсалициловая кислота (Acetylsalicylic acid) |
| Варфарин (Warfarin) |
| Габапентин (Gabapentin) |
| Кетопрофен (Ketoprofen) |
| Магния сульфат (Magnesium sulfate) |
| Мелоксикам (Meloxicam) |
| Нимодипин (Nimodipine) |
| Прегабалин (Pregabalin) |
Госпитализация
Показания для госпитализации с указанием типа госпитализации (плановая, экстренная):
Экстренная госпитализация:
· транзиторная ишемическая атака, инсульт
Показания для плановой госпитализации:
· прогредиентное течение (нарастание симптомов недостаточности каротидной или вертебрально-базилярной системы), неэффективность амбулаторного лечения.
Профилактика
Информация
Источники и литература
Информация
Список разработчиков:
1) Мазурчак М.Д. – главный внештатный невролог МЗ СР РК.
2) Абдрахманова М.Г. – зав.кафедрой неврологии, психиатрии и наркологии КГМУ, доктор медицинских наук, профессор
Конфликта интересов: нет
Условия пересмотра протокола: Пересмотр протокола через 3 года и/или при появлении новых методов диагностики/ лечения с более высоким уровнем доказательности.