20 вдохов уникальная практика
Дыхательная гимнастика
В этом материале описаны упражнения для дыхательной гимнастики, которые помогут растянуть и укрепить дыхательные мышцы. Выполнение этих упражнений поможет вам быстрее восстановиться после инфекционных заболеваний, вызывающих проблемы с дыханием, таких как пневмония, бронхит и COVID-19.
Проконсультируйтесь со своим медицинским специалистом о необходимости соблюдения каких-либо специальных мер предосторожности, прежде чем приступать к любым физическим упражнениям. Если легкий дискомфорт переходит в болезненные ощущения, обратитесь к своему медицинскому сотруднику.
Диафрагма, стенка грудной клетки (грудная клетка) и мышцы брюшной стенки (брюшной пресс) помогают вам дышать.
Если у вас обнаружили COVID-19 или другие респираторные инфекции, выполняйте эти упражнения, исключительно находясь в одиночестве. Глубокое, интенсивное дыхание высвобождает в воздух бактерии и вирусы, которые могут заразить людей поблизости.
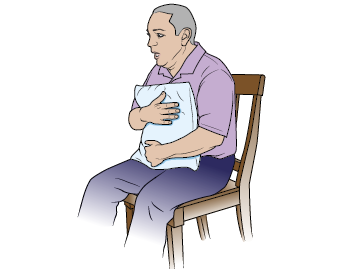
«Расщепление» кашля
Прижимание подушки к животу при кашле поможет вам как следует откашляться и сделает этот процесс менее болезненным. Это называется «расщепление» кашля. Этот прием можно использовать всякий раз, когда вам нужно покашлять, в том числе когда вы делаете эти упражнения (см. рисунок 1).
Рисунок 1. «Расщепление» кашля
Вы можете выполнять каждое из упражнений 3 раза в день (утром, днем и вечером).
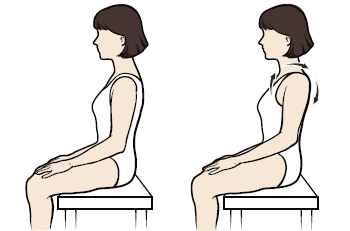
Вращения плечами
Вращение плечами — хорошее упражнение для разминки, так как при его выполнении происходит легкая растяжка грудных и плечевых мышц.
Рисунок 2. Вращения плечами
Постарайтесь сделать как можно больший круг и двигать обоими плечами одновременно. Если вы ощущаете некоторую сдавленность в груди, начните с меньших кругов и увеличивайте их по мере расслабления мышц.
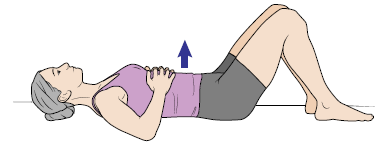
Диафрагмальное дыхание
Это упражнение может помочь расслабить стенку грудной клетки и мышцы живота.
Рисунок 3. Диафрагмальное дыхание
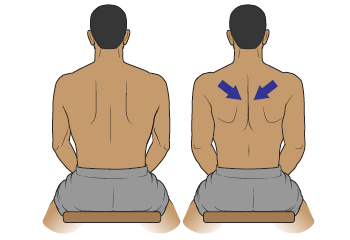
Сжатие лопаток
Сжатие лопаток — хороший способ расширить стенку грудной клетки и расправить ребра, чтобы сделать более глубокий вдох.
Рисунок 4. Сжатие лопаток
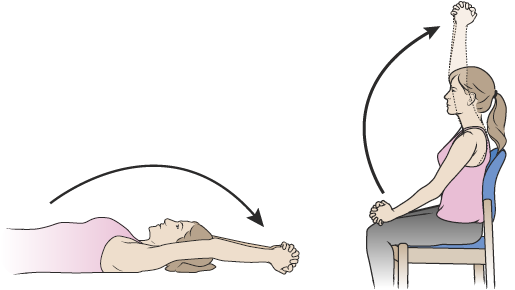
Растяжка грудных мышц с руками над головой.
Упражнение для растяжки грудных мышц с руками над головой отлично расслабляет мышцы грудной клетки и позволяет воздуху свободно входить и выходить из легких. Это помогает увеличить уровень кислорода во всем организме.
Рисунок 5. Растяжка грудных мышц с руками над головой.
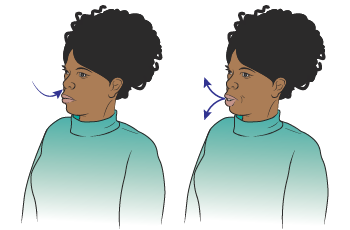
Быстрое дыхание носом
Это упражнение может помочь укрепить диафрагму и вдыхать больше воздуха.
Рисунок 6. Быстрое дыхание носом
Глубокое дыхание 4-8-8
Это упражнение повышает уровень кислорода во всем организме.
Дыхательная гимнастика
Автор: Evdokimenko · Опубликовано 10.12.2019 · Обновлено 26.03.2020
Специальные упражнения для лечения гипертонии и аритмии
Дыхательная гимнастика — великолепный метод борьбы с повышенным давлением и аритмией. Правильно подобранный комплекс дыхательных упражнений поможет успокоить нервную систему, восстановить нормальную работу сердечно-сосудистой системы, а в ряде случаев даже окажет помощь в борьбе с хронической бессонницей.
Много времени такое лечение у вас не отнимет. На все 3 лечебных упражнения вам потребуется не больше 5–10 минут в день.
Только хочу предупредить тех читателей, кто ждет от занятий моментальных чудес: не всё сразу! Вы должны понимать, что вылечить за несколько дней запущенную аритмию или гипертонию с помощью одних лишь дыхательных упражнений вам вряд ли удастся.
Потребуется время и некоторое усердие — эти упражнения хорошо снижают повышенное давление и восстанавливают сердечный ритм только при регулярности занятий.
Наблюдение доктора Евдокименко.
Поначалу моим пациентам удается снижать давление с помощью этих упражнений только на 10–20 единиц (мм рт.ст.) за один подход. Но после двух-трех недель тренировок результаты становятся лучше. Многим моим пациентам удается снижать давление на 30–40 единиц за один подход.
Вообще, если вы проявите терпение и будете выполнять эти упражнения каждый день, ваша нервная система станет гораздо более устойчивой, давление стабилизируется и перестанет подскакивать. Колебания давления вверх-вниз будут гораздо слабее. Ритм сердца постепенно тоже стабилизируется.
Чтобы добиться нужного результата, необходимо делать специальные упражнения по задержке дыхания на выдохе. Ниже приведено их подробное описание.
Видео: Дыхательная гимнастика от давления и аритмии
Дыхательное упражнение № 1: глубокое брюшное дыхание
Его можно выполнять в любое время — утром, днем или вечером. Но не раньше, чем через 2 часа после еды!
Польза этого упражнения: после него нормализуется дыхание и происходит успокоение нервной системы. Тренируется диафрагма. Стимулируется кишечник, печень и поджелудочная железа. Устраняются запоры. Расправляются ребра и увеличивается жизненная емкость легких.
Выполнение упражнения:
Дыхательная гимнастика — исходное положение
Выполняется сидя или стоя. Спина прямая! Ладони рук лежат на животе (для контроля), но не давят на живот.
Сделайте (строго через нос!) очень медленный глубокий вдох животом — то есть выпячивайте при вдохе живот. Наполнив живот воздухом, «до-вдохните» воздух в грудную клетку, расправьте ее — то есть подайте грудь чуть вперед и вверх.
Если сможете, усильте упражнение сведением лопаток — то есть отведите плечи назад и сведите лопатки вместе.
Теперь, вдохнув настолько глубоко, насколько вы только смогли, задержите дыхание на 5–7 секунд.
После этого начните медленный выдох (строго через нос!). Сначала выдохните воздух из живота — «сдуйте живот», втяните его.
Затем продолжите выдох, выдувая воздух из легких — слегка наклоните голову вниз и подайте вперед плечи, чтобы «выдавить» из легких максимально большой объем остающегося в них воздуха.
Полностью выдохнув, на выдохе задержите дыхание примерно на 5–10 секунд. После чего отдохните — примерно минуту подышите в обычном режиме.
Затем повторите упражнение. Выполните его (с минутными перерывами) 3 раза — но не больше!
Важно: выполняя упражнение, учитесь выполнять его плавно и без разрывов — при вдохе, сразу после заполнения воздухом живота, должен происходить плавный переход дыхательного движения на грудную клетку (то есть заполнение воздухом легких).
На выдохе то же самое — сразу вслед за выдавливанием воздуха из живота должен происходить плавный переход на выдавливание воздуха из легких (сжатие грудной клетки).
Дыхательная гимнастика — выполнение упражнения
Сначала вам будет трудно осуществлять такие плавные переходы от живота к грудной клетке, но уже через несколько дней вы научитесь выполнять все это движение «без заминки», и будете делать его автоматически.
К слову, мужчинам брюшное дыхание (дыхание животом) дается очень просто — так как мужчины изначально дышат за счет мышц живота.
А вот женщинам поначалу придется помучиться, так как от природы у женщин грудной тип дыхания. И на включение в дыхательное движение мышц живота у женщин обычно уходит от трех дней до 2-х недель. Не беспокойтесь, милые дамы — дальше вам будет гораздо проще, вы научитесь выполнять это упражнение не хуже мужчин!
Имейте в виду, что в первые несколько дней после выполнения упражнения у вас будет кружиться голова — это нормально. Такой эффект от выполнения брюшного дыхания скоро исчезнет. И через неделю — другую головокружения у вас возникать перестанут.
Усиленный вариант упражнения № 1: Примерно через неделю с начала занятий, когда вы научитесь правильно и плавно выполнять глубокое брюшное дыхание, можете попробовать делать это же упражнение в усиленном варианте: непосредственно перед выполнением упражнения прижмите язык к нёбу. И дальше все делайте так, как делали до этого в упражнении № 1, но с прижатым к нёбу языком.
После этого сравните результат усиленного варианта упражнения с его изначальным вариантом: проверьте артериальное давление и ритм сердца, послушайте свои ощущения и оцените свое самочувствие.
Взвесив все это, выберите, какой из двух вариантов подходит вам больше — простое дыхательное упражнение № 1, или вариант с прижатым к нёбу языком.
Соответственно, дальше делайте это упражнение либо в простом, либо в усиленном варианте.
Дыхательное упражнение № 2: замедление выдоха
Примерно через 10 дней с начала занятий добавьте к глубокому брюшному дыханию упражнение на замедление выдоха.
Польза упражнения: та же, что и от первого упражнения. Но есть и особые бонусы. От замедления выдоха лучше стабилизируется артериальное давление. Тренируется сердце. Улучшается кровоснабжение мозга. Быстрее успокаивается нервная система.
Упражнение выполняется почти так же, как первое, но с тремя отличиями:
Первое отличие — когда вы сделаете полный глубокий вдох, не задерживайте дыхание, а сразу начинайте выдох.
Второе. Постарайтесь замедлить выдох — попытайтесь сделать так, чтобы выдох был примерно в 2 раза длиннее вдоха.
Третье. После выполнения упражнения (то есть после окончания выдоха) не делайте минутных пауз «на дыхательный отдых», а сразу же повторите упражнение еще раз. И еще раз. То есть в сумме 3 раза.
Дыхательное упражнение № 3: замедление дыхания на выдохе
Еще через неделю к двум первым упражнениям вы можете добавить упражнение на задержку дыхания.
Польза упражнения: усиливает эффект двух первых упражнений.
Выполнение:
Упражнение выполняется почти так же, как упражнение № 1. Сделайте (строго через нос!) очень медленный глубокий вдох животом — то есть выпячивая при вдохе живот.
Наполнив воздухом живот, «до-вдохните» воздух в грудную клетку — расправьте грудную клетку (то есть подайте грудь чуть вперед и вверх). Усильте упражнение сведением лопаток — отведите плечи назад и сведите лопатки вместе.
Теперь, вдохнув настолько глубоко, насколько вы только смогли, задержите дыхание на 5–7 секунд.
После этого начните медленный выдох (строго через нос!). Сначала выдохните воздух из живота — «сдуйте живот», втяните его. Затем продолжите выдох, выдувая воздух из легких — немного наклоните голову вниз и слегка подайте вперед плечи, чтобы «выдавить» из легких остающийся в них воздух.
А сейчас внимание! Здесь начинается отличие от первого упражнения.
После выдоха, когда вы удалили из легких почти весь воздух, опустите подбородок на грудь и задержите дыхание (на выдохе). Не дышите столько, сколько вы сможете. В идеале — хотя бы 20–30 секунд. Но не дольше 40 секунд.
Потом дайте себе отдых — примерно минуту дышите в обычном режиме. После чего повторите упражнение еще раз. В третий раз упражнение не повторяйте — двух подходов достаточно.
Это важно! Если вы болеете гипертонией, после выполнения дыхательных упражнений обязательно меряйте давление! Но не сразу, а через 10–15 минут.
Отследите реакцию вашего давления на дыхательные упражнения. У большинства людей давление от них нормализуется — нормальное давление остается прежним, а вот повышенное давление постепенно снижается до нормы.
Однако у небольшого процента людей (примерно 10%) идет аномальная реакция на эти дыхательные упражнения — давление, наоборот, повышается. Если вы попали в эти 10%, не искушайте судьбу, не ждите, что результат появится потом, и сразу прекращайте занятия.
В этом нет ничего страшного — не подошел один метод лечения гипертонии, подойдет другой. Вернитесь к главам о лечении гипертонии, и подберите себе какой-нибудь другой способ борьбы с повышенным давлением.
Глава из книги «Быть здоровым в нашей стране».
Автор — доктор Евдокименко. Все права защищены.
Нейрогенные расстройства дыхания: гипервентиляционный синдром
История изучения гипервентиляционного синдрома (ГВС). Первое клиническое описание ГВС принадлежит Да Коста (1842), который обобщил свои наблюдения за солдатами, участвующими в гражданской войне. Он наблюдал нарушения дыхания и связанные
История изучения гипервентиляционного синдрома (ГВС). Первое клиническое описание ГВС принадлежит Да Коста (1842), который обобщил свои наблюдения за солдатами, участвующими в гражданской войне. Он наблюдал нарушения дыхания и связанные с ними различные неприятные ощущения в области сердца, назвав их «солдатское сердце», «раздраженное сердце». Подчеркивалась связь патологических симптомов с физической нагрузкой, отсюда еще один термин — «синдром усилия». В 1918 г. Lewis предложил другое название — «нейроциркуляторная дистония», которым до сих пор широко пользуются терапевты. Были описаны такие проявления ГВС, как парестезии, головокружения, мышечные спазмы; подмечена связь усиления дыхания (гипервентиляции) с мышечно-тоническими и тетаническими нарушениями. Уже в 1930 г. было показано, что боли в области сердца при синдроме Да Коста имеют не только связь с физической нагрузкой, но и гипервентиляцией в результате эмоциональных нарушений. Эти наблюдения нашли свое подтверждение во время Второй мировой войны. Гипервентиляционные проявления были отмечены как у солдат, так и у мирного населения, что свидетельствовало о важном значении психологических факторов в генезе ГВС.
Этиология и патогенез. В 80–90 годы ХХ столетия было показано, что ГВС входит в структуру психовегетативного синдрома [1]. Основным этиологическим фактором являются тревожные, тревожно-депрессивные (реже — истерические) расстройства. Именно психические расстройства дезорганизуют нормальное дыхание и приводят к гипервентиляции. Дыхательная система, с одной стороны, обладает высокой степенью автономности, с другой — высокой степенью обучаемости и тесной связью с эмоциональным состоянием, особенно тревогой. Эти ее особенности и лежат в основе того факта, что ГВС имеет в большинстве случаев психогенное происхождение; крайне редко его вызывают органические неврологические и соматические заболевания — сердечно-сосудистые, легочные и эндокринные.
Важную роль в патогенезе ГВС играют сложные биохимические изменения, особенно в системе кальций-магниевого гомеостаза. Минеральный дисбаланс приводит к дисбалансу системы дыхательных ферментов, способствует развитию гипервентиляции.
Привычка неправильно дышать формируется под влиянием культуральных факторов, прошлого жизненного опыта, а также стрессовых ситуаций, перенесенных пациентом в детстве. Особенность детских психогений у пациентов с ГВС заключается в том, что в них часто фигурирует нарушение дыхательной функции: дети становятся свидетелями драматических проявлений приступов бронхиальной астмы, сердечно-сосудистых и других заболеваний. Сами пациенты в прошлом нередко имеют повышенную нагрузку на дыхательную систему: занятия бегом, плаванием, игра на духовых инструментах и др. В 1991 г. И. В. Молдовану [1] показал, что при ГВС наблюдается нестабильность дыхания, изменение соотношения между длительностью вдоха и выдоха.
Таким образом, патогенез ГВС представляется многоуровневым и многомерным. Психогенный фактор (чаще всего тревога) дезорганизует нормальное дыхание, в результате чего возникает гипервентиляция. Увеличение легочной, альвеолярной вентиляции ведет к устойчивым биохимическим сдвигам: избыточному выделению углекислого газа (СО2) из организма, развитию гипокапнии со снижением парциального давления СО2 в альвеолярном воздухе и кислорода в артериальной крови, а также респираторному алколозу. Эти сдвиги способствуют формированию патологических симптомов: нарушению сознания, вегетативным, мышечно-тоническим, алгическим, чувствительным и другим нарушениям. В результате происходит усиление психических расстройств, формируется патологический круг.
Клинические проявления ГВС. ГВС может носить пароксизмальный характер (гипервентиляционный криз), но чаще гипервентиляционные расстройства отличаются перманентностью. Для ГВС характерна классическая триада симптомов: дыхательные нарушения, эмоциональные нарушения и мышечно-тонические расстройства (нейрогенная тетания).
Первые представлены следующими типами:
Мышечно-тонические расстройства (нейрогенная тетания) включают:
При первом типе дыхательных расстройств — «пустое дыхание» — основным ощущением является неудовлетворенность вдохом, ощущение нехватки воздуха, что приводит к глубоким вдохам. Больным постоянно недостает воздуха. Они открывают форточки, окна и становятся «воздушными маньяками». Дыхательные расстройства усиливаются в агорафобических ситуациях (метро) или социофобических (экзамен, публичное выступление). Дыхание у таких пациентов частое и/ или глубокое.
При втором типе — нарушении автоматизма дыхания — у больных появляется ощущение остановки дыхания, поэтому они непрерывно следят за актом дыхания и постоянно включаются в его регуляцию.
Третий тип — синдром затрудненного дыхания — отличается от первого варианта тем, что дыхание ощущается пациентами как трудное, совершается с большим напряжением. Они жалуются на «ком» в горле, непрохождение воздуха в легкие, зажатость дыхания. Этот вариант назван «атипичная астма». Объективно отмечаются усиленное дыхание, неправильный ритм. В акте дыхания используются дыхательные мышцы. Вид больного напряженный, беспокойный. Исследование легких патологии не выявляет.
Четвертый тип — гипервентиляционные эквиваленты — характеризуют периодически наблюдаемые вздохи, кашель, зевота, сопение. Указанные проявления являются достаточными для поддержания длительной гипокапнии и алкалоза в крови.
Эмоциональные нарушения при ГВС носят в основном тревожный или фобический характер. Наиболее часто наблюдается генерализованное тревожное расстройство. Оно, как правило, не связано с какой-либо конкретной стрессовой ситуацией — у пациента отмечаются в течение продолжительного времени (более 6 мес) различные как психические (ощущение постоянного внутреннего напряжения, неспособность расслабиться, беспокойство по мелочам), так и соматические проявления. Среди последних дыхательные расстройства (чаще «пустое дыхание» или гипервентиляционные эквиваленты — кашель, зевота) могут составлять ядро клинической картины — наряду, например, с алгическими и сердечно-сосудистыми проявлениями.
Значительной степени дыхательные нарушения достигают во время панической атаки, когда развивается так называемый гипервентиляционный криз. Чаще отмечаются расстройства второго и третьего типа — потеря автоматизма дыхания и затрудненное дыхание. У пациента возникает страх задохнуться и другие характерные для панической атаки симптомы. Для постановки диагноза панической атаки необходимо наблюдать четыре из следующих 13 симптомов: сердцебиение, потливость, озноб, одышка, удушье, боль и дискомфорт в левой половине грудной клетки, тошнота, головокружение, ощущение дереализации, страх сойти с ума, страх смерти, парестезии, волны жара и холода. Эффективным методом купирования гипервентиляционного криза и других симптомов, связанных с нарушением дыхания, является дыхание в бумажный или целлофановый мешок. При этом пациент дышит собственным выдыхаемым воздухом с повышенным содержанием углекислого газа, что приводит к уменьшению дыхательного алкалоза и перечисленных симптомов.
Нередко причиной появления ГВС является агорафобия. Это страх, возникающий в ситуациях, которые пациент расценивает как трудные для оказания ему помощи. Например, подобное состояние может возникнуть в метро, магазине и т. д. Такие пациенты, как правило, не выходят из дома без сопровождения и избегают указанных мест.
Особое место в клинической картине ГВС занимает повышение нервно-мышечной возбудимости, проявляющееся тетанией. К тетаническим симптомам относят:
Эти проявления нередко возникают в картине гипервентиляционного криза. Кроме того, для повышения нервно-мышечной возбудимости характерен симптом Хвостека, положительная манжеточная проба Труссо и ее вариант — проба Труссо-Бансдорфа. Существенное значение в диагностике тетании имеют характерные электромиографические (ЭМГ) признаки скрытой мышечной тетании. Повышение нервно-мышечной возбудимости вызвано наличием у больных с ГВС минерального дисбаланса кальция, магния, хлоридов, калия, обусловленного гипокапническим алкалозом. Отмечается четкая связь между повышением нервно-мышечной возбудимости и гипервентиляцией.
Наряду с классическими проявлениями ГВС, пароксизмальными и перманентными, имеются и другие расстройства, характерные для психовегетативного синдрома в целом:
Итак, для диагностики ГВС необходимо подтверждение следующих критериев:
Лечение ГВС
Лечение ГВС носит комплексный характер и направлено на коррекцию психических нарушений, обучение правильному дыханию, устранение минерального дисбаланса.
Нелекарственные методы
Лекарственные методы
Гипервентиляционный синдром относится к психовегетативным синдромам. Его основным этиологическим фактором являются тревожные, тревожно-депрессивные и фобические нарушения. Приоритет в его лечении имеет психотропная терапия. При терапии тревожных расстройств антидепрессанты превосходят по эффективности анксиолитические средства. Больным с тревожными расстройствами следует назначать антидепрессанты с выраженными седативными или анксиолитическими свойствами (амитриптилин, пароксетин, флувоксамин, миртазапин). Терапевтическая доза амитриптилина составляет 50–75 мг/сут, для уменьшения побочных эффектов: вялости, сонливости, сухости во рту и др. — следует очень медленно повышать дозу. Селективные ингибиторы обратного захвата серотонина имеют лучшую переносимость и менее выраженные нежелательные побочные действия. Терапевтическая доза флувоксамина — 50–100 мг/сут, пароксетина — 20–40 мг/сут. К их наиболее частым нежелательным побочным действиям относится тошнота. Для ее предотвращения или более успешного преодоления также рекомендуется назначать препарат в половинной дозировке в начале терапии и принимать его во время еды. Учитывая снотворное действие флувоксамина, препарат следует назначать в вечернее время; пароксетин имеет менее выраженные гипногенные свойства, поэтому его чаще рекомендуют принимать во время завтрака. Четырехциклический антидепрессант миртазапин обладает выраженным противотревожным и снотворным действием. Его назначают обычно перед сном, начиная с 7,5 или 15 мг, постепенно повышая дозу до 30–60 мг/сут. При назначении сбалансированных антидепрессантов (без выраженного седативного или активирующего действия): циталопрама (20–40 мг/сут), эсциталопрама (10–20 мг/сут), сертралина (50–100 мг/сут) и др., — возможно их сочетание в течение короткого периода 2–4 нед с анксиолитиками. Использование подобного «бензодиазепинового моста» в ряде случаев позволяет ускорить начало действия психотропной терапии (это является важным, если учитывать отсроченное на 2–3 нед действие антидепрессантов) и преодолеть усиление тревожных проявлений, временно возникающее у некоторых пациентов в начале терапии. При наличии у пациента гипервентиляционных кризов во время приступа наряду с дыханием в мешок следует принимать в качестве абортивной терапии анксиолитики: алпразолам, клоназепам, диазепам. Длительность психотропной терапии составляет 3–6 мес, при необходимости до 1 года.
Психотропные препараты наряду с положительным терапевтическим эффектом имеют и ряд отрицательных свойств: нежелательные побочные эффекты, аллергизация, развитие привыкания и зависимости, особенно к бензодиазепинам. В связи с этим целесообразно использование альтернативных средств, в частности средств, корригирующих минеральный дисбаланс, являющийся важнейшим симптомообразующим фактором при гипервентиляционных нарушениях.
В качестве средств, снижающих нервно-мышечную возбудимость, назначают препараты, регулирующие обмен кальция и магния. Наиболее часто применяют эргокальциферол (витамин Д2), Кальций–Д3, а также другие лекарственные средства, содержащие кальций, в течение 1–2 мес.
Общепринятым является воззрение на магний как ион с четкими нейроседативными и нейропротекторными свойствами. Дефицит магния в ряде случаев приводит к повышенной нервно-рефлекторной возбудимости, снижению внимания, памяти, судорожным приступам, нарушению сознания, сердечного ритма, расстройствам сна, тетании, парестезиям, атаксии. Стрессы — как физические, так и психические — увеличивают потребность магния в организме и служат причиной внутриклеточной магниевой недостаточности. Состояние стресса приводит к истощению запасов внутриклеточного магния и потере его с мочой, так как повышенное количество адреналина и норадреналина способствует выделению его из клеток. Магния сульфат в неврологической практике используется давно как гипотензивное и противосудорожное средство. Имеются исследования об эффективности магния в лечении последствий острого нарушения мозгового кровообращения [2] и черепно-мозговых травм [4], в качестве дополнительного средства при эпилепсии, лечении аутизма у детей [3, 7].
Препарат Магне В6 содержит лактат магния и пиридоксин, который дополнительно потенцирует абсорбцию магния в кишечнике и транспорт его внутрь клеток [6]. Реализация седативного, анальгетического и противосудорожного эффектов магнийсодержащих препаратов основана на свойстве магния тормозить процессы возбуждения в коре головного мозга [5]. Назначение препарата Магне В6 как в виде монотерапии по 2 таблетки 3 раза в сутки, так и в комплексной терапии в сочетании с психотропными средствами и нелекарственными методами лечения приводит к уменьшению клинических проявлений ГВС.
По вопросам литературы обращайтесь в редакцию.
Е. Г. Филатова, доктор медицинских наук, профессор
ММА им. И. М. Сеченова, Москва