42 день аменореи что это
С КАКОГО МОМЕНТА СЧИТАЮТ 42 ДНЯ АМЕНОРЕИ? ДЛЯ МЕДИКАМЕНТОЗНОГО АБОРТА
Best regards. А.Котляр
Если у Вас есть ко мне вопросы пишите через сайт.
СОЗДАТЬ НОВОЕ СООБЩЕНИЕ.
Если Вы регистрировались ранее, то «залогиньтесь» (форма логина в правой верхней части сайта). Если вы здесь впервые, то зарегистрируйтесь.
Если Вы зарегистрируетесь, то сможете в дальнейшем отслеживать ответы на свои сообщения, продолжать диалог в интересных темах с другими пользователями и консультантами. Помимо этого, регистрация позволит Вам вести приватную переписку с консультантами и другими пользователями сайта.
Аменорея: формы, симптомы, лечение
Аменорея – состояние, при котором у женщин детородного возраста отсутствуют менструации в течение трех месяцев при ранее регулярном цикле и шести месяцев или более при нерегулярном. Во время беременности, а также кормления грудью считается нормальным проявлением физиологических изменений в репродуктивной системе. В остальных же случаях нарушение свидетельствует о патологическом процессе репродуктивной системы или гормональном дисбалансе. Эти отклонения являются серьезной патологией, находятся в тесной взаимосвязи с развитием бесплодия и множеством других заболеваний.
Среди женщин в возрасте 16–45 лет распространенность патологии варьируется от 5 до 13%. При этом в подавляющем большинстве случаев состояние развивается у ранее менструирующих пациенток, и лишь в 25% встречается первичная аменорея – задержка менархе (первой менструации) у девушек.
Причины и формы заболевания
Беременность – самая распространенная причина аменореи. После родов из половых путей некоторое время наблюдаются кровянистые выделения – лохии. В дальнейшем же при грудном вскармливании менструации отсутствуют еще в течение нескольких месяцев – это лактационная аменорея. Такие изменения связаны с высокой секрецией пролактина в организме и не являются отклонением.
Яичниковая форма аменореи встречается при синдроме поликистозных яичников, преждевременной овариальной недостаточности (синдром истощения яичников или ранняя менопауза), синдроме резистентных яичников, андрогенпродуцирующих опухолях органа. При этом также нарушены созревание яйцеклетки и менструальный цикл.
Причиной надпочечниковой формы заболевания может быть ряд заболеваний, при которых происходит избыточная выработка мужских половых гормонов (адреногенитальный синдром) или кортизола (болезнь и синдром Иценко-Кушинга). Избыточное выделение андрогенов при этом тормозит продукцию гонадотропинов в головном мозге.
Аменорея тиреоидного генеза чаще обусловлена заболеваниями щитовидной железы, первичным или вторичным гипотиреозом. При этом гипофиз (особая железа, расположенная в области головного мозга) продуцирует больше ТТГ, что приводит к подавлению соседних клеток, ответственных за выработку ЛГ, ФСГ, и последующему угнетению функции яичников. В случае гипертиреоза функция органов репродуктивной системы также нарушается.
Маточная форма патологии связана с функциональными либо анатомическими нарушениями в матке. Причиной может быть возникновение спаек вследствие травматического повреждения эндометрия во время аборта, генитального туберкулеза, после хирургических вмешательств на органе, диагностического выскабливания, эндометрита. Полноценного ежемесячного обновления слизистой оболочки не происходит, менструации отсутствуют. Если случилось заращение только в области цервикального канала при сохранном эндометрии, развивается ложная аменорея – кровь накапливается в полости матки, не имея выхода.
Первичная аменорея может протекать с задержкой полового развития или без нее. В первом случае нарушения связаны с пороками развития яичников, такими как дисгенезия гонад, синдром тестикулярной феминизации, или врожденной либо приобретенной дисфункцией гипоталамо-гипофизарной системы. Патология может быть вызвана неполноценным питанием, хронической инфекцией, интоксикацией, заболеваниями почек, печени, анемией. Встречается она при гигантизме, опухолях и врожденных пороках соответствующей области головного мозга. Задержка менархе и нормальное развитие вторичных половых признаков наблюдаются при отсутствии естественных отверстий для выхода менструальной крови – гинатрезии (заращении) девственной плевы или влагалища, аплазии (недоразвития) матки.
Отдельного внимания заслуживает ятрогенная аменорея – следствие хирургического удаления матки и/или придатков, применения некоторых лекарств, лучевой или химиотерапии.
Симптомы аменореи
Центральная форма
Яичниковая форма
Врожденная дисфункция яичников сопровождается практически полным отсутствием вторичных половых признаков – неразвитые молочные железы, скудное оволосенение в области лобка и подмышек, мужское телосложение. Для синдрома Шерешевского-Тернера (врожденная генетическая патология) характерны низкий рост больной, крыловидные складки кожи на шее, высокое «готическое небо», бочкообразная грудная клетка, вальгусная (Х-образная) деформация суставов, пороки развития сердечно-сосудистой системы.
При дефиците ферментных систем возможны повышение артериального давления, боль внизу живота. Синдром истощенных яичников сопровождается снижением полового влечения, вегето-сосудистыми и психоэмоциональными расстройствами, характерными для климакса. При поликистозном перерождении органа возможно появление гирсутизма – избыточный рост волос на лице, теле, внутренней поверхности бедер, а также висцерального ожирения, сахарного диабета и сердечно-сосудистых нарушений.
Маточная форма
Аменорея при эндокринных нарушениях
Диагностика аменореи
Постановкой диагноза и лечением репродуктивной дисфункции занимается гинеколог. Во время беседы с пациенткой врач уточняет продолжительность и регулярность цикла, как давно отсутствуют месячные, какие имеются жалобы и сопутствующие заболевания, количество состоявшихся родов, выкидышей и абортов, применяемый метод контрацепции, характер питания, наличие физических и психических перегрузок, время наступления менопаузы у матери и бабушек, принимаемые препараты – все это помогает выявить особенности работы организма конкретной женщины. Обязательно измеряются рост и вес женщины, производится расчет индекса массы тела. В процессе осмотра определяется болезненность придатков, оценивается состояние наружных половых органов, влагалища, молочных желез, оволосенения на теле, осматриваются кожные покровы.
Лечение
Лечение аменореи сводится к правильному определению и устранению причины, которая привела к длительному отсутствию менструации. Тактика зависит от возраста пациентки, формы аменореи, наличия или отсутствия других заболеваний.
Если причиной репродуктивной дисфункции послужили заболевания желез внутренней секреции, то ведение пациента осуществляется совместно с эндокринологом.
Медикаментозное прерывание беременности
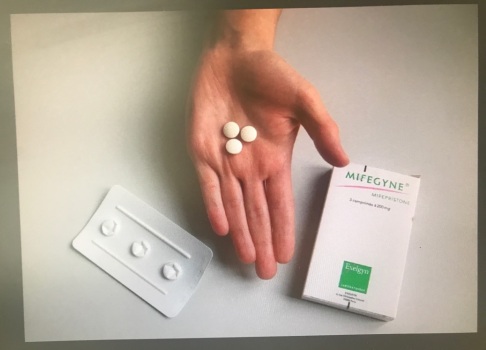
Незапланированная беременность, увы, не всегда является желанной. В таком случае женщина может принять решение о её прерывании (аборте). Революционный метод безоперационного прерывания беременности в XXI веке – это медикаментозный аборт. Прерывание беременности происходит под воздействием определенных лекарственных препаратов.
Цены в ВиТерра
Медикаментозное прерывание беременности
(Китайский препарат)
Медикаментозное прерывание беременности
(Российский препарат)
Медикаментозное прерывание беременности
(Французский препарат)
В каких случаях проводится
Незапланированная беременность, увы, не всегда является желанной. В таком случае женщина может принять решение о её прерывании (аборте).
Революционный метод безоперационного прерывания беременности в XXI веке – это медикаментозный аборт. Он приобрел сторонников во всем мире.
Так, в развитых странах частота использования медикаментозного аборта в структуре всех методов прерывания беременности составляет от 40-60% (Европейские страны, США) и до 80% ( Швеция, Франция).
Эффективность медикаментозного аборта составляет 95-98 % на ранних сроках беременности (42 дня от 1-го дня последней менструации или 6 недель беременности).
Традиционным методом прерывания беременности считается хирургический аборт (до 12 недель).
Различают 2 вида хирургического аборта:
Осложнения, которые могут возникнуть при выполнении хирургического аборта, многочисленны. Наиболее распространенные из них:
Помимо этого, отдаленными осложнениями хирургического аборта могут быть следующие:
Однако в современной медицине появились новые, более бережные для здоровья женщины технологии по прерыванию нежелательной беременности. Риск их для женского здоровья значительно ниже, чем у методов традиционных.
Одним из главных преимуществ медикаментозного аборта перед хирургическим является то, что риск для здоровья значительно ниже, не влияет на фертильность женщины (женщина может забеременеть в 1-м менструальном цикле после проведенного медикаментозного аборта), хорошо переносится и не требует пребывания в стационаре.
Этапы проведения медикаментозного аборта
Медикаментозный аборт предусматривает 3 визита к врачу.
Визит 1
В день обращения врач акушер-гинеколог беседует, осматривает пациентку, проводит ей:
2) минимальное обследование, которое включает в себя:
Далее в ходе первой консультации врач подробно расскажет Вам, как должна проходить процедура и обозначит порядок повторных визитов, а также известит Вас о том, какие могут быть симптомы и как себя в таких случаях вести.
Доктор обязательно предупредит Вас, что в небольшом количестве случаев (2-5%) метод может оказаться неэффективным, и тогда Вам придется прервать беременность хирургическим путем.
Консультация психотерапевта (по желанию пациентки)
После того, как факт беременности подтверждён, врач акушер-гинеколог обязательно предложит Вам консультацию психотерапевта. Эта консультация перед прерыванием беременности рекомендована как профилактика психологических последствий аборта.
После беседы со специалистом Вам предоставляется 2 дня на обдумывание, по истечении которых, в случае, если Ваше решение прервать беременность остаётся твёрдым и непоколебимым, Вы подписываете в клинике информированное согласие на последующую процедуру и, под чутким наблюдением врача-гинеколога, переходите к следующему этапу.
Как проводится сама процедура
У некоторых женщин в 1-й день после приема Мифепрестона появляются кровянистые выделения, а у 5% женщин может произойти полный аборт.
Визит 2
Действие «Мифепрестона» достигает максимального эффекта через 36 – 48 часов после первого визита к доктору. На этот срок и назначается Ваш повторный визит в клинику.
Под действием «Мифепрестона» плодное яйцо отслаивается от стенок полости матки. Следующим этапом является его изгнание из полости матки.
С этой целью в клинике Вам дадут препарат («Миролют»). Данный препарат является простагландином: он вызывает сокращение матки. После приема «Миролюта» у большинства женщин начинаются кровянистые выделения из половых путей, начало появления которых может сопровождаться симптомами, которые прогнозируемы и устранимы:
Визит 3
(на 14-й день после первого)
Третий визит в клинику необходим для оценки эффективности медикаментозного прерывания беременности: полный аборт, неполный аборт, сохраняющаяся беременность.
Эффективность метода составляет 95-98 %. В случае неэффективности метода, оцененной на 14-й день после приема Мифепрестона, женщина завершает аборт хирургическим путем.
Оба препарата, которые используются для прерывания беременности, не являются гормональными.
Уже в 1-м цикле после фармакологического аборта восстанавливается фертильность женщины, т.е. она снова может забеременеть. Поэтому Вам обязательно необходимо обсудить с врачом вопрос контрацепции.
К медикаментозному прерыванию беременности существуют противопоказания, с которыми можно ознакомиться на приёме у врача.
В стоимость медикаментозного аборта входит:
Препараты, которые мы используем:
I. Антигестагенные препараты:
Блокируют на уровне рецепторов активность прогестерона, вследствие чего происходит экспульсия (самопроизвольное изгнание) плодного яйца из полости матки. Препарат способствует повышению сократительной способности и чувствительности миометрия к простагландинам. Не обладает гестагенной активностью.
1) Мифегин (Экселджин Лаборатуар, Франция)
Это синтетическое стероидное антипрогестагенное средство. Отмечен антагонизм с глюкокортикостероидами. Через 2-3 часа после попадания лекарства в организм, молекулы микронизированного мифегина блокируют действие прогестерона на уровне гестагеновых рецепторов и активизируют сокращение миометрия. В результате происходит гибель и отторжение плодного яйца. Проявляется медикаментозный аборт началом обильной менструации с включением сгустков, продолжительность которой в среднем составляет 5-7 дней.
Показания:
Медикаментозное прерывание маточной беременности на ранних сроках (до 42 дней аменореи).
История создания препарата
В течение многих лет учёными разных стран проводились исследования по изучению препаратов для прерывания беременности. В начале 80-х годов французская компания Roussel Uclaf начала исследования нового действующего вещества, которое получило название Мифепристон. Он представляет собой синтетический препарат для перорального применения и является антагонистом прогестерона и глюкокортикоидов.
Клинические исследования вещества начались в Европе в 1982 году. Позднее на основе исследованного вещества был создан оригинальный препарат под торговой маркой Мифегин. В 1988 Франция стала первой страной, получившей лицензию на проведение фармаборта по схеме: мифепристон + простагландиновый аналог. В 1991 использование препарата было одобрено в Великобритании и Швеции. С 1999 года препарат стал доступен в странах Европы, а так же за её пределами (Германия, Греция, Норвегия, Россия, Украина, Тунис, Израиль, Новая Зеландия).
Россия имеет опыт применения препарата Мифегин в медицинской практике с 1999 года (более 20 лет). Многочисленные клинические исследования в крупных Российских институтах (Научный центр акушерства, гинекологии и перинатологии под руководством академика В.И. Кулакова, Московский областной НИИ Акушерства и Гинекологии) подтверждают эффективность и безопасность использования препарата Мифегин.
С осторожностью назначают при хронических обструктивных болезнях лёгких (в том числе, бронхиальной астме), артериальной гипертензии, аритмии, хронической сердечной недостаточности.
Особые указания:
Пациентки должны быть проинформированы, что если на 10-14 день эффект от применения препарата отсутствует (неполный аборт или продолжающаяся беременность), беременность следует обязательно прервать иным способом, поскольку возможно формирование врождённых пороков развития у плода. Применение препарата требует предупреждения резус аллоиммунизации и других общих мероприятий, сопутствующих аборту. Пациенткам с искусственными сердечными клапанами или инфекционным эндокардитом при применении мифепристона следует проводить профилактическое лечение антибиотиками.
2) Мифепристон
Производитель: Россия и Китай.
Мифепристон — синтетическое средство группы стероидов с антипрогестагенными свойствами. Его используют на первом этапе фармакологического аборта. Действие препарата обусловлено его влиянием на состояние шейки матки, эндо-, миометрия и проявляется менструальноподобным кровотечением. Прерывание гестации с помощью средства проводят только по назначению акушера-гинеколога и под его контролем.
История создания препарата
Мифепристон был получен химиками фармацевтической лаборатории Roussel-Uclaf в апреле 1980 года. Было выявлено, что Мифепристон обладает сродством с прогестероновыми и глюкокортикостеродными рецепторами, в то же время сродство с андрогенными рецепторами проявляется в незначительной степени. Таким образом, было открыто как антиглюкокортикостероидное, так и антипрогестероновое действие Мифепристона.
В конце 1987 г. лаборатория Roussel-Uclaf завершила клинические испытания Мифепристона, и он был одобрен для использования во Франции и в Китае с 1988 г. В России препарат Мифепристон был официально зарегистрирован в 1999 году.
Для всех следующих показаний:
Что происходит после приёма препарата:
Механизм действия средства основан на антигестагенном эффекте. Вещество обладает сродством к прогестероновым рецепторам, блокирует гормон беременности на уровне эндо- и миометрия. Препарат стимулирует продукцию интерлейкина-8 и повышает чувствительность рецепторов простагландина, провоцирует разрушение капилляров в слизистой матки и вызывает реакцию, наподобие воспалительной.
Препарат обеспечивает отторжение плодного яйца, размягчение и расширение шейки, повышение сократительной активности миометрия. Клинически эти процессы проявляются выкидышем.
Основные симптомы после принятия препарата:
Пероральное применение Мифепристона редко провоцирует тошноту или рвоту. Однако, для контроля состояния женщины, средство принимают в присутствии доктора.
В большинстве случаев препарат не провоцирует симптомов. Возможны умеренные тянущие ощущения в надлобковой области.
В ряде случаев аборт наступает на первой фазе медикаментозного прерывания, что проявляется схваткообразными болями и кровянистыми выделениями из влагалища. Большинство пациентов сталкиваются с этими симптомами на втором этапе фармаборта.
Сколько действует препарат:
Препарат связывается с белками крови и начинает действовать, спустя 60-80 минут после приёма. Эффект развивается в течение 24-48 часов.
II. Синтетические производные простагландина
Индуцируют сокращение гладких мышц миометрия и расширяют шейку матки. Повышают частоту и силу сокращений миометрия, оказывая слабое стимулирующее действие на гладкую мускулатуру ЖКТ. Действие начинается через 30 минут и продолжается не менее 3-6 ч.
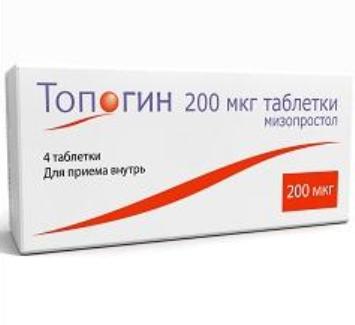
1) Топогин
Производитель: Делфарм Лилль С.а.С. (Delpharm Lille, SAS) (Франция).
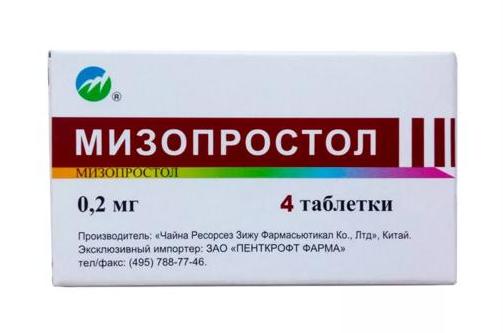
2) Мизопростол
Производитель: Китай, Beijing Zizhu Pharmaceutical.
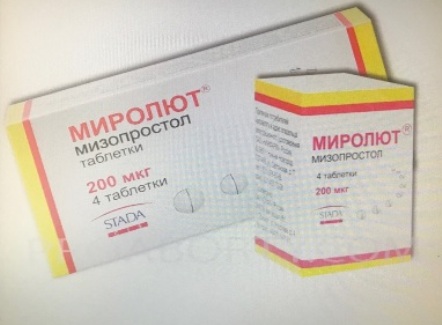
3) Миролют
Производитель: Россия.
Мизопростол – синтетическое производное простагландина Е1. Мизопростол индуцирует сокращение гладких мышечных волокон миометрия и расширяет шейку матки, что облегчает удаление содержимого полости матки. Повышает частоту и силу сокращений миометрия, оказывает слабое стимулирующее действие на гладкую мускулатуру желудочно-кишечного тракта (ЖКТ).
Показания:
Медикаментозное прерывание развивающейся маточной беременности на ранних сроках
(длительность аменореи не более 42 дней) в сочетании с Мифепристоном.
В нашей клинике приём ведут высококвалифицированные врачи акушеры-гинекологи. Они прошли соответствующее обучение по работе со всеми вышеперечисленными препаратами для медикаментозного прерывания беременности, имеют сертификаты и готовы на любом этапе оказать Вам грамотную, профессиональную помощь.
Вас никто не осудит за принятое решение, потому что жизненные ситуации бывают разные, и наша задача – помочь Вам справиться с такой ситуацией без каких-либо неприятных, угрожающих Вашей жизни и здоровью последствий. Записывайтесь на приём любым удобным Вам способом и будьте уверены – мы обязательно поможем Вам.
Сроки прерывания беременности таблетками
До какого срока возможно прерывание нежелательной беременности таблетками
Медикаментозное прерывание беременности на ранних сроках, т.е. таблетками — очень популярная процедура у женщин, для которых рождение ребенка нежелательно по тем или иным причинам. Этот вид аборта выигрывает перед вакуум-аспирацией и обычным хирургическим тем, что не требует гинекологического вмешательства. Выкидыш происходит самостоятельно после приема выданных врачом препаратов.
Есть только одно «но». Существует известная практика, дающая информацию о том, до какого срока прерывание нежелательной беременности таблетками эффективная мера, а когда нужно прибегать к другим видам аборта. Это 6 недель беременности, если учесть, что акушерский срок рассчитывается с первого дня последней менструации, или 42 дня аменореи (отсутствия менструации). При этом плодное яйцо обязательно должно быть на УЗИ диагностировано в матке и иметь размер не более 2 см. Таков максимальный срок медикаментозного прерывания беременности в России.
Несколько другие стандарты в США. Там женщине дается еще одна неделя. То есть там допускается вызвать выкидыш до 49 дней аменореи. А крайние сроки прерывания беременности таблетками — 6 акушерских недель.
Почему есть такие ограничения? Чем грозит отхождение в большую сторону?
1. Сильным кровотечением, остановить которое будет невозможно препаратами, сокращающими матку, и кровоостанавливающими. Может потребоваться чистка. То есть смысл всей процедуры медикаментозного аборта, кстати, всегда платного, вообще теряется. Прерывание беременности на поздних сроках таблетками всегда осложняется кровотечением.
2. Боль. Чем больше срок гестации, тем хуже женщина себя чувствует. Болезненные ощущения более яркие, могут быть тошнота, рвота, повышение температуры. Хотя, есть мнение, что данные побочные действия возникают и на более дешевые таблетки прерывающие беременность на раннем сроке — аналоги, дженерики оригинальных препаратов-антипрогестинов, которыми во многих клиниках вызывают выкидыш из-за их дешевизны. То есть недорогой препарат, значит, недорогой аборт. Доступнее процедура — ей больше женщин пользуются.
3. Неполный аборт. В этом случае у женщины наблюдаются длительные выделения, нередко скудные, могут быть с неприятным запахом, когда начинается воспалительный процесс. Наименьший риск получить такое осложнение при сроке беременности до 5 недель, то есть до 1 недели задержки менструации. При неполном аборте врачи проводят кюретаж матки.
Если придерживаться рекомендованного срока в 42 дня аменореи, принять препараты по правильной схеме — тогда все пройдет благополучно. Процент неудач в данном случае менее 5%.
Медикаментозное прерывание малых сроков беременности
Одной из наиболее важных проблем современного здравоохранения является сохранение репродуктивного здоровья женщин. Столь пристальное внимание к этой проблеме связано, в первую очередь, с демографической ситуацией, сложившейся в России. Предпринимаемые ме
Одной из наиболее важных проблем современного здравоохранения является сохранение репродуктивного здоровья женщин. Столь пристальное внимание к этой проблеме связано, в первую очередь, с демографической ситуацией, сложившейся в России. Предпринимаемые меры, к сожалению, не повышают рождаемость в нашей стране на должный уровень. Основным путем решения проблемы сохранения детородной функции женщин являются уменьшение числа медицинских и криминальных абортов, профилактика нежелательной беременности.
В Российской Федерации аборт продолжает оставаться распространенным методом регулирования рождаемости и планирования семьи (В. И. Кулаков, 1993). По данным медицинской статистики, ежегодно около 15—20 тыс. женщин прерывают беременность. До последнего десятилетия применялись хирургические методы прерывания беременности, такие, как вакуум-кюретаж, вакуум-аспирация («мини-аборт») и традиционный кюретаж.
Вакуум-кюретаж — наиболее распространенный метод искусственного прерывания беременности во многих странах мира, в том числе и в России. Преимуществами этой процедуры являются простота и непродолжительность процедуры полной эвакуации содержимого полости матки через небольшое расширение шейки матки. Операция легко выполнима под местной анестезией в амбулаторных условиях.
При применении указанного метода прерывания беременности возможны аллергические реакции на используемые лекарственные препараты, перфорация или атония матки, судороги или остановка сердца и т. д.
Искусственное прерывание беременности методом вакуум-аспирации в целях регулирования рождаемости приобрело большое распространение во многих странах мира. Широкое применение этого метода обусловлено тем, что проведение операции возможно в амбулаторных условиях при помощи относительно простой медицинской техники, при соблюдении правил асептики и антисептики, без применения местной анестезии. После операции пациенты возвращаются к обычной жизнедеятельности через 1 ч. Несмотря на преимущество данного метода, некоторую сложность представляют диагностирование начальных сроков беременности и исключение внематочной беременности.
Традиционный кюретаж представляет собой операцию искусственного прерывания беременности, которая в настоящее время используется все реже. Медицинский аборт часто приводит к серьезным осложнениям в раннем послеоперационном периоде (кровотечение, инфекция, остатки плодного яйца и т. д.). В более поздние сроки развиваются воспалительные заболевания женских половых органов, невынашивание беременности, бесплодие, внематочная беременность. Осложненное течение последующей беременности, родов и послеродового периода (В. И. Кулаков и соавт., 1991; Т. Н. Мельник и соавт., 2001) неблагоприятно влияет на состояние плода и новорожденного (Т. С. Чередниченко, 2001).
Среди современных щадящих способов прерывания незапланированной беременности можно упомянуть медикаментозный метод. Его разработка началась еще в 70-е гг. ХХ столетия. В этот период во Франции была реализована программа создания стероидов с антигормональным действием. В 1980 г. появился мифепристон, представляющий собой синтетический стероидный препарат для перорального применения и являющийся антагонистом прогестерона и глюкокортикоидов.
Медикаментозный метод прерывания незапланированной беременности с помощью препарата мифепристон (мифегин, пенкрофтон) применяется за рубежом с 1980 г., а в России — с 1998 г. (Е. Н. Караева и соавт., 1999).
Мифепристон (мифегин, пенкрофтон, мифепрекс) — синтетическое стероидное антипрогестогенное средство (блокирует действие прогестерона на уровне рецепторов). Механизм действия препарата основан на взаимодействии с гормонсвязывающим доменом рецептора клеток-мишеней, что вызывает «неэффективную» конформацию и блокаду эффектов природного стероида.
Мифепристон повышает сократительную способность миометрия, стимулируя высвобождение интерлей- кина-8 в хориодецидуальных клетках, повышая чувствительность миометрия к простагландинам (для усиления эффекта применяется в сочетании с синтетическими аналогами простагландинов (Е. Н. Караева и соавт., 1999)). В результате действия препарата происходят десквамация децидуальной оболочки и выведение плодного яйца.
После однократного приема внутрь 600 мг мифепристона максимальная концентрация достигается через 1,5 ч. Абсолютная биодоступность препарата составляет 69%. В плазме крови мифепристон на 98% связывается с белками: альбумином и кислым альфа-1-гликопротеином. После фазы распределения выведение сначала происходит медленно, концентрация уменьшается в 2 раза между 12—72 ч, затем процесс выведения ускоряется. Период полувыведения составляет 18 ч.
При патоморфологическом исследовании материала выкидышей (Т. Н. Мельник и соавт., 2001) после применения мифепристона обнаружили, что линия отторжения формирующейся плаценты проходила по терминальным окончаниям якорных ворсин и остаточным фрагментам базальной оболочки, состоящей из пластов цитотрофобласта и децидуальных клеток. В полости эмбрионального мешка обнаруживались сохраненные фрагменты эмбриона, амниотической оболочки и желточного мешка. Отмечалось полное соответствие строения ворсин, а также стенки эмбрионального мешка, что объяснялось небольшим сроком от момента приема препарата до отторжения эмбрионального мешка. Непосредственный механизм отторжения заключался в формировании гематомы в толще базальной пластинки с переходом ее в близлежащее межворсинчатое пространство. Местный характер геморрагических нарушений (на границе эндо- и миометрия), их острое возникновение и кратковременность процесса не создавали предпосылок для выброса тромбопластических масс и, следовательно, для изменения гемостазиологических параметров крови, что подтверждалось исследованием свертывающей системы крови.
Показанием к применению мифепристона (мифегина, пенкрофтона) в настоящее время является прерывание маточной беременности на ранних сроках (42 дня аменореи). Однако имеются исследования (Р. А. Хетчер, 1993; Р. А. Манушарова, Э. И. Черкезова, 2002), в ходе которых эти препараты применяли до 9-недельного срока беременности. Кроме того, данные литературы свидетельствуют об эффективности использования мифепристона для подготовки и индукции родов при доношенной беременности. В настоящее время мифепристон применяется во Франции, США, Швеции, Китае, России, Великобритании, Индии и других странах.
Противопоказаниями к назначению препарата являются: наличие в анамнезе повышенной чувствительности к мифепристону, надпочечниковая недостаточность и длительная глюкокортикостероидная терапия, острая или хроническая почечная и/или печеночная недостаточность, порфирия, миома матки, наличие рубца на матке, анемия, нарушения гемостаза (в том числе в результате предшествующего лечения антикоагулянтами), воспалительные заболевания женских половых органов, наличие тяжелой экстрагенитальной патологии. Нельзя применять мифепристон у курящих женщин старше 35 лет без предварительной консультации терапевта. Кроме того, противопоказаниями к применению препарата с целью прерывания беременности являются подозрение на внематочную беременность; беременность, не подтвержденная клиническими исследованиями; превышающая по сроку 42 дня после прекращения менструации; возникшая на фоне применения внутриматочной контрацепции или после отмены гормональной контрацепции.
С осторожностью следует назначать препарат при хронических обструктивных заболеваниях легких (в том числе при бронхиальной астме), тяжелой артериальной гипертензии, нарушениях ритма сердца и сердечной недостаточности. Пациенткам с искусственными сердечными клапанами или инфекционным эндокардитом при применении мифепристона следует проводить профилактическое лечение антибиотиками.
Грудное вскармливание после приема мифепристона следует прекратить на 14 дней. Применение этого препарата требует проведения всех подготовительных мероприятий, связанных с абортом.
Среди побочных действий, связанных с процедурой прерывания, следует отметить: кровянистые выделения из половых путей, боли в низу живота, обострение воспалительных процессов матки и придатков.
Побочные действия, связанные с приемом мифепристона, — чувство дискомфорта в низу живота, слабость, головная боль, тошнота и рвота, головокружение, гипертермия. Прием мифепристона в дозе до 2 г не вызывает нежелательных реакций. В случаях передозировки препарата может наблюдаться надпочечниковая недостаточность.
При проведении медикаментозного аборта с помощью препарата мифепристон следует избегать назначения нестероидных противовоспалительных средств, так как они ослабляют его эффективность. Если на 10–14-й день эффект от применения препарата отсутствует, беременность обязательно следует прервать иным способом, поскольку возможно формирование врожденных пороков развития у плода.
Исследования, проводившиеся еще в 80-х гг., показали, что эффективность изолированного применения мифепристона составляет 85%. Поэтому впоследствии было предложено мифепристон сочетать с простагландинами. По данным литературы, эффективность указанной комбинации достигает 96—98% (Р. А. Манушарова, Э. И. Черкезова, 2002). Также было показано, что эффективность комбинированного применения мифепристона (в дозе 400 мг) и сайтотека (800 мкг) равна 96%.
Под нашим наблюдением находились 200 женщин в возрасте от 18 до 41 года (36,7+2,3 года). У 37 из них беременность была первой; 28 прерывали вторую беременность (первая закончилась искусственным абортом), остальные имели в анамнезе роды (37) или роды и аборты (98). По данным гинекологического осмотра и УЗИ, гестационный срок в среднем составил 5,2±0,2 недели при среднем диаметре плодного яйца 10,5+0,5 мм.
Гинекологические заболевания имелись у 42,1% пациенток (бессимптомная миома матки небольших размеров — 4,1%; эрозия шейки матки — 20,9%; хронические аднекситы — 15%; параовариальная киста — 4%; дисфункции яичников — 5%; генитальный эндометриоз — 3,1%).
Мифегин назначали однократно в виде таблеток в дозе 600 мг (3 табл. по 200 мг), а через 36—48 ч пациентки принимали простагландин — мизопростол (сайтотек) в дозе 400 мкг (2 табл. по 200 мкг) и спустя 3 ч — еще 400 мкг (2 табл.). Препараты принимались в присутствии врача после получения согласия пациентки. Наблюдение осуществлялось в течение 2-3 ч, после чего женщины могли покинуть лечебное учреждение, получив необходимые рекомендации. Трудоспособность при этом сохранялась полностью.
Эффективность метода оценивалась на основании констатации положительного исхода, подтвержденного данными объективного исследования, бимануального исследования, УЗИ (отсутствие плодного яйца, а также его элементов в полости матки на 10—14-й день).
Экспульсия плодного яйца у 180 из 200 женщин произошла после комбинированного применения мифегина и сайтотека, у 11 пациенток — без дополнительного приема сайтотека. У 9 пациенток со сроком беременности 8,5-9 нед. через 12—24 ч после приема мифегина наблюдалось кровотечение из половых путей, по поводу чего они были госпитализированы и было произведено выскабливание слизистой полости матки. Экспульсия плодного яйца произошла в первые сутки после приема сайтотека — у 95,3%, на вторые сутки — у 4,7% женщин. Клинически это проявлялось кровянистыми выделениями из половых путей (скудных или умеренной интенсивности) в первые сутки после приема мифегина — у 38% женщин; у 62% пациенток в первые сутки после приема мифегина не отмечено появления кровянистых выделений из половых путей. Спустя 40–55 мин после приема сайтотека кровянистые выделения из половых путей усиливались у подавляющего большинства женщин и в 60% случаев сопровождались схваткообразными болями в низу живота и экспульсией плодного яйца.
Продолжительность кровянистых выделений составляла в большинстве случаев от 7 до 14 дней. У 4 пациенток наблюдались скудные кровянистые выделения до 15—17 дней. Кровотечения, потребовавшие проведения консервативной терапии в течение 1-2 дней (дицинон, аскорутин, викасол), были отмечены у 3 пациенток. Хирургического вмешательства с целью гемостаза не потребовалось ни в одном наблюдении. Следует отметить, что выраженные схваткообразные боли в низу живота наблюдались у нерожавших женщин, а у рожавших пациенток они были выражены слабо или отсутствовали. Купировали схваткообразные боли в низу живота пероральным приемом или парентеральным введением спазмолитических (но-шпа) или анальгетических (анальгин, баралгин) средств.
Положительного результата приема после мифегина нам не удалось добиться в 3 случаях. По данным УЗИ, было зафиксировано наличие остатков плодного яйца в полости матки, по поводу чего пациенткам было проведено диагностическое выскабливание. Следует отметить, что у этих женщин в анамнезе имелся эндометрит. По-видимому, отсутствие достаточного эффекта в данных случаях обусловлено нарушением сократительной способности матки.
Переносимость мифегина была хорошей. При приеме сайтотека у 8 женщин отмечены побочные эффекты(в виде тошноты, рвоты, головокружения, головной боли), которые продолжались в течение 30—45 мин от начала приема препарата и проходили самостоятельно.
Контрольные УЗИ, выполненные на 10—14-е сутки после экспульсии плодного яйца, показали нормальное состояние эндометрия у 187 женщин. У 3 пациенток отмечалось расширение М-ЭХО при наличии гипоэхогенного содержимого. В одном наблюдении выявлены неоднородность М-ЭХО и эхонегативные включения. Этим женщинам дополнительно назначался дюфастон в дозе 10 мг 2 раза в сутки в течение 10 дней и после очередной менструации проводилось дополнительное УЗИ. Во всех случаях было установлено нормальное состояние М-ЭХО при контрольном УЗИ.
Таким образом, результаты проведенного исследования свидетельствуют о том, что комбинированное применение препаратов мифегин (мифепристон) и сайтотек является высокоэффективным средством для прерывания нежелательной беременности. При строгом соблюдении всех необходимых требований этот способ хорошо переносится женщинами, не имеет существенных побочных эффектов и может применяться для прерывания беременности на малых сроках (до 7 нед.). Применение мифегина не вызывает нарушения менструального цикла, вероятность влияния на репродуктивную функцию практически равна нулю.
Медикаментозное прерывание беременности почти полностью исключает риск возникновения восходящей инфекции и связанных с ней осложнений. Кроме того, при данном методе прерывания беременности отсутствует психогенная травма, чаще всего сопровождающая традиционный артифициальный аборт, что повышает качество жизни женщины.
По вопросам литературы обращайтесь в редакцию.
Р. А. Манушарова, доктор медицинских наук, профессор
Э. И. Черкезова
РМАПО, Клиника андрологии, Москва