абсцессы головного мозга этиология клиника диагностика и хирургическое лечение
9.2. Абсцесс головного мозга
— отгранич скопление гноя в гол мозге, возник-щее вторично при наличии очаговой инфекции за пределами ЦНС; возможно одновременное сущ-ние неск абсцессов. Может возникать как осложнение повреждений черепа, часто симулирует опухоль гол мозга, но отличается более быстр развитием (в теч неск дней или недель).
Стадии: энцефалита, форм-я полости некротич распада, инкапсуляции.
Клиническая картина. На стадии энцефалита и формирования полости некротического распада:
Противопоказания к хирургическому лечению: Неопераб множ абсцессы (10% случаев) Абсцессы на ран стадиях развития (стадия энцефалита) Глубок расп-ние абсцесса (технич трудности, способные обусловить серьёз поспеоперац осложнения)
Антибиотики след назначать с учётом чув-ти микрофлоры (до получения результатов бактериол исслед-я показано назначение антиб-ков широк спектра дей-я)
Метронидазол 3 г/сут в/в: первая доза 15мг/кг, затем по 7,5 мг/кг через каждые 6 ч. Наиболее эффективен при отогенных абсцессах.
Осложнения Транстенториапь или височ вклинение. При этом наблюдают прогрессив нарастание очагов и общемозг симп-ки (гипертензионный синдром) Прорыв абсцесса в желудочки мозга и субарахн пространство Осложнения со стороны операцион раны Рецидив абсцесса (при недостаточно радикальном его удалении).
Смерть наступает от прорыва гноя (либо в желудочки с развитием гнойного вентрикулита, либо в подпаутинное пространство), резкого повышения ВЧД или вклинения мозга
Причинами полиневропатии явл-ся разнообраз интоксикации: алкоголь, препараты мышьяка, свинец, ртуть, таллий, ортокрезилфосфат, сульфокарбонат. Медикаментов полиневропатии развив-ся при лечении эметином, висмутом, солями золота, сульфаниламидами, изониазидом, мепробаматом, антибиотиками. Полиневропатии бывают при вир и бакт инфекциях, диффузных болезнях соед ткани, васкулитах, криоглобулинемии, после введ-я сывороток и вакцин, при авитаминозе, злокач новообразованиях (рак, лимфогранулематоз, лейкозы), при заб-ях вн органов (печень, почки, поджелудочная железа), эндокр желез (диабет, гипер- и гипотиреоз, гиперкортицизм), при генетич дефектах ферментов (порфирия).
Наблюдается у лиц, злоупотр-щих спирт напитками. Частота развития алк попиневропатии 2-3%. В развитии ее осн роль принадлежит токсич дей-ю алкоголя на нервы и нарушению в них обменных процессов. Изменения развиваются не только в сп-мозговых и чер нервах, но и в др отделах НС (гол и сп мозге).
Клинич картина. Алк полиневропатия чаще развивается подостро. Появл-ся парестезии в диет отделах конечностей, болез-ть в икроножных мышцах, причем боли усиливаются при сдавлении мышц и надавливании на нер стволы (один из ранних хар-рных симптомов алк полиневропатии). Вслед за этим разв-ся слабость и параличи всех конеч-тей, более выраженные в ногах. Преимущ-но поражаются разг-ли стопы. В паретичных мышцах быстро развиваются атрофии. Глуб рефлексы нередко оказываются повыш-ми, а зоны их расширены. Однако при выраж клинич картине имеется мыш гипотония с резким снижением мыш-суст чувства. Возникает расс-во поверх чувс-ти по типу перчаток и носков. Расс-ва глуб чув-ти приводят к атактич нарушениям, и в сочетании с выпадением глуб рефлексов клинич- картина напоминает сифилитич сухотку сп мозга и даже получила название псевдотабеса. Однако при этом отсутствуют хар-рные для сухотки расс-ва мочеиспускания, боли по типу «прострела», положит р-ция Вассермана в ликворе и крови, изменения зрачков. В ряде случаев алк полиневропатия может развиваться остро, чаще после значит переохлаждения. Возникают изменения высш мозг ф-ций.
Трудоспособность. В бол-ве случаев больные оказ-ся нетрудосп-ми, т.е. инвалидами II группы. При восстановлении двиг функций может быть установлена III группа инв-ти с учетом осн профессии, а в дал-шем при успеш лечении б-ные могут быть признаны трудоспособными. 9.4. исслед тройнич нерва
1.Кортико-мускулярный путь. Регуляция произв движений обеспечивается двигательным анализатором, в состав которого входят передняя центральная извилина, часть задней центральной извилины, верхние отделы лобной доли (парацентральная долька). Двигательный (корково-мышечный) путь состоит из двух нейронов.
Публикации в СМИ
Абсцесс головного мозга
Абсцесс головного мозга — гнойно-воспалительное локализованное заболевание, располагающееся в паренхиме мозга и имеющее характерные клинико-патологические проявления в виде комбинации симптомов объёмного образования мозга и воспалительного процесса.
Эпидемиология. В развитых странах заболеваемость составляет 1:100 000, в развивающихся странах эти значения могут быть в десятки раз выше. Мужчины/женщины — 3:1.
Факторы риска: патология лёгких, «синие» пороки сердца, бактериальный эндокардит, открытая и проникающая черепно-мозговая травма (ЧМТ), иммунодефицитные состояния.
Этиология и патогенез
• Пути распространения инфекции — контактный и гематогенный. Наиболее частый путь — гематогенный (в 25% всех случаев первичный источник инфекции так и не бывает обнаружен).
Клиническая картина. Симптоматика в целом не специфична, чаще проявляется признаками гипертензионного синдрома (вплоть до дислокации с нарушениями сознания). Фокальный неврологический дефицит зависит от локализации и наблюдается в 30–50% случаев.
Диагностика • Как и при подозрении на любое объёмное образование головного мозга, в первую очередь следует сделать КТ. Чувствительность метода приближается к 100%, специфичность значительно ниже, во многом зависит от стадии формирования абсцесса •• 1 стадия — ранний церебрит: 1–3 день, начало развития инфекционно-воспалительного процесса, отсутствие демаркации от окружающего здорового мозга, токсические изменения в нейронах, периваскулярные инфильтраты. Сопротивление при пункции умеренное •• 2 стадия — поздний церебрит: 4–9 день, выпадение в очаге ретикулярного матрикса, появление центрального некроза. Сопротивление при пункции отсутствует •• 3 стадия — ранняя инкапсуляция: 10–13 день, появление неоваскуляризации, выраженного некротического центра, по периферии формируется соединительнотканная капсула (она обычно тоньше со стороны желудочка). Сопротивление при пункции отсутствует •• 4 стадия — поздняя инкапсуляция: после 14 дней, чёткая коллагеновая капсула, некротический центр, зона глиоза вокруг капсулы. Сопротивление при пункции сильное, в момент прокола капсулы ощущение «провала» • Дифференциальную диагностику проводят между глиобластомой и метастазом.
Общие клиническое анализы отражают лишь изменения, характерные для хронического воспалительного процесса в организме. Посев крови чаще всего отрицателен. Поясничная пункция, хотя и может дать некоторую дополнительную информацию относительно патогена, противопоказана в связи с риском провокации транстенториального вклинения.
Лечение должно осуществляться в специализированном нейрохирургическом стационаре. Существуют две принципиальных тактики лечения: «чисто медикаментозное» (главным образом антибиотикотерапия) и «комбинированное» (хирургическая манипуляция и антибиотикотерапия). Показания к назначению глюкокортикоидов (ГК) на настоящий момент оставлены лишь для пациентов с выраженными признаками внутричерепной гипертензии и дислокационного синдрома (дексаметазон).
Результаты лечения и прогноз. Прогноз для жизни благоприятный. В настоящее время летальность не превышает 10% (а чаще значительно ниже). Постоянный неврологический дефицит наблюдается у 45%. Наихудший прогноз имеют пациенты с грибковыми абсцессами на фоне иммунодепрессивной терапии (летальность приближается к 100%).
МКБ-10• A06.6+G07* Амебный абсцесс головного мозга • A17.8+ G07* Абсцесс головного мозга туберкулезный • B43.1 Феомикотический абсцесс мозга • G06 Внутричерепной и внутрипозвоночный абсцесс и гранулёма.
Примечания • Вклинение мозга — грыжевидное выпячивание участка головного мозга в естественные отверстия (например, в большое затылочное), развивающееся в результате резкого повышения внутричерепного давления (ВЧД; при отёке, абсцессе, опухоли мозга и т.д.) • Гнойный вентрикулит — воспаление стенок желудочков головного мозга, характеризующийся резким ухудшением общего состояния; фебрильной температурой тела, угнетением сознания до комы; выраженный менингеальный синдром, наличие гноя в ликворе при пункции. Часто заканчивается летальным исходом.
Код вставки на сайт
Абсцесс головного мозга
Абсцесс головного мозга — гнойно-воспалительное локализованное заболевание, располагающееся в паренхиме мозга и имеющее характерные клинико-патологические проявления в виде комбинации симптомов объёмного образования мозга и воспалительного процесса.
Эпидемиология. В развитых странах заболеваемость составляет 1:100 000, в развивающихся странах эти значения могут быть в десятки раз выше. Мужчины/женщины — 3:1.
Факторы риска: патология лёгких, «синие» пороки сердца, бактериальный эндокардит, открытая и проникающая черепно-мозговая травма (ЧМТ), иммунодефицитные состояния.
Этиология и патогенез
• Пути распространения инфекции — контактный и гематогенный. Наиболее частый путь — гематогенный (в 25% всех случаев первичный источник инфекции так и не бывает обнаружен).
Клиническая картина. Симптоматика в целом не специфична, чаще проявляется признаками гипертензионного синдрома (вплоть до дислокации с нарушениями сознания). Фокальный неврологический дефицит зависит от локализации и наблюдается в 30–50% случаев.
Диагностика • Как и при подозрении на любое объёмное образование головного мозга, в первую очередь следует сделать КТ. Чувствительность метода приближается к 100%, специфичность значительно ниже, во многом зависит от стадии формирования абсцесса •• 1 стадия — ранний церебрит: 1–3 день, начало развития инфекционно-воспалительного процесса, отсутствие демаркации от окружающего здорового мозга, токсические изменения в нейронах, периваскулярные инфильтраты. Сопротивление при пункции умеренное •• 2 стадия — поздний церебрит: 4–9 день, выпадение в очаге ретикулярного матрикса, появление центрального некроза. Сопротивление при пункции отсутствует •• 3 стадия — ранняя инкапсуляция: 10–13 день, появление неоваскуляризации, выраженного некротического центра, по периферии формируется соединительнотканная капсула (она обычно тоньше со стороны желудочка). Сопротивление при пункции отсутствует •• 4 стадия — поздняя инкапсуляция: после 14 дней, чёткая коллагеновая капсула, некротический центр, зона глиоза вокруг капсулы. Сопротивление при пункции сильное, в момент прокола капсулы ощущение «провала» • Дифференциальную диагностику проводят между глиобластомой и метастазом.
Общие клиническое анализы отражают лишь изменения, характерные для хронического воспалительного процесса в организме. Посев крови чаще всего отрицателен. Поясничная пункция, хотя и может дать некоторую дополнительную информацию относительно патогена, противопоказана в связи с риском провокации транстенториального вклинения.
Лечение должно осуществляться в специализированном нейрохирургическом стационаре. Существуют две принципиальных тактики лечения: «чисто медикаментозное» (главным образом антибиотикотерапия) и «комбинированное» (хирургическая манипуляция и антибиотикотерапия). Показания к назначению глюкокортикоидов (ГК) на настоящий момент оставлены лишь для пациентов с выраженными признаками внутричерепной гипертензии и дислокационного синдрома (дексаметазон).
Результаты лечения и прогноз. Прогноз для жизни благоприятный. В настоящее время летальность не превышает 10% (а чаще значительно ниже). Постоянный неврологический дефицит наблюдается у 45%. Наихудший прогноз имеют пациенты с грибковыми абсцессами на фоне иммунодепрессивной терапии (летальность приближается к 100%).
МКБ-10• A06.6+G07* Амебный абсцесс головного мозга • A17.8+ G07* Абсцесс головного мозга туберкулезный • B43.1 Феомикотический абсцесс мозга • G06 Внутричерепной и внутрипозвоночный абсцесс и гранулёма.
Примечания • Вклинение мозга — грыжевидное выпячивание участка головного мозга в естественные отверстия (например, в большое затылочное), развивающееся в результате резкого повышения внутричерепного давления (ВЧД; при отёке, абсцессе, опухоли мозга и т.д.) • Гнойный вентрикулит — воспаление стенок желудочков головного мозга, характеризующийся резким ухудшением общего состояния; фебрильной температурой тела, угнетением сознания до комы; выраженный менингеальный синдром, наличие гноя в ликворе при пункции. Часто заканчивается летальным исходом.
Абсцесс головного мозга
Абсцесс головного мозга — ограниченное гнойное расплавление вещества мозга т. е. очаговое скопление гноя в веществе мозга.
Причина — попадание стрептококков, стафилококков, пневмококков, реже других микробов в мозговое вещество из гнойных очагов, расположенных в среднем или внутреннем ухе (отогенные абсцессы), придаточных пазухах (риногенные абсцессы), из остеомиелитического очага в костях черепа, флегмоны мягких тканей головы. Т. е. необходим источник инфекции. Главным источником инфекции служат отиты, чаще хронические (около 70% всех абсцессов мозга). У новорожденных могут быть инфекции верхних дыхательных путей матери, обусловлены сепсисом новорожденных, пупочной инфекцией, пневмонией.
Инфекция распространяется из среднего и внутреннего уха двумя путями: по контакту через твердую и мягкую мозговые оболочки или через лимфатические и кровеносные пути. В 16-24% случаев абсцесс возникает в результате бактериальной микроэмболии по кровеносным сосудам (метастатические абсцессы). Основным источником метастазирования являются легкие (абсцедирующие пневмонии, эмпиема, бронхо-эктатическая болезнь, абсцесс легких), реже язвенный бактериальный эндокардит. Бактериальные эмболы могут также попасть через капиллярную сеть легких при пиодермии, флегмонах, остеомиелите трубчатых костей, актиномикозе. Определенную роль играет черепно-мозговая травма, особенно сопровождающаяся переломами или трещинами костей основания черепа, открывая входные ворота для инфекции. Абсцесс головного мозга является частым осложнением сквозного или слепого огнестрельного ранения. Мальчики болеют в 2 раза чаще, чем девочки.
Клинически, можно выделить несколько групп симптомов при абсцессе головного мозга:
1. Воспалительные, что описаны выше.
2. Симптомы повышения внутричерепного давления у детей, особенно 5-7 лет — быстрое увеличение размеров черепа, за счет чего длительно отсутствуют головные боли. На рентгене черепа видно расхождение швов (коронарного, сагиттального, более выраженные пальцевые вдавления), в итоге, сильные головные боли и рвота, частая и многократная.
3. Очаговые симптомы, зависят от локализации абсцесса. Например, он располагается в больших полушариях — возникают двигательные расстройства и судорожные припадки. Иногда судорожные припадки могут быть одним из первых проявлений данного заболевания, особенно у мальньких детей.
Для диагностики используют: компьютерную, магнитно-резонансную томографию, церебральную ангиографию.
Дифференцированная диагностика абсцесса мозга с очаговым менингоэнцефалитом или менингитом, при этом решающую роль играют данные эхоэнцефалографии (смещение срединных структур мозга при супратенториальном абсцессе) и компьютерная томография. Последняя позволяет отличить абсцесс от опухоли мозга.
Существуют различные способы лечения абцесса головного мозга:
До и после операции необходимо назначать массивные дозы антибиотиков.
При одиночных абсцессах после операции выздоровление наступает в 70-80% случаев.
Абсцесс головного мозга ( Церебральный абсцесс )
МКБ-10
Общие сведения
Абсцесс головного мозга — это ограниченное скопление гноя в полости черепа. Различают три вида абсцессов: внутримозговые (скопление гноя в веществе мозга); субдуральные (расположенные под твердой мозговой оболочкой); эпидуральные (локализованные над твердой мозговой оболочкой). Основными путями проникновения инфекции в полость черепа являются: гематогенный; открытая проникающая черепно-мозговая травма; гнойно-воспалительные процессы в придаточных пазухах носа, среднем и внутреннем ухе; инфицирование раны после нейрохирургических вмешательств.
Причины
Среди выделенных возбудителей гематогенных абсцессов головного мозга преобладают стрептококки, часто в ассоциации с бактериотидами (Bacteroides spp.). Для гематогенных и отогенных абсцессов характерны Enterobacteriaceae (в том числе Proteus vulgaris). При открытой проникающей черепно-мозговой травме в патогенезе абсцесса мозга преобладают стафилококки (St. aureus), реже Enterobacteriaceae.
При различных иммунодефицитных состояниях (иммунодепрессивная терапия после трансплантации органов и тканей, ВИЧ-инфекция) из посева содержимого абсцесса головного мозга выделяют Aspergillus fumigatus. Однако идентифицировать возбудителя инфекции в содержимом абсцесса мозга довольно часто не представляется возможным, так как в 25-30 % случаев посевы содержимого абсцесса оказываются стерильными. Болезнь провоцируется следующими патологическими состояниями:
Патогенез
Формирование абсцесса мозга проходит в несколько этапов.
Симптомы абсцесса головного мозга
На сегодняшний день патогномоничная симптоматика не выявлена. Клиническая картина при абсцессах головного мозга схожа с клинической картиной объемного образования, когда клинические симптомы могут варьироваться от головной боли до тяжелейших общемозговых симптомов, сопряженных с угнетением сознания и выраженными очаговыми симптомами поражения головного мозга.
В некоторых случаях первым проявлением болезни становится эпилептиформный припадок. Могут наблюдаться менингеальные симптомы (при субдуральных процессах, эмпиеме). Эпидуральные абсцессы головного мозга зачастую ассоциируются с остеомиелитом костей черепа. Наблюдается прогредиентное нарастание симптоматики.
Диагностика
Для диагностирования абсцесса головного мозга огромное значение имеет тщательный сбор анамнеза (наличие очагов гнойной инфекции, острое инфекционное начало). Наличие воспалительного процесса, сопряженного с появлением и усугублением неврологических симптомов — основание для дополнительного нейровизуализационного обследования.
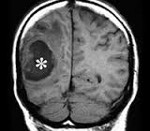
Точность диагностирования с помощью КТ головного мозга зависит от стадии формирования абсцесса. На ранних стадиях заболевания диагностика затруднена. На этапе раннего энцефалита (1-3 сутки) КТ определяет зону сниженной плотности неправильной формы. Введенное контрастное вещество накапливается неравномерно, преимущественно периферических отделах очага, реже в центре.
На более поздних этапах энцефалита контуры очага приобретают ровные округлые очертания. Контрастное вещество распределяется равномерно, по всей периферии очага; плотность центральной зоны очага при этом не меняется. Однако на повторной КТ (через 30-40 минут) определяется диффузия контраста в центр капсулы, а также наличие его и в периферической зоне, что не характерно для злокачественных новообразований.
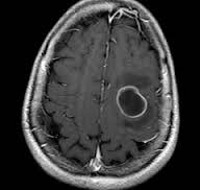
Инкапсулированный абсцесс мозга на КТ имеет вид округлого объемного образования с четкими ровными контурами повышенной плотности (фиброзная капсула). В центре капсулы зона пониженной плотности (гной), по периферии видна зона отека. Введенное контрастное вещество накапливается в виде кольца (по контуру фиброзной капсулы) с небольшой прилежащей зоной глиоза.
На повторной КТ (через 30-40 минут) контрастное вещество не определяется. При исследовании результатов компьютерной томографии следует учесть, что противовоспалительные препараты (глюкокортикостероиды, салицилаты) в значительной степени влияют на скопление контраста в энцефалитическом очаге.
МРТ головного мозга — более точный метод диагностирования. При проведении МРТ на первых стадиях формирования абсцесса мозга (1-9 сутки) энцефалитический очаг выглядит: на Т1-взвешенных изображениях — гипоинтенсивным, на Т2-взвешенных изображениях — гиперинтенсивным. МРТ на поздней (капсулированной) стадии абсцесса головного мозга: на Т1-взвешенных изображениях абсцесс выглядит, как зона пониженного сигнала в центре и на периферии (в зоне отека), а по контуру капсулы сигнал гиперинтенсивный. На Т2-взвешенных изображениях центр абсцесса изо- или гипоинтенсивный, в периферической зоне (зоне отека) гиперинтенсивный. Контур капсулы четко очерчен.
Дифференциальная диагностика абсцесса головного мозга должна проводиться с первичными глиальными и метастатическими опухолями полушарий мозга. При сомнениях в диагнозе следует проводить МЗ-спектроскопия. В таком случае дифференциация будет основываться на различном содержании аминокислот и лактата в опухолях и абсцессах головного мозга.
Иные способы диагностики и дифференциальной диагностики абсцесса головного мозга малоинформативны. Увеличение СОЭ, повышенное содержание С-реактивного белка в крови, лейкоцитоз, лихорадка — симптомокомплекс практически любых воспалительных процессов, включая внутричерепные. Бакпосевы крови при абсцессах головного мозга в 80-90% стерильны.
Лечение абсцесса головного мозга
На энцефалитической стадии абсцесса (анамнез – до 2 недель), а также в случае небольшого абсцесса головного мозга (до 3 см в диаметре) рекомендовано консервативное лечение, основой которого должна стать эмпирическая антибактериальная терапия. В некоторых случаях возможно проведение стереотаксической биопсии в целях окончательной верификации диагноза и выделения возбудителя.
Абсцессы, вызывающие дислокацию мозга и повышение внутричерепного давления, а также локализованные в зоне желудочковой системы (попадание гноя в желудочковую систему зачастую приводит к летальным исходам) — абсолютные показания к хирургическому вмешательству. Травматические абсцессы головного мозга, расположенные в зоне инородного тела также подлежат хирургическому лечению, так как данный воспалительный процесс не поддается консервативному лечению. Несмотря на неблагоприятный прогноз, грибковые абсцессы также являются абсолютным показанием к хирургическому вмешательству.
Тяжелые соматические заболевания не являются абсолютным противопоказанием к проведению хирургического лечения, так как стереотаксическая операция может проводиться и под местной анестезией. Абсолютным противопоказанием к проведению операции может быть только крайне тяжелое состояние пациента (терминальная кома), так как в таких случаях любое оперативное вмешательство противопоказано.
Медикаментозное лечение
Целью эмпирической (в отсутствии посева или при невозможности выделения возбудителя) антибактериальной терапии является покрытие максимально возможного спектра возбудителей. Рекомендуемые программы лечения:
После выделения возбудителя из посева лечение необходимо изменить, учитывая антибиотикограмму. В случае стерильного посева следует продолжить эмпирическую антибактериальную терапию. Продолжительность интенсивной антибактериальной терапии — не менее 6 недель, после этого рекомендуется сменить антибиотики на пероральные и продолжить лечение еще 6 недель.
Назначение глюкокортикоидов оправдано только в случае адекватной антибактериальной терапии, так как только при положительном прогнозе глюкокортикоиды могут вызвать уменьшение выраженности и обратное развитие капсулы абсцесса головного мозга. В иных случаях их применение может вызвать распространение воспалительного процесса за пределы первичного очага.
Хирургическое лечение
Основными методами хирургического лечения внутримозговых абсцессов являются простое или приточно-отточное дренирование. Их суть заключается в установке в полость абсцесса катетера, через который осуществляется эвакуация гноя с последующим введением антибактериальных препаратов. Возможна установка второго катетера меньшего диаметра (на несколько суток), через который проводится инфузия раствора для промывания (чаще всего, 0,9 % раствора хлорида натрия). Дренирование абсцесса необходимо сопровождать антибактериальной терапией (сначала эмпирической, далее — с учетом чувствительности к антибиотикам выделенного патогена).
Стереотаксическая аспирация содержимого абсцесса без установки дренажа — альтернативный метод хирургического лечения абсцесса головного мозга. Главные его преимущества — снисходительные требования к квалификации медперсонала (для контроля над функционированием приточно-отточной системы необходимы пристальное внимание и специальные знания) и меньший риск вторичного инфицирования. Однако в 70% использования данного метода возникает необходимость повторных аспираций.
В случае множественных абсцессов головного мозга необходимо в первую очередь дренировать очаг, наиболее опасный в отношении осложнений (прорыв гноя в желудочковую систему, дислокация мозга), а также наиболее значимый в клинической картине. В случае эмпиемы или субдурального абсцесса головного мозга применяют дренирование, не используя приточно-отточную систему.
Прогноз при абсцессе головного мозга
В прогнозировании абсцессов головного мозга большое значение имеет возможность выделить возбудителя из посева и определить его чувствительность к антибиотикам, только в этом случае возможно проведение адекватной патогенетической терапии. Кроме этого, исход заболевания зависит от количества абсцессов, реактивности организма, адекватности и своевременности лечебных мероприятий. Процент летальных исходов при абсцессах головного мозга — 10%, инвалидизации — 50%. Почти у трети выживших пациентов последствием заболевания становится эпилептический синдром.
При субдуральных эмпиемах прогнозы менее благоприятны из-за отсутствия границ гнойного очага, так это свидетельствует высокой вирулентности возбудителя, либо о минимальной сопротивляемости пациента. Летальность в таких случаях — до 50%. Грибковые эмпиемы в сочетании с иммунодефицитными состояниями в большинстве случаев (до 95%) приводят к летальному исходу.
Эпидуральные эмпиемы и абсцессы головного мозга обычно имеют благоприятный прогноз. Проникновение инфекции через неповрежденную твердую мозговую оболочку практически исключено. Санация остеомиелитического очага позволяет устранить эпидуральную эмпиему. Своевременное и адекватное лечение первичных гнойных процессов, а также полноценная первичная обработка ран при ЧМТ позволяют в значительной степени снизить возможность развития абсцесса головного мозга.