аппарат для тренировки легких после пневмонии
Дыхательные тренажёры (Acapella)
Уникальный дыхательный тренажёр «Acapella Duet» для терапии с положительным давлением в конце выдоха (PEP-терапия) разработан для лечения пациентов с заболеваниями органов дыхания, расправления лёгкого и тренировки дыхания в послеоперационном периоде.
Прибор может быть использован для предотвращения застойных и воспалительных явлений в лёгких (ателектаз, пневмония) у лежачих больных кардиологического, пульмонологического, неврологического профиля. Тренажёр «Акапелла Дуэт» легко регулируется и настраивается, интуитивно понятен, прост в применении у лиц пожилого возраста.
Общее описание тренажёра.
Тренажёр «Акапелла Дуэт» состоит из пластикового стакана, внутрь которого помещено вибрационное устройство, создающее на выдохе обратную пульсирующую волну частотой 12-16 Гц, резонирующую с колебанием реснички внутри мелких бронхов. Предусмотрен специальный порт, через который можно подключить небулайзер. «Acapella Duet» легко разбирается, что очень удобно для ухода и дезинфекции. Прибор удачно сочетает в себе достоинства PEP-терапии, устройств, помогающих пациенту кашлять (cough-assist), и тренажёров для реабилитации пациентов с патологией органов грудной клетки. Удобная конструкция позволяет пользоваться приспособлением в любом положении, при этом больному не нужна посторонняя помощь.
Показания. Пользоваться тренажёром «Акапелла Дуэт» рекомендуется при хронических заболеваниях лёгких, в послеоперационном периоде, при чрезмерной секреции слизи и затруднённом отхождении мокроты. Основными показаниями являются: Хронический бронхит. Бронхиальная астма. Хроническая обструктивная болезнь лёгких. Пневмония, в период восстановления. Муковисцидоз. Послеоперационные состояния (аортокоронарное шунтирование, торакальные операции, эндоскопические манипуляции на брюшной стенке). Паллиативные больные с трахеостомой и сниженным кашлевым рефлексом. Рекомендовано использовать тренажёр у пациентов отделений интенсивной терапии, которые переводятся в общую палату, а также лежачих пациентов с нейромышечными заболеваниями.
Способ применения.
Пользоваться тренажёром «Акапелла Дуэт» несложно. Он является неотъемлемой частью дыхательной гимнастики по методу «активного циклического дыхания».
Существует 3 этапа такой гимнастики.
Предлагается проводить занятия утром с 09:00 до 12:00 часов и вечером с 17:00 до 20:00 в течение месяца. Обычно одновременно с гимнастикой пациенты принимают муколитический препарат (разжижающий слизь), лучше пролонгированный (например, амброксол 75 мг в капсулах). Выполняя такую гимнастику 1 раз в сезон (каждый сезон – 3 месяца) возможно достичь высокую степень очистки бронхов и поддерживать хороший уровень бронхиальной гигиены.
Результаты использования прибора.
Использование тренажёра Acapella Duet даёт поразительные результаты:
«Акапелла» – это инновационный дыхательный тренажёр, необходимый для восстановления бронхиальной гигиены и здорового дыхания при заболеваниях лёгких и после проведённых операций. Неутомительные процедуры (два раза в сутки, аналогично чистке зубов) поддерживают высокий уровень мукоцилиарного клиренса (бронхиального дренажа).
В Центре респираторной медицины специалисты помогут вам с навыком пользования тренажёром, его настройкой и быстрым приобретением.
«Надувать шары нельзя!»: как восстановить легкие после коронавирусной пневмонии
Журналист «Амурской правды» задал актуальные вопросы пульмонологу
Не знаю, как у других, но, когда я узнала о положительном результате теста на COVID-19, у меня перед глазами сразу возникла страшная картинка: пациент, лежащий в реанимации под аппаратом ИВЛ. Это вполне объяснимо, ведь в большей степени от новой коронавирусной инфекции страдает дыхательная система. Поскольку лечение ковидной пневмонии — это процесс длительный и непростой, то и восстановление не всегда проходит гладко. И самостоятельно проводить себе реабилитацию нельзя, чтобы не навредить и без того уже пострадавшим легким. О трех китах ковидной реабилитации «Амурской правде» рассказала доктор Ирина Жидкова, много лет отдавшая пульмонологии — журналист, переболевший COVID, продолжает цикл интервью с врачами о том, как вернуть здоровье после коронавируса.
Спайки на легких — это навсегда?
— Ирина Тимиршаевна, уже месяц после ковида не могу избавиться от покашливания, хотя болела, как и многие, в легкой форме, никакого поражения легких у меня не было.
— Нет.
— Сегодня уже все поняли, насколько COVID-19 коварен и непредсказуем. Это не воспаление легочной ткани в классическом его понимании, как бактериальная пневмония, которую можно остановить антибиотиками за две недели. Правильнее будет сказать, что это процесс в легких с поражением внутренней стенки — эндотелия сосуда со сгущением крови внутри сосуда. Встречаются ситуации, когда человек чувствует себя хорошо, нет ни высокой температуры, ни головных болей, ни кашля, а при компьютерной томографии оказывается, что патологический процесс уже затронул легкие на 10—15 процентов. У одних пациентов нет пневмонии, но есть одышка, а у других сохраняется изменение в легочной ткани, но нет одышки. Клиническое проявление и та картина, которую доктора видят на рентген-исследовании, могут не сочетаться. Поэтому реабилитация после ковида нужна всем. Неизвестно еще, как перенесенная даже в легкой форме коронавирусная инфекция отразится в дальнейшем на здоровье.
Пульмонологи остерегают пациентов от тренировки легких надуванием воздушных шаров.
— Это правда, что ковидная пневмония до конца не излечивается, а просто уходит в ремиссию и потом периодически будет о себе напоминать?
— Проблема коронавируса — новая, и вокруг нее рождается много мифов. Конечно, есть группа пациентов, у которых последствия останутся на всю жизнь. Но это те люди, у кого большое поражение легочной ткани, кто долго находился на ИВЛ. У них высокий риск формирования легочных фиброзов — это медленный необратимый процесс замещения легочной, альвеолярной ткани плотной, соединительной тканью. В легких появляются спайки, рубцы, какие бывают после травмы или после инфаркта на сердце. Поэтому очень важно как можно раньше приступать к легочной реабилитации, чтобы не допустить спаечного процесса. Начинать надо еще на этапе стационарного лечения, а потом продолжать дома.
— А может случиться, что человек переболел в бессимптомной форме, не делал КТ, а потом вдруг выяснится, что у него в легких образовался фиброз?
— Возможно. Небольшие зоны фиброза могут клинически себя не проявлять. И небольшие изменения в легких со временем «рассасываются». Фиброз, занимающий большие участки легких, клинически обязательно проявит себя прогрессирующей одышкой. Это не может случиться «вдруг». Благодаря процессу регенерации в нашем организме одни клетки отмирают, а другие рождаются, при этом структура легочной ткани восстанавливается. Если, конечно, человек сам себя не губит вредными привычками — такими, как курение.
Три кита ковидной реабилитации
— Что конкретно надо делать, чтобы быстрее восстановиться после пневмонии?
— Какой-то одной уникальной технологии для реабилитации последствий коронавирусной инфекции не существует. Вы восстанавливаете не одну какую-то проблему, а весь организм человека в целом. Сейчас вашему организму и легким как никогда нужен свежий воздух. Но все постепенно, особенно сейчас, в холодное время года! Прогулки на свежем воздухе начинаем с 20 минут, постепенно доводя до пары часов ежедневно. Конечно, лучше где-нибудь в парке или в лесу. Я понимаю, что такая возможность есть не у всех, но хотя бы в выходные дни можно выезжать на пару часов за город с лечебной целью, чтобы побродить по сосняку. Сначала обычная ходьба, потом увеличивайте физические нагрузки постепенно и разнообразьте. Полезна ходьба по ступенькам, плавание в бассейне, лечебная физкультура. Но основа реабилитации — это восстановление правильного дыхания.
— Есть особенность, как правильно «раздышать» легкие после ковида?
— Есть! Первое — надо учиться дышать диафрагмой. На самом деле это очень физиологичный тип дыхания. Если посмотреть на младенцев, они все так дышат — животиком. С возрастом это уходит. Особенно трудно это освоить женщинам. А именно этот тип дыхания необходим для проработки нижних долей легких. Физические упражнения увеличивают кровоток, а при диафрагмальном дыхании происходит максимальное насыщение легких кислородом. Все это препятствует образованию фиброзной ткани в легких. Но что мы часто наблюдаем: выписывается человек из больницы и вместо рекомендованного комплекса упражнений начинает дуть в трубочку или шарики надувать. Это большая ошибка.
В легких появляются спайки, рубцы, какие бывают после травмы или после инфаркта на сердце. Поэтому очень важно как можно раньше приступать к легочной реабилитации.
— Почему?
— Такие методы применяются, но при других легочных патологиях. При коронавирусной пневмонии это противопоказано — резко вдыхать и выдыхать, когда вы делаете гимнастику, нельзя. Дыхание должно быть медленным и спокойным. После ковида основной комплекс упражнений должен быть направлен не на работу с сопротивлением на выдохе, а на улучшение вентиляционной функции легких за счет увеличения подвижности грудной клетки, экскурсии диафрагмы, укрепления дыхательных мышц. Поэтому никаких шариков и трубочек!
Пойте, как тувинцы, и рычите, как тигры
Аппаратная физиотерапия, массажи, дыхательная гимнастика, а еще быстрее восстановить легкие поможет горловое пение. Когда человек поет, только 20 процентов звука направляется во внешнее пространство, а 80 — внутрь, в наш организм, заставляя более интенсивно работать внутренние органы. Например, звук «а» оказывает лечебное действие на сердце и верхние доли легких. «О» полезно петь при бронхитах, трахеитах, кашле. Долгое «ы» и «и» помогает в лечении лор-патологий, в том числе при отитах, «прочищает» носовую полость, а «у» тренирует органы брюшной полости и нижнюю часть легких.
— Звуковая вибрационная гимнастика похожа на тувинское горловое пение, только нужно «опустить» звуки в грудной отдел, чтобы от протяжного гласного звука завибрировало в легких, — дает совет Ирина Жидкова. — Если постоянно петь низкое «у-у-у», то это хорошо влияет на эластичность легочной ткани и поможет избавиться от фиброзов. Тем, у кого ощущение, будто в груди инородное тело, полезно рычать. Долгое «р-р-р» работает, как дренажная система. После таких вот упражнений становится легче дышать. Такую звукотерапевтическую практику давно знали и до сих пор используют в Индии и Китае.
Какие контрольные обследования нужны
— Какие контрольные обследования нужны, чтобы быть уверенным в полном выздоровлении?
— Выявить осложнения, пораженные участки легких, можно при компьютерной томографии. Обычно рентген-контроль нужен раз в шесть месяцев, потом еще делать КТ через год. Бояться дозы облучения не стоит — современные аппараты практически безопасны. Функцию внешнего дыхания можно проверить с помощью спирометрии. Ее проводят специалисты отделений функциональной диагностики. Для домашнего использования можно купить в аптеке портативный пульсоксиметр — прибор, определяющий сатурацию, то есть насыщаемость крови кислородом и частоту пульса. Себя нужно беречь и любить. Следует внимательно прислушиваться к организму, учитывать советы специалистов, и тогда качество жизни будет повышаться.
Дыхательные упражнения
Осваивайте упражнения в положении лежа на спине, затем выполняйте их в положении сидя.
1. Контролируемое дыхание:
2. Дыхание диафрагмой:
Выдох делается медленнее и продолжительнее вдоха. Отдохните после 3—4 повторений. Постепенно доведите выполнение упражнения до 1 минуты.
3. Дыхание через губы, сложенные трубочкой:
Для чего нужны дыхательные тренажёры и пикфлоуметры
Хронические заболевания дыхательных путей требуют не только лечения во время приступов, также необходима профилактика обострений — для этого изобрели такие приборы как дыхательный тренажёр и пикфлоуметр. Они позволяют предупредить возникновение приступа и укрепить дыхательные мышцы.
Разберемся, как ими пользоваться и почему они полезны при хронических заболеваниях лёгких.
Что такое пикфлоуметр и как он работает
Пикфлоуметр — прибор для оценки дыхания. С его помощью человек может оценить пиковую скорость выдоха, что помогает контролировать заболевания лёгких — бронхиальную астму, ХОБЛ, эмфизему. Если значение низкое, возникает риск приступа, и стоит обратиться к врачу.
На пикфлоуметр нанесена шкала со значением литров в минуту. В зависимости от силы выдоха индикатор остановится у одного из значений — это и будет пиковым значением.
Существуют электрические и механические пикфлоуметры, но суть их работы одна — трубка из пластика со шкалой, которая показывает силу выдоха. Электрические приборы проще в использовании, они подходят для пожилых людей и детей.
Показания пикфлоуметра помогает лечащему врачу составить индивидуальную программу лечения.
Чем полезен пикфлоуметр
Используя пикфлоуметр, человек может оценить состояние органов дыхания, а также эффективность применяемых препаратов. Если значение скорости снижается — значит, заболевание ухудшается или препарат не действует, и необходимо проконсультироваться с врачом.
Показания пикфлоуметра индивидуальны. Они зависят от пола, роста, возраста и иных персональных особенностей. Поэтому норма пикового значения должна рассчитываться на приёме у врача.
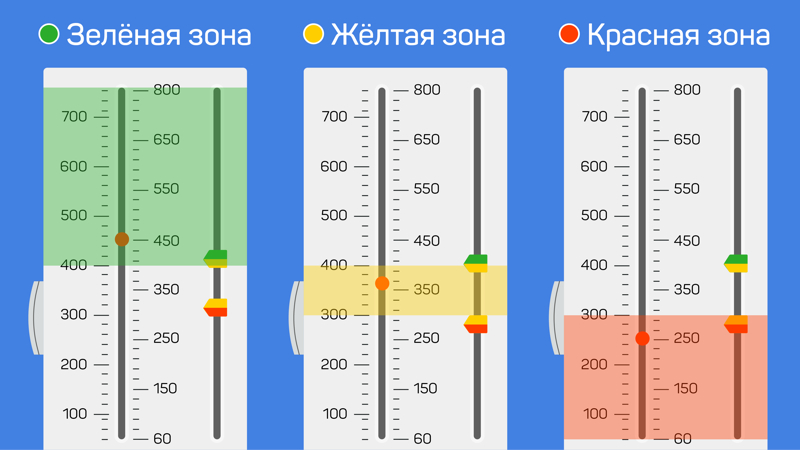
Согласно этой норме вы сможете поделить шкалу пикфлоуметра на три зоны: зелёная, жёлтая и красная.
Зеленая зона — все в порядке, можно продолжать лечение; жёлтая зона — необходимо скорректировать дозу препарата; красная зона — рекомендуется обратиться за медицинской помощью.
Разновидности пикфлоуметров
Принцип работы у пикфлоуметров одинаковый, а разновидности бывают разные. Их делят на детские и взрослые, а также на механические и электронные.
Детские — до 350 л/мин. Рассчитаны для детей до 9 лет или при росте ниже 135 см.
Взрослые — с максимальным измерением объема до 800 л/мин.
Механические — стоят дешевле, просты в использовании, редко ломаются, их не нужно заряжать или покупать батарейки.
Электронные — точнее механических, в них можно сохранять и сравнивать результаты, и они компактные. Подходят для детей и пожилых людей.
Как пользоваться пикфлоуметром
Проверять пиковую скорость выдоха нужно каждый день в одно и то же время. Врачи рекомендуют делать это дважды в день, когда заболевание пребывает в ремиссии и симптомы не проявляются. В это время дыхательная система функционирует относительно спокойно.
В период приема бронхолитиков процедура проводится перед сном и после пробуждения. Детям замеры должен проводить взрослый.
Система трёх зон
Основана на индивидуальных показателях пациента. Зоны определяет врач на основании максимальной скорости выдоха. Это позволяет корректно настроить пикфлоуметр для измерений.
Зелёная зона — лечение не требует коррекции.
Желтая зона — состояние ухудшается, повышается риск приступа. Рекомендуется принять медикаменты для возвращения в зелёную зону и проанализировать причину ухудшения. Ей могут оказаться пыльца, вирус, строительная пыль от ремонта, домашние животные.
Красная зона — состояние бронхов ухудшилось. Скорее всего, начинается тяжёлое обострение. Рекомендуется обратиться к врачу.
Как ухаживать за пикфлоуметром
Пикфлоуметр рекомендуется промывать в тёплой мыльной воде раз в неделю. Мундштук очищается после каждого использования. После промывки вытряхните из прибора воду и дайте высохнуть.
Показатели нормы пикфлоуметрии
Показатели нормы индивидуальны и рассчитываются только на приеме у врача.
Максимальный показатель измеряется при отсутствии симптомов, затем умножается на 0,8 — это и будет нижней границей зелёной зоны. Например, если максимальный показатель 400, нижняя граница — 320.
Для расчета жёлтой зоны максимальный показатель умножается на 0,5. Возьмем тот же максимальный показатель — 400. Нижняя граница жёлтой зоны —200. Показания ниже этого значения относятся к красной зоне.
У взрослых
Чтобы рассчитать показатель нормы,врач учитывает не только замеры пикфлоуметра, но и возраст, вес, рост и наличие других хронических заболеваний. Строение дыхательной системы у женщин отличается от мужской и также влияет на расчёт нормы.
У детей
Показатели у детей до 15 лет зависят от роста сильнее, чем у взрослого. Поскольку организм меняется каждый год. А детям младше 4 лет вообще не рекомендуется использовать пикфлоуметр — в этом возрасте ребёнок ещё не умеет выдыхать так, как этого требует процедура.
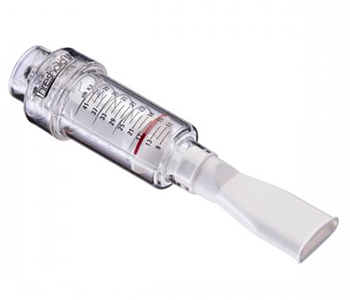
Что такое дыхательный тренажёр и как он работает
Дыхательный тренажёр предназначен для профилактики обострений при хронических заболеваниях лёгких или для реабилитации после пневмонии. Выглядит он как небольшая полая камера с пружинным механизмом внутри и мундштуком.
Красная линия показывает величину давления, которое оказывает сопротивление при вдохе или выдохе. Давление меняется с помощью ручки сверху.
Чем полезен дыхательный тренажёр
Выделяют два вида тренажёров: с сопротивлением при вдохе и с сопротивлением при выдохе. Разные виды предназначены для разных целей.
Тренажёр с сопротивлением при вдохе тренирует дыхательную мускулатуру, помогая лёгким работать эффективнее. Обычно такая тренировка необходима после тяжелых заболеваний, когда пациент проводит долгое время в стационаре. Но это не значит, что такой тип тренажёров противопоказан в других случаях — например, им пользуются спортсмены для увеличения объема лёгких.
Тренажер для лёгких с сопротивлением при выдохе облегчает отхождение мокроты. Пульмонологи рекомендуют его пациентам с бронхиальной астмой, частым бронхитом и с острыми респираторными заболеваниями, когда приступы сопровождаются сухим кашлем, а мокрота при этом не отходит или откашливается не полностью.
Когда мокрота скапливается в альвеолах и бронхах, проходимость лёгких снижается — возникает кашель и одышка.
Как пользоваться дыхательным тренажёром с сопротивлением при вдохе
Перед использованием установите уровень сопротивления — поворачивайте ручку против часовой стрелки, пока красная линия не совпадёт с нужным значением.
Один цикл тренировки состоит из 30 вдохов, цикл может повторяться до 3 раз.
Как пользоваться дыхательным тренажёром с сопротивлением при выдохе
Перед использованием установите уровень давления — проверните ручку по часовой стрелке, пока красная отметка не совпадёт с нужным значением. Чем выше число на шкале, тем выше нагрузка на лёгкие.
Повторяйте упражнение в течение 10–20 минут или пока лёгкие не очистятся от мокроты. Проводите тренировки 2–4 раза в день.
Как ухаживать за дыхательным тренажёром
Промывайте устройство раз в неделю в тёплом мыльном растворе. Мундштук — после каждого использования. Пусть устройство высохнет естественным путём.
Восстановление легких после коронавируса
Восстанавливаются ли легкие после COVID-19? Да. Но нужно не пропустить сроки реабилитации и серьёзно отнестись к рекомендациям врача.
Новая коронавирусная инфекция, вызванная SARS-CoV-2, недостаточно изучена, однако ясно, что она наносит вред всем органам и тканям человека. Вирус проникает в организм через слизистые оболочки носа, глаз, глотки. Первые симптомы появляются на 2-14 день. Обычно это повышение температуры выше 37.5 градусов Цельсия, насморк, потеря обоняния, сухой кашель, послабление стула, слабость и головная боль. На 6–10 сутки от момента появления первых симптомов могут начать беспокоить одышка, боль в груди, усиление кашля. Это тревожные симптомы, говорящие о поражении легких и требующие проведения дополнительного обследования: компьютерной томографии легких, измерения насыщения крови кислородом (сатурации).
Легкие после COVID-19
Попадая в организм человека через слизистые оболочки дыхательных путей SARS-CoV-2 вызывает мощнейшую воспалительную реакцию. Активируются иммунные клетки, вырабатывается колоссальное количество воспалительных веществ (воспалительных цитокинов). Интенсивность этой реакции скорее всего обусловлена генетически. Именно интенсивностью воспалительной реакции и определяется тяжесть поражения легочной ткани по данным исследований. В легочной ткани поражение при COVID-19 обусловлено как поражением самих альвеол (в которых происходит газообмен и кровь насыщается кислородом из воздуха) нашими собственными иммунными клетками так и поражением легочных сосудов, оплетающих альвеолы. Степень поражения легких можно определить при помощи КТ (компьютерной томографии).
Таблица 1. Поражение лёгких при COVID-19
Процент поражения легочной ткани
Поражена часть лёгкого. Небольшое затруднение дыхания.
Легочная реабилитация пациентов, перенесших инфекцию COVID-19, с помощью тренажеров дыхательных Threshold IMT и PEP
Новая коронавирусная инфекция COVID-19 очень быстро стала общемировой проблемой, затронувшей все человечество и всех без исключения людей. Однако, сама инфекция, даже после клинического выздоровления, оставляет после себя серьезнейшие изменения, требующие столь же серьезных мероприятий. Инфекция в силу своей тропности к дыхательной системе, именно на уровне легких часто вызывает значительные повреждения, оказывающие существенное влияние на состояние здоровья реконвалесцента.
Ключевые механизмы патогенеза инфекции COVID-19
Доказана роль воздушно-капельного, воздушно-пылевого или контактного пути в проникновении вирус в организм человека. Контактный вариант опосредован проникновением вируса через слизистую оболочку глаз, носа, рото- и носоглотки. Важна способность вируса проникать через клеточные барьеры разными механизмами: обсуждается проникновение сквозь эпителиальные барьеры путем транспорта моноцитами-макрофагами, что очень важно в патогенезе повреждения легких при системном воспалении. Воздушный путь является ключевым и доминирующим в масштабах распространения COVID-19 в популяции [1]. Вирус при дыхании проникает в дыхательные пути и адсорбируется на уровне бронхов 7-8 генерации. Возникающее воспаление с повышенной экссудацией облегчает проникновение вируса и инфицирование клеток. Для вируса COVID-19 излюбленными рецепторами проникновения в клетки могут быть белки к ферменту АПФ2 или трансмембранный гликопротеин CD147, которые имеются на эпителиальной и эндотелиальной альвеолярной поверхностях. Они обнаруживаются также и на энтероцитах слизистой тонкой кишки, что и объясняет возникновение диспепсических нарушений у больных при инфицировании COVID-19.
В легких, если судить по выраженности расстройств дыхательной функции, наиболее уязвимы альвеоциты 2-го типа, которые осуществляют ряд важных функций, а именно:
Притом, что альвеоциты-2 занимают не более 5% поверхности альвеол, именно они определяют баланс воздушности и гидратации легочной ткани [2]. Это наиболее метаболически активные клетки, что является привлекательным для репродукции вирионов COVID-19. Они в итоге и являются наиболее уязвимыми в ходе инфекционного воспаления с развитием респираторного дистресс-синдрома (РДС) [1].

Важно отметить универсальность повреждений легочной ткани, не зависящих от первичного повреждающего фактора – причины РДС. Дебютом этого процесса считается активация альвеолярных макрофагов с выбросом набора провоспалительных компонентов (цитокиновый шторм), куда входит интерлейкины, в том числе IL-6,8, TNF-α (фактор некроза опухоли-альфа), хемоаттрактанты, стимулирующих перемещение моноцитов и нейтрофилов из крови через эндотелий и альвеолярный эпителий и ряд других биологически активных соединений. Этим реакциям способствует системная воспалительная реакция и повышение сосудистой проницаемости. Процессы поддерживает интенсивная вирусная репликация, вкупе с активацией иммуноцитов. Лейкоциты являются источником лейкотриенов, фактора агрегации тромбоцитов, протеаз, оксидантов. Высвобождение биологически активных и агрессивных компонентов в условиях гипоксии стимулирует выпадение фибрина в альвеолах, образование гиалиновых мембран, микротромбообразование в сосудистом русле легких.
Острый процесс завершается первичной гипоксемией, нарушением вентиляционной функции и дренажа бронхиального дерева, где начинается отек и нарушение функции мерцательного эпителия [1,3]. Для COVID-19 характерны выраженное полнокровие капилляров межальвеолярных перегородок, а также вервей легочных артерий и вен, со сладжами эритроцитов, свежими фибриновыми и организующимися тромбами; внутрибронхиальные и интраальвеолярные кровоизлияния, являющиеся субстратом для кровохаркания, а также периваскулярные кровоизлияния.
Дальнейшее прогрессирование процессов способствует присоединению вторичной бактериальной микрофлоры [5]. Однако, пневмония может развиться и без предшествующего РДС и носить обратимый характер, что позволяет снизить риск летального исхода в остром периоде, но выразиться в виде организованного фиброза легких [6]. Также необходимо помнить, что и у бессимптомных больных, перенесших легкое и средне-тяжелое течение вирусной пневмонии, могут быть недиагностированные изменения на уровне мелких бронхов и альвеол.
Именно поэтому вопросы реабилитации пациентов, перенесших ковидную пневмонию, сегодня особенно актуальны.

В течение последних лет методы легочной реабилитации стали стандартным дополнением к медикаментозной терапии у больных с заболеваниями легких. Применение методов легочной реабилитации улучшает жизнедеятельность пациентов, уменьшает одышку, улучшает качество жизни (КЖ ) больных и сокращают число госпитализаций и дни госпитализаций (уровень доказательности А); так же улучшают толерантность к физической нагрузке и увеличивают выживаемость пациентов, увеличивают бронходилятационный эффект (уровень доказательности В) [8].
Изначально, методы легочной реабилитации были разработаны для пациентов страдающих хронической обструктивной болезнью легких. Однако, изучение методов легочной реабилитации показало, что те же самые принципы применимы для пациентов с другими заболеваниями легких, приводящими к дыхательной недостаточности и в настоящее время невозможно представить оказание полноценной медицинской помощи для больных с заболеваниями легких без применения методов легочной реабилитации [8]. Поэтому в комплекс реабилитационных мероприятий необходимо включение дыхательных упражнений с использованием тренажеров. Рекомендуется начинать мероприятия по медицинской реабилитации пациентов с коронавирусной пневмонией в условиях отделений интенсивной терапии при достижении стабилизации состояния пациента и продолжать их после завершения лечения в стационаре в домашних условиях и в рамках амбулатории (дневного стационара).
1. Повышать силу и выносливость дыхательных мышц;
2. Тренировать дыхательные мышцы;
3. Улучшать процесс дыхания;
4. Увеличивать толерантность к физической нагрузке [8, 9, 12].
Устройства имеют пружину, клапан и дозированную нагрузку. Клапан открывается только тогда, когда создаваемое инспираторное давление пациентом, превышает сопротивление пружины, выдох происходит беспрепятственно через экспираторный подвижный клапан. В тренажерах создается ступенчатое сопротивление, которое постепенно, по мери тренировки, можно усиливать.
Главное в тренировочных упражнениях — влияние на все механизмы респираторной системы. Инспираторные мышцы являются активными в акте дыхания, они влияют на все аспекты легочной вентиляции. Воздействуя на рисунок дыхания, можно уменьшить нагрузку на альвеолы, за счет снижения сопротивления в бронхах и улучшения вентиляции. Особенно это важно для пациентов, которым приходиться находиться в пром-позиции, при которой, как известно, страдает инспираторная мускулатура. Для восстановления дыхательных мышц можно использовать упражнения, направленные на тренировку диафрагмы – диафрагмальное дыхание, упражнения с тренировкой вдоха, который необходимо делать достаточно длинным (на раз- два-три) для улучшения вентиляции и выдох с небольшим сопротивлением через сомкнутые губы (на раз-два-три-четыре).
Были проведены различные исследования по изучению эффективности применения IMT, где использовали отдельный тренинг IMT или совместно с тренировкой тела.
Проведенный мета-анализ исследований IMT при сравнении с плацебо или низким сопротивлением, менее 30%, у пациентов с ХОБЛ демонстрируют существенное увеличением силы и выносливости дыхательной мускулатуры. Кроме того, в исследованиях показаны существенные и клинически значимые уменьшения одышки в быту и увеличение пикового дыхательного потока.
Использование IMT позволяет воздействовать не только на инспираторную мускулатуру, но на экспираторную, которая начинает активизироваться вслед за инспираторными мышцами. Для усиления отхождения мокроты, при развитии бронхита, можно использовать также дыхательные тренажеры с отрицательным давлением при выдохе такие, как флаттеры, шекеры, акапеллы. Данные тренажеры не тренируют мышцы, но за счет отрицательного давления при выдохе создают дополнительное сопротивление, которое дает толчок для откашливания мокроты.
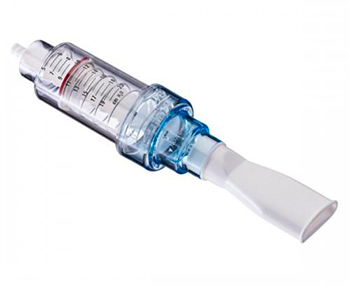
Сопротивление потоку, возникающее при выдохе через устройство, приводит к созданию положительного давления, которое способствует раскрытию дыхательных путей и отхождению мокроты при отхаркивании. Проточный клапан, действие которого не зависит от силы потока, подходит для всех пациентов. Использование устройства Threshold PEP помогает дышать более свободно. Оно улучшает отхождение мокроты и предотвращает ее накопление. При использовании совместно с ингаляторами или спейсерами для введения лекарственных средств Threshold PEP улучшает деспозицию лекарственного средства [12]. Тренировки с сопротивлением улучшают функцию центральных и периферических дыхательных путей. Работает в любом положении, обеспечивая качественнуютерапию. Постоянное давление устраняет необходимость в использовании датчика давления.
Помимо дыхательных упражнений необходим условием выздоровления и полноценной реабилитации следует признать обеспеченность пациентов полноценным питанием, богатым белками и витаминами, а также выполнение курса физических упражнений, направленных на восстановление функций всех органов и систем организма [8, 9].
В заключение отметим, что выздоровление от инфекции COVID-19 нужно считать важным этапом в борьбе с болезнью, но понимать, что это лишь начало длинного, но необходимого пути реабилитации вашего пациента.
Рекомендуемые материалы: