атеросклероз сосудов головного мозга симптомы и лечение у пожилых людей в домашних
Атеросклероз сосудов головного мозга
Атеросклероз сосудов головного мозга, также известный как церебральный атеросклероз, может возникнуть у людей самого разного возраста, однако намного чаще встречается у пожилых пациентов. Это заболевание способно привести к таким осложнениям, как инсульт и сосудистая деменция. От церебрального атеросклероза не застрахован никто, поэтому в этой статье мы хотим рассказать о том, как вовремя распознать первые признаки заболевания и что предпринять для того, чтобы не допустить развития тяжелых осложнений.
Что это такое
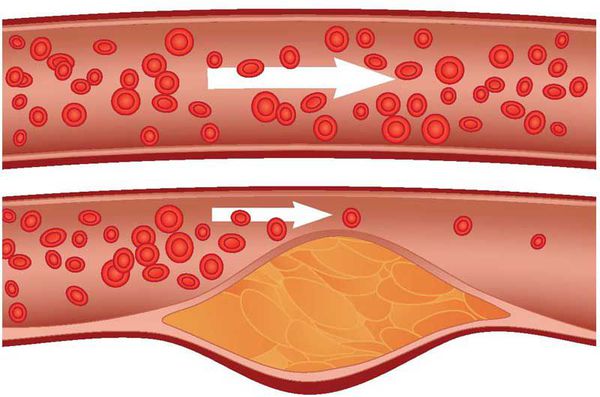
Атеросклероз – это заболевание, при котором в сосудах образуются атеросклеротические бляшки, создающие препятствия для нормального кровотока. Этот процесс продолжается в течение всей жизни, поражая любые сосуды, в том числе и мозговые. При церебральном атеросклерозе из-за затрудненного кровотока в сосудах головного мозга ухудшается мозговое кровообращение.
Для этого заболевания характерно медленное, но стабильно прогрессирующее течение. Это означает, что при отсутствии лечения и профилактических мер оно рано или поздно проявится в виде инсульта или старческого слабоумия, также известном как сосудистая деменция.
Причины
Атеросклероз в той или иной степени развивается у любого человека по мере его взросления. Чем старше человек, тем хуже состояние его сосудов, поэтому преклонный возраст можно смело назвать одним из главных предрасполагающих факторов. То, насколько быстро церебральный атеросклероз может развиться у человека, во многом зависит от образа его жизни и питания.
Внимание: Чем больше жиров в рационе, тем выше шансы, что болезнь будет прогрессировать быстрыми темпами. Основные продукты с высоким содержанием жира это красное мясо, сыр и цельное молоко, майонез, сливочное масло.
Церебральный атеросклероз считается мультифакторным заболеванием, поскольку специалисты сами признают, что его этиология до сих пор окончательно не установлена, однако предрасполагающих факторов достаточно много.
Симптомы
Сам по себе атеросклероз может длительное время развиваться и не давать каких-либо характерных признаков – они начинаются уже тогда, когда кровообращение ощутимо ухудшается, и проявляется ишемическими явлениями. В случае с церебральным атеросклерозом все происходит примерно так же: пока просвет сосудов не сужен настолько, чтобы значимо ухудшить мозговое кровообращение, симптомов либо нет совсем, либо они настолько слабо выражены, что пациенты все списывают на усталость.
Однако по мере прогрессирования заболевания клинические проявления нарушения церебрального кровообращения постепенно нарастают, поэтому поводом для беспокойства должны стать следующие симптомы:
Все перечисленные симптомы могут иметь разную степень выраженности и не обязательно проявляться одновременно, поскольку многое зависит от того, какая именно часть мозга поражена. При возникновении подобных признаков не следует заниматься самолечением – оптимальным вариантом будет консультация с профильным специалистом. Без сдачи анализов них не обойтись, поскольку похожие симптомы могут возникать и при других заболеваниях.
При сильном сужении или полной закупорке артерии, питающей головной мозг, возникает инсульт. Это опасное для жизни состояние, которое требует неотложной медицинской помощи.
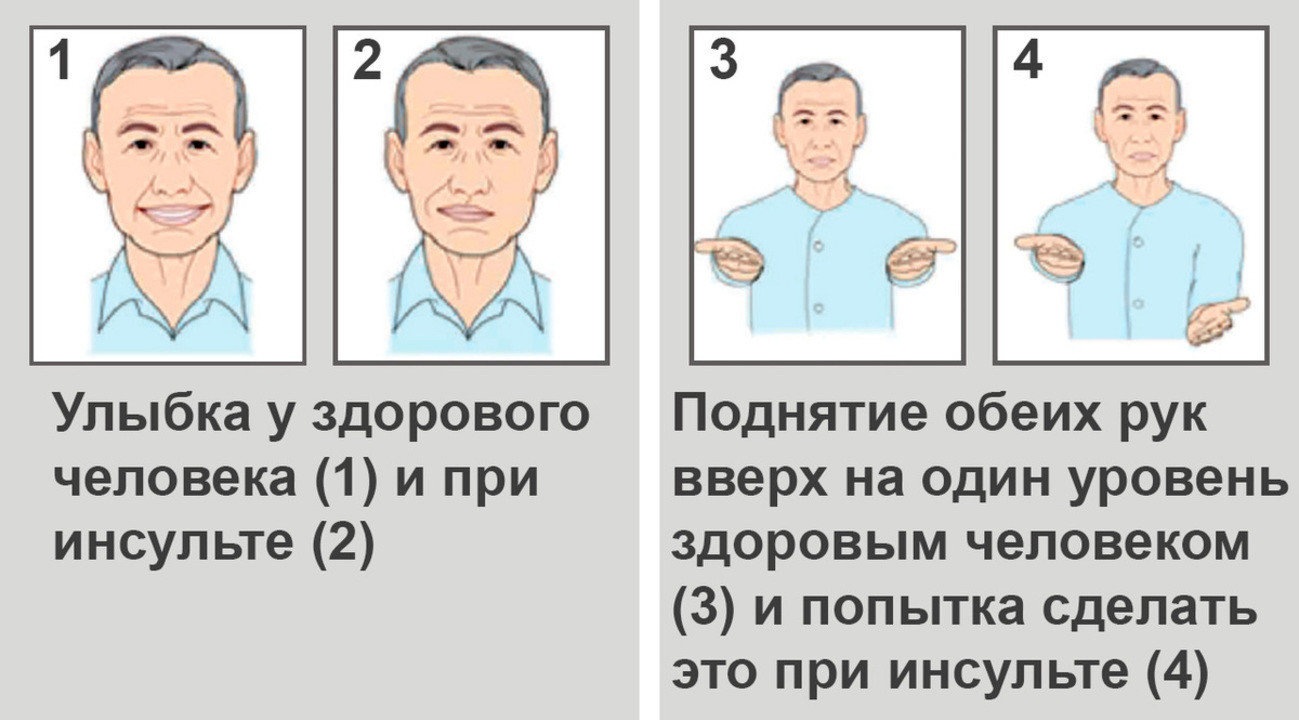
Важно: Основные характерные признаки инсульта:
1. На просьбу у пациента улыбнуться, один уголок его или ее рта будет слегка опущен.
2. При попытке поднять обе руки вверх пациент обнаруживает, что одна рука слушается хуже, а иногда и вовсе отказывается двигаться.
3. Речь становится невнятной, а тембр голоса может изменяться до неузнаваемости.
Кроме того, при инсульте, как правило, возникает сильная слабость, рвота и головокружение. При возникновении этих симптомов следует немедленно вызвать скорую помощь, подробно описав диспетчеру все симптомы.
Диагностика
Наиболее ощутимые результаты дает лечение, начатое на ранних стадиях болезни. Сложность ситуации в том, что как раз на этих стадиях болезнь себя не проявляет: характерные симптомы начинаются лишь тогда, когда не менее 50% просвета сосуда сужено, что, как мы уже знаем, ведет к повышению риска нарушения мозгового кровообращения.
Помимо описанных выше симптомов, на мысль о развитии церебрального атеросклероза наводит ухудшение координации движений, нистагм (непроизвольные подрагивающие движения глазных яблок), неустойчивость в позе Ромберга (стоя с закрытыми глазами, сведенными вместе ступнями и вытянутыми вперед руками), а также дрожание пальцев вытянутых рук.
При диагностике церебрального атеросклероза применяют лабораторные методы, направленные на определение уровня холестерина в организме, а также аппаратные, при помощи которых можно обнаружить изменения кровотока, участки сужения артерии и наличие холестериновых бляшек, сужающих просвет сосуда.
Из лабораторных методов используется биохимическое исследование крови, определяющее уровень холестерина, триглицеридов, а также понижение уровня липопротеинов высокой плотности.
Из аппаратных методов наиболее распространены:
1. УЗИ сосудов головы.
2. Дуплексное сканирование.
3. КТ и МРТ церебральных сосудов.
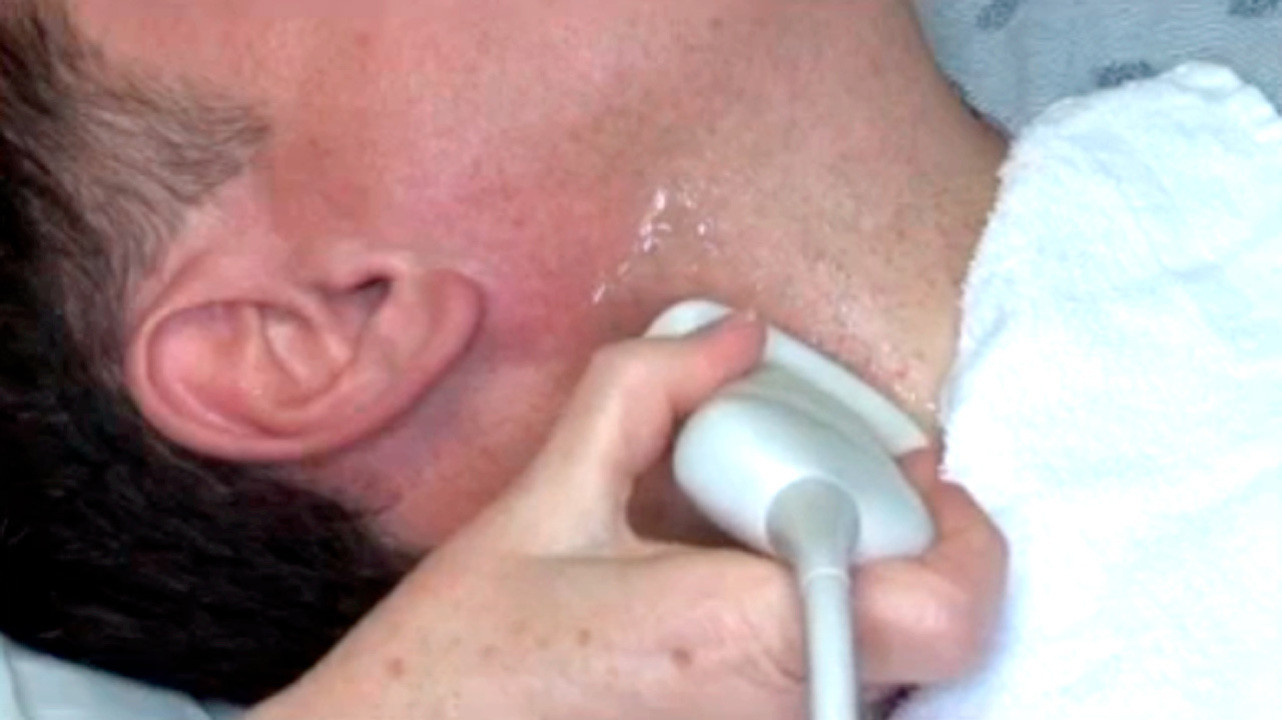
Все эти методы совершенно безболезненны и безопасны для здоровья пациента.
Лечение
При атеросклерозе сосудов головного мозга лечение направлено на восстановление функций головного мозга. Для этого, в свою очередь, необходимо нормализовать мозговое кровообращение и липидный обмен, а также устранить или хотя бы свести к минимуму все факторы риска.
Консервативное
Медикаментозное лечение включает в себя назначение следующих препаратов:
1. Секвестранты желчных кислот. Это препараты, предотвращающие всасывание холестерина из пищи (колестирамин, колестипол).
2. Статины. Препараты этой группы замедляют образование холестерина в организме (аторвастатин, симвастатин).
3. Фибраты. Снижают концентрацию триглицеридов в крови, повышают уровень липопротеинов высокой плотности («полезный холестерин») и снижают уровень липопротеинов низкой плотности («вредный холестерин»). Препараты этой группы – ципрофибрат, фенофибрат.
4. Ангиопротекторы. Улучшают метаболизм в сосудистой стенке, снижая содержание холестерина во внутренней оболочке артерии (мизопростол, поликозанол).
5. Ноотропы. Улучшают кровоснабжение мозга и метаболизм в нервных клетках. Это способствует повышению когнитивных (интеллектуальных) способностей, улучшает память и концентрацию внимания. Препараты этой группы – фенибут, пирацетам.
6. Антиагреганты. Разжижают кровь, предотвращая закупорку просвета артерии тромбом (ацетилсалициловая кислота, тиклопидин).
Важно: Следует понимать, что бесконтрольный прием перечисленных препаратов в рамках самолечения может только ухудшить ситуацию, поскольку для лечения церебрального атеросклероза необходимо точно знать его причину.
Оперативное
Если изменения сосудов, обусловленные атеросклерозом, выражены значительно, показано хирургическое вмешательство: баллонная ангиопластика с установкой стента. При помощи специального баллона место сужения артерии раздувается и устанавливается стент, который представляет собой эластичную пружину, препятствующую повторному сужению артерии.
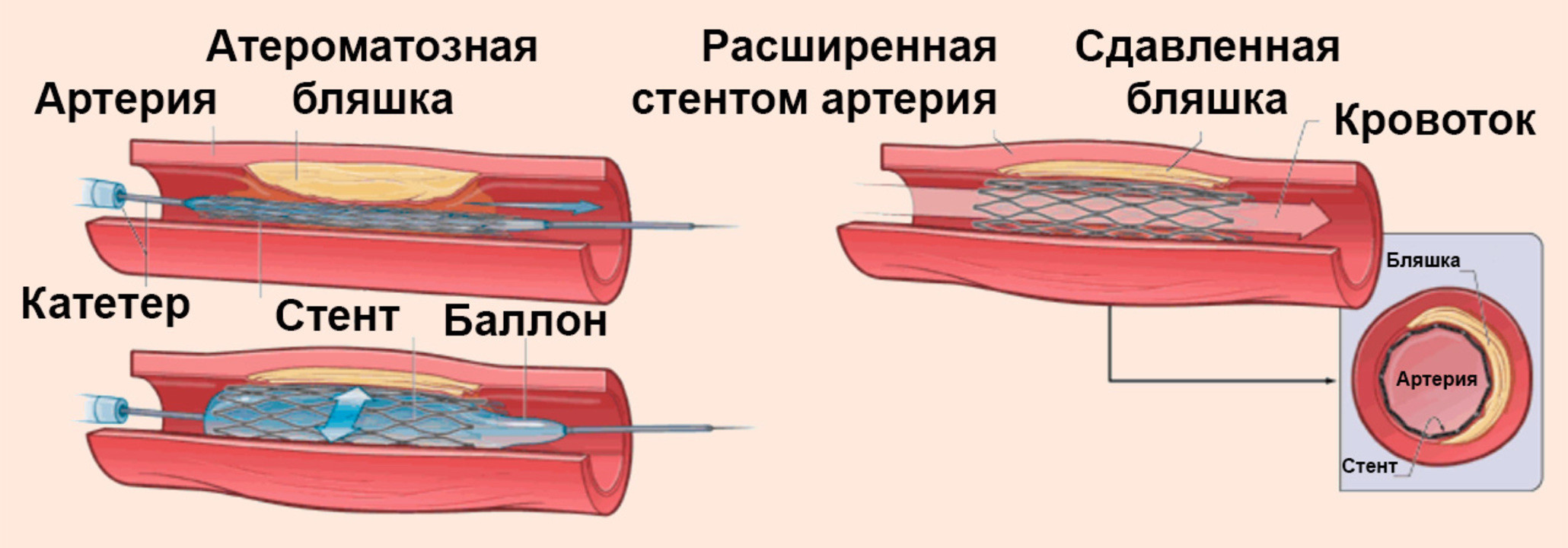
Иногда из-за большого скопления холестериновых бляшек баллонный катетер не эффективен, поэтому хирург в подобных ситуациях использует лазерную ангиопластику. Сначала при помощи лазера скопления бляшек разрушаются, а затем в просвет артерии вводится стент, который со временем вживляется в ткани сосуда.
Ангиопластика относится к числу малоинвазивных процедур, то есть вмешательство осуществляется при минимальном повреждении тканей. После ангиопластики практически не остается шрамов, а сама манипуляция проводится под местным наркозом. Как правило, ее продолжительность составляет около 2 часов.
Риск осложнений после ангиопластики минимален – иногда может возникнуть аллергия на контрастное вещество, которое используется для рентген-визуализации. В очень редких случаях у пациентов нарушается сердечный ритм. В месте прокола может остаться небольшая гематома, которая через несколько дней исчезает.
Прогноз
При атеросклерозе сосудов головного мозга прогноз во многом зависит от того, на какой стадии удалось обнаружить заболевание, общего состояния пациента и его возраста. При своевременно начатом лечении и неуклонном следовании врачебным рекомендациям со стороны больного течение болезни можно существенно облегчить, сведя к минимуму ее проявления.
Важно: Если лечение было начато уже на поздних стадиях болезни, нельзя исключать возможность инсульта и сосудистой деменции. Прогноз наименее благоприятен для пожилых пациентов.
Профилактика
Наиболее эффективна первичная профилактика, когда сосуды еще сохраняют эластичность. Это означает, что дожидаться явных признаков болезни не следует – чем раньше начать профилактические меры, тем выше будет их эффективность. Разумеется, пока атеросклероз только начинает развиваться, никак не отражаясь на самочувствии, проникнуться важностью этих рекомендаций достаточно трудно. Однако не следует надеяться на то, что болезнь никогда о себе не заявит – по мере старения каждый человек в той или иной степени начинает испытывать на себе ее неприятные проявления.
Следует понимать, что полностью наступление атеросклероза предотвратить невозможно – примерно с таким же успехом можно пытаться предотвратить наступление старости. Однако выявление болезни на самых ранних стадиях поможет существенно замедлить ее прогрессирование – разумеется, при условии корректности терапевтической схемы и соблюдения пациентом предписаний врача.
Что же в таком случае предпринять? Во-первых, после 45 лет следует не менее одного раза в год сдавать анализ крови на содержание липидов в крови. Во-вторых, необходимо модифицировать образ жизни. И начать следует с питания.
Диета
Некоторые люди регулярно употребляют тушеную в сметане картошку с жирным мясом, а потом сетуют на странное самочувствие, объясняя его «магнитными бурями». Между тем, дело не столько в природных катаклизмах, сколько в последствиях пренебрежения принципами здорового питания.
Важно: не нужно полностью отказываться от жиров, поскольку в умеренных количествах они необходимы нашему организму. Однако их переизбыток крайне негативно отражается на состоянии сосудов. А еще важно качество жиров, например ненасыщенные жиры предпочтительные насыщенных, а от транс-жиры свести к минимуму.
Основные принципы диеты:
1. Нормализовать калорийность питания – она не должна превышать примерно 2500 ккал в сутки. Для человека, не занимающегося силовыми видами спорта, этого более чем достаточно.
2. Ограничить количество жиров в рационе. Придется отказаться от сала, жирных соусов, майонеза, сметаны (допускается лишь эпизодическое употребление этих продуктов). Вместо сливочного масла лучше использовать подсолнечное и оливковое.
3. В качестве источника белка рекомендуются нежирные сорта мяса – преимущественно рыба (треска, хек, тунец) и птица (индюшатина, кура). Не рекомендуется утка, свинина, паштеты.
4. Из молочных продуктов предпочтение следует отдавать творогу, нежирным сортам сыра, йогуртам и кефиру. Не рекомендуется мороженое, сгущенное молоко и жирные сорта сыра.
5. Рацион следует насытить клетчаткой. Рекомендуется морская, брюссельская и белокочанная капуста, чеснок, чечевица, гранулированные отруби.
6. В качестве источника углеводов предпочтительны гречка, овсянка, неполированный рис и другие крупы, цельнозерновой хлеб, и паста из твердых сортов пшеницы. От жареной и тушеной картошки необходимо отказаться. Или сильно ограничить.
Предпочтительные способы термической обработки: на пару, аэрогриль, запекание, варка. Количество соли необходимо постепенно сокращать. Также очень важно не злоупотреблять кондитерскими изделиями, а в перспективе – полностью от них отказаться. Задача не из легких, но от ее выполнения во многом зависит эффективность профилактики.
Коррекция образа жизни
Все факторы риска следует устранить или свести к минимуму. Наиболее важные аспекты:
1. Постепенное сокращение выкуренных за день сигарет с перспективой полного отказа от курения.
2. Сокращение употребляемого алкоголя. Допускается 150 мл красного вина не чаще раза в неделю.
3. Контроль артериального давления.
4. Профилактика стрессов.
5. Регулярные физические нагрузки (ходьба, бег трусцой, силовые упражнения умеренной интенсивности).
Заключение
Церебральный атеросклероз с течением времени развивается у всех людей без исключения, однако степень выраженности его клинических проявлений во многом зависит от коррекции питания, образа жизни и соблюдения врачебных рекомендаций. При позднем выявлении и неправильном лечении эта болезнь может давать такие осложнения, как инсульт и сосудистая деменция. Если же пациент своевременно начал лечение и профилактику, проявления церебрального атеросклероза будут минимальными.
Что такое атеросклероз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Зафираки Виталия Константиновича, кардиолога со стажем в 20 лет.
Определение болезни. Причины заболевания
Атеросклероз — системное заболевание, первоначально поражающее сосуды, но не все, а только артерии, в стенках которых накапливается холестерин и его эфиры, образующие характерные для этого заболевания бляшки. [1]
Чем опасен атеросклероз
В дальнейшем, по мере того, как снижается способность пораженных атеросклерозом кровеносных сосудов доставлять необходимое для работы внутренних органов количество крови, поражаются и сами эти органы. Это происходит либо медленно и постепенно — в силу роста атеросклеротических бляшек, либо остро — при развитии тромбоза сосуда. Тромбоз сосудов может приводить к инфаркту миокарда, инсульту, гангрене нижней конечности.
В медицине сложилась странная ситуация, когда для поражения атеросклерозом ряда органов имеются названия соответствующих «болезней», хотя фактически болезнь одна и та же: атеросклероз, и только преимущественная локализация процесса может быть разной. В частности, при наличии симптомов поражения артерий сердца (коронарных) говорят об ишемической болезни сердца (ИБС), при симптомном поражении артерий, кровоснабжающих нижние конечности — об атеросклерозе артерий нижних конечностей («перемежающаяся хромота»), а, например, при разрыве атеросклеротической бляшки и тромбозе одного из сосудов, кровоснабжающих головной мозг — об ишемическом атеротромботическом инсульте.
Факторы риска атеросклероза
Возникновение и развитие атеросклероза нельзя свести к какому-то одному причинному фактору — обычно это переплетение причин. Однако среди всех причин можно выделить те, которые связаны с генетическими особенностями человека, [2] и те, которые обусловлены образом жизни. [3]
В случаях, связанных с «генетическими поломками», никаких других причин для развития атеросклероза может и не потребоваться, а болезнь может иметь весьма злокачественный характер, когда, к примеру, инфаркт миокарда или инсульт случаются на третьем-четвертом десятилетии жизни, а сама жизнь значительно укорачивается. [2]
Холестерин и атеросклероз
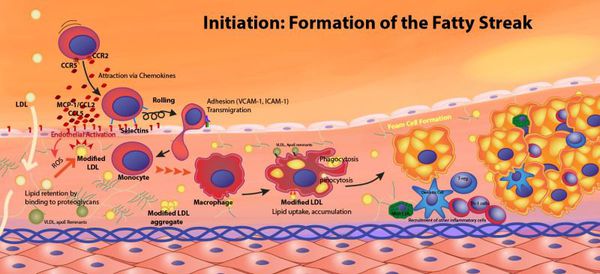
«Генетическими поломками» вызвана так называемая семейная гиперхолестеринемия, при которой перемещающиеся в крови комплексы липидов, содержащие холестерин, плохо захватываются тканями (прежде всего, печенью). В результате концентрация в крови этих частиц и, соответственно, холестерина, возрастает, и избыточный холестерин, а также его эфиры оказываются в конечном счете в стенке артерий. Конечно, процесс этот гораздо сложнее и в действительности является многоэтапным, но конечный результат его — образование атеросклеротических бляшек в стенках сосудов.
Повышение концентрации содержащих холестерин частиц в крови может гораздо чаще происходит не в силу генетических поломок, а вследствие нездорового образа жизни.
Сам по себе холестерин — жизненно необходимое вещество, и каждая наша клетка способна его синтезировать по мере надобности. А вот когда способности организма использовать и утилизировать свой холестерин снижаются, вот тогда его концентрация в крови возрастает, со всеми дальнейшими последствиями. Снижают способность утилизировать свой собственный холестерин такие факторы, которые изменяют химический состав липидных частиц, в состав которых входит и холестерин. Это, например, курение, сахарный диабет, хроническое воспаление. Эти же факторы повреждают стенки сосудов, облегчая тем самым проникновение в них содержащих холестерин липидных частиц крови.
Симптомы атеросклероза
Атеросклероз долгое время (годы и десятилетия) протекает без симптомов. Причем исподволь поражаются обычно многие сосуды, поскольку атеросклероз — системное заболевание. Если в каком-то участке сосудистого русла обнаружена атеросклеротическая бляшка — скорее всего, бляшки имеются и в других сосудистых бассейнах. Появление симптомов связано прежде всего с проявлениями снижения кровотока в пораженном сосуде. Если такое поражение связано с хроническим ограничением кровотока, возникают симптомы хронической ишемии (последствий снижения кровотока) соответствующего органа.
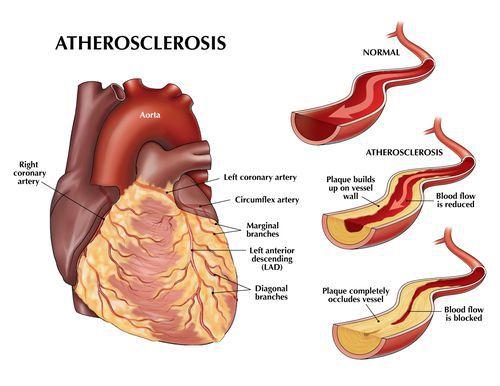
Атеросклероз коронарных артерий
Если атеросклеротические бляшки значительного размера ограничивают кровоток в сосудах сердца, развивается так называемая «стенокардия напряжения» — боль в грудной клетке или дискомфорт (тяжесть, жжение, сдавливание в груди) при физической нагрузке — ходьбе, беге, подъеме тяжестей.
Атеросклероз артерий нижних конечностей
Если то же самое происходит в артериях нижних конечностей, развивается симптоматика, которая получила название «перемежающаяся хромота», при которой во время ходьбы появляется боль, жжение или резкая усталость в мышцах ног. Эти симптомы довольно быстро проходят, если остановиться, но возникают через некоторое время опять при продолжении ходьбы.
Атеросклероз сосудов головного мозга
Наиболее серьёзными проявлениями атеросклероза сосудов головного мозга является ишемический инсульт и транзиторная ишемическая атака.
Симптомы инсульта и транзиторной ишемической атаки могут быть сходными, но при транзиторной ишемической атаке они проходят в течение 24 часов, а при инсульте — более стойкие. Симптомы в основном проявляются нарушениями со стороны двигательной и/или чувствительной сферы:
Атеросклероз почечной артерии
Атеросклероз почечных артерий может приводить к артериальной гипертензии, в том числе устойчивой к лечению.
Патогенез атеросклероза
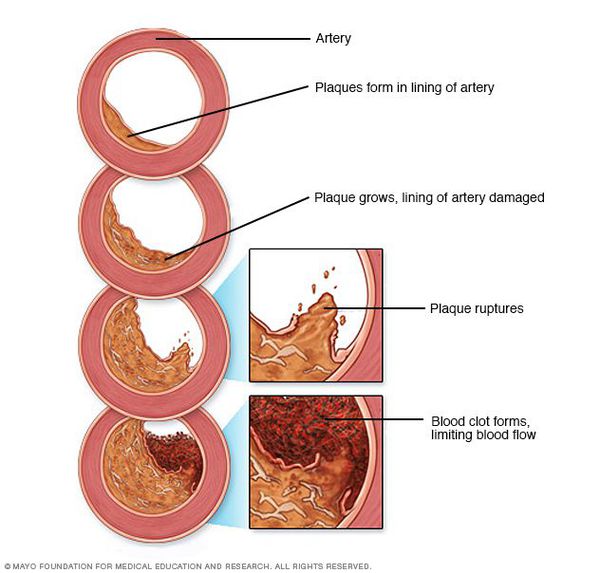
Рост атеросклеротических бляшек — процесс, растянутый на долгие годы и десятилетия. Если бляшка в стенке сосуда достигает значительных размеров (около 70% просвета сосуда или более того), она может создавать существенные препятствия для кровотока и для кровоснабжения соответствующего органа — например, сердца или мозга. Бляшки, небольшие по размерам, тоже небезопасны — при разрыве таких бляшек (это возможно в случаях, когда истончается по разным причинам их «покрышка») в месте разрыва возникает образование тромба, который может полностью перекрыть просвет сосуда. [5] В этом случае из-за резкого ограничения кровотока возникает гибель значительного количества клеток органа, кровоснабжаемого данным сосудом — инфаркт (например, инфаркт миокарда или инфаркт мозга — инсульт, возникающий при атеросклерозе сосудов головного мозга).
Классификация и стадии развития атеросклероза
Выделяют две стадии развития атеросклероза: субклиническую и симптомную.
Длительное время атеросклероз протекает бессимптомно, эта стадия называется «субклиническим атеросклерозом». На этом этапе с помощью инструментальных методов диагностики можно обнаружить атеросклеротические бляшки, часто в той или иной степени суживающие просвет сосуда.
Появление симптомов (например, стенокардия напряжения, перемежающаяся хромота, ишемический инсульт и др.) соответствует понятию «симптомный атеросклероз» или «атеросклеротическое сердечно-сосудистое заболевание» и симптомной стадии атеросклероза.
Осложнения атеросклероза
В тех случаях, когда объем кровотока по пораженной артерии снижается быстро — а это происходит в случае разрыва атеросклеротической бляшки и формирования в этом участке тромба — столь же быстро развиваются симптомы, связанные с поражением соответствующего органа: инфаркт миокарда, инсульт, гангрена нижней конечности и др.
Диагностика атеросклероза
В той или иной степени атеросклеротические бляшки в стенках артерий имеются у большинства взрослых людей, ведущих современный «западный» образ жизни, однако далеко не у всех этот процесс достигает того этапа, когда появляются клинические симптомы. [6] Если клинических симптомов, которые можно связать со снижением кровотока по тем или иным артериям, нет, врач тем не менее оценивает риск атеросклероза и смерти от заболеваний, связанных с ним, с помощью выявления так называемых факторов риска атеросклероза. [3] К наиболее важным из них относятся мужской пол, возраст (с каждым прожитым десятилетием риск заболеваний, связанных с атеросклерозом, увеличивается), повышенное артериальное давление, повышенный уровень холестерина (особенно холестерина липопротеинов низкой плотности), курение, сахарный диабет, ожирение, ряд генетических поломок и др. Риск смерти от заболеваний, связанных с атеросклерозом, на ближайшие 10 лет можно индивидуально для себя рассчитать с помощью электронного калькулятора. [3] Высоким риск считается, если он превышает 5%. 5% — вроде бы немного. Однако надо учитывать, что это риск именно смерти. Риск нефатальных заболеваний, грозящих развиться в течение этого срока, в 3-5 раз выше. Причем фактический риск обычно выше расчетного, поскольку калькулятор учитывает всего лишь 5 основных факторов риска, а их гораздо больше. Например, наличие сахарного диабета увеличивает расчетный риск у мужчин в 3 раза, а у женщин — в 5 раз!
Поскольку важнейшим фактором риска атеросклероза любой локализации является повышенный уровень холестерина в крови (особенно холестерина липопротеинов низкой плотности), обычно выполняют исследование крови, называемое «липидограмма» (входит в понятие «биохимический анализ крови»). Это подразумевает не только измерение концентрации общего холестерина, но и его распределение по двум (а теперь доступно и по трем) фракциям липопротеинов: холестерин липопротеинов низкой плотности и холестерин липопротеинов высокой плотности. Кроме того, липидограмма подразумевает измерение концентрации триглицеридов (жиров) в крови. В результате точнее можно оценить риск заболеваний, связанных с атеросклерозом, и наметить мишени для лечебных воздействий. Нарушения, выявленные в липидограмме, не являются сами по себе синонимом заболевания «атеросклероз», но увеличивают риск этого заболевания тем в большей степени, чем тяжелее выявленные биохимические нарушения.
Сами атеросклеротические поражения артерий для своего выявления требуют проведения различных инструментальных исследований в зависимости от того, атеросклероз какой локализации предполагает врач. Наиболее доступная локализация для выявления атеросклероза — сонные артерии. Для этого выполняют их ультразвуковое исследование (триплексное сканирование брахиоцефальных артерий). Это исследование позволяет оценить состояние сосудистой стенки, экстраполируя эти данные более или менее успешно на всё артериальное сосудистое русло. Подразумевается, что если атеросклеротические бляшки есть в сонных артериях, с высокой вероятностью они имеются и в других сосудах, поэтому такому пациенту скорее всего потребуется медикаментозное снижение уровня холестерина и воздействие на другие факторы риска атеросклероза (например, артериальное давление, масса тела, курение). [7]
Довольно просто оценить наличие атеросклеротических бляшек и в сосудах ног. Это делается с помощью того же ультразвукового метода. Бляшки, находящиеся в сосудах сердца, увидеть сложнее. Однако для принятия решения о лечении имеют значение только те бляшки в коронарных сосудах, которые значительно перекрывают кровоток, вызывая симптомы — в случае хронического поражения этих сосудов речь идет о «стенокардии напряжения», которую выявляют путем анализа имеющихся клинических проявлений (в типичном случае это боль или дискомфорт в грудной клетке, возникающие при ходьбе, беге или поднятии тяжести и проходящие за несколько минут в покое) и выполнением исследования с физической нагрузкой в ходе которого регистрируют электрокардиограмму, эхокардиограмму или сцинтиграфическое изображение сердца с целью выявить объективные признаки ишемии, т. е. временного несоответствия между доставкой крови к миокарду и потребностей в ней при нагрузке. В случаях, когда врач решает, что имеются показания для проведения операции на сосудах сердца, выполняют коронароангиографию — рентгенологическое исследование сосудов сердца с введением контрастного вещества, в ходе чего можно непосредственно увидеть просвет сосудов сердца и имеющиеся в этих сосудах сужения, с целью наметить план операции и выбрать ее вариант. [8]
Лечение атеросклероза
Следует отделять, с одной стороны, те мероприятия, которые направлены на профилактику атеросклероза и затормаживание темпов его развития/прогрессирования, и, с другой стороны — мероприятия по лечению заболеваний, в основе которых лежит атеросклеротическое поражение артерий.
Какой врач лечит атеросклероз сосудов
В зависимости от того, со стороны какого органа имеются симптомы, следует обратиться:
Обратим ли атеросклероз сосудов
В наши дни пока еще нет возможности исправить те «поломки» на уровне генов, благодаря которым у некоторых людей ускоряется развитие атеросклероза. Поэтому с целью остановить или затормозить его развитие лечебные и профилактические воздействия при атеросклерозе направлены в основном на то, чтобы снизить негативное воздействие факторов риска атеросклероза, в том числе — добиться снижения уровня холестерина в крови, и прежде всего, того самого «плохого» холестерина липопротеинов низкой плотности. [4] Снижение уровня холестерина в крови и, самое главное, поддержание его на оптимальном уровне в течение многих лет способно остановить прогрессирование атеросклероза и даже отчасти обратить его вспять. [9] Эти мероприятия проводятся как в рамках оздоровления образа жизни, так и в виде медикаментозного лечения. Впрочем, большинство людей обычно не готово к серьезным изменениям в своем образе жизни и больше уповают на какие-то внешние воздействия, которые над ними могли бы произвести врачи, либо на мероприятия в рамках самолечения. На этот счет существует огромное количество заблуждений и мифов, неэффективных якобы «лечебных» мер, препаратов и биодобавок.
Медикаментозное лечение атеросклероза
Из числа лекарственных препаратов с доказанной эффективностью, способных затормозить развитие и прогрессирование атеросклероза, а также в определенной мере вызвать обратное его развитие, наибольшую доказательную базу имеют статины [4] (аторвастатин, розувастатин, питавастатин, симвастатин). Статины не только снижают уровень общего холестерина и холестерина, содержащегося в липопротеинах низкой плотности, но и, благодаря этому, при длительном применении статины способны остановить или замедлить рост атеросклеротических бляшек, снизить риск инфаркта миокарда и инсульта, а также увеличить продолжительность жизни при заболеваниях, связанных с атеросклерозом. Для того, чтобы рассчитывать на такие эффекты, статины надо принимать в течение ряда лет и в правильных дозах, которые были установлены в тех клинических исследованиях, которые обнаружили положительные эффекты статинов.
Существуют и другие лекарственные препараты, которые улучшают биохимические показатели крови, отражающие липидный профиль, и благодаря этому снижают риск заболеваний и осложнений, связанных с атеросклерозом. Помимо статинов, это эзетимиб (эзетрол), препятствующий всасыванию пищевого холестерина в кишечнике, а также недавно появившиеся кумабы — антитела к обнаруженному в 2003 году ферменту, сокращенно называемому PCSK9 (эволокумаб и алирокумаб зарегистрированы в России). Упрощая, можно сказать, что этот фермент — PCSK9 — регулирует скорость поглощения холестерина, содержащегося в крови, клетками печени. [10] Правда, кумабы в настоящее время весьма дороги, но это единственный их недостаток. Существуют и другие группы лекарств, способные влиять на липидный профиль в сторону его улучшения, но их значение существенно меньше.
Оперативное лечение. Как подготовиться к операции
Главное перед операцией — это по возможности достигнуть компенсации тех серьёзных хронических заболеваний, которые имеются (сахарный диабет, хроническая обструктивная болезнь лёгких, хроническая сердечная недостаточность и др.). Это задача лечащего врача. Хотя в неотложных ситуациях операция проводится в срочном порядке по жизненным показаниям. За несколько дней до плановой операции лечащим врачом могут быть отменены некоторые лекарства, снижающие свёртываемость крови.
Диета
В основном, рекомендуется свести к минимуму продукты, которые содержат в больших количествах насыщенные жиры и трансжиры. Опознавательным признаком этих жиров является твёрдая консистенция при комнатной температуре.
Народные методы лечения атеросклероза
Ни красное вино, ни свиное сало, ни настойка чеснока, ни лазерное облучение крови, ни мониторная очистка кишечника, равно как и огромное количество других «лечебных» мер, не способны лечить атеросклеротическое поражение сосудов.
Прогноз. Профилактика
Для лечения и профилактики атеросклероза имеет значение воздействие на все основные причинные факторы (факторы риска) его развития:
В тех случаях, когда развитие атеросклероза достигает того этапа, при котором появляются клинические симптомы того или иного заболевания, связанного с атеросклерозом, начинают лечить само это заболевание, или точнее будет сказать, атеросклеротическое поражение того или иного органа: сердца, мозга, почек, нижних конечностей. Причем нередко это лечение может быть хирургическим. [11] Обычно такое лечение состоит в хирургических воздействиях, локально восстанавливающих проходимость пораженных атеросклерозом артерий. Например, при поражении сосудов сердца это может быть малотравматичная операция по установке в месте сужения специального внутрисосудистого каркаса — стента, которая проводится через прокол в сосуде, а может быть и «большая» операция коронарного шунтирования со вскрытием грудной клетки и наложением путей обходного кровотока в сердце — шунтов. При этом атеросклероз как системное заболевание остается, и хирургическое лечение никоим образом не отменяет необходимость лечить его — прежде всего, корректируя факторы риска, среди которых крайне важным является нарушенное соотношение фракций липопротеинов, содержащих холестерин.