атипичная менингиома головного мозга
Лечение менингиомы головного мозга
Причины возникновения
На сегодняшний день доказано, что менингиома мозга может развиться из-за:
Также лечение менингиомы головного мозга чаще требуется лицам, у которых были черепно-мозговые травмы, и людям, подвергшимся радиационному облучению.
Замечено, что с необходимостью удаления менингиомы чаще сталкиваются лица 35–70 лет, особенно женщины. У детей этот вид опухоли диагностируется редко — в 1,5% случаев.
Классификация заболевания
Условно менингиомы принято классифицировать на три большие группы:
Признаки менингиомы головного мозга
При небольших образованиях человек может не замечать изменений в своем самочувствии. Часто доброкачественную менингиому выявляют случайным образом в ходе проведения КТ или МРТ, назначенных по другому поводу. Но когда опухоль увеличивается, она начинает давить на определенные структуры мозга. Тогда физическое состояние больного резко ухудшается.
Симптомы менингиомы головного мозга принято дифференцировать на:
Среди общемозговых признаков следует назвать:
То, какие очаговые проявления будут беспокоить больного, напрямую зависит от места образования опухоли в черепе:
Диагностика менингиомы
Менингиому небольшого размера можно обнаружить случайно во время обследования по поводу других заболеваний. Если она уже достаточно большая, возникает неблагоприятная симптоматика, которая заставляет человека обратиться за врачебной помощью. Иногда комплекс симптомов приводит к ошибочной постановке диагноза, поэтому желательно использовать магнитно-резонансную томографию (МРТ) — на сегодняшний день это наиболее информативный метод при обследовании мозга.
При менингиоме операцию назначают практически всегда. Лекарственные противоопухолевые средства при этом виде образований не могут обеспечить положительную динамику, но используются препараты для устранения симптомов: мочегонные, противорвотные, противосудорожные и т.д.
Если хирургическое вмешательство невозможно (опухоль является неоперабельной), больному предлагают пройти стереотаксическую лучевую терапию менингиомы.
Лечение менингиомы головного мозга без операции
Если размер новообразования в черепе составляет до 3,5–4 см, возможно его удаление безоперационным путем — методом стереотаксической радиохирургии. Для этого используется «КиберНож» — аппарат, который точно воздействует на клетки опухоли и разрушает их, не затрагивая окружающие здоровые ткани.
Применение этой методики при менингиоме характеризуется следующими преимуществами:
«КиберНож» — это современный неинвазивный способ удаления менингиомы. Он не требует выполнения хирургических разрезов, введения анестезии. Метод прост, но очень эффективен.
Если вы хотите проконсультироваться по поводу удаления опухоли с помощью системы «КиберНож», звоните в наш клинику «ОнкоСтоп» по телефону +7 (495) 085-79-02 или 8 (800) 5-000-983.
Атипичная менингиома головного мозга
Менингиомы являются преимущественно доброкачественными опухолями. Они происходят из мозговой оболочки, а точнее из паутинной оболочки головного мозга (arachnoidea). Этот средний слой мозговой оболочки покрывает головной мозг и выстилает желудочки головного мозга, то есть, желудочки, содержащие мозговую жидкость. Кроме того, паутинная оболочка окружает спинной мозг.
Насколько часто встречаются менингиомы?
Примерно у шести человек из 100.000 развивается менингиома. У женщин эта опухоль встречается значительно чаще, чем у мужчин. Вероятность развития менингиомы возрастает в более старшем возрасте. Менингиомы возникают чаще после лучевой терапии головного мозга, а также у людей, которые страдают нейрофиброматозом 2-го типа.
В принципе, менингиомы могут возникнуть в любом месте, в котором есть паутинная оболочка. Однако, наиболее часто они возникают на внешней стороне головного мозга, между обоими полушариями головного мозга (в области серпа мозга) и в области так называемого крыла клиновидной кости.
Насколько опасными являются менингиомы?
Доктора разделяют менингиомы на три группы: более 90 процентов менингиом являются доброкачественными. Они растут медленно и вытесняют окружающие ткани (степень 1 по классификации ВОЗ). Только в редких случаях менингиомы являются атипичными и растут быстро (степень 2 по классификации ВОЗ) или даже являются злокачественными (степень 3 по классификации ВОЗ).
Какие симптомы возникают при менингиоме?
Симптомы появляются в тех случаях, когда менингиома сдавливает (компримирует) соседние ткани головного мозга. Так как большинство менингиом растут медленно и окружающие ткани могут довольно хорошо к этому приспособиться, они могут достигать относительно больших размеров, прежде чем вызовут нарушения. Вид симптомов зависит от того, где именно находится опухоль и какие области головного мозга она затрагивает. Возможные симптомы простираются от нарушения обоняния и паралича мышц лица до головных болей и судорожных припадков, а также психических изменений.
Каким образом доктор ставит диагноз?
Если у пациента наблюдаются соответствующие симптомы, то первым визуализационным обследованием, зачастую, является компьютерная томография (КТ) головного мозга. По снимкам КТ доктора, зачастую, уже могут установить признаки менингиом. К таким относятся обызвествления в опухоли и, при проведении исследования с контрастным усилением, интенсивное окрашивание опухоли контрастным веществом.
При помощи магнитно-резонансной томографии головного мозга можно лучше всего отличить менингиомы от других видов опухолей головного мозга. В некоторых случаях доктора получают первую информацию о том, является ли опухоль доброкачественной или злокачественной. Однако, наиболее достоверную и точную информацию о характеристиках опухоли можно получить только в ходе микроскопического исследования проб тканей.
Совсем нередко менингиомы обнаруживаются случайно, прежде чем они начнут провоцировать симптомы – например в тех случаях, если в рамках других заболеваний появляется необходимость в проведении визуализационного исследования головы.
Каким образом доктор лечит менингиому?
Наиболее эффективным лечением считается полное удаление менингиомы оперативным путем – если риск при операции является приемлемым. Насколько целесообразной операция является в каждом конкретном случае, зависит от того, насколько большой является данная опухоль, где она распложена и каков возраст пациента.
Пока симптомы отсутствуют, при определенных условиях лечение необязательно проводить незамедлительно. Достаточно для начала наблюдать за опухолью. Для этого доктор регулярно делает снимки МРТ. Важно, чтобы он использовал для наблюдения за динамикой не только последние снимки, но и более старые. В ином случае он может недооценить увеличение размеров опухоли, прежде всего, при медленно растущих опухолях.
В определенных случаях эксперты рекомендуют в качестве первоначального лечения лучевую терапию – например, при менингиомах, которые являются труднодоступными для проведения операции по причине их длины и типа роста. Лучевая терапия рассматривается в качестве метода лечения и в тех случаях, когда имеется повышенный риск операции по причине наличия сопутствующих заболеваний. При определенных обстоятельствах перед проведением облучения нейрохирург должен взять пробы тканей опухоли, чтобы определить степень опухоли.
Каковы шансы на излечение при менингиоме?
Хотя большинство менингиом и являются доброкачественными, существует сравнительно высокий риск повторного роста опухоли. Каковы шансы на излечение и существует ли необходимость проведения дальнейшего лечения, зависит с одной стороны от того, является ли менингиома доброкачественной или злокачественной. С другой стороны значение имеет и тот факт, остались ли после операции остатки опухоли или нет.
Часто сложной бывает операция при опухолях в области основания черепа, то есть, фактически в нижней части мозга, прежде всего, если опухоли вросли в окружающие ткани. В таких ситуациях доктор, зачастую, может удалить опухоль полностью только с риском развития необратимых неврологических нарушений. В большинстве случаев доктор принимает решение оставить часть опухоли (остаток опухоли).
Наилучшие шансы на полное выздоровление имеются при менингиомах 1-ой степени, которые можно удалить полностью. В этом случае после операции показано только проведение регулярных исследований МРТ.
При менингиомах 1-ой степени, которые были удалены не полностью, также рекомендовано проведение контрольных исследований МРТ. Необходимость в проведении последующего облучения возникает в тот момент, когда остаточная опухоль увеличивается в размерах.
Вероятность повторного возникновения опухоли значительно выше при менингиомах 2-ой и 3-ей степени. При таких опухолях показано проведение последующей лучевой терапии, даже если на первый взгляд они были удалены полностью. Если же имеются остатки опухоли, необходимы более высокие дозы облучения.
Существует ли возможность медикаментозного лечения менингиомы?
Существуют экспериментальные методы лечения с использованием гормональной терапии и других методов, которые, однако, до настоящего времени не вошли в стандартную программу лечения.
В некоторых ситуациях важной является cопроводительная медикаментозная терапия. К примеру, если в области опухоли имеется отек головного мозга, доктор, при определенных обстоятельствах, рекомендует провести противоотечную терапию с применением кортизона перед операцией, а также в течение небольшого периода времени после нее. Если при менингиоме возникают судорожные припадки, необходимо лечение с применением противосудорожных медикаментов. По окончании лечения опухоли пациент может снова постепенно прекратить прием данных лекарственных средств по согласованию с лечащим доктором.
Автор: д.м.н. Дагмар Шнек, актуализировано 07.01.2015 года
Атипичная менингиома головного мозга
а) Терминология:
1. Сокращения:
• Атипичная менингиома (AM), злокачественная менингиома (ММ)
2. Определение:
• Типичная (доброкачественная) менингиома = I степень злокачественности по классификации ВОЗ (grade I):
о Простая менингиома (ПМ)
• Атипичная менингиома (AM) = grade II:
о Папиллярная, светлоклеточная менингиомы (СКМ)
• Злокачественная менингиома (ММ) = grade III:
о Анапластическая менингиома
1. Общие характеристики атипичной и злокачественной менингиомы:
• Лучший диагностический критерий:
о Локально-инвазивное образование, прилегающее широким основанием к твердой мозговой оболочке, с участками некроза, выраженным отеком мозговой ткани
• Локализация:
о Может встречаться в любых отделах ЦНС (головной мозг >> спинной мозг)
о Атипичная менингиома (AM) (светлоклеточный вариант):
— Часто наблюдается в ММУ, по ходу намета мозжечка о Злокачественная менингиома (ММ):
— Наиболее часто: парасагиттальная (44%), конвекситальная (16%) локализации
— Как АМ, так и ММ намного реже встречаются в позвоночнике, в области основания черепа
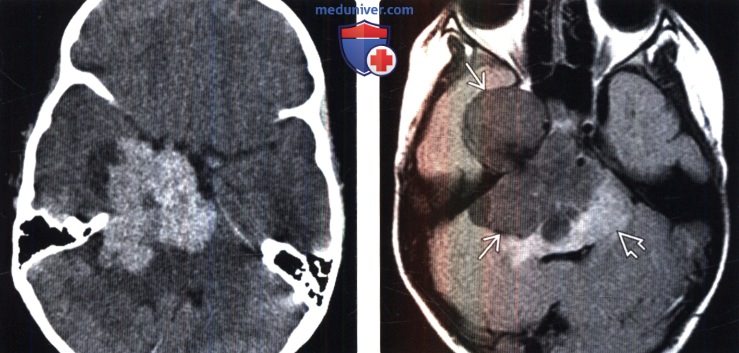
(Справа) МРТ, FLAIR, аксиальный срез: у этого же пациента визуализируется гипоинтенсивное многодольчатое объемное образование с перифокальным отеком и масс-эффектом на IV желудочек.
2. КТ признаки атипичной и злокачественной менингиомы:
• Бесконтрастная КТ:
о Триада ММ при КТ: внечерепное объемное образование, остеолизис, внутричерепная опухоль
о Гиперденсное образование; кальцификация минимальна или отсутствует:
— Кальцификация= обычно более низкий темп роста
о Выраженный перифокальный отек, деструкция кости
• КТ с контрастированием:
о Накопление контраста опухолевым объемным образованием
о Заметный опухолевой паннус, простирающийся на большом протяжении от объемного образования = грибовидная форма
3. МРТ признаки атипичной и злокачественной менингиомы:
• Т1-ВИ:
о Нечеткие контуры опухоли
о При инфильтративном росте опухоль «вплетается» в структуры головного мозга
• FLAIR:
о Заметный перитуморальный отек
• ДВИ:
о Выраженный гиперинтенсивный на ДВИ, гипоинтенсивный на ИКД-картах сигнал
• Постконтрастные Т1-ВИ:
о Накопление контраста опухолевым объемным образованием:
— Зона контрастирование может распространяться на мозговую ткань, череп, кожу головы
— Часто бляшковидная + грибовидная форма
• МР-венография:
о Выполните поиск инвазии синусов твердой мозговой оболочки
• МР-спектроскопия:
о Повышение уровней аланина при коротком ТЕ (пик варьирует в пределах 1,3-1,5 ppm)
• Перфузионная МРТ:
о Сильная корреляция между константой транспорта объема (K trans) и гистологической степенью злокачественности
4. Ангиография:
• Традиционная ангиография:
о Кровоснабжение из сосудов твердой мозговой оболочки → «лучистый» вид центральных отделов опухоли
о Интенсивное сосудистое пятно появляется рано, длительно сохраняется
о Венозная фаза чрезвычайно важна для оценки вовлечения в процесс венозных синусов
5. Радионуклидная диагностика:
• ПЭТ:
о F-18 ФДГ: ↑↑ утилизации глюкозы при AM, ММ
о Для радиационно-индуцированных менингиом характерен высокий метаболизм глюкозы
6. Рекомендации по визуализации:
• Лучший инструмент визуализации:
о МРТ с контрастным усилением ± МР-спектроскопия
в) Дифференциальная диагностика атипичной и злокачественной менингиомы:
1. Менингиома (типичная):
• Обычно имеет неинвазивный характер, однако для постановки точного диагноза может потребоваться гистологическое исследование
2. Метастатическое поражение твердой мозговой оболочки:
• В большинстве случаев известное внечерепное первичное новообразование
• Остеолитический и деструктивный или остеобластический и склеротический характер
3. Лимфома (метастатическая внутричерепная):
• Литическое поражение кости с эпидуральным и внечерепным компонентами
4. Остеосаркома:
• Остеолитическое объемное образование с мягкотканным компонентом и нечеткими контурами
• Кальцификация опухоли может иметь «лучистый» вид
5. Саркома Юинга:
• У детей
• КТ: периостальная реакция в виде пластинчатых наслоений по типу «луковой шелухи»
6. Первичная менингеальная саркома:
• Чрезвычайно редкая неменинготелиальная опухоль мозговых оболочек
7. Глиосаркома:
• МГБ с менингеальной саркомой
1. Общие характеристики атипичной и злокачественной менингиомы:
• Этиология:
о ПМ: в 90% случаев обнаруживается инактивация продукта гена NF2 белка «мерлина»
о AM и ММ: после инактивации гена NF2 происходят дополнительные события, связанные с более высокой агрессивностью
о Иногда причинный генетический дефект не обнаруживается
• Генетика:
о Наиболее частой хромосомной аберрацией при менингиоме является делеция первой копии 22-й хромосомы
о Вторая по частоте генетическая аномалия: делеции 1р и 14q, характеризуются более агрессивным характером опухоли
о Аберрации 10-й хромосомы связана с неменингиомными опухолями
о Делеции 9р важны в свете AM и ММ
о Множественные менингиомы:
— Во многих случаях наблюдаются ожидаемые мутации гена NF2
— У некоторых пациентов гены NF2 в норме: это предполагает, что второй ген-супрессор опухоли также находится в 22-й хромосоме
о Индуцированные облучением менингиомы (ИОМ):
— Существенных различий между ИОМ и неИОМ со стороны делеций 1-й и 22-й хромосом нет
о Эффект генетических особенностей на локализацию и гистологические характеристики менингиом:
— Найдены сильные корреляции между локализацией опухоли в передних отделах основания черепа, интактным 22q и менинготелиальным типом; между конвекситальной локализацией, нарушениями в 22q и переходным, фиброзным типом
о Резюме: сильная корреляция между количеством хромосомных аберраций и степенью злокачественности опухоли:
— ПМ: потеря 22q (47%), делеция 1 р (33%)
— AM: потеря 1р (86%), 22q (71%), 10q (57%), 14q и 18q (43%); добавление участка 15q и 17q (43%)
— ММ: потеря 1р(100%);такжепотеря9р, 10q, 14q, 15q, 18q и 22q и добавление участка 12q, 15q и 18р
— Комбинированные делеции 1p/14q при ПМ (13%), AM (43%) и ММ (67%)
3. Микроскопия:
• Характеристики AM (критерии ВОЗ):
о ↑ митотическая активность (4 или более митозов/10 полей высокого увеличения)
о Три или более:
— Мелкие клетки с высоким ядерно-цитоплазматическим соотношением
— Выраженные ядрышки
— Сплошной и без специфических особенностей или листообразный характер роста
— Очаги спонтанного или географического некроза
• Характеристики ММ (критерии ВОЗ):
о Характеристики AM в сочетании с признаками явной злокачественности
— Злокачественная цитологическая картина, высокий митотический индекс
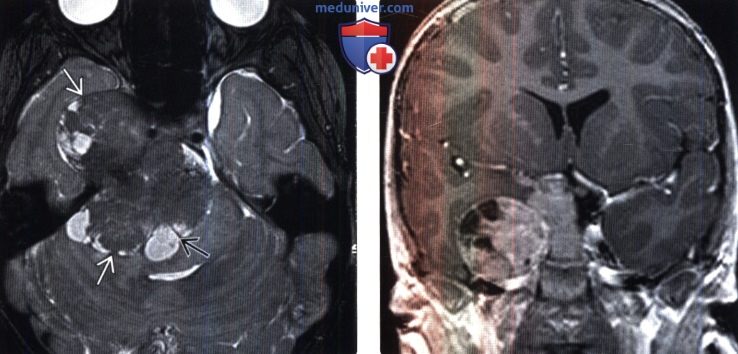
(Справа) МРТ, постконтрастное Т1-ВИ SPGR, корональный срез: контрастное усиление солидных компонентов опухоли. Было выполнено хирургическое удаление, был поставлен гистологический диагноз смеси светлоклеточного (grade II) и склерозирующего вариантов менингиомы.
д) Клиническая картина:
1. Демография:
• Возраст:
о Средний взрослый возраст
о AM развивается примерно на 10 лет раньше, чем типичная менингиома
• Пол:
о М:Ж = 1:1,3-1,5
• Этническая принадлежность:
о Более часто встречается у афроамериканцев
• Эпидемиология:
о Менингиома-1 из наиболее частых первичных внутричерепных новообразований у взрослых (13-20%):
— AM: 10-30% от всех менингиом (увеличение частоты)
— ММ: 1-3% менингиом (редко)
о Около 6 на 100000 населения
о Семейная склонность к развитию менингиомы = НФ2
• Географическая предрасположенность:
о В Африке частота менингиом приближается к 30% среди первичных внутричерепных опухолей у взрослых
2. Течение и прогноз:
• Безрецидивная выживаемость, медиана времени до рецидива при типичной менингиоме > при AM > при ММ:
о Типичная доброкачественная менингиома = частота рецидива-всего 9%
о Частота рецидива AM: 28%:
— Пятилетняя выживаемость: 86%;
— 10-летняя выживаемость: 61 %
— Пятилетняя выживаемость без рецидива: 48%
— Медиана времени до рецидива: три года
о Частота рецидива ММ: 75%:
— Пятилетняя выживаемость: 35%
— Пятилетняя выживаемость без рецидива: 29%
— Медиана времени до рецидива: два года
о МикроРНК-224 способствует злокачественной дегенерации менингиомы
3. Лечение атипичной и злокачественной менингиомы:
• Предоперационная эмболизация:
о Предпочтительны корпускулярные агенты (например, поливиниловый спирт)
о ↓ времени операции, потери крови
• Цели хирургического лечения:
о Резекция опухоли и вовлеченной в процесс твердой мозговой оболочки/дурального хвоста (со свободным от опухоли краем) с пластикой твердой мозговой оболочки
о Резекция вовлеченной в процесс или гиперостотически измененной кости
о Информация, является ли опухоль AM или ММ, в предоперационном периоде может менять нейрохирургический план ведения пациента:
— Более агрессивное вмешательство для достижения полной резекции
— Осложнение: метастазирование (отсев) через СМЖ
• Лучевая терапия: часто используется для AM, ММ:
о Фракционированное дистанционное облучение
о Стереотаксическая радиохирургия
• Лечение рецидива:
о Повторная операция
о Дистанционная лучевая терапия, стереотаксическая радиохирургия
е) Диагностическая памятка. Советы по интерпретации изображений:
• Необходимо полностью определить протяженность опухолевого поражения до оперативного вмешательства
• Типичные рентгенологические признаки опухоли не исключают атипичные ее варианты
ж) Список литературы:
1. Aboukais R et al: Grade 2 meningioma and radiosurgery. J Neurosurg. 1-6,2015
2. Cao X et al: Survival rates, prognostic factors and treatment of anaplastic meningiomas. J Clin Neurosci. ePub, 2015
3. Shibuya M: Pathology and molecular genetics of meningioma: recent advances. Neurol Med Chir (Tokyo). 55(1 ):14-27, 2015
4. Smith MJ: Germline and somatic mutations in meningiomas. Cancer Genet. ePub, 2015
5. Wang M et al: MicroRNA-224 targets ERG2 and contributes to malignant progressions of meningioma. Biochem Biophys Res Commun. ePub, 2015
Редактор: Искандер Милевски. Дата публикации: 15.5.2019
Атипичная менингиома головного мозга
Менингиомы возникают из арахноидальной оболочки головного мозга и могут быть расположены в любом месте по его поверхности, а также в желудочках. Они классифицируются по системе ВОЗ.
К I степени относится 80% всех менингиом. Существует, по меньшей мере, девять гистологических подтипов, которые, однако, не отличаются в отношении прогноза.
Менингиомы II степени (атипичные менингиомы) имеют более высокую клеточность и повышенную пролиферативную активность, и, как правило, более высокий уровень рецидива.
Менингиомы III степени (анапластические менингиомы, папиллярные менингиомы) — агрессивные злокачественные опухоли со склонностью к метастазированию.
Генетически было установлено, что делеция хромосомы 22 или потеря всей хромосомы приводит к раннему возникновению заболевания. Генетическое развитие более агрессивных типов возможно с течением времени при неоднократных рецидивах, но это не является правилом, как при астроцитомах и считается редким состоянием.
а) Эпидемиология менингиом. Менингиомы чаще возникают у женщин (2,5:1). Как правило, они встречаются в старшей возрастной группе с пиком заболеваемости на шестом десятилетии и более. В детском возрасте также выявляются менингиомы, но они, как правило, встречаются чаще у мальчиков и имеют преимущественное расположение в желудочках. В Европе эпидемиологическая информация о менингиомах ограничена, однако возможна экстраполяция данных из североамериканских региональных реестров и баз данных.
Многие пациенты могут прожить почти нормальную жизнь с этим заболеванием, но обязательно должны находиться под непрерывным наблюдением.
Ионизирующее излучение является наиболее значимым определяющим фактором, связанным с этиологией менингиом. Наследственный компонент также обсуждается и, безусловно, присутствует у пациентов с нейрофиброматозом 2 типа.
б) Симптомы менингиом. Менингиомы проявляются широким спектром симптомов. В зависимости от расположения они вызывают припадки (височная, перироландовая), очаговые неврологические дефициты, симптомы окклюзионной гидроцефалии, нарушения зрения или поведенческие расстройства (большие фронтобазальные опухоли). Многие менингиомы протекают бессимптомно и обнаруживаются случайно.
Не существует никаких конкретных неврологических симптомов или синдромов, связанных с менингиомами.
в) Осложнения менингиом:
1. Гормональное влияние. Менингиомы наиболее часто встречаются у женщин, и пока еще не решен вопрос, как повышение уровня блокирования рецепторов стероидных гормонов влияет на биологическое поведение менингиом. Поэтому ведутся дискуссии о роли заместительной гормональной терапии у женщин в постменопаузе в отношении роста, развития или рецидива менингиомы.
2. Беременность. При беременности может произойти быстрый рост опухоли, который может вызвать внутриопухолевое кровоизлияние, являющееся угрозой для матери и плода.
3. Инсульт. Компрессия опухолью сонной артерии и последующий стеноз или даже полная обструкция может привести к инсульту.
4. Вовлечение зрительного нерва. Вовлечение в патологический процесс зрительного нерва приводит к слепоте.
5. Компрессия спинного мозга. Менингиомы краниовертебрального перехода, оставаясь незамеченными в течение длительного времени, могут привести к острой параплегии при хлыстовой травме.
6. Метастазы рака. Возможно, в связи с нерешенным вопросом гормонального влияния на развитие и рост менингиомы, существует взаимосвязь с метастазированием рака молочной железы. Таким образом, при любой случайно обнаруженной менингиоме у женщины с раком молочной железы имется еще одна причина для ее удаления.
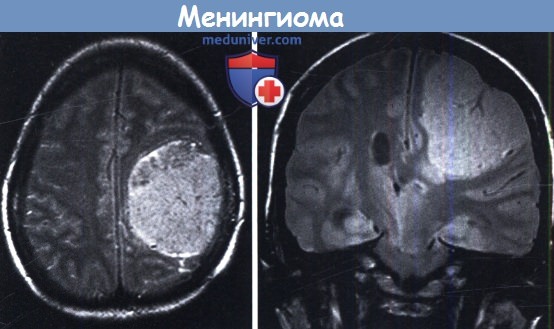
и последующим генерализованным припадком перенесла экстренное удаление опухоли в сочетании с кесаревым сечением.
г) Диагностика менингиомы. При подозрении на менингиому в настоящее время обязательно использование нейровизуали-зационных методов, в первую очередь МРТ, так как при ней можно получить соответствующую информацию во всех трех плоскостях, что в свою очередь позволяет оценить вовлечение соседних структур, таких как венозные синусы или черепные нервы. Менингиомы имеют однородный сигнал и, как правило, прилежат широким основанием к твердой мозговой оболочке конвекситальной поверхности или основания черепа. Они могут содержать кальцификаты, которые можно выявить при КТ. Наличие перифокального отека обычно свидетельствует о нарушени целостности паутинной оболочки и вовлечении вещества мозга.
Перифокальный отек особенно характерен для секреторных менингиом. МР-спектроскопия может дать дополнительные данные.
Ангиография больше не является частью рутинного обследования при менингиомах. При ее выполнении по определенным причинам, как правило, выявляется источник кровоснабжения из наружной сонной артерии. Если источником крови служит внутренняя сонная артерия, должны быть рассмотрены другие дифференциальные диагнозы: либо более злокачественный вариант менингиомы, например папиллярная или менингосаркома, либо гемангиоперицитома.
д) Лечение менингиомы. Лечение при менингиоме в основном хирургическое. Большинство опухолей возможно и необходимо резецировать максимально радикально, степень радикальности оценивается в соответствии с системой классификации по Симпсону. Некоторые менингиомы радикально удалить невозможно (в основном опухоли основания черепа), поэтому лечение складывается из комбинации хирургического и радиохирургического метода.
1. Консервативное лечение. Инцидентальные менингиомы, окончательно определенные как бессимптомные после тщательного изучения анамнеза, можно наблюдать с помощью нейровизуализации через определенные интервалы времени, составляющие шесть месяцев у лиц молодого возраста и до одного года у пациентов старше 70 лет. Дальнейшие интервалы корректируются в соответствии с характеристиками роста. Такая тактика не касается случайно выявленных менингиом, расположенных в области турецкого седла, которые еще не вызвали симптомы, но смещают и сдавливают хиазму; то же относится и к менингиомам в задней черепной ямке. При этом рекомендуется раннее лечение.
При бессимптомных менингиомах в течение длительного времени может быть достигнута стабилизация заболевания. Особое внимание должно быть уделено в перименопаузальный период, во время которого опухоль может начать расти.
Профилактика противосудорожными препаратами может быть необходима у некоторых пациентов с симптоматической эпилепсией. Профилактика проводится, пока опухоль остается на месте и вызывает судорожную активность.
Радиохирургия имеет важную роль в лечении остаточных опухолей основания черепа, либо в качестве первичного лечения изолированной менингиомы кавернозного синуса или при менингиоме оболочек зрительного нерва. Часто радиохирургия сочетается с хирургическим лечением с соблюдением допустимых пределов.
Эндоваскулярная эмболизация в качестве отдельного метода не нашла применения в клинической практике. Она может быть использована до операции в отдельных случаях.
Химиотерапия не играет никакой роли в лечении менингиом I и II степени. В случаях, когда исчерпаны все хирургические и прочие возможности, вплоть до радиохирургии, может быть предпринято экспериментальное лечение гидрокси-мочевиной, которая показала «случайную» эффективность, не подтвержденную контролируемыми клиническими испытаниями. Применение гормонов также не дало какого-либо эффекта. При анапластическом варианте имеются отдельные сообщения об использовании химиотерапии, но успех ограничен временной стабилизацией роста.
2. Хирургическое лечение. Роль хирургического лечения менингиом хорошо известна. Резекция менингиомы со степенью I по Симпсону должна привести к окончательному излечению в большинстве случаев.
Принципы резекции стандартизированы и включают микрохирургию, минимальную инвазивность, навигацию и при необходимости интраоперационный мониторинг. Парадигма заключается в максимальной радикальности, вплоть до наложения интракраниальных вставок при необходимости или неизбежности повреждения черепных нервов. Кроме того, сложная локализация на основании черепа может потребовать междисциплинарного подхода с участием челюстно-лицевых хирургов, офтальмологов и ЛОР-специалистов для определения возможной зоны резекции. «Неоперабельные» части опухоли могут быть оставлены для дальнейшего наблюдения. Они могут оставаться неизменными в течение многих лет. При четко документированном рецидиве или продолженном росте опухоли пациенту должна быть предложена лучевая терапия, с совместным планированием радиолога и нейрохирурга.
— Резекция конвекситальных менингиом. Разрез планируется так, чтобы была доступна вся область опухоли. Пораженная твердая мозговая оболочка удаляется вместе с опухолью и замещается надкостничным лоскутом.
— Резекция менингиом крыльев клиновидной кости. Как правило, используется птериональный доступ с разведением сильвиевой борозды. Удаляется экзофитная часть, в том числе ТМО, кость резецируется насколько это возможно, иногда с удалением боковых стенок глазницы и стенки верхней глазничной щели. При реконструкции используют метилметакрилат или титановую сетку и надкостницу.
— Парасагиттальные и фалькс-менингиомы. Доступ к синусу планируется достаточно далеко по бокам с обеих сторон опухоли, так чтобы межполушарное пространство было доступно с обеих сторон. В случае облитерации синуса после удаления экзофитной части опухоли синус пересекается по переднему и заднему краю опухоли, инфильтрированная часть, включая и часть серпа, иссекается. При отсутствии вовлечения нижнего сагиттального синуса его следует сохранить, поскольку он может служить важной составляющей вновь сформированного канала венозного оттока. В случае поражения только наружной оболочки синуса опухоль отделяется острым путем, после чего кровотечение останавливается коагуляцией.
Если опухоль инфильтрирует всю стенку и после удаления ожидается формирование слишком большого дефекта, зона инфильтрации не иссекается и в дальнейшем наблюдается. В случае продолженного роста возможны два альтернативных подхода. Можно подождать, пока синус облитерируется, что обычно происходит медленно, с формированием достаточных коллатералей. Затем остаточную часть опухоли можно резецировать блоком. Другой, менее предпочтительный подход,—лучевая терапия.
— Фронтобазальные менингиомы. Доступы различаются в зависимости от объема и локализации, от небольшой фронтобазолатеральной краниотомии и до большого птерионального, орбитозигоматического и даже бифронтального трансбазального доступа. Большинство расположенных над турецким седлом менингиом и ольфакторных менингиом можно удалить через птериональный доступ. Чтобы минимизировать частоту рецидивов при коагуляции и удалении инфильтрированной ТМО необходима педантичность. При распространении в зрительный канал необходимо его открытие для мобилизации нерва и удаления пораженной оболочки.
В случае компрессии нервов любые манипуляции с нервными структурами должны быть минимальными, а опухоль постепенно уменьшена в размере изнутри для постепенной декомпрессии нервных структур. Большие ольфакторные менингиомы могут проникать в основание черепа, вызывая необходимость пластики костным трансплантатом, сформированным из кортикального слоя конвекситальной поверхности черепа.
3. Дополнения к хирургической резекции:
— Предоперационная эмболизация. Имеет значение только в тех случаях, когда области, затрагиваемые на позднем этапе операции, имеют интенсивное кровоснабжение. Описано несколько случаев применения данной методики. После ее проведения возможно набухание опухоли, что особенно опасно в тех случаях, когда уже присутствует компрессия ствола мозга или при больших бифронтальных или височных менингиомах, которые уже вызвали значительный перифокальный отек.
— Радиохирургия. Радиохирургия в основном используется в сочетании с хирургическим лечением, иногда в качестве первичного метода. В последние десятилетия достигнуты значительные успехи в данной области, а излучение высокой интенсивности может быть безопасно даже в очень критических областях, таких как кавернозный синус, находящийся в сложной взаимосвязи с прилежащими оптическими и гипоталамическими структурами. Споры о том, что лучше: разовое облучение гамманожом или линейным ускорителем либо фракционное облучение, до сих пор не завершены.
е) Дифференциальный диагноз менингиомы. Практически не существует внутричерепных опухолей, прилежащих к ТМО, которые могут быть ошибочно приняты за менингиомы. Единственная напоминающая менингиому опухоль—гемангиоперицитома, отличительными чертами которой является большее разрушение костей, часто очень неоднородная структура, кровоснабжение из внутренней сонной артерии и выраженный перифокальный отек.
Лимфомы и метастазы могут возникнуть в любом месте, также являясь дуральными новообразованиями. В случае, когда форма и другие структурные характеристики вызывают подозрения на дифференциальный диагноз такого рода, необходимо тщательно проанализировать весь анамнез.
ж) Прогноз менингиомы. Прогноз при менингиомах, как правило, благоприятный. Большинство пациентов могут рассчитывать на излечение или, по крайней мере, на долгосрочный контроль над своей болезнью. Заболевание может прогрессировать локально при невозможности применить полноценное лечение, в частности, в случае менингиомы оболочек зрительного нерва, которая не может быть резецирована радикально и лишь частично контролируется лучевой терапией.
Частота рецидивов низкая при конвекситальных менингиомах I степени и высокая для менингиом основания черепа или средней линии.
Атипичные менингиомы (класс II по ВОЗ) требуют более тщательного мониторинга, но могут иметь такой же хороший прогноз, как при I степени, — только с необходимостью нескольких терапевтических вмешательств в течение жизни.
Анапластические менингиомы имеют плохой прогноз. Даже при сочетании всех возможных вариантов лечения, таких как резекция, лучевая и химиотерапия, средняя выживаемость в большинстве опубликованных исследований составляет менее четырех лет, особенно в связи с тенденцией к метастазированию.
з) Гемангиоперицитома. Эта опухоль не является исключительно дуральным новообразованием, но в данном контексте заслуживает особого внимания. Опухоль часто имитирует менингиомы, но вызывает большую эрозию костей, кровоснабжается из внутренней сонной артерии, а также чаще сопровождается отеком. Лечение такое же как при менингиомах, и в качестве основного средства выступает резекция. Эти опухоли, однако, имеют высокую частоту местного рецидивирования, несмотря на кажущийся достаточным контроль после резекции и местного облучения. Часто используется химиотерапия, особенно после выявления метастазов. Прогноз лучше, чем при анапластической менингиоме, но по-прежнему неблагоприятный в долгосрочной перспективе.
Медленное прогрессирование в конечном итоге привело к потере зрения в левом глазу.
Было проведено радиохирургическое лечение. 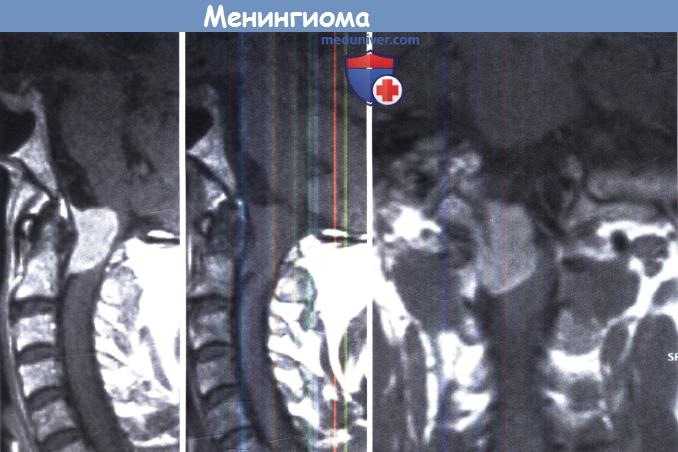
МРТ с и без контрастирования (левая и средняя) в сагиттальной и коронарной плоскости (справа). 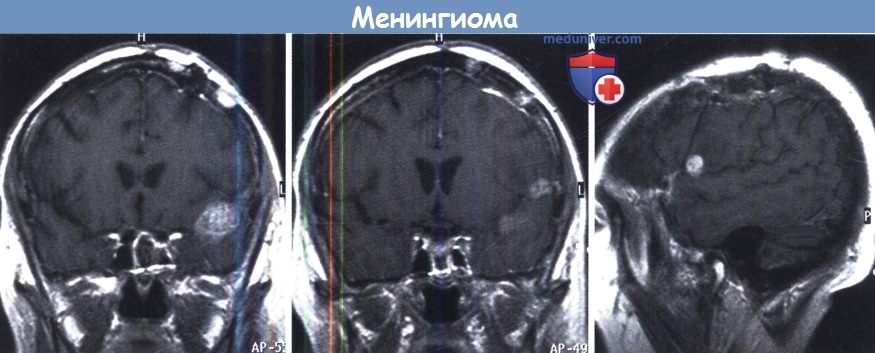
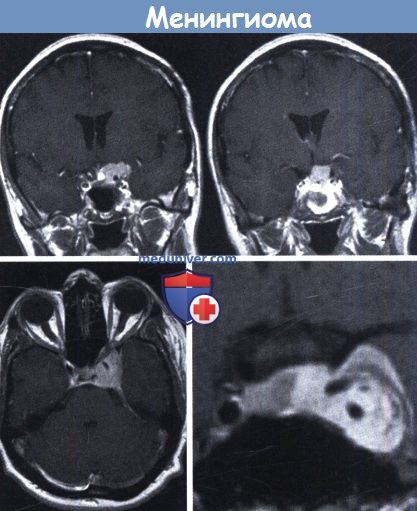
Менингиома краниовертебрального перехода вызвала двустороннюю слабость ног и гипестезию. 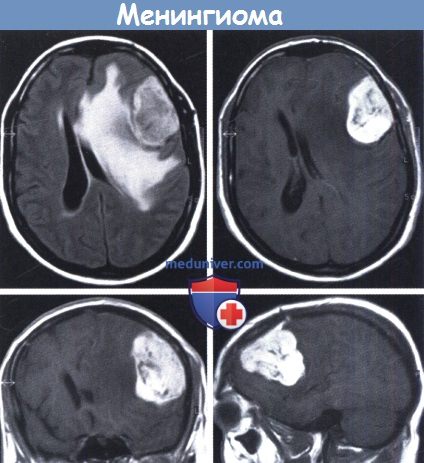
Боковое смещение срединных структур в данном случае вызвано больше отеком, чем опухолью. 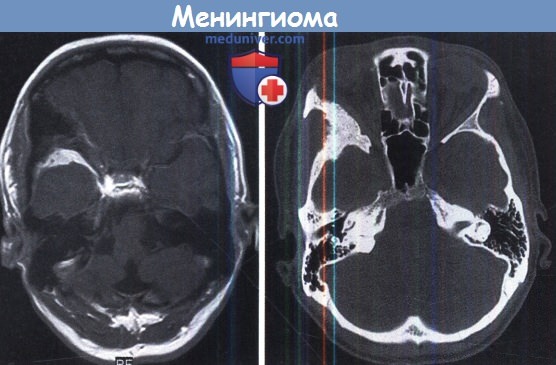
Эти опухоли, как правило, имеют паренхиматозный компонент в основании средней черепной ямки. 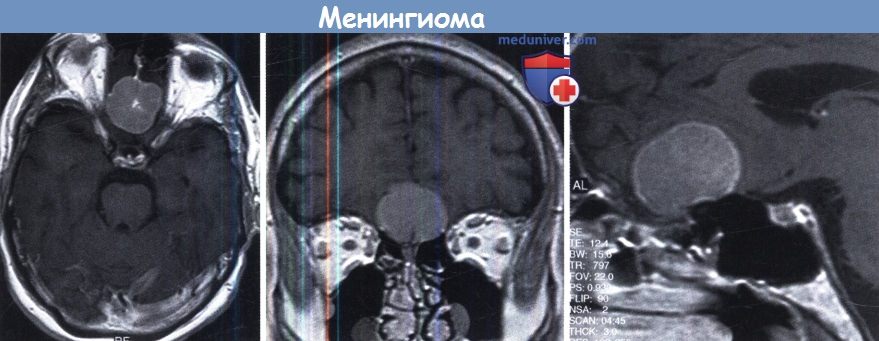
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021