Что колят после трамадола сильнее
Ошибки при обезболивании
Зачастую, в больницах онкопациентам прописывают «трамадол», причем ограниченной дозировкой.
При желании, можно выпросить дополнительно «реланиум» либо же «сибазон». На этом помощь заканчивается и все больные идут домой. Далее приходится мучиться от боли длительный временной промежуток (около месяца). Новый рецепт, как правило, выписывается по истечении 10-дневного срока.
Избавление от боли при онкологии
На самом деле все предельно просто. Врачи просто соблюдают прописанные инструкции. А вот что касается больных, то они частенько допускают ошибки, проходя курс обезболивающих. Зачастую, они пьют лекарства без системы.
Другая группа людей принимает сильный препарат даже при минимальной боли, что также ведет к быстрому истощению имеющихся запасов. Слабые обезболивающие, продающиеся без рецепта, оказываются неэффективными, поэтому человек начинает проходить через трудный период постоянного болевого дискомфорта приличной силы. Чтобы расход препарата был правильным, нужно принимать его по системе, разработанной специалистом.
Советы по применению медикаментов при слабовыраженной боли
Чтобы устранить слабую боль при онкологии начинают при помощи лекарств ненаркотического типа. Также, на этом этапе назначаются нестероидные противовоспалительные медикаменты. Изначально для анальгетика ненаркотического типа назначается минимально допустимая доза. Постепенно она увеличивается, если нужно. Такие средства действуют не сразу. Если во время их использования боль будет находиться на неизменном уровне, прием нужно продолжать определенное количество дней, оставляя изначальную дозировку. Сначала надо применять таблетированные препараты, а потом постепенно переходить к инъекциям. Принимаются такие средства после еды. Запивать их лучше молоком.
Если прописанное лекарство слабо влияет на боль, его можно комбинировать с «аминазином». Аминазин повышает обезболивающий эффект, но принимая его нужно следить за артериальным давлением и скоростью пульса. При наличии противопоказаний к таблетированным анальгетикам либо при отсутствии должного эффекта можно переходить на внутримышечное введение. Выявив типологию болевого дискомфорта, можно без проблем подобрать наиболее подходящее обезболивающее.
Инъекции при слабовыраженных онкоболях
Чтобы устранить слабую боль при онкологии (за исключением костной), лучше всего задействовать комбинированную инъекцию анальгин+димедрол. При слабой действенности добавляется папаверин. Если онкобольной курит, папаверин заменяется кетановом, причем вводится этот препарат отдельно. Если и кетанов окажется слабым, задействуется кеторол. Он также вводится при помощи отдельного шприца. Все указанные инъекции слабоэффективны при костном болевом дискомфорте. Для устранения костной боли при онкологии лучше применять Мелоксикам либо Пироксикам в виде инъекций.
Если костные боли вызваны первичным онкопоражением костей или метастатическим поражением костной ткани, можно применить бисфосфонаты или же радиофармпрепараты. Как правило, мед. средства указанных типов хорошо борются с болевым дискомфортом костной локализации. Отзывы больных свидетельствуют о том, что ксефокам обладает большей действенностью, нежели пироксикам при костном болевом дискомфорте. Вводится ксефокам через отдельный шприц.
Нужно всегда помнить о том, что анальгетики – это серьезные лекарства. Они обладают своим комплексом побочных явлений, некоторые могут формировать привыкание. Кроме того, необходимо учитывать, что при длительном применении теряется изначальная действенность подобных средств. Поэтому надо исключать все ошибки при назначении анальгетиков, и, конечно же, при их приеме.
Борьба со средней болью
Если прием анальгетиков 1-й ступени (для слабых болей при онкологии) оказывается безрезультатным или малоэффективным, надо прибегать к помощи препаратов 2-й ступени (трамадолу, кодеину). Разные источники по-разному характеризуют трамадол. Кто-то утверждает, что это стопроцентно ненаркотический медикамент, кто-то называет его синтетическим заменителем наркотического анальгетика. К помощи трамадола прибегают, если слабые лекарства ненаркотического типа оказываются неэффективными.
Трамадол бывает таблетированным либо же в виде инъекций. Если при оральном приеме такого средства проявляется тошнота, рекомендуется заменить таблетки инъекциями. Зачастую, трамадол комбинируют с лекарствами типа НПС (например, с анальгином). Кроме того, достаточно хорошим действием обладают такие средства, как Залдиар (включая его заменители). Как правило, при инъекциях препараты комбинируются. Самыми популярными комбинациями считаются такие:
• Трамадол+Димедрол (в одном шприце);
• Трамадол+Реланиум (в разных шприцах).
Запрещается совмещать трамадол и ингибиторы МАО (Фенелзин, Оклобемид). Кроме того, стоит воздерживаться от комбинирования трамадола и анальгетиков наркотического типа. Чтобы получить лучший эффект, можно заменить «димедрол» «сибазоном». Однако такая замена допускается при нормальной температуре и оптимальном артериальном давлении.
При назначении кодеина рекомендуется его сочетание с парацетамолом, причем суточная норма последнего должна составлять 4-5 тыс. мг. Если применять парацетамол нельзя, нужно воспользоваться лекарствами типа НПС (например, анальгином). Благодаря сочетанию упомянутых лекарств можно эффективно устранять болевой дискомфорт.
Начало обезболивающей терапии
Прежде всего, если имеется сильная боль, нужно удостовериться в том, что она никак не связана с серьезными осложнениями основной патологии. Такими осложнениями могут быть метастатические поражения мозга, инфекция и пр. Чтобы понять причину сильной боли, надо пройти УЗИ, КТ и МРТ. Если опасения подтверждаются, принимаются надлежащие меры. Если серьезные осложнения отсутствуют, принцип приема анальгетика основывается на выраженности дискомфорта и на результативности предшествующего мед. средства.
Фундаментальной основой обезболивающей терапии является «Лестница Всемирной организации здравоохранения».
Эта лестница определяет такие виды болевого дискомфорта:
• жгучий;
• колющий;
• режущий;
• пульсирующий;
• сверлящий.
Интенсивность болевого синдрома может быть:
• слабой;
• средней;
• сильной.
Продолжительность дискомфорта бывает:
• острой;
• хронической.
По характеру локализации боли бывают:
• абдоминальные (присутствуют в районе брюшной полости);
• мышечно-суставные (тут все понятно по названию).
Устранение сильной боли
Принимая наркоанальгетик, надо четко следовать плану. Здесь нельзя учитывать пожелания больного; все строго по часам. При отклонении от плана может случиться чрезмерно быстрый переход к максимально допустимой дозе. При постепенном повышении дозировки высчитывается наиболее оптимальная концентрация лекарства. Затем осуществляется переход на лекарства, имеющие пролонгированное действие. Зачастую, если есть возможность, наркоанальгетики внедряются подкожно, через рот или вены. Также, допускается применение через кожу, но в виде специального пластыря. А вот внутримышечное внедрение запрещено. Данный запрет обусловлен тем, что при внедрении через мышечные ткани средство распределяется неравномерно. Кроме того, описанная процедура крайне болезненна.
Из-за того, что наркоанальгетики пагубно влияют на дыхательные функции, артериальное давление и равномерность пульса, многие врачи рекомендуют дополнительно покупать налоксон. Он поможет справиться с вышеописанными побочными реакциями.
Сопутствующие медикаменты
Задействование анальгезирующих медикаментов в так называемом монорежиме имеет слабый эффект. По этой причине их рекомендуется комбинировать с антидепрессантами (в частности, подойдет имипрамин). Средства такого типа повысят действенность анальгетиков, если болевой дискомфорт возникает из-за повреждения нервных волокон. Кроме того, благодаря антидепрессантам можно понизить дозировку наркосредств.
Кортикостероиды (такие, как преднизолон) в максимально допустимых дозах и при комбинировании с обезболивающими дают вполне хороший эффект, если имеются костные и позвоночные боли при онкологии. Также они помогают при болевом ощущении в районе внутренних органов. Помимо этого, такие средства способствуют улучшению аппетита.
Нейролептики (дроперидол) повышают противоболевую эффективность. Также, они защищают от появления рвотных позывов после приема лекарства или еды.
Такое средство, как диазепам, возвращает нормальный сон (оно является настоящим спасением для людей, имеющих хронический болевой синдром). Кроме того, благодаря рассматриваемому медикаменту можно улучшить успокоительное воздействие наркоанальгетиков.
Антиконвульсанты (клоназепам) повышают действенность наркоанальгетиков. Они обладают наилучшим эффектом при простреливающих болях.
Для подбора эффективного метода лечения вы можете обратиться за
— методы инновационной терапии;
— возможности участия в экспериментальной терапии;
— как получить квоту на бесплатное лечение в онкоцентр;
— организационные вопросы.
После консультации пациенту назначается день и время прибытия на лечение, отделение терапии, по возможности назначается лечащий доктор.
Эффективное обезболивание в онкологии
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
МГМСУ им. Н.А. Семашко
Е жегодно в мире от злокачественных опухолей умирает 7 млн. человек, из них более 0,3 млн. – в России. Считается, что около 40% больных с промежуточными стадиями процесса и 60–87% с генерализацией заболевания страдают от болевого синдрома различной выраженности. У значительной части этих пациентов болевой синдром отчетливо проявляется лишь на поздних стадиях заболевания, когда специфическое лечение невозможно. Несмотря на однозначный прогноз, больной нуждается в адекватном обезболивании с целью предотвращения действия боли на физическое, психическое и моральное состояние пациента и как можно более долгого сохранения его социальной активности.
Боль у онкологического больного может быть обусловлена непосредственным распространением опухоли (75% случаев), противоопухолевым лечением (20% случаев), в остальных случаях она вообще не связана с опухолевым процессом или противоопухолевым лечением. К настоящему времени достигнут значительный прогресс в обезболивании онкологических больных, однако даже на терминальной стадии они нередко не получают адекватной помощи.
Трудности ведения этих пациентов обусловлены сложностью оценки боли, нежеланием больных принимать обезболивающие препараты, недостаточной доступностью наркотических анальгетиков, а также отсутствием у медицинских работников навыков по купированию болевого синдрома у онкологических больных. Пациенты, находящиеся на амбулаторном лечении, нуждаются в постоянном контроле для коррекции обезболивающей терапии, профилактики и устранения побочных эффектов анальгетиков. В каждом конкретном случае должны определяться и, при необходимости, корректироваться оптимальные дозы препаратов и интервалы между их введением, обеспечивающие стабильное, непрерывное обезболивание.
Фармакотерапию нарастающего хронического болевого синдрома начинают с ненаркотических анальгетиков и переходят, при необходимости, сначала к слабым, а затем к сильным опиатам по трехступенчатой схеме, рекомендованной Комитетом экспертов ВОЗ в 1988 г.:
1. Ненаркотический анальгетик + адъювантные средства.
2. Слабый опиоид типа кодеина + ненаркотический анальгетик + адъювантные средства.
При проведении обезболивающей терапии важно соблюдение следующих основных принципов:
1. Дозу анальгетика подбирают индивидуально в зависимости от интенсивности и характера болевого синдрома, добиваясь устранения или значительного облегчения боли.
2. Назначать анальгетики строго «по часам», а не «по требованию», вводя очередную дозу препарата до прекращения действия предыдущей для предупреждения появления боли.
3. Анальгетики применяют «по восходящей», то есть от максимальной дозы слабодействующего опиата к минимальной дозе сильнодействующего.
4. Предпочтительно применение препаратов внутрь, использование подъязычных и защечных таблеток, капель, свечей, пластыря (фентанил).
Лечение начинают с применения ненаркотических анальгетиков. Применяют анальгетики–антипиретики (парацетамол) и нестероидные противовоспалительные средства (НПВП) – салицилаты (ацетилсалициловая кислота), производные пропионовой кислоты (ибупрофен, напроксен), производные индол/инден уксусных кислот (индометацин, диклофенак), оксикамы (пироксикам, мелоксикам, лорноксикам) и др. (Ladner E. et al., 2000). Ненаркотические анальгетики действуют путем подавления синтеза простагландинов; при их использовании имеется потолок анальгезии – максимальная доза, при превышении которой не происходит усиления анальгезирующего эффекта. Препараты используются для устранения легкой боли, а также в комбинации с наркотическими анальгетиками при умеренной и сильной боли. НПВП особенно эффективны при боли, вызванной метастазами в кости. У пациентов с высоким риском осложнений со стороны желудочно–кишечного тракта (возраст старше 65 лет, заболевания желудочно–кишечного тракта в анамнезе, сочетанный прием НПВП и глюкокортикоидов и др.) применяют мизопростол в дозе 200 мг 2–3 раза в сутки или омепразол в дозе 20 мг в сутки.
К адъювантным средствам относят препараты, обладающие собственными полезными эффектами (антидепрессанты, глюкокортикоиды, противовоспалительные средства), препараты, корректирующие побочные эффекты наркотических анальгетиков (например, нейролептики при тошноте и рвоте), усиливающие их анальгетическое действие – например, клонидин, антагонисты кальция (Goldstein F.J. 2002, Mercadante S. et al., 2001). Эти лекарственные средства назначают по показаниям: в частности, трициклические антидепрессанты и антиконвульсанты показаны при нейропатической боли, дексаметазон – при повышенном внутричерепном давлении, боли в костях, прорастании или сдавлении нервов, компрессии спинного мозга, растяжении капсулы печени. Следует, однако, отметить, что эффективность адъювантных средств еще должна быть доказана. Так, Mercadante S. et al. (2002) не выявили влияния амитриптилина на интенсивность болевого синдрома, потребность в наркотических анальгетиках и качество жизни у 16 онкологических пациентов с нейропатической болью.
При использовании нового отечественного анальгетика пропионилфенилэтоксиэтилпиперидин гидрохлорида в виде защечных таблеток эффект развивается через 10–30 минут, продолжительность анальгезии колеблется от 2 до 6 часов. Начальная суточная доза пропионилфенилэтоксиэтилпиперидин гидрохлорида составляет 80–120 мг (4–6 таб.), спустя 2–3 недели ее увеличивают в 1,5–2 раза. Пропионилфенилэтоксиэтилпиперидин гидрохлорид рекомендуют использовать при неэффективности трамадола.
При возникновении боли на фоне проводимой обезболивающей терапии используют быстродействующие анальгетики. Самым быстрым действием по сравнению с другими препаратами для лечения раковых больных с хроническим болевым синдромом обладает фентанил. Этот препарат отличается достаточно сильным, но кратковременным анальгезирующим эффектом; он не обладает анальгетическим потолком – прогрессивное повышение дозы приводит к дополнительному анальгетическому эффекту.
Помимо внутривенного введения, используют также пластыри с фентанилом, обеспечивающие постепенное высвобождение препарата в течение 3 суток (Muijsers R.B. et al., 2001). Анальгетический эффект развивается через 12 ч после наложения первого пластыря, при выраженном болевом синдроме для обезболивания в этом промежутке времени возможно внутривенное введение фентанила (Kornick C.A. et al., 2001). Стартовая доза фентанила обычно составляет 25 мкг/час. Дозировка подбирается с учетом предшествующих назначений других анальгетиков и возраста пациента – пожилым людям, как правило, требуется меньшая доза фентанила, чем более молодым.
Самые частые побочные эффекты трансдермального фентанила – запоры (возникающие, однако, реже, чем на фоне перорального приема морфина), тошнота и рвота; наиболее серьезное – гиповентиляция – наблюдается примерно в 2% случаев (Muijsers R.B. et al., 2001).
В таблице 1 представлены препараты, применяемые для лечения болевого синдрома у некурабельных онкологических больных.
1. Enting RH, van der Rijt CC, Wilms EB, Lieverse PJ, de Wit R, Smitt PA. [Treatment of pain in cancer with systemically administered opioids]. Ned Tijdschr Geneeskd. 2001, 19;145 (20): 950–4.
2. Goldstein FJ. Adjuncts to opioid therapy. J Am Osteopath Assoc. 2002, 102 (9 Suppl 3):S15–21.
3. Kornick CA, Santiago–Palma J, Khojainova N, Primavera LH, Payne R, Manfredi PL. A safe and effective method for converting cancer patients from intravenous to
transdermal fentanyl. Cancer. 2001, 15; 92 (12): 3056–61.
4. Kuraishi Y. [Effects of morphine on cancer pain and tumor growth and metastasis]. Nippon Rinsho. 2001, 59(9): 1669–74.
5. Ladner E, Plattner R, Friesenecker B, Berger J, Javorsky F. [Non–opioid analgesics –irreplaceable in cancer pain therapy?] Anasthesiol Intensivmed Notfallmed Schmerzther. 2000, 35(11):677–84.
6. Mercadante S, Portenoy RK. Opioid poorly–responsive cancer pain. Part 3. Clinical strategies to improve opioid responsiveness. J Pain Symptom Manage. 2001, 21(4): 338–54.
7. Muijsers RB, Wagstaff AJ. Transdermal fentanyl: an updated review of its pharmacological properties and therapeutic efficacy in chronic cancer pain control. Drugs. 2001, 61(15): 2289–307.
8. Mystakidou K, Befon S, Kouskouni E, Gerolymatos K, Georgaki S, Tsilika E. Vlahos L. From codeine to transdermal fentanyl for cancer pain control: a safety and
efficacy clinical trial. Anticancer Res. 2001, 21(3C): 2225–30.
9. Опухолевые боли – поэтапная схема ВОЗ. Pharmedicum. –1995, Vol.1: 9–11.
«Предлагают потерпеть»: как устроена помощь пациентам с онкозаболеваниями и болевым синдромом
Онкологические заболевания могут вызывать боль. Она значительно снижает качество жизни и терпеть ее не нужно. Тем более, что в арсенале врачей есть разные виды обезболивающих препаратов. Но на практике часто оказывается, что доступ к обезболиванию ограничен.
Причины боли
Откуда возникает боль при онкологическом заболевании? Часто причина боли — сама опухоль. Она может поражать кости, мягкие ткани, кожу, внутренние органы, сдавливать магистральные сосуды и нервы, вызывать кишечную непроходимость, нарушать отток желчи и мочи.
Например, при канцероматозе брюшины (опухолевые узлы на брюшине — прим. авт.) поражается тонкий слой клеток, который покрывает все органы брюшной полости. Брюшина очень чувствительный орган, и люди с канцероматозом всегда испытывают боль. Многие онкологические пациенты мало двигаются, что приводит к трофическим язвам и пролежням, которые тоже вызывают боль. Еще боль может быть связана с проводимым лечением — операцией, химио- или лучевой терапией, — поясняет Сергей Савчук.
 |
У каждого своя
Боль, как любое ощущение, субъективна. То есть интенсивность боли может измерить только тот, кто ее чувствует. Для оценки боли есть специальные шкалы. На приеме врач может попросить пациента оценить свою боль по 10-балльной шкале, где 0 — полное отсутствие боли, а 10 — максимально возможная боль, которую человек не может терпеть.
Алексей работает специалистом по паллиативной медицине, большая часть его деятельности связана с подбором обезболивания для пациентов с онкологическими заболеваниями.
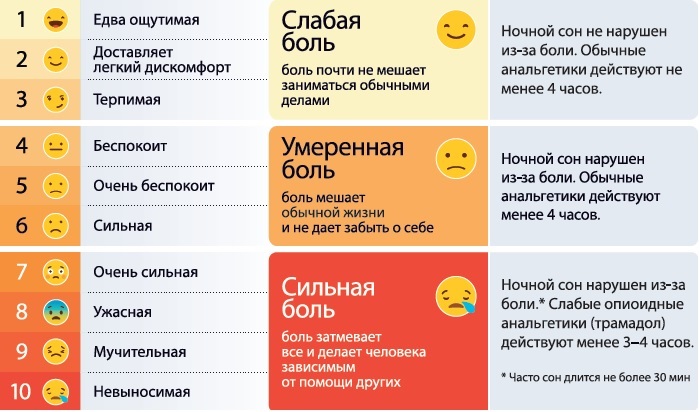 |
Пример шкалы боли. Источник: портал «Про Паллиатив»
Всемирная организация здравоохранения рекомендует при назначении обезболивающих придерживаться следующих принципов:
Орально — предпочтение обезболивающим в форме таблеток.
По часам — препарат нужно принимать через фиксированные промежутки времени, не дожидаясь, когда возникнет боль.
Индивидуально — врач подбирает обезболивание с учетом особенностей организма пациента и сопутствующих заболеваний.
С вниманием к деталям — врач должен предупредить пациента обо всех возможных побочных эффектах и о том, как их можно предотвратить.
На практике эти принципы почти не соблюдаются. И пациентам с онкологическими заболеваниями часто очень сложно получить адекватное обезболивание.
Один на один
У отца Светланы из Красноярска рак желудка. После отказа в лечении из-за перенесенного инсульта и сопутствующих заболеваний его направили в поликлинику по месту жительства — мужчина нуждался в обезболивании.
Участковый терапевт назначила НПВС в уколах, довольно быстро средство перестало помогать. Врач выписала рецепт на Трамадол — ни о каком подборе дозы и речи не было. Не предупредили о возможных побочных эффектах. Начались запоры. Папа очень страдал и слег. Вмешалась пандемия, врача вызвать домой стало практически невозможно, без осмотра по телефону выписывали рецепты и оставляли в регистратуре поликлиники. Мы сказали, что состояние стало хуже, смогла прийти участковый врач, и хотя папа ей сказал, что оценивает боль на 3 (он тогда больше от запора страдал), нам выписали наркотическое обезболивающее тоже без плавного перехода сразу три раза в день, — рассказывает Светлана.
По словам женщины, все проблемы случились из-за невозможности найти общий язык с врачом:
Терапевт придерживалась своей схемы, не слышала нас, вернее, не хотела слышать. Назначение всегда было одно для любого препарата — три раза в день, хотя в аннотации к препарату написано — два раза в день, через 12 часов. Дозы сразу были большие. В 21 веке в городе-миллионнике, краевом центре, мы остались один на один со своими проблемами, как будто живем в глухой деревне со стареньким фельдшером, — сетует Светлана.
«Приходите завтра»
Путь получения рецепта на обезболивающие очень тернист. Часто пациента сначала направляют к онкологу в районную поликлинику. Онколог осматривает человека и выдает консультативное заключение. В нем должно быть указано, что у пациента болевой синдром или что он нуждается в адекватном обезболивании. Дальше врач-онколог отправляет пациента к участковому терапевту за рецептом. Терапевт выписывает рецептурный бланк, и пациент едет в специальную аптеку, где по рецепту получает лекарство.
Зачастую этот путь занимает много времени, потому что на любом из этапов что-то может пойти не так. Во-первых, к онкологу довольно сложно попасть с улицы — нужна запись или направление. Может так получиться, что поликлиника, где есть онколог, не совпадает с адресом регистрации пациента, и ему приходится ехать в поликлинику по месту жительства, чтобы попасть к участковому терапевту. Терапевты очень неохотно идут на то, чтобы выписать рецепт человеку, не относящемуся к его участку, — объясняет Сергей Савчук.
Алексей Ильюхов приводит другие примеры трудностей:
Терапевт может сказать: “Ой, я столько не выпишу”. Или: “Ой, вы знаете, у нас в поликлинике принято, чтобы на рецепте еще руководитель расписался, но его сейчас нет. Приходите завтра”.
Следующая на очереди аптека. Рецепт идет в определенную аптеку — не все работают с наркотическими анальгетиками.
Человек приезжает за лекарством в аптеку и запросто может столкнуться с ситуацией, когда этого препарата в аптеке нет. Или есть, но немного другой, например, в другой дозировке. Тогда ему препарат не выдают. Он разворачивается, едет ко мне назад, и я выписываю ему новый рецепт. И пациент опять едет в аптеку. А она уже закрылась. На практике мы звоним сначала в аптеку, находим нужный препарат, бронируем его и информацию об аптеке даем пациенту, — перечисляет Алексей Ильюхов.
Врач-терапевт, которая лечит папу Светланы, несколько раз делала ошибки, выписывая рецепт. Мама Светланы ехала в аптеку за лекарством, а потом назад в поликлинику — переписывать рецепт.
Часто проблемы возникают у тех пациентов, которые не могут передвигаться и прийти в поликлинику на очный прием.
Терапевт, вызванный на дом, может сказать, что не в его компетенции — определять, нуждается ли онкопациент в обезболивании. Онкологи домой приходят крайне редко — в амбулаторном звене их мало, они физически не успевают ходить по вызовам. Я во всех выписках пишу, что пациент должен быть обеспечен адекватным обезболиванием, даже если пока оно ему не нужно. Это должно сократить путь получения обезболивания в случае необходимости на один шаг, — комментирует Сергей Савчук.
Законный драгдилер
Откуда возникают эти трудности? По словам Анны Повалихиной, одна из причин — нормативная зарегулированность: оборот наркотических лекарственных препаратов регламентируется несколькими федеральными законами, многочисленными постановлениями Правительства РФ и приказами федеральных органов исполнительной власти. Медицинским и фармацевтическим работникам непросто самостоятельно разобраться, как применять на практике этот массив нормативных правовых актов.
Алексей Ильюхов видит эту причину иначе:
 |
В поликлинике Светлане грозили наркоконтролем из-за того, что они «скачут по лекарствам»:
По словам Алексея, мешают работе и мифы в головах коллег-врачей:
Некоторые, например, считают, что наркотики нужны только в самом крайнем случае, потому что зависимость сразу, и вообще от них умирают быстрее, поэтому людей, как правило, недообезболивают, предлагают потерпеть. Еще огромная проблема — мы не умеем небольно обезболивать. Трамадол в ряде учреждений, в том числе в детских стационарах будут колоть в мышцу. Стандартная доза 5 мл — это много и больно. А можно сделать укол в вену или дать таблетку. Если речь идет о ребенке, то он будет до последнего терпеть и не говорить, где болит, чтобы ему не сделали еще больнее.
Незначительные изменения
По словам Анны Повалихиной, в последние годы требования, касающиеся обезболивания наркотическими средствами, упростились. В частности:
— не нужно больше возвращать упаковки (ампулы, флаконы) от использованных в медицинских целях наркотических и психотропных лекарственных препаратов.
— закреплены назначение и выписка наркотических и психотропных лекарственных препаратов не только пациентам с выраженным болевым синдромом, но и с нарушением сна, судорожными состояниями, тревожными расстройствами, фобиями, психомоторным возбуждением.
— увеличено предельно допустимое количество отдельных наркотических и психотропных лекарственных препаратов для одного рецепта.
 |
Но Алексей говорит, что изменения не очень значительные:
Обещают сделать электронные рецепты по примеру больничных листов. Это хорошо, но не уверен, что эта штука сразу заработает с наркотическими анальгетиками — куда девать завод, который делает эти рецепты, и что делать с кладовщиками, которые хранят запас рецептов?
Куда обращаться пациенту, если отказывают в обезболивании или текущее обезболивание не убирает болевой синдром?
Круглосуточная бесплатная горячая линия Росздравнадзора для приема обращений о нарушении порядка назначения и выписки обезболивающих препаратов — 8-800-550-99-03. Телефоны горячих линий Росздравнадзора в регионах.
Горячая линия помощи неизлечимо больным людям Благотворительного фонда помощи хосписам «Вера» — 8-800-700-84-36. Специалисты линии круглосуточно и бесплатно оказывает информационную, юридическую, социальную, психологическую, духовную поддержку нуждающимся в паллиативной помощи и их близким, а также консультативную помощь специалистам, которые занимаются уходом за неизлечимыми больными.
Круглосуточная бесплатная горячая линия Благотворительного фонда AdVita — 8-800-700-89-02. Специалисты линии могут порекомендовать нерецептурные обезболивающие, чтобы снять болевой синдром, дать юридическую информацию в случае, если в выдаче обезболивающего средства вам отказывают.
На какие законодательные инициативы можно опираться, чтобы отстаивать свои права?
Анна Повалихина выделяет основные:
Федеральный закон от 21.11.2011 N 323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации», статья 19 (редакция от марта 2019 года): пациентам гарантировано «облегчение боли, связанной с заболеванием, состоянием и (или) медицинским вмешательством, методами и лекарственными препаратами, в том числе наркотическими лекарственными препаратами и психотропными лекарственными препаратами».
Для пациентов, нуждающихся в паллиативной помощи, назначение обезболивающих лекарственных препаратов, в том числе наркотических, закреплено пунктом 24 Положения об организации оказания паллиативной помощи, утвержденного Приказами Министерства здравоохранения РФ и Министерства труда и социальной защиты РФ от 31 мая 2019 г. N 345н/372н.
Что делать медикам, если они хотят разобраться в тонкостях назначения наркотических препаратов?
На портале «Про Паллиатив» Благотворительного фонда помощи хосписам «Вера» размещены материалы, которые помогут медикам освоить все аспекты назначения наркотических препаратов и избежать ошибок при выписке рецептов, а также практическое руководство для медицинских работников по оформлению рецептурных бланков на лекарственные препараты при лечении болевого синдрома.
Очень хороший месяц
С новой схемой обезболивания наш дорогой больной прожил очень хороший месяц: встал с постели, гулял, даже на даче побывать успел. К сожалению, сейчас ситуация ухудшилась. Но мы понимаем, что болезнь прогрессирует и ухудшения неизбежны, — заключает Светлана.
