Что лучше диувер или фуросемид при отеках ног
Список лучших мочегонных средств
Медикаментозные и растительные мочегонные препараты.
23 сентября, 2021 год
Содержание
Мочегонные препараты врач назначает при различных отеках, гипертонии, для профилактики камней в почках и т. д. Не секрет, что некоторые женщины с помощью мочегонных средств пытаются даже похудеть, но это опасно для здоровья. Дело в том, что мочегонные вместе с жидкостью выводят из организма калий – нарушается сокращение мышц (в том числе сердечной). Именно поэтому подобные препараты должен назначать исключительно врач, учитывая основное заболевание, возможные противопоказания и побочные эффекты.
Как выбрать мочегонное средство
Существуют специфические факторы, которые нужно учитывать, если вы выбираете мочегонное средство.
Кроме мочегонных препаратов-медикаментов, часто используются мягкие средства – растительного происхождения. Обычно их назначают в комплексном лечении цистита, уретрита и т. д. Растительные мочегонные не только выводят лишнюю воду, но и снимают воспаление.
Какие бывают мочегонные средства
Все мочегонные препараты разделены на несколько категорий: по спектру применения и механизму действия.
Классы диуретиков и показания к их применению
| Класс диуретиков | Показания |
|---|---|
| Осмотические | Отек мозга, легких, острый приступ глаукомы, отравление барбитуратами |
| Ингибиторы карбоангидразы | Отеки на почве легочно-сердечной недостаточности, глаукома, эпилепсия |
| Петлевые | Гипертонический криз, отеки мозга, ХПН, отравление водорастворимыми ядами |
| Тиазиды и тиазидоподобные диуретики | Гипертоническая болезнь, сердечно-сосудистая недостаточность, цирроз печени, нефрозы, нефропатия беременных, глаукома |
| Калийсберегающие | Гипертоническая болезнь, сердечная недостаточность, цирроз печени, гипокалиемия при лечении диуретиками других групп |
| Растительные | Почечные отеки, уистит, ХПН |
| Производные ксантина | Гипертоническая болезнь, сердечная недостаточность (в комплексной терапии) |
Лучшие мочегонные средства
У всех мочегонных препаратов (и медикаментозных, и растительных) имеются свои показания, побочные эффекты и противопоказания. И даже если у лекарств одинаковые действующие вещества, все эти параметры могут отличаться. Поэтому очень важно, чтобы их назначал исключительно врач. В нашем списке – самые эффективные мочегонные средства, которые чаще всего прописывают врачи при различных заболеваниях.
Гидрохлортиазид
Одно из самых действенных средств для выведения лишней жидкости и солей натрия из организма. Назначают «Гидрохлортиазид» при болезнях почек, сердца, легких, для снижения давления и уменьшения отечности. Препарат не образует метаболитов и в неизмененном виде выводится почками. Максимальное действие мочегонного средства достигается через 4 часа после приема, а действует оно 12 часов. Пациенты отмечают, что «Гидрохлортиазид» имеет выраженный мочегонный эффект, быстро уходят любые отеки, стоит он недорого. Среди минусов – большой список «побочек» и выведение из организма важных микроэлементов (в том числе калия и магния).
Гидрохлортиазид
ОЗОН, Россия; ООО Пранафарм, Россия; ПАО «Биохимик», Россия; ОАО Борисовский завод медицинских препаратов (Боримед), Беларусь; ПАО Валента Фарм, Россия
Мочегонный препарат, который применяют при: Артериальная гипертензия, отечный синдром различного генеза (хроническая сердечная недостаточность, нефротический синдром, почечная недостаточность, задержка жидкости при ожирении), несахарный диабет, глаукома (субкомпенсированные формы).
Диуретики в современной терапии хронической сердечной недостаточности
Опубликовано в журнале:
Клиническая фармакология и терапия, 2006, 15 (5) С.В.Моисеев, В.В.Фомин
Кафедра терапии и профзаболеваний ММА им. И.М.Сеченова
Распространенность сердечной недостаточности в европейской популяции составляет от 0,4 до 2%. Частота ее быстро увеличивается с возрастом. В отличие от других распространенных сердечно-сосудистых заболеваний, смертность от сердечной недостаточности, скорректированная по возрасту, также повышается. Если не удается установить причину сердечной недостаточности, то прогноз неблагоприятный. Около половины больных с этим диагнозом умирают в течение 4 лет, а среди пациентов с тяжелой сердечной недостаточностью летальность в течение 1 года превышает 50% [1]. К числу основных достижений в изучении сердечной недостаточности можно отнести установление патогенетической роли нейрогуморальных систем, которое позволило коренным образом пересмотреть подходы к лечению этого состояния. В настоящее время большое внимание уделяется не только купированию симптомов, но и профилактике прогрессирования сердечной недостаточности и смерти. С этой целью чаще всего используют ингибиторы ангиотензинпревращающего фермента (АПФ) и β-адреноблокаторы. Среди последних доказанной эффективностью у больных сердечной недостаточностью обладают карведилол, метопролол и бисопролол. Хотя блокаторы нейрогуморальных систем улучшают прогноз больных сердечной недостаточностью и задерживают ее прогрессирование, они обычно не оказывают непосредственного влияния на клинические проявления этого состояния. Более то-го, неосторожное применение β-адреноблокаторов при декомпенсации сердечной недостаточности может при-вести к нарастанию симптомов за счет отрицательного инотропного действия, в то время как ингибиторы АПФ нередко вызывают артериальную гипотонию. В связи с этим назначение блокаторов нейрогуморальных систем не отменяет необходимость в использовании стандартных средств, прежде всего диуретиков. Важность адекватной диуретической терапии демонстрирует следующее наблюдение.
Больной В., 48 лет, инженер, обратился в клинику в феврале 2006 года с жалобами на одышку при ходьбе по ровному месту, приступы удушья, возникающие в положении лежа, сердцебиения, выраженные отеки ног, периодически тупые ноющие боли в области сердца, не снимающиеся нитроглицерином, тяжесть в правом подреберье. Одышка появилась около 2 лет назад. Первоначально она возникала только при подъеме по лестнице, однако постепенно нарастала. Иногда беспокоили боли в области сердца, не связанные с физической нагрузкой. При обследовании по месту жительства АД 125/80 мм рт. ст. Уровень общего холестерина сыворотки 152 мг/дл. На ЭКГ блокада левой ножки пучка Гиса. При эхокардиографии выявлена умеренная дилатация левого желудочка и снижение фракции выброса до 43%. Диагностированы ИБС, стенокардия II функционального класса, атеросклероз с поражением коронарных артерий. Проводилась терапия изосорбида динитратом в дозе 20 мг два раза в день и эналаприлом в дозе 5 мг/сут без особого эффекта. Ухудшение состояния с лета прошлого года: усилилась одышка, появились приступы сердечной астмы, утомляемость, отеки ног, увеличение живота, уменьшилось количество выделяемой мочи. Кардиолог в поликлинике расценил развитие сердечной недостаточности как следствие ИБС. От госпитализации больной отказался. К терапии были добавлены дигоксин в дозе 0,25 мг/сут, фуросемид по 40 мг через день, доза эналаприла увеличена до 10 мг/сут. В результате лечения самочувствие улучшилось: уменьшились одышка и отеки, улучшился сон, увеличился диурез.
Спустя 2-3 месяца вновь отмечено ухудшение состояния. Беспокоила одышка при небольшой физической нагрузке, определялись распространенные отеки, асцит. Больной ежедневно принимал фуросемид по 80 мг, однако добиться существенного увеличения диуреза не удавалось. На фоне активной диуретической терапии наблюдалось снижение уровня калия до 3,2 ммоль/л. Доза эналаприла была увеличена до 20 мг/сут, но затем ее пришлось снизить из-за артериальной гипотонии (90/55 мм рт. ст.). После присоединения спиронолактона в дозе 100 мг/сут отеки несколько уменьшились, однако выраженная одышка, приступы сердечной астмы и склонность к гипокалиемии сохранялись.
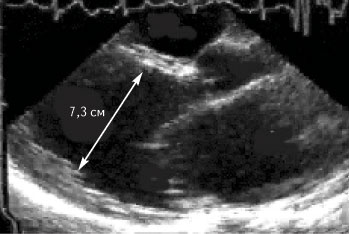
При поступлении в клинику состояние средней тяжести. Ортопноэ. Цианоз лица. Выраженные отеки ног. В легких выслушиваются незвонкие мелкопузырчатые хрипы в нижних отделах легких. Частота сердечных сокращений 92 в минуту. АД 110/70 мм рт. ст. Тоны сердца глухие, систолический шум на верхушке сердца. Живот увеличен в объеме за счет свободной жидкости. Размер печени по Курлову 10/4-10-8 см. Селезенка не увеличена. На ЭКГ блокада левой ножки пучка Гиса. При рентгенографии выявлено увеличение сердца в размерах, усиление легочного рисунка за счет застоя жидкости. При эхокардиографии обнаружены дилатация всех камер сердца (диастолический размер левого желудочка 7,3 см) и снижение фракции выброса левого желудочка до 23% (рис. 1). Уровень калия крови — 3,3 ммоль/л, общего холестерина сыворотки — 128 мг/дл, холестерина липопротеидов низкой плотности 82 мг/дл.
Рис. 1. Выраженная дилатация левых камер сердца на эхокардиограмме
Таким образом, у больного была выявлена картина дилатационного поражения сердца, которое характеризовалось значительным ухудшением насосной функции левого желудочка и тяжелой сердечной недостаточностью, рефрактерной к проводимой терапии. При отсутствии артериальной гипертонии и порока сердца в таких случаях в первую очередь следует исключать ИБС и алкогольную кардиомиопатию. Диагноз атеросклероза коронарных артерий представлялся маловероятным, учитывая отсутствие стенокардии и инфаркта миокарда в анамнезе, а также основных факторов риска, хотя исключить этот диагноз можно только с помощью коронарной ангиографии. По словам больного и его родственников, алкоголь практически не употребляет. Возможными причинами дилатационного поражения сердца являются также миокардит, эндокринные (гипотиреоз, акромегалия), системные (саркоидоз, наследственный гемохроматоз, системная склеродермия), нейромышечные заболевания, лучевая терапия, прием антрациклинов. Данных в пользу указанных заболеваний получено не было. Следует отметить, что исключить миокардит на основании клинической картины сложно, однако выполнение биопсии миокарда не представлялось возможным. Диагностирована дилатационная кардиомиопатия, хроническая сердечная недостаточность III функционального класса.
В клинике проводилось внутривенное введение дигоксина и фуросемида, увеличены дозы эналаприла до 20 мг/сут и спиронолактона до 150 мг/сут. В последующем фуросемид был заменен на торасемид (Диувер) в дозе 20 мг/сут. В результате лечения значительно уменьшились одышка и размеры печени, прекратились приступы сердечной астмы, практически полностью прошли отеки. Уровень калия повысился до 4 ммоль/л. После выписки продолжал прием дигоксина в дозе 0,25 мг/сут, торасемида в дозе 20 мг 2-3 раза в неделю, эналаприла в дозе 20 мг/сут. Спиронолактон был постепенно отменен. При этом уровень калия оставался нормальным. При применении торасемида отсутствовала проблема срочного диуреза, развивавшегося в первые 2 ч после приема фуросемида. Начата терапия карведилолом в дозе 3,125 мг два раза в сутки, которую постепенно увеличили до 25 мг два раза в сутки. При амбулаторном обследовании через 2 месяца состояние остается стабильным. Беспокоит умеренно выраженная одышка, однако отеки отсутствуют. При эхокардиографии выявлено уменьшение диастолического размера левого желудочка до 6,5 см и увеличение фракции выброса до 32%.
При наличии задержки жидкости, сопровождающейся застоем крови в легких или периферическими отеками, диуретики являются необходимым компонентом симптоматического лечения сердечной недостаточности. Их применение приводит к быстрому уменьшению одышки и увеличению толерантности к физической нагрузке (класс рекомендации I, уровень доказанности А),
В контролируемых рандомизированных исследованиях влияние диуретиков на симптомы и выживаемость больных не изучалось. Диуретики следует всегда назначать в комбинации с ингибиторами АПФ и β-адреноблокаторами (класс рекомендации I, уровень доказанности С).
Таким образом, эксперты рекомендуют назначать диуретики всем больным сердечной недостаточностью II-IV функционального класса. Влияние мочегонных средств на выживаемость таких пациентов не изучалось в длительных контролируемых исследованиях, однако их проведение нецелесообразно и неэтично, учитывая явный симптоматический эффект препаратов этой группы. Кроме того, протоколы всех исследований ингибиторов АПФ и β-адреноблокаторов у больных застойной сердечной недостаточностью предполагали обязательное применение стандартных средств, прежде всего диуретиков. В связи с этим монотерапия ингибитором АПФ или β-адреноблокатором обоснована только у больных с бессимптомной дисфункцией левого желудочка, например, после инфаркта миокарда.
При легкой сердечной недостаточности могут быть назначены тиазидные диуретики, однако по мере прогрессирования нарушений кровообращения обычно требуется применение петлевого диуретика. В эквивалентных дозах все петлевые диуретики вызывают сопоставимое увеличение диуреза. Снижение их эффективности может быть связано с ухудшением функции почек или нарушением всасывания фуросемида в желудочно-кишечном тракте. Возможные подходы к преодолению резистентности к петлевым диуретикам включают в себя увеличение их дозы, внутривенное введение (в том числе путем непрерывной инфузии), присоединение тиазида или спиронолактона (особенно при наличии гипокалиемии несмотря на прием ингибитора АПФ). В рекомендациях Европейского общества кардиологов (2005 г.) указано, что при снижении эффективности фуросемида его можно заменить на торасемид, так как биодоступность последнего не снижается у больных сердечной недостаточностью. Приведенное наблюдение подтверждает, что применение торасемида позволяет улучшить результаты лечения тяжелой сердечной недостаточности.
Главным преимуществом торасемида (Диувера) является высокая биодоступность, которая в разных исследованиях составляла 79-91% и превосходила таковую фуросемида (53%) [2]. Высокая и предсказуемая биодоступность определяет «надежность» диуретического действия торасемида. Торасемид обладает достаточно длительным периодом полувыведения (3-5 ч), в то время как длительность периода полувыведения фуросемида, буметанида и пиретанида составляет около 1 ч [2]. Благодаря этому торасемид действует длительнее фуросемида. Торасемид биотрансформируется в печени с образованием нескольких метаболитов. Только 25% дозы выводится с мочой в неизмененном виде (против 60-65% при приеме фуросемида и буметанида). В связи с этим фармакокинетика торасемида существенно не зависит от функции почек, в то время как период полувыведения фуросемида увеличивается у больных почечной недостаточностью. Этот факт имеет важное значение, так как при наличии выраженного застоя крови по большому кругу кровообращения функция почек обычно ухудшается. Действие торасемида, как и других петлевых диуретиков, начинается быстро. При внутривенном введении оно достигает пика в течение 15 мин. Доза торасемида 10-20 мг эквивалента 40 мг фуросемида. При увеличении дозы (до 200 мг) наблюдалось линейное повышение диуретической активности.
Диувер : инструкция по применению
Состав
1 таблетка содержит: торасемид 5 мг или 10 мг;
вспомогательные вещества: лактозы моногидрат, крахмал кукурузный, натрия гликолят крахмал тип А, кремния диоксид коллоидный, магния стеарат.
Описание
Фармакотерапевтическая группа
Диуретики с высоким потолком дозы (петлевые диуретики). Сульфонамиды.
Показания к применению
— отечный синдром различного генеза, в т.ч. при хронической сердечной недостаточности, заболеваниях печени, легких и почек;
Взаимодействие с другими лекарственными препаратами, пищевыми продуктами
Если в настоящее время или в недавнем прошлом Вы принимали другие лекарственные средства, сообщите об этом врачу.
При совместном использовании с сердечными гликозидами дефицит калия и/или магния может повышать чувствительность сердечной мышцы к этим лекарственным препаратам. Может повышаться калийуретический эффект минерало- и глюкокортикоидов и слабительных средств. При совместном приеме с антигипертензивными средствами, в частности, ингибиторами АПФ, может потенцироваться эффект последних. Последовательное или комбинированное лечение, или начало лечения ингибиторами АПФ может привести к тяжелой гипотензии. Это явление можно минимизировать путем снижения стартовой дозы ингибитора АПФ и/или временным прекращением назначения торасемида за 2-3 дня до начала лечения ингибиторами АПФ.
Торасемид может снижать реакцию артерий на введение прессорных агентов, например, адреналина, норадреналина.
Торасемид может снижать эффекты противодиабетических препаратов. Торасемид, особенно в высоких дозах, может потенцировать нефротоксическое и ототоксическое действие аминогликозидных антибиотиков, токсичность препаратов цисплатина.
При совместном применении торасемид может усиливать действие курареподобных миорелаксантов, теофиллина.
Нестероидные противовоспалительные препараты (например, индометацин) могут снижать диуретический и гипотензивный эффект торасемида, возможно благодаря ингибированию синтеза простагландинов.
Пробенецид может снижать эффективность торасемида путем ингибирования тубулярной секреции.
Могут повышаться сывороточные концентрации лития, в результате чего будет усиливаться его кардио- и нефротоксическое влияние. Торасемид ингибирует почечную экскрецию салицилатов, повышая риск токсического действия у пациентов, получающих высокие дозы салицилатов.
Одновременное использование у человека торасемида и холестирамина не исследовалось, но в исследованиях на животных совместное назначение с холестирамином снижало абсорбцию торасемида, принятого внутрь.
Дозы и способ применения
Нет данных о необходимости корректировки дозы у пожилых людей.
Опыт применения торасемида у детей отсутствует.
Печеночная и почечная недостаточность
Информация по корректировке дозы для пациентов с печеночной и почечной недостаточностью ограничена. Требуется осторожность при назначении препарата пациентам с печеночной недостаточностью, поскольку могут быть повышены плазменные концентрации препарата.
Одна таблетка должна приниматься утром, не разжевывая, с малым количеством жидкости.
Торасемид обычно назначается в виде продолжительной терапии или до момента исчезновения отеков.
Если Вы забыли принять Диувер, примите таблетку как можно скорее, пока не приблизилось время очередного приема. Если подошло время для приема следующей дозы лекарства, не принимайте пропущенную дозу. Нельзя удваивать дозировку лекарственного средства для компенсации пропущенной! Далее препарат применяется согласно рекомендованному режиму дозирования.
Не прекращайте прием препарата Диувер без предварительной консультации с лечащим врачом!
Побочное действие
Нарушения в метаболизме и питании:
В зависимости от дозировки и длительности лечения могут наблюдаться нарушения водного или электролитного баланса, особенно при значительном ограничении в приеме соли. Может иметь место гипокалиемия (особенно при диете с низким содержанием калия, или при рвоте, диарее, или при избыточном использовании слабительных средств, или в случае печеночной недостаточности). При значительном диурезе, особенно в начале лечения и у пожилых пациентов, могут иметь место симптомы и признаки электролитного и объемного истощения, такие, как головная боль, головокружение, гипотензия, слабость, сонливость, спутанность сознания, потеря аппетита и судороги. Может понадобиться корректировка дозы.
Может отмечаться повышение уровня мочевой кислоты, глюкозы и липидов.
Может ухудшаться метаболический алкалоз.
Нарушения со стороны сердца и сосудов:
В отдельных случаях могут иметь место тромбоэмболические осложнения, нарушения циркуляции из-за концентрации крови, кардиальная и церебральная ишемия, ведущие к сердечной аритмии, стенокардии, острому инфаркту миокарда или обмороку.
У пациентов может наблюдаться потеря аппетита, боли в желудке, тошнота, рвота, диарея, запоры.
В отдельных случаях отмечались панкреатиты.
Нарушения со стороны почек и мочевых путей:
У пациентов с обструкцией мочевых путей может наблюдаться задержка мочи. Может иметь место повышение уровня сывороточной мочевины и креатинина.
Повышение уровня печеночных ферментов (АЛТ, АСТ).
Нарушения со стороны крови и лимфатической системы:
Отмечались отдельные случаи снижения количества лейкоцитов, эритроцитов и тромбоцитов.
Нарушения со стороны кожи и подкожных тканей:
В отдельных случаях могут быть аллергические реакции, такие как крапивница, сыпь и фоточувствительность. Очень редко отмечались тяжелые кожные реакции.
Нарушения со стороны нервной системы:
При появлении побочных эффектов сообщите об этом лечащему врачу. Это касается всех возможных побочных эффектов, в том числе не описанных в данном листке-вкладыше.
Противопоказания
Повышенная чувствительность к торасемиду, сульфонилмочевине или к любому компоненту препарата.
Нарушения функции почек, которые сопровождаются анурией, нарушением мочеиспускания.
Расстройства мочеиспускания (например, доброкачественная гиперплазия предстательной железы).
Печеночная кома и прекома.
Аритмии (например, синоатриальная блокада, атриовентрикулярная блокада II–III степени).
Гипокалиемия, гипонатриемия, гиповолемия.
Период беременности и лактации
Возраст до 18 лет (эффективность и безопасность не установлены)
С осторожностью: при предрасположенности к гиперурикемии, при подагре, при скрытом и выраженном сахарном диабете
Особые меры предосторожности при применении
Гипокалиемия, гипонатриемия и гиповолемия должны быть откорректированы перед началом лечения.
Нарушение мочеиспускания (например, доброкачественная гиперплазия предстательной железы).
Сердечные аритмии (например, синоатриальный блок, атриовентрикулярный блок второй или третьей степени). При продолжительном лечении торасемидом рекомендуется проводить регулярный мониторинг электролитного баланса (в частности, у пациентов с сопутствующей терапией сердечными гликозидами, глюкокортикоидами, минералокортикоидами или слабительными), уровня глюкозы, мочевой кислоты, креатинина и липидов крови. Рекомендуется тщательный мониторинг пациентов с подагрой и тенденцией к гиперурикемии. Должен также мониторироваться метаболизм углеводов у пациентов с латентным или выявленным сахарным диабетом.
Из-за недостаточного опыта лечения торасемидом необходимо соблюдать осторожность при следующих состояниях:
— патологические изменения кислотно-щелочного баланса;
— сопутствующее лечение препаратами лития, аминогликозидами или цефалоспоринами;
— почечная недостаточность в результате действия нефротоксических агентов.
Таблетки торасемида содержат лактозу.
Пациенты с редкими наследственными проблемами непереносимости галактозы, недостаточности лактазы или мальабсорбции глюкозы-галактозы не должны принимать этот препарат.
Применение в период беременности и кормления грудью
Если Вы беременны или кормите грудью, если Вы предполагаете, что беременны, или не исключаете у себя вероятности наступления беременности, сообщите об этом своему лечащему врачу.
Несмотря на то, что исследования на крысах не показали тератогенного эффекта, в исследованиях на кроликах в высоких дозах были обнаружены признаки повреждения плода. Торасемид проникает через плацентарный барьер, вызывая водно-электролитные нарушения у плода. Также существует риск развития неонатальной тромбоцитопении.
Опыт применения торасемида у беременных женщин отсутствует, поэтому применение препарата во время беременности противопоказано.
Данных о выделении торасемида в грудное молоко нет, поэтому при необходимости применения торасемида в период лактации грудное вскармливание необходимо прекратить.
Предостережения, влияние на возможность управления транспортными средствами, работы с опасными приспособлениями и механизмами
Как и в случае с другими лекарственными средствами, влияющими на давление крови, пациенты должны быть предупреждены о том, что не рекомендуется управлять транспортными средствами и работать с опасными механизмами и приспособлениями, если имеется головокружение или подобные симптомы. Это может иметь место, в частности, в начале терапии, при увеличении дозы, при изменении назначений, или при совместном приеме с алкоголем.
Эффекты передозировки
Симптомы и признаки:
Типичные признаки интоксикации не известны. Если передозировка имела место, может отмечаться диурез с опасностью потери жидкости и электролитов, что может привести к сонливости и спутанности сознания, гипотензии и циркуляторному коллапсу. Могут отмечаться желудочно-кишечные нарушения.
Лечение: специфического антидота нет. Симптомы и признаки передозировки требуют снижения дозы или отмены торасемида, а также одновременного замещения жидкости и электролитов.
Условия хранения
Хранить при температуре не выше 30°C. Хранить в недоступном для детей месте.
Срок годности
После истечения срока годности запрещается применять лекарственное средство!