Что лучше маммография или мрт молочной железы
Диагностика рака груди. Какой метод лучше?
Число женщин, умирающих от рака молочной железы, снижается с 1989 года, благодаря раннему выявлению рака путем скрининга и улучшенного лечения. Рак молочной железы, который обнаружен на ранних стадиях, легче лечить. Существует более высокий шанс на выживание и меньшая вероятность применения при лечении таких методов, как мастэктомия или химиотерапия.
В статье доктора медицинских наук FACP Suzanne Falck (http://www.medicalnewstoday.com/articles/314780.php) рассказывается о старых и новых методах диагностики рака груди, их преимуществах и недостатках.
Томосинтез или цифровой томосинтез является новым типом маммографии для выявления рака молочной железы. Это новая технология доступна только в некоторых больницах. Первые результаты этой процедуры скрининга являются многообещающими.
Что такое маммография?
В США ежегодно проводится около 40 миллионов исследований на маммографе. Маммография представляет собой рентгеновский снимок молочной железы. Она позволяет обнаружить рак, когда он еще слишком мал, чтобы увидеть или почувствовать, и когда нет еще никаких признаков симптомов заболевания. Ее можно проводить и при наличии признаков и симптомов рака, таких как опухоль. Американское общество рака для раннего выявления этого заболевания рекомендуют для женщин в возрасте:
Женщины всех возрастов должны иметь информацию о преимуществах, ограничениях и потенциальном вреде скрининга рака молочной железы, который ставит перед собой цель обнаружить:
Что такое томосинтез?
Сходства и различия между маммографией и томосинтезом
Стандартная 2-D маммография берет два рентгеновских луча для каждой груди. Рентгеновские лучи идут под двумя углами: сверху вниз и из стороны в сторону. Томосинтез 3-D маммографии использует несколько рентгеновских лучей для каждой груди под разными углами.
Во время проведения стандартных 2-D и 3-D маммографии грудь позиционируется на пластине установки. Верхняя пластина опускается, чтобы сжать грудь для выполнения снимка. Хотя сжатие груди не превышает нескольких секунд, это может быть болезненным или неудобным для некоторых женщин.
Во время томосинтеза, рентгеновские трубки движутся по дуге вокруг груди. Аппарат делает около 11 изображений тонких срезов груди под разными углами за 7 секунд обследования. Информация из аппарата затем отправляется на компьютер, который собирает данные поперечного сечения в 3-D изображениях груди.
Рентгеновские лучи из 2-D маммографии направлены из двух углов, что может создавать изображения с перекрытием ткани молочной железы. Это перекрывающихся ткани молочной железы могут быть неправильно истолкованы как опухоли. 3-D маммография создает образы ткани молочной железы с разных углов, что облегчают нахождение патологий груди. Томосинтез обеспечивает более четкое представление и является более чувствительным инструментом. В США томосинтез уменьшил показатели повторного тестирования от 30 до 40 процентов.
Исследователи в настоящее время не уверены, является ли 3-D томосинтез лучше, чем 2-D маммография, так как не было никаких исследований, которые сравнивают точность этих двух методов. Однако, исследования показывают, что с помощью томосинтеза можно легче увидеть рак в плотной ткани молочной железы.
Преимущества томосинтеза
Хотя необходимы дальнейшие исследования, но, судя по ранние полученным данным, при сравнении с обычной маммографией томосинтез может обеспечить:
Недостатки томосинтеза для скрининга груди
Возможные проблемы, связанные с использованием томосинтеза в качестве стандартного инструмента грудного скрининга, включают в себя:
Хотя томосинтез может улучшить скрининг рака молочной железы, необходимы дальнейшие исследования для выявления рисков и выгод.
Риски скрининга молочной железы
Риски при маммографии и скрининге рака молочной обычно включают в себя:
Другие формы скрининга и тестирования рака молочной железы
Другие формы скрининга и тестирования молочной железы включают в себя:
Женщинам рекомендуется самообследование груди для выявления необычных изменений. В настоящее время, 2-D маммография остается золотым стандартом для скрининга рака молочной железы и его выявления на ранних стадиях.
Маммография: подробная инструкция в 12 ответах
Есть несколько видов рака, которые можно выявить на ранней стадии и эффективно пролечить. К ним относится рак молочной железы. Самым доступным и информативным способом его обнаружения является маммография. О ней мы и расскажем в инструкции, которую составили вместе с резидентом Высшей школы онкологии Анной Ким.
Что такое и для чего используется маммография?
Маммография — это рентгеновский снимок, который позволяет врачам обнаружить изменения в молочной железе женщины начиная с ранних стадий. От стадии заболевания и размера опухоли зависит объем лечения — чем раньше выявлено заболевание, тем проще и легче его лечить.
Маммография используется для скрининга (о чем мы и продолжим говорить) или для диагностики, когда уже известно, что у женщины есть какие-то образования или даже поставлен диагноз рак. Бояться ее не нужно. По статистике, только на 1-2 из 1000 скрининговых маммографических снимков приходится злокачественная опухоль молочной железы.
Из чего состоит процедура?
Чтобы получить качественное изображение, грудь помещают на нижнюю пластину машины, а верхняя опускается и сжимает молочную железу на несколько секунд. Потом эта операция повторяется в другой плоскости. Так получается качественное и информативное изображение в двух проекциях.
В чем плюсы и минусы маммографии?
данные Всемирной организации здравоохранения
При маммографии может быть ложноположительный и ложноотрицательный результат. Это значит, что неточный положительный результат может вызвать ненужный стресс. А упущенный диагноз уменьшает значимость этой процедуры. Поэтому иногда после маммографии требуется дополнительное обследование. Для этого в диагностике рака молочной железы используется триада: маммография, УЗИ молочных желез и пункция (или биопсия) новообразования.
Все остальные диагностические процедуры, кроме маммографии, являются уточняющими. К ним относятся УЗИ, МРТ молочных желез, маммолимфосцентиграфия, томографичекое исследование молочной железы, маммо-тест (биопсия опухоли под контролем маммографии).
А рентгеновское излучение мне не повредит?
Доза излучения при маммографии небольшая, даже меньше, чем при флюорографии. Преимущества маммографии перевешивают любой возможный вред от маленькой дозы излучения, которая составляет у современных аппаратов около 0,4 миллизиверта на одну процедуру сос канированием обеих желез в двух проекциях. Для сравнения: за час полета на самолете человек получает дозу излучения в размере 0,1 миллизиверта.
А как быть с маммографией, если у меня есть грудные имплантаты?
Делать маммографию в таких случаях можно и нужно. Иногда врачу может понадобиться несколько снимков, если у вас была маммопластика. Поэтому обязательно предупреждайте своего лечащего врача и рентгенлаборанта о том, что у вас есть имплантаты.
С какого возраста женщине нужно начать проходить маммографию и как часто?
На этот вопрос у врачей из разных стран нет единого ответа. В Америке маммографию советуют делать раз в 2 года, а проводить скрининг начинают с 50 лет и до 75. Причем в периоде с 40 до 50 лет он тоже может проводиться, но только по желанию женщины. В Великобритании женщины проверяются с 50 до 70 лет раз в три года. Почему рекомендации разнятся от страны к стране? Дело в разнице идей о том, как сбалансировать потенциальные выгоды и вред от скрининга.
Важно: если в вашей семье были онкологические заболевания до 60 лет, проконсультируйтесь о схеме скрининга со специалистом.
Какие результаты я могу получить?
Все результаты снимка врач анализирует по шкале BI-RADS. Эта система помогает стандартизованно разделить все находки на снимке по категориям от 0 до 6.
Маммография — это больно?
Некоторые женщины испытывают дискомфорт от сжатия груди между пластинами аппарата. Сжатие молочных желез не требует много времени — всего несколько секунд. Обязательно скажите рентгенолаборанту, если вам больно.
Где я могу сделать это исследование бесплатно?
Маммография входит в диспансеризацию, которую может пройти бесплатно каждый гражданин России по ОМС. Согласно приказу Министерства здравоохранения, с 39 лет проходите маммографию раз в три года, а с 50 до 70 — раз в два. В отдельных случаях врач может порекомендовать маммографию в более раннем возрасте.
Что делать со снимком после маммографии?
Сохраните аналоговый снимок, если исследование было аналоговым.
Попросите переписать цифровой снимок на диск или флешку.
Обязательно сохраняйте маммографические снимки. Это позволит потом получить второе мнение у другого врача, а также самостоятельно сохранить историю исследований молочной железы.
В каких случаях маммография противопоказана?
Таких случаев нет. Однако чувствительность метода сильно зависит от плотности ткани железы.
Почему маммографию практически не делают в молодом возрасте?
Молочную железу в молодом возрасте почти полностью занимает плотная железистая ткань. Из-за нее на маммографическом снимке очень сложно разглядеть уплотнения.
Около 40-45 лет у женщин начинается инволюция — железистая ткань заменяется на жировую, которая выглядит прозрачной на снимке. Поэтому маммография становится эффективной — на контрасте с прозрачной жировой тканью врач легко может увидеть образования.
А как же УЗИ молочных желез? Почему не обойтись только им?
Ультразвуковое исследование (УЗИ) используют как дополнительный метод диагностики. Оно подходит скорее для доброкачественных образований, чтобы определить их состав. Или используется у молодых женщин, которых что-то беспокоит, а маммография в их случае менее чувствительна, чем УЗИ. На нем хорошо видна структура железистой ткани и нужны ли еще дополнительные обследования.
Важно: приходите на УЗИ и маммографию молочных желез лучше сразу после менструации (в начале менструального цикла).
Результат УЗИ очень сильно зависит от аппарата и профессионализма специалиста, который его делает. Поэтому лучше делать такие исследования в проверенном месте в одно и тоже время менструального цикла.
За помощь в научном редактировании статьи благодарим врача-онколога, резидента Высшей школы онкологии Александра Петрачкова
В медицинских центрах для обследования груди на предмет образований используется как МРТ молочных желез, так и маммография с УЗИ. У большинства пациентов возникает вопрос: сделать МРТ молочных желез или маммографию. Приоритетный скрининговый метод диагностики рака молочных желез зависит зачастую от возраста женщины. В период от 30 до 40 лет, если у Вас нет генетической предрасположенности к раку, ежегодного УЗИ молочных желез будет достаточно, чтобы следить за здоровьем своей груди. В ходе диагностики ультразвуком можно выявить всевозможные образования и определить, насколько нужна маммография в данном конкретном случае. Женщинам старше 45 лет рекомендуется сразу делать маммографию, так как с возрастом увеличивается риск возникновение рака груди. МРТ молочных желез является не скрининговым, а экспертным методом обследования, и назначается он, когда рентгенографическая маммография или УЗИ показали признаки образования злокачественного характера. Информативность томографии молочных желез существенно повышается при использовании динамического контрастного усиления. Интенсивность накопления контрастного препарата позволяет дифференцировать доброкачественную и злокачественную природу узловых образований, когда при стандартной рентгеновской маммографии и УЗИ однозначно интерпретировать результаты не удается.
Некоторые пациенты не видят разницы между УЗИ молочных желез и маммографией. Главное отличие заключается в том, что для проведения маммографии используется специальное оборудование – маммограф. Сама диагностика также безболезненна, но не является абсолютно безопасной, так как связана с рентгенологическим исследованием. Поэтому данное исследование не рекомендовано детям, беременным и кормящим женщинам.
Иногда УЗИ молочных желез проводят не только для выявления проблем, но и для изучения анатомического строения железы. Это актуально в некоторых случаях для подростков и мужчин. Основным «минусом» УЗИ молочных желез перед маммографией являются ложно положительные и ложно отрицательные показания. По этой причине УЗИ молочных желез не может заменить маммограмму, но является дополнительным источником показаний к ней или магнитно-резонансному исследованию молочных желез.
Что касается недостатков маммографии по сравнению с МРТ молочных желез, то к ним стоит отнести неспособность выявить мелкие детали и судить о степени злокачественности образования.
| МРТ молочных желез | КТ маммография | УЗИ молочных желез |
Когда МРТ молочных желез лучше, чем маммография?
МРТ по точности превосходит и УЗИ и маммографию. В ходе сканирования помимо тканей груди врач исследует четыре зоны, в которых находятся лимфоузлы: подмышечную, подключичную, перенагрудную, надключичную, чтобы оценить возможные метастазы рака груди в лимфоузлах. На МРТ очень хорошо дифференцировать раковые образования от:
Мастопатия – заболевание желез в виде доброкачественных образований, которые возникают при гормональных сбоях. Мастопатия сопровождается болями в груди перед началом менструации, уплотнениями небольших размеров, незначительным выделением жидкости из сосков. Фиброаденома – это узловая форма мастопатии, которую также можно распознать на МРТ груди.
Мастит тоже хорошо виден на МРТ молочных желез. Чаще всего он возникает у кормящих женщин, когда молоко застаивается в протоках и провоцирует воспалительный процесс. При этом приобрести данное заболевание можно и другими способами. Признаками мастита могут быть следующие симптомы:
Кисты молочной железы четко видны на МРТ как небольшие капсулы с жидкостью размером от нескольких миллиметров до нескольких сантиметров.
Так же как и УЗИ, МРТ молочных желез — это безболезненная процедура, которая занимает 20-40 минут в зависимости от протокола обследования:
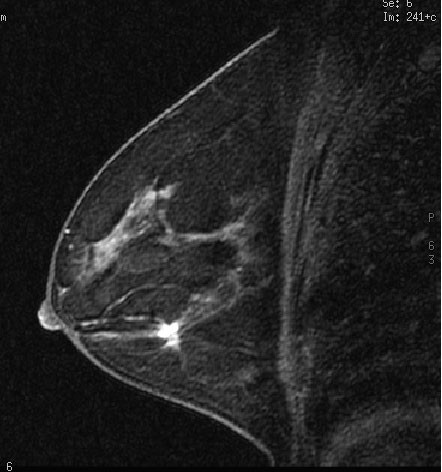
Что покажет МРТ молочных желез
Сведение об исследовании
Что видно на МРТ груди
Врачи особенно ценят МРТ молочных желез за:
МРТ молочных желез позволяет лучше исследовать женщин с развитой железистой тканью или выраженными фиброзными изменениями, что невозможно на УЗИ.
| рак молочной железы на МРТ | киста молочных желез на МРТ |
Как сделать МРТ молочных желез
В медицинских центрах Санкт-Петербурга томография груди делается с использованием специальной МРТ катушки, куда пациентка помещает свою грудь. Обследование проходит на животе. Данное исследование довольно длительное и идет один час.
Чтобы сделать качественную МРТ,пациенту нужно обратить внимание на несколько аспектов при записи на МРТ:
Спросить какой установлен шаг сканирования. На открытом аппарате он не должен быть более 3,5 мм. На закрытом томографе он не должен превышать 3,5 мм. Шаг исследования всегда можно проверить на МРТ снимках или в заключении врача в графе описания параметров обследования. Если он не совпадает с заявленным, требуйте повторной бесплатной диагностики.
Уточнить опыт и квалификацию врача-рентгенолога, который будет описывать Ваши снимки. От его знаний во многом зависит точность интерпретации полученных изображений. Помните, МРТ аппарат никогда не ошибается, ошибаются люди, которые работают с его данными.
Всегда требуйте запись МРТ исследования не на пленку, а на электронный носитель (диск или флешку). Порой для пациента изображения на рентгенологической пленке кажутся более наглядными, но их информационная ценность в разы ниже, чем у электронных сканов, которые врач может модифицировать любим образом при валидации и постановке диагноза.
Если обследование делают с целью выявления опухолевого образования, его нужно проводить с контрастом, поскольку на нативных изображениях не всегда видны мелкие образования, и не возможно судить в полной мере о злокачественности или доброкачественности опухоли.
На какой день цикла делают томографию молочных желез
Специалисты медицинских центров СПб советуют проводить МРТ молочных желез на 5-7 день цикла, максимум 10-11 день для лучшей визуализации и информативности. Если цель исследования не онкопоиск, скрининг груди можно проводить в любой день.
Расшифровка МРТ молочных желез
Результаты МРТ молочной железы с контрастированием или без в большинстве диагностических центров СПб, когда вы делаете магнитно-резонансное исследование платно, будут записаны на компактный диск. Иногда, если вы делаете сканирование в государственной больнице или в бесплатном диагностическом центре, результаты могут выдавать пациенту в виде распечатки на рентгеновской пленке. В такой ситуации обязательно попросите, чтобы томограммы вам записали на компактный диск, иначе информационная ценность вашего обследования снизится. Дело в том, что максимальное количество информации, которое помещается на пленке, 20-30 изображений. Стандартная МР-маммография выдает в среднем 1000 снимков. Все они легко записываются на компактный диск.
На пленке невозможно обработать изображение. Его нельзя увеличить, уменьшить или добавить контрастность. Если пациент приходит оценить динамику изменений новообразования в молочной железе, информации на пленке будет недостаточно, чтобы врач смог провести детальный анализ.
Еще запись МРТ снимков на электронный носитель удобна тем, что ее можно переслать любому врачу для получения второго мнения. Независимый рентгенолог может посмотреть исследование и дать свое заключение.
В описании результатов МР-исследования груди вы увидите типичные термины, которые используют рентгенологи: очаг, образование, зона контрастирования. Рак может присутствовать в любой области. Одно из хороших преимуществ МРТ диагностики заключается в том, что она способна выявить рак даже в зоне контрастирования, что не доступно ни УЗИ, ни маммографии.
Что лучше: УЗИ или МРТ?
Итак, УЗИ и МРТ. Каждый из этих видов диагностики имеет свои преимущества и показания к назначению. Но есть ряд патологий, в которых МРТ все еще не используется в России так широко, как в мировой практике, снижая точность диагностики и лечения. Не последнюю роль в этом играет и позиция отечественных врачей, обусловленная историей МРТ-диагностики в нашем государстве.
Историческая справка:
МРТ, как технология, требующая значительных инвестиций, медленно проникала в широкую практику российской медицины. Наибольшее развитие ей обеспечили частные компании, примером которой является Сеть диагностических центров МИБС, стоявшая у истоков развития широкого парка томографов в России. При этом государственные клиники сперва оснащались более дешевыми, в сравнении с со стоимостью томографа, аппаратами УЗИ. УЗИ диагностика сперва входила в состав бесплатной медицинской помощи, а с введением ОМС почти сразу вошла в состав услуг, которые покрывает страхование. При этом магнитно-резонансная томография по ОМС все еще имеет ряд ограничений (полнота покрытия всех видов исследований, квоты и др.). По этой причине целые поколения врачей и пациентов не рассматривают МРТ даже в тех случаях, когда его преимущества перед УЗИ обоснованы мировой практикой.
В большинстве случаев, УЗИ действительно является важнейшим методом в диагностике патологий поверхностно расположенных органов и структур. Ультразвуковое исследование, проводимое на современных аппаратах экспертного класса, является “золотым стандартом” диагностики таких структур, как:
Но уже при изучении состояния ряда других систем организма УЗИ, несмотря на распространенные в обществе ассоциации, отводится роль лишь скринингового метода (профилактическое обследование при отсутствии жалоб), либо метода первичной диагностики, способного не столько предоставить исчерпывающую информацию, сколько сообщить о самом факте каких-либо нарушений, когда требуется исследовать:
Современная зарубежная практика показывает, что при обнаружении во время ультразвукового исследования каких-либо нарушений в состоянии этих структур, предпочтительным является последующее МРТ. Магнитно-резонансная томография дает более полную диагностическую картину, что снижает риск врачебной ошибки, а в ряде случаев (например, при подозрении на наличие опухоли), спасает жизнь, позволяя своевременно начать лечение.
Проводя сравнение УЗИ и МРТ следует акцентировать внимание на особых преимуществах, которые томография демонстрирует при диагностике некоторых органов.