Что лучше торасемид или верошпилактон
Торасемид — новая возможность в лечении пациентов с хронической сердечной недостаточностью и артериальной гипертензией
Торасемид — петлевой диуретик пролонгированного действия, характеризуется высокой биодоступностью и благоприятными фармакодинамическими свойствами. Представлены данные о клинической эффективности применения торасемида при лечении пациентов с хронической с
Torsemide — loop diuretic prolonged action, has high bioavailability and favorable pharmacodynamic properties. The article presents data on the clinical efficacy of torasemide in patients with chronic heart failure and hypertension.
Согласно данным эпидемиологических исследований распространенность клинически выраженной хронической сердечной недостаточности (ХСН) в Российской Федерации составляет 4,5% (5,1 млн человек), годовая смертность данной категории пациентов — 12% (612 тыс. больных) [1, 2]. Основными причинами развития ХСН является в 88% случаев наличие артериальной гипертензии (АГ), а в 59% ишемической болезни сердца, комбинация данных заболеваний встречается у каждого второго пациента с ХСН [3]. При этом среди всех больных с сердечно-сосудистыми заболеваниями основной причиной госпитализации в 16,8% в любой стационар служит декомпенсация ХСН [2].
Декомпенсация ХСН проявляется на практике усилением одышки, застоем в легких и при осмотре выраженными отеками нижних конечностей. Основным мероприятием терапии является коррекция водного гомеостаза как важнейшего инструмента гармонизации нейрогуморального дисбаланса. В данной ситуации диуретики — препараты первой линии при лечении острой и хронической сердечной недостаточности [4]. В ежедневной клинической практике каждый врач — кардиолог, терапевт сталкивается с необходимостью назначения препарата из группы диуретиков для лечения пациентов с ХСН, АГ, что требует огромного врачебного искусства, так как нерациональное применение препаратов этой группы является одной из важных причин декомпенсации ХСН [5].
Диуретики — это гетерогенная группа препаратов, увеличивающая объем выделяемой мочи и экскрецию натрия. Различаются по механизму действия, фармакологическим свойствам и соответственно показаниям к назначению. В соответствии с механизмом действия препараты делятся на 4 класса [6]:
В кардиологии активно применяются последние 3 класса диуретиков. Наиболее мощным диуретическим эффектом обладают петлевые диуретики, именно их применение рекомендовано у пациентов с клинически выраженными проявлениями ХСН [4]. Помимо мочегонного действия петлевые диуретики через индукцию синтеза простагландинов способны вызывать дилатацию почечных и периферических сосудов [7]. Ярким представителем данного класса является фуросемид, применяемый с 1959 года до настоящего времени при лечении остро декомпенсированной и терминальной ХСН [8]. Однако его ежедневное применение вызывает дискомфорт у пациентов, который выражается в императивном позыве к мочеиспусканию в течение 1–2 часов после приема, отмечается ортостатическая гипотензия на пике активности препарата, все это способствует снижению приверженности к лечению.
В этой связи появление на отечественном фармакологическом рынке петлевого диуретика пролонгированного действия — оригинального торасемида в 2011 г. позволило не только более качественно и эффективно лечить пациентов с ХСН, но и повысить комплаентность среди пациентов. Торасемид, как и все петлевые диуретики, ингибирует реабсорбцию натрия и хлоридов в восходящей части петли Генле, но в отличие от фуросемида блокирует также эффекты альдостерона, т. е. в меньшей степени усиливает почечную экскрецию калия. Это снижает риск развития гипокалиемии — одной из главных нежелательных лекарственных реакций петлевых и тиазидных диуретиков. Главным преимуществом торасемида является наличие у него камедьсодержащей оболочки, которая замедляет высвобождение действующего вещества, что уменьшает колебания его концентрации в крови и, следовательно, обеспечивает более стойкий и длительный эффект [9]. Фармакокинетические свойства торасемида отличаются от фуросемида, отличия представлены в табл.
Важным преимуществом торасемида является высокая биодоступность, которая составляет более 80% и превосходит таковую у фуросемида (50%). Биоусвояемость торасемида не зависит от приема пищи, в связи с чем, в отличие от фуросемида, появляется возможность применять его в любое время суток. Высокая и предсказуемая биодоступность определяет надежность диуретического действия торасемида при ХСН и позволяет более успешно применять препарат перорально, даже при случаях тяжелой ХСН [10]. Преимуществом торасемида пролонгированной формы является медленное высвобождение действующего вещества, что не приводит к развитию ярко выраженного пика действия и позволяет избежать феномена «повышенной постдиуретической реабсорбции». Это свойство представляется очень важным в аспекте обсуждаемой проблемы безопасности, так как с ним связывается уменьшение риска рикошетной гиперактивации нейрогормональной системы. Кроме того, однократный прием торасемида в сутки повышает приверженность пациентов к лечению согласно данным исследования на 13% в сравнении с терапией фуросемидом [11].
Торасемид метаболизируется цитохромом Р450, чем объясняется отсутствие изменений его фармакокинетических свойств у пациентов с сердечной недостаточностью или хронической болезнью почек. Только 25% дозы выводится с мочой в неизмененном виде (против 60–65% при приеме фуросемида). В связи с этим фармакокинетика торасемида существенно не зависит от функции почек, в то время как период полувыведения фуросемида увеличивается у больных с почечной недостаточностью. Действие торасемида, как и других петлевых диуретиков, начинается быстро. Доза торасемида 10–20 мг эквивалентна 40 мг фуросемида. При увеличении дозы наблюдалось линейное повышение диуреза и натрийуреза [11].
Торасемид является единственным мочегонным средством, эффективность которого подтверждена в крупных многоцентровых исследованиях [12–14]. Так, в одном из самых крупных до настоящего времени исследовании TORIC (TORasemide In Chronic heart failure) было включено 1377 больных с ХСН II–III ФК (NYНА), рандомизированных к приему торасемида (10 мг/сут) или фуросемида (40 мг/сут), а также других диуретиков. В исследовании оценивали эффективность, переносимость терапии, динамику клинической картины, а также смертность и концентрацию калия в сыворотке крови. По результатам данного исследования терапия торасемидом была достоверно эффективней и позволяла улучшить функциональный класс у пациентов с ХСН, и значительно реже на данной терапии отмечалась гипокалиемия (12,9% против 17,9% соответственно; р = 0,013). Также в ходе исследования была выявлена достоверно более низкая общая смертность в группе пациентов, принимавших торасемид (2,2% против 4,5% в группе фуросемида/другие диуретики; p
ГБОУ ВПО ОмГМА МЗ РФ, Омск
Лекарства от высокого давления для пожилых
Артериальное давление считается одним из главных показателей состояния организма, так как оно отражает работу сердечно-сосудистой, эндокринной и нервной системы, почек, кроветворения. Повышение давления может быть эпизодическим или стойким. Универсальных лекарств от высокого давления у пожилых людей не бывает — препараты должны назначаться врачом, с учетом клинической картины и индивидуальных особенностей пациента.
первичной, когда она высокое давление является ведущим симптомом;
вторичной, когда она сопровождает заболевания почек, эндокринной и нервной системы. В этом случае повышенное давление — один из симптомов.
Гипертония относится к числу хронических заболеваний, которые могут прогрессировать, поэтому требует постоянной терапии. Чтобы поддерживать давление в пределах нормы, нужен хороший препарат. Выбрать его можно только после диагностики, по рекомендациям специалиста.
Причины повышенного давления у пожилых
почек и надпочечников;
стенозе (коарктации) аорты и атеросклерозе.
Факторами риска считаются также употребление большого количества соли, нервные перегрузки, наследственность, вредные привычки.
Пациентам старше 60 лет рекомендуется обращаться к врачу, если есть хотя бы один из следующих симптомов:
головная боль, локализованная в области затылка и сопровождающаяся головокружением;
чувствительность к перемене погоды;
повышенная утомляемость, общая слабость, нарушения памяти;
ощущение удушья, боли в груди;
повторяющиеся приступы тошноты.
Виды препаратов
Лекарства от повышенного давления для пожилых людей можно разделить на:
Антагонисты кальция
Артериальные сосуды сохраняют тонус в норме, благодаря ионам кальция. Средства с их содержанием способствуют расслаблению сосудистых стенок, из-за чего снижается артериальное давление. Из побочных действий отмечается учащенное сердцебиение, периодическое головокружение.
Дилтиазем
Препарат назначается при диагностировании серьезных патологий сердца, вызванных прогрессирующей гипертонией.
наличие артериальной гипертензии;
профилактические меры при загрудинных болях (приступы стенокардии);
предупреждение развития аритмии, представленной наджелудочковыми пароксизмами, экстрасистолией, трепетаниями и мерцаниями предсердий.
Диуретики в современной терапии хронической сердечной недостаточности
Опубликовано в журнале:
Клиническая фармакология и терапия, 2006, 15 (5) С.В.Моисеев, В.В.Фомин
Кафедра терапии и профзаболеваний ММА им. И.М.Сеченова
Распространенность сердечной недостаточности в европейской популяции составляет от 0,4 до 2%. Частота ее быстро увеличивается с возрастом. В отличие от других распространенных сердечно-сосудистых заболеваний, смертность от сердечной недостаточности, скорректированная по возрасту, также повышается. Если не удается установить причину сердечной недостаточности, то прогноз неблагоприятный. Около половины больных с этим диагнозом умирают в течение 4 лет, а среди пациентов с тяжелой сердечной недостаточностью летальность в течение 1 года превышает 50% [1]. К числу основных достижений в изучении сердечной недостаточности можно отнести установление патогенетической роли нейрогуморальных систем, которое позволило коренным образом пересмотреть подходы к лечению этого состояния. В настоящее время большое внимание уделяется не только купированию симптомов, но и профилактике прогрессирования сердечной недостаточности и смерти. С этой целью чаще всего используют ингибиторы ангиотензинпревращающего фермента (АПФ) и β-адреноблокаторы. Среди последних доказанной эффективностью у больных сердечной недостаточностью обладают карведилол, метопролол и бисопролол. Хотя блокаторы нейрогуморальных систем улучшают прогноз больных сердечной недостаточностью и задерживают ее прогрессирование, они обычно не оказывают непосредственного влияния на клинические проявления этого состояния. Более то-го, неосторожное применение β-адреноблокаторов при декомпенсации сердечной недостаточности может при-вести к нарастанию симптомов за счет отрицательного инотропного действия, в то время как ингибиторы АПФ нередко вызывают артериальную гипотонию. В связи с этим назначение блокаторов нейрогуморальных систем не отменяет необходимость в использовании стандартных средств, прежде всего диуретиков. Важность адекватной диуретической терапии демонстрирует следующее наблюдение.
Больной В., 48 лет, инженер, обратился в клинику в феврале 2006 года с жалобами на одышку при ходьбе по ровному месту, приступы удушья, возникающие в положении лежа, сердцебиения, выраженные отеки ног, периодически тупые ноющие боли в области сердца, не снимающиеся нитроглицерином, тяжесть в правом подреберье. Одышка появилась около 2 лет назад. Первоначально она возникала только при подъеме по лестнице, однако постепенно нарастала. Иногда беспокоили боли в области сердца, не связанные с физической нагрузкой. При обследовании по месту жительства АД 125/80 мм рт. ст. Уровень общего холестерина сыворотки 152 мг/дл. На ЭКГ блокада левой ножки пучка Гиса. При эхокардиографии выявлена умеренная дилатация левого желудочка и снижение фракции выброса до 43%. Диагностированы ИБС, стенокардия II функционального класса, атеросклероз с поражением коронарных артерий. Проводилась терапия изосорбида динитратом в дозе 20 мг два раза в день и эналаприлом в дозе 5 мг/сут без особого эффекта. Ухудшение состояния с лета прошлого года: усилилась одышка, появились приступы сердечной астмы, утомляемость, отеки ног, увеличение живота, уменьшилось количество выделяемой мочи. Кардиолог в поликлинике расценил развитие сердечной недостаточности как следствие ИБС. От госпитализации больной отказался. К терапии были добавлены дигоксин в дозе 0,25 мг/сут, фуросемид по 40 мг через день, доза эналаприла увеличена до 10 мг/сут. В результате лечения самочувствие улучшилось: уменьшились одышка и отеки, улучшился сон, увеличился диурез.
Спустя 2-3 месяца вновь отмечено ухудшение состояния. Беспокоила одышка при небольшой физической нагрузке, определялись распространенные отеки, асцит. Больной ежедневно принимал фуросемид по 80 мг, однако добиться существенного увеличения диуреза не удавалось. На фоне активной диуретической терапии наблюдалось снижение уровня калия до 3,2 ммоль/л. Доза эналаприла была увеличена до 20 мг/сут, но затем ее пришлось снизить из-за артериальной гипотонии (90/55 мм рт. ст.). После присоединения спиронолактона в дозе 100 мг/сут отеки несколько уменьшились, однако выраженная одышка, приступы сердечной астмы и склонность к гипокалиемии сохранялись.
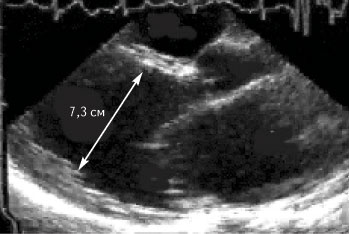
При поступлении в клинику состояние средней тяжести. Ортопноэ. Цианоз лица. Выраженные отеки ног. В легких выслушиваются незвонкие мелкопузырчатые хрипы в нижних отделах легких. Частота сердечных сокращений 92 в минуту. АД 110/70 мм рт. ст. Тоны сердца глухие, систолический шум на верхушке сердца. Живот увеличен в объеме за счет свободной жидкости. Размер печени по Курлову 10/4-10-8 см. Селезенка не увеличена. На ЭКГ блокада левой ножки пучка Гиса. При рентгенографии выявлено увеличение сердца в размерах, усиление легочного рисунка за счет застоя жидкости. При эхокардиографии обнаружены дилатация всех камер сердца (диастолический размер левого желудочка 7,3 см) и снижение фракции выброса левого желудочка до 23% (рис. 1). Уровень калия крови — 3,3 ммоль/л, общего холестерина сыворотки — 128 мг/дл, холестерина липопротеидов низкой плотности 82 мг/дл.
Рис. 1. Выраженная дилатация левых камер сердца на эхокардиограмме
Таким образом, у больного была выявлена картина дилатационного поражения сердца, которое характеризовалось значительным ухудшением насосной функции левого желудочка и тяжелой сердечной недостаточностью, рефрактерной к проводимой терапии. При отсутствии артериальной гипертонии и порока сердца в таких случаях в первую очередь следует исключать ИБС и алкогольную кардиомиопатию. Диагноз атеросклероза коронарных артерий представлялся маловероятным, учитывая отсутствие стенокардии и инфаркта миокарда в анамнезе, а также основных факторов риска, хотя исключить этот диагноз можно только с помощью коронарной ангиографии. По словам больного и его родственников, алкоголь практически не употребляет. Возможными причинами дилатационного поражения сердца являются также миокардит, эндокринные (гипотиреоз, акромегалия), системные (саркоидоз, наследственный гемохроматоз, системная склеродермия), нейромышечные заболевания, лучевая терапия, прием антрациклинов. Данных в пользу указанных заболеваний получено не было. Следует отметить, что исключить миокардит на основании клинической картины сложно, однако выполнение биопсии миокарда не представлялось возможным. Диагностирована дилатационная кардиомиопатия, хроническая сердечная недостаточность III функционального класса.
В клинике проводилось внутривенное введение дигоксина и фуросемида, увеличены дозы эналаприла до 20 мг/сут и спиронолактона до 150 мг/сут. В последующем фуросемид был заменен на торасемид (Диувер) в дозе 20 мг/сут. В результате лечения значительно уменьшились одышка и размеры печени, прекратились приступы сердечной астмы, практически полностью прошли отеки. Уровень калия повысился до 4 ммоль/л. После выписки продолжал прием дигоксина в дозе 0,25 мг/сут, торасемида в дозе 20 мг 2-3 раза в неделю, эналаприла в дозе 20 мг/сут. Спиронолактон был постепенно отменен. При этом уровень калия оставался нормальным. При применении торасемида отсутствовала проблема срочного диуреза, развивавшегося в первые 2 ч после приема фуросемида. Начата терапия карведилолом в дозе 3,125 мг два раза в сутки, которую постепенно увеличили до 25 мг два раза в сутки. При амбулаторном обследовании через 2 месяца состояние остается стабильным. Беспокоит умеренно выраженная одышка, однако отеки отсутствуют. При эхокардиографии выявлено уменьшение диастолического размера левого желудочка до 6,5 см и увеличение фракции выброса до 32%.
При наличии задержки жидкости, сопровождающейся застоем крови в легких или периферическими отеками, диуретики являются необходимым компонентом симптоматического лечения сердечной недостаточности. Их применение приводит к быстрому уменьшению одышки и увеличению толерантности к физической нагрузке (класс рекомендации I, уровень доказанности А),
В контролируемых рандомизированных исследованиях влияние диуретиков на симптомы и выживаемость больных не изучалось. Диуретики следует всегда назначать в комбинации с ингибиторами АПФ и β-адреноблокаторами (класс рекомендации I, уровень доказанности С).
Таким образом, эксперты рекомендуют назначать диуретики всем больным сердечной недостаточностью II-IV функционального класса. Влияние мочегонных средств на выживаемость таких пациентов не изучалось в длительных контролируемых исследованиях, однако их проведение нецелесообразно и неэтично, учитывая явный симптоматический эффект препаратов этой группы. Кроме того, протоколы всех исследований ингибиторов АПФ и β-адреноблокаторов у больных застойной сердечной недостаточностью предполагали обязательное применение стандартных средств, прежде всего диуретиков. В связи с этим монотерапия ингибитором АПФ или β-адреноблокатором обоснована только у больных с бессимптомной дисфункцией левого желудочка, например, после инфаркта миокарда.
При легкой сердечной недостаточности могут быть назначены тиазидные диуретики, однако по мере прогрессирования нарушений кровообращения обычно требуется применение петлевого диуретика. В эквивалентных дозах все петлевые диуретики вызывают сопоставимое увеличение диуреза. Снижение их эффективности может быть связано с ухудшением функции почек или нарушением всасывания фуросемида в желудочно-кишечном тракте. Возможные подходы к преодолению резистентности к петлевым диуретикам включают в себя увеличение их дозы, внутривенное введение (в том числе путем непрерывной инфузии), присоединение тиазида или спиронолактона (особенно при наличии гипокалиемии несмотря на прием ингибитора АПФ). В рекомендациях Европейского общества кардиологов (2005 г.) указано, что при снижении эффективности фуросемида его можно заменить на торасемид, так как биодоступность последнего не снижается у больных сердечной недостаточностью. Приведенное наблюдение подтверждает, что применение торасемида позволяет улучшить результаты лечения тяжелой сердечной недостаточности.
Главным преимуществом торасемида (Диувера) является высокая биодоступность, которая в разных исследованиях составляла 79-91% и превосходила таковую фуросемида (53%) [2]. Высокая и предсказуемая биодоступность определяет «надежность» диуретического действия торасемида. Торасемид обладает достаточно длительным периодом полувыведения (3-5 ч), в то время как длительность периода полувыведения фуросемида, буметанида и пиретанида составляет около 1 ч [2]. Благодаря этому торасемид действует длительнее фуросемида. Торасемид биотрансформируется в печени с образованием нескольких метаболитов. Только 25% дозы выводится с мочой в неизмененном виде (против 60-65% при приеме фуросемида и буметанида). В связи с этим фармакокинетика торасемида существенно не зависит от функции почек, в то время как период полувыведения фуросемида увеличивается у больных почечной недостаточностью. Этот факт имеет важное значение, так как при наличии выраженного застоя крови по большому кругу кровообращения функция почек обычно ухудшается. Действие торасемида, как и других петлевых диуретиков, начинается быстро. При внутривенном введении оно достигает пика в течение 15 мин. Доза торасемида 10-20 мг эквивалента 40 мг фуросемида. При увеличении дозы (до 200 мг) наблюдалось линейное повышение диуретической активности.
Верошпилактон : инструкция по применению
Состав
Вспомогательные вещества: магния стеарат, лактоза (сахар молочный), крахмал картофельный, кремния диоксид коллоидный (аэросил) тальк.
Описание
Фармакологическое действие
Спиронолактон является калийсберегающим диуретиком, специфическим антагонистом альдостерона пролонгированного действия (минералокортикостероидный гормон коры надпочечников). В дистальных отделах нефрона спиронолактон препятствует задержке альдостероном натрия и воды и подавляет калийвыводящий эффект альдостерона, снижает синтез пермеаз в альдостерон-зависимом участке собирательных трубочек и дистальных канальцев. Связываясь с рецепторами альдостерона, увеличивает экскрецию ионов натрия, хлора и воды с мочой, уменьшает выведение ионов калия и мочевины, снижает кислотность мочи.
Максимальный эффект наблюдается через 7 часов после приема внутрь и длится не менее 24 ч. Гипотензивное действие препарата обусловлено наличием мочегонного эффекта, который непостоянен: диуретический эффект проявляется на 2-5 день лечения.
Фармакокинетика
При циррозе печени и сердечной недостаточности продолжительность периода полувыведения увеличивается без признаков кумуляции, вероятность которой выше при хронической почечной недостаточности и гиперкалиемии.
Показания к применению
— эссенциальная гилертензия (в составе комбинированной терапии):
— отечный синдром при хронической сердечной недостаточности (может применяться в виде монотерапии и в комбинации со стандартной теpaпией);
— состояния, при которых может обнаруживаться вторичный гиперальдостеронизм, включая цирроз печени, сопровождающийся асцитом и/или отеками, нефротический синдром, а также другие состояния, сопровождающиеся отеками;
— гипокалиемия/гиломагниемия (в качестве вспомогательного средства для ее профилактики во время лечения диуретиками и при невозможности применения других способов коррекции уровня калия);
-первичный гиперальдостеронизм (синдром Конна)-для короткого предоперационного курса лечения;
-для установления диагноза первичного гиперальдостеронизма.
Противопоказания
С осторожностью: гиперкальциемия. метаболический ацидоз, атриовентрикулярная блокада (гиперкалиемия способствует усилению ее), сахарный диабет (при подтвержденной или предполагаемой хронической почечной недостаточности), диабетическая нефропатия, хирургические вмешательства, прием лекарственных средств, вызывающих гинекомастию, местная и общая анестезия, пожилой возраст, нарушение менструального цикла, увеличение молочных желез, печеночная недостаточность.
Способ применения и дозы
При эссенциальной гипертензии
Суточная доза для взрослых обычно составляет 50-100 мг однократно и может быть увеличена до 200 мг; при этом увеличивать дозу следует постепенно, 1 раз в 2 недели. Чтобы добиться адекватного ответа на терапию, препарат необходимо принимать не менее 2 недель. При необходимости проводят корректировку дозы.
При идиопатическом гиперальдостеронизме 100-400 мг/сут.
При выраженном гиперальдостеронизме и гипокалиемии 300 мг/сут. (максимально 400 мг) за 2-3 приема, при улучшении состояния дозу постепенно снижают до 25 мг/сут.
При гипокалиемии и/или гипомагниемии, вызванных терапией диуретиками, назначают препарат в дозе 25-100 мг/сут., однократно или в несколько приемов. Максимальная суточная доза 400 мг, если пероральные препараты калия или другую методы восполнения его дефицита неэффективны.
Диагностика и лечение первичного гиперальдостеронизма
В качестве диагностического средства при коротком диагностическом тесте: в течение 4 дней по 400 мг/сут., распределив на несколько приемов в день. При увеличении концентрации калия в крови во время приема препарата и снижении после отмены его можно предполагать наличие первичного гиперальдостеронизма.
При длительном диагностическом тесте: в той же дозе в течение 3-4 недель. При достижении коррекции гипокалиемии и артериальной гипертензии можно предполагать наличие первичного гиперальдостеронизма.
Короткий курс предоперационной терапии первичного гиперальдостеронизма
После того как диагноз гиперальдостеронизма установлен с помощью более точных диагностических методов. Верошпилактон следует принимать по 100-400 мг/сут. разделив на 1-4 приема в сутки в течение всего периода подготовки к хирургической операции. Если операция не показана, то Верошпилактон применяется для проведения длительной поддерживающей терапии, при этом используется наименьшая эффективная доза, которая подбирается индивидуально для каждого пациента.
Отеки на фоне нефротического синдрома
Суточная доза для взрослых обычно составляет 100-200 мг/сут. Не выявлено влияния Верошпилактона на основной патологический процесс, и поэтому применение данного препарата рекомендуется только в тех случаях, когда другие виды терапии оказываются неэффективны.
При отечном синдроме на фоне хронической сердечной недостаточности ежедневно, в течение 5 дней по 100-200 мг/сут. в 2-3 приема, в комбинации с «петлевым» или тиазидным диуретиком. В зависимости от эффекта, суточную дозу уменьшают до 25 мг. Поддерживающая доза подбирается индивидуально. Максимальная доза 200 мг/сут.
Отеки на фоне цирроза печени
Если в моче соотношение ионов натрия и калия (Na+/K+) превышает 1,0, то суточная доза для взрослых обычно составляет 100 мг. Если соотношение меньше 1,0, то суточная доза для взрослых обычно равна 200-400 мг. Поддерживающая доза подбирается индивидуально.
Побочное действие
Со стороны желудочно-кишечного тракта: тошнота, рвота, диарея, изъязвления и кровотечения из желудочно-кишечного тракта, гастрит; кишечная колика, боль в животе, запор.
Со стороны печени: нарушение функции печени.
Со стороны центральной нервной системы: атаксия, заторможенность, головокружение, головная боль, сонливость, летаргия, спутанность сознания, мышечный спазм.
Со стороны кроветворной системы: лейкопения (включая агранулоцитоз), тромбоцитоления.
Метаболические нарушения: гиперкреатининемия, повышение концентрации мочевины, нарушение водно- солевого обмена ( гиперкалиемия, гипонатриемия) и кислотно-основного равновесия (метаболический гиперхлоремический ацидоз или алкалоз), гиперурикемия.
При применении Верошпилактона может развиться гинекомастия. Вероятность возникновения гинекомастии зависит от дозы препарата и от длительности терапии.
При этом гинекомастия обычно носит обратимый характер, и после отмены препарата исчезает, и лишь в редких случаях грудная железа остается несколько увеличенной.
Аллергические реакции: крапивница, редко макулопапулезная и эритематозная сыпь, лекарственная лихорадка, зуд.
Со стороны кожных покровов: алопеция, гипертрихоз.
Со стороны мочевыделительной системы: острая почечная недостаточность.
Со стороны опорно-двигательной системы: судороги икроножных мышц.
Передозировка
Симптомы: тошнота, рвота, головокружение, диарея, кожная сыпь, гиперкалиемия (парестезии, мышечная слабость, аритмии), гипонатриемия (сухость во рту, жажда, сонливость) гилеркальциемия. дегидратация, увеличение концентрации мочевины.
Лечение: промывание желудка, симптоматическое лечение дегидратации и артериальной гипотензии. При гиперкалиемии необходимо нормализовать водно-электролитный обмен с помощью калийвыводящих диуретиков, быстрого парентерального введения 5-20% раствора декстрозы с инсулином из расчета 0,25-0,5 ЕД на 1 г декстрозы; при необходимости можно ввести повторно. В тяжелых случаях проводят гемодиализ.
Взаимодействие с другими лекарственными средствами
Снижает эффект антикоагулянтов, непрямых антикоагулянтов (гепарина, производных кумарина, индандиона) и токсичность сердечных гликозидов (т к. нормализация уровня калия в крови препятствует токсичности).
Усиливает метаболизм феназола (антипирина).
Усиливает токсическое действие пития из-за снижения клиренса. Ускоряет метаболизм и выведение карбеноксолона. Карбеноксолон способствует задержке натрия спиронолактоном.
Глюкокортикостероидные препараты и диуретики (производные бензотиадиазина, фуросемид. этакриновая кислота) усиливают и ускоряют диуретический и натр диуретический эффекты.
Усиливает действие диуретических и гипотензивных лекарственных средств.
Нестероидные противовоспалительные препараты снижают диуретический и натрийуретический эффекты, увеличивается риск развития гиперкалиемии.
Глюкокортикостероидные препараты усиливают диуретический и натрийуретический эффект при гипоальбуминемии и/или гипонатриемии.
Возрастает риск развития гиперкалиемии при приеме с препаратами калия, калиевыми добавими и калийсберегающими диуретиками, ингибиторами ангиотензинконвертирующего энзима (ацидоз), антагонистэмиангиогензина П, блокаторами альдостерона, индометацина, циклоспорина.
Салицилаты, индометацин снижают диуретический эффект.
Хлорид аммония, колестирамин способствуют развитию гиперкалиемического метаболического ацидоза.
Флудрокортизон вызывает парадоксальное усиление канальцевой секреции калия. Снижает эффект митотана. Усиливает эффект трипторелина, бузерелина, гонадорелина.
Особенности применения
Возможно временное повышение уровня азота мочевины в сыворотке крови, особенно при сниженной функции почек и гиперкалиемии. Возможен обратимый гиперхлоремический метаболический ацидоз. При болезнях почек и печени, а также в пожилом возрасте необходим регулярный контроль электролитов сыворотки крови и функции почек.
Препарат затрудняет определение дигоксина, кортизола и адреналина в крови. Несмотря на отсутствие прямого воздействия на углеводный обмен, наличие сахарного диабета, особенно с диабетической нефропатией, требует особой осторожности из-за возможности развития гиперкалиемии.
При лечении нестероидными противовоспалительными препаратами следует контролировать функцию почек и уровень электролитов в крови. Следует избегать пищи, богатой калием.
Во время лечения употребление алкоголя противопоказано.
Влияние препарата на способность управлять автомобилем и механизмами, работа на которых связана с повышенным риском травматизма.
В начальном периоде печения запрещается управлять автомобилем и заниматься видами деятельности, требующими повышенной концентрации внимания и быстроты психомоторных реакций. Длительность ограничений устанавливается в индивидуальном порядке.
Форма выпуска
Таблетки по 25 мг. По 10 или 20 таблеток в контурную ячейковую упаковку из пленки поливинилхлоридной и фольги алюминиевой печатной лакированной. По 2 контурных ячейковых упаковки с инструкцией по применению в пачку из картона.
Условия хранения
Список Б. В сухом, защищенном от света месте, при температуре не выше 25°С. Хранить в недоступном для детей месте
Срок годности
З года. Не использовать позже даты, указанной на упаковке.
.gif)