Что может болеть в эпигастральной области живота
Почему болит в эпигастральной области (под ложечкой)? Возможные причины
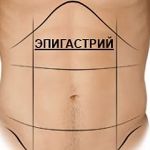
Боль под ложечкой – это где?
Для начала определимся с местоположением. Неприятное тянущее ощущение или боль возникает прямо под ребрами, в верхней части живота. Эта зона называется эпигастральной, или надчеревьем. Вы легко ее сможете нащупать, если дотронетесь до центра живота чуть ниже места, где смыкаются ребра.
Прочие симптомы могут включать изжогу, вздутие живота и газообразование. Впрочем, боль под ложечкой не всегда причина для беспокойства, особенно если она возникает сразу после еды.
Важно уметь отличать неприятное чувство и боль после чего-то безобидного (например, переедания или непереносимости лактозы), и боль, которая возникает в эпигастральной области из-за основного заболевания.
Причины болей в эпигастрии
Итак, здесь мы разберем как болезни, вызывающие боль под ложечкой, так и сопутствующие состояния, о которых не следует беспокоиться.
Кислотный рефлюкс
Происходит, когда часть желудочной кислоты вместе с пищей по каким-либо причинам забрасывается обратно в пищевод. Типичным признаком как раз будет боль в эпигастрии, жжение в грудной клетке и неприятный привкус во рту (изжога).
Разовые случаи не представляют беспокойства. Скорее всего дело в слишком обильной еде. Однако, если кислотный рефлюкс повторяется регулярно, он может развиться в гастроэзофагеальную рефлюксную болезнь (ГЭРБ). Вот именно это состояние требует обследования и лечения.
Несварение желудка (диспепсия)
Так называют несколько связанных симптомов, которое возникают, когда ваш желудок отказывается переваривать пищу. Причины могут быть самыми разными от банальной несочетаемости продуктов и переедания до нервного расстройства.
Наиболее распространенный симптом диспепсии – это боль в эпигастральной области и чувство жжения в груди сразу после еды. Обычно они усиливаются, когда вы ложитесь или наклоняетесь, поскольку кислота начинает двигаться вверх по пищеводу.
Чувство пресыщенности, даже если вы съели немного;
Скопление газа в кишечнике.
Непереносимость лактозы (гиполактазия)
Довольно типичная реакция, при которой организм испытывает трудности с перевариванием молочных продуктов. Все они содержат дисахарид, называемый лактозой. У пациентов с гиполактазией по каким-то причинам не вырабатывается достаточное количество фермента (лактазы), который отвечает за расщепление лактозы.
Типичные симптомы гиполактазии:
Сосущее ощущение и боль в эпигастральной области;
Алкоголь
Алкоголь в умеренных количествах обычно не вызывает болей в эпигастральной области. Однако более пяти-шести порций в день на протяжении нескольких недель закономерно закончатся раздражением желудка, изжогой и ухудшат работу поджелудочной железы.
Собственно говоря, алкоголь – главная причина таких болезней как:
Гастрит. Воспаление желудка с дистрофическими изменениями и отмиранием клеток слизистой;
Панкреатит. Воспаление и постепенная атрофия поджелудочной железы;
Хронические заболевания печени (Алкогольный гепатит, цирроз).
Все эти состояния могут вызывать эпигастральные боли, которые могут варьироваться от тупых и ноющих до острых.
Переедание
Ещё одна банальная и очевидная причина болей под ложечкой – слишком большое количество пищи за один раз, особенно если это мясо. Набитый желудок растягивается и начинает давить на ближайшие органы, отчего появляются боли и неприятное сосущее чувство в верхней части живота. Это также может затруднить дыхание и привести к кислотному рефлюксу.
Грыжа пищеводного отверстия диафрагмы
Возникает, когда верхние отделы желудка перемещаются в грудную полость. Грыжа не всегда вызывает боль или дискомфорт. Чаще всего возникают:
Чувство жжения в груди;
Раздражение или боль в горле;
Эзофагит
Эзофагитом называют воспаление слизистой оболочки пищевода. Его вызывают частые забросы желудочного сока, аллергические реакции или длительный прием лекарств. Как правило, протекает на фоне ГЭРБ и прочих болезней желудка. Часто встречается у хронических алкоголиков из-за ожогов от этилового спирта. Если не лечить, со временем эзофагит приводит к формированию рубцовой ткани на пищеводе.
Типичные симптомы эзофагита:
Давление и ноющая боль в эпигастральной области из-за того, что эзофагит, как правило, образуется в нижней части пищевода;
Кислый привкус во рту;
Кашель, осиплость голоса;
Трудности, боль при глотании.
Гастрит
Воспаление слизистой – на этот раз желудка. Может возникать из-за некачественного питания, алкоголя, бактериальной инфекции (преимущественно Helicobacter Pylori) и нарушений работы иммунитета. Бывает острым, сопровождаясь сильными режущими болями в эпигастрии, или хроническим (функциональная диспепсия) с периодическими обострениями.
Язвенная болезнь желудка
Осложнением гастрита является язвенная болезнь желудка и 12-перстной кишки. К этому моменту эпителий настолько истончается, что содержимое желудка начинает повреждать его стенки.
Причиной язвы желудка могут быть бактериальная инфекция, слишком частый прием лекарств (например, аспирина), алкоголизм.
Так или иначе острые боли в эпигастральной области считаются основным симптомом язвы. Обычно возникают на голодный желудок. Прочие признаки:
Тошнота и рвота после еды;
Чувство переполненности желудка;
Снижение массы тела;
Кислая отрыжка и изжога.
В запущенных случаях язва сопровождается внутренним кровотечением со всеми присущими ей признаками: бледностью, слабостью, одышкой.
Пищевод Барретта
Характеризуется метаплазией – то есть замещением плоских клеток эпителия, характерных для пищевода, цилиндрическими – которые более характерны для кишечника. Пищевод Барретта крайне серьезное состояние, которое считается фактором риска для рака пищевода. Прочие факторы: курение, употребление алкоголя, ожирение, ГЭРБ.
У пищевода Барретта нет характерных симптомов. Если первопричиной является ГЭРБ, то могут возникнуть:
Боль в горле и охриплость голоса;
Кислый привкус во рту;
Трудности с глотанием.
Воспаление желчного пузыря или желчнокаменная болезнь
Боли в эпигастральной области могут быть совсем не связаны с желудком или поджелудочной. Причина может крыться в желчном пузыре – его воспаление (холецистит) может провоцировать боли в правой стороне живота разной интенсивности, которые могут отдавать в эпигастрий.
Боль в верхней части живота ( Боль в эпигастрии )
Боль в верхней части живота (эпигастрии) развивается при многих заболеваниях ЖКТ: кишечных инфекциях, гастритах и язвенной болезни, патологиях органов панкреатобилиарной зоны. Выделяют внеабдоминальные причины, к которым относят нижнедолевую пневмонию, межреберную невралгию, поражения брюшной аорты и ее ветвей. С диагностической целью проводится комплекс инструментальных исследований (УЗИ, рентгенография и КТ, эндоскопия) в сочетании с анализами и функциональными методами. Чтобы купировать боль, применяют анальгетики, спазмолитики и антисекреторные препараты. Дальнейшую схему лечения подбирают с учетом основной патологии.
Причины боли в эпигастрии
Функциональная диспепсия
Боль в эпигастрии провоцируется погрешностями в рационе, злоупотреблением фастфудом и едой всухомятку. Неприятные симптомы обычно беспокоят при стрессах, во время путешествий и смены часовых поясов. Боли ноющие или тянущие, имеют умеренную интенсивность. Реже пациенты сообщают об острых колющих ощущениях в верхней части живота. Подобные проявления наблюдаются периодически под действием предрасполагающих факторов.
Одновременно с болевым синдромом нарастают чувство тяжести и переполнения в эпигастрии, тошнота, изжога. Характерна отрыжка воздухом, которая развивается вследствие аэрофагии. При функциональных расстройствах желудка симптомы со стороны ЖКТ сопровождаются нарушениями вегетативной нервной системы. Характерна бледность и похолодание конечностей, повышенная потливость, учащение пульса.
Гастрит
Для гастрита с повышенной кислотностью характерны резкие боли в верхней части живота, которые усиливаются спустя 20-30 минут после приема пищи, длятся несколько часов. При гастрите с пониженной кислотностью наблюдается постоянная тупая или ноющая боль, не связанная с приемом пищи. По окончании еды больные жалуются на тяжесть в эпигастрии, тошноту, отрыжку.
При острой форме гастрита либо обострении хронического процесса боли появляются резко на фоне погрешностей в диете, приема алкоголя. Болевой синдром бывает очень сильным, напоминающим «острый живот». Для хронического гастрита характерны периодические умеренные боли, сопровождающиеся изменениями стула, отрыжкой, изжогой. Из-за нарушения всасывания железа возникает бледность кожных покровов, слабость, головокружение.
Язвенная болезнь
Язва желудка проявляется сильной болью в подложечной части, которая появляется сразу после употребления пищи, сопровождается тошнотой, изжогой. Для облечения неприятных ощущений пациенты вызывают рвоту. При осложнении язвенной болезни — перфорации язвы — внезапно чувствуется «кинжальная боль» в верхней части живота. Человек лежит неподвижно, подтянув ноги к животу, поскольку при движениях болевой синдром усиливается.
Пилоростеноз
В компенсированной стадии возникают тупые и распирающие боли в эпигастрии после обильного приема пищи, сочетающиеся с чувством тяжести в желудке, отрыжкой. При декомпенсации пилоростеноза отмечаются постоянные сильные боли в верхней части живота, усугубляющиеся по завершении питания. Открывается рвота продуктами, съеденными накануне, после чего самочувствие ненадолго улучшается.
Панкреатит
При остром течении панкреатита боль локализована в эпигастральной части и левом подреберье, носит опоясывающий характер. Неприятные ощущения усиливаются при лежании на спине. Появление болевого приступа типично для обильных застолий с алкоголем. Боль сочетается с многократной рвотой, не приносящей больному облегчения. Возможно повышение температуры тела, незначительная желтушность склер.
Для хронического панкреатита характерен дискомфорт в верхней части живота, изредка иррадиация болей в область сердца. При соблюдении диеты болезненность беспокоит редко, она умеренно выражена и непродолжительна. Панкреатит протекает с внешнесекреторной недостаточностью поджелудочной железы, поэтому болевой синдром сопровождается стеатореей, лиентереей, метеоризмом.
Холецистит
При воспалении желчного пузыря боли локализованы в верхней части живота и правом подреберье. Характерна связь симптоматики с употреблением жирной пищи. При хроническом холецистите боли в эпигастрии имеют ноющий характер, им сопутствуют тяжесть в животе и изменения стула. Для острого холецистита характерна резкая приступообразная боль в верхней части брюшной полости. Клиническая картина дополняется рвотой с желчью, желтушностью кожи и слизистых.
Грыжи
Диафрагмальная грыжа проявляется сильными болями в загрудинной области и эпигастрии, вызванными сдавлением желудка в грыжевом мешке. Симптом провоцируется физической нагрузкой, продолжительным кашлем, рвотой. Усиление болей происходит при наклонах туловища вперед, натуживании. Помимо болевого синдрома беспокоит постоянная изжога, которая усугубляется после еды и в положении лежа. При больших диафрагмальных грыжах наблюдается одышка.
Более редкая причина болей в эпигастрии — грыжа верхней части белой линии живота. Характерны постоянные ноющие ощущения вверху брюшной полости, не имеющие четкой локализации. Симптоматика усугубляется при физических нагрузках, натуживании. Типичный симптом этой патологии — появление резких болей при попытке поднять ноги лежа на спине. Изредка посередине эпигастральной области можно прощупать выпячивание мягкоэластической консистенции.
Кишечная инфекция
Боли в эпигастрии характерны для пищевых отравлений, которые протекают с синдромом гастрита или гастроэнтерита. Зачастую они вызваны ротавирусами, энтеровирусами, стафилококками. Симптоматика проявляется в промежутке от нескольких часов до 1-2 дней после поедания пищи сомнительного качества. Внезапно возникают сильные рези в полости живота с тошнотой и многократной рвотой. Затем присоединяется водянистая диарея.
Новообразования
При доброкачественных образованиях (полипах) развиваются периодические тупые боли в верхней части живота, не связанные с едой или действием других внешних факторов. Для рака желудка характерна постоянная нарастающая боль в эпигастрии, которая не снимается обычными анальгетиками и спазмолитиками. Кроме болевого синдрома отмечается ухудшение аппетита и изменение вкусовых пристрастий, как следствие, больные стремительно худеют.
Поражение органов дыхания
Болезненность в верхней части живота бывает при нижнедолевой крупозной пневмонии, сухом и экссудативном плеврите. Иррадиация болевых ощущений определяется близостью расположения органов грудной и брюшной полости, их общей иннервацией. Боли тупого или ноющего характера, усиливаются при глубоких вдохах, кашле, поворотах туловища. Симптом сочетается с высокой лихорадкой, одышкой, отставанием половины грудной клетки при дыхании.
Инфаркт миокарда
Сильные эпигастральные боли встречаются при абдоминальной форме инфаркта миокарда. Болевой синдром развивается внезапно, часто ему предшествует эмоциональное потрясение. Болям сопутствует резкая слабость. Кожа становится бледной и покрывается холодным потом. Болевые ощущения бывают настолько сильными, что пациент находится в предобморочном состоянии.
Межреберная невралгия
При поражении на уровне нижних ребер возможна иррадиация болей в эпигастральную зону. Ощущения резкие и стреляющие, локализованы с одной стороны. Они возникают при неудобном положении тела, после наклонов или поворотов туловища, при длительном пребывании в одной позе. Боль усиливается при ощупывании межреберных промежутков, попытке наклониться в противоположную сторону.
Осложнения фармакотерапии
Типичная ятрогенная причина боли в верхней части живота — НПВП-гастропатия. Для заболевания характерен периодический дискомфорт в эпигастрии, который усиливается ночью и на голодный желудок. Наблюдается снижение аппетита, тошнота, метеоризм. Около 40-50% гастропатий протекает бессимптомно и манифестирует резкой болью в проекции желудка при развитии осложнений — прободной язвы, желудочно-кишечного кровотечения.
Редкие причины
Диагностика
При физикальном исследовании врач определяет зоны гиперестезии, проводит поверхностную и глубокую пальпацию эпигастральной зоны. Многообразие причин болей в верхней части живота требует от гастроэнтеролога применения целого комплекса лабораторно-инструментальных методов. Наиболее информативными для диагностики являются следующие исследования:
При резких болях, напоминающих симптоматику «острого живота», больного обязательно осматривает хирург. При подозрении на внеабдоминальные процессы назначаются консультации профильных специалистов: кардиолога, пульмонолога, невролога. Пациенты с предположительно психогенными причинами болевого синдрома в эпигастрии должны быть осмотрены психиатром.
Лечение
Помощь до постановки диагноза
При внезапном появлении болей в эпигастрии не следует принимать обезболивающие до визита к врачу, чтобы не смазать клиническую картину. Если диагностировано хроническое заболевание ЖКТ, для уменьшения болей необходимо придерживаться рекомендаций по диетическому питанию, избегать провоцирующих факторов. При пищевом отравлении нужно промыть желудок, использовать сорбенты.
Консервативная терапия
Лечение начинают с немедикаментозных мероприятий: диетотерапии, нормализации режима дня и отказа от вредных привычек, ликвидации факторов риска основного заболевания. Лекарственные препараты подбираются только после полноценной диагностики и выявления первопричины болевого синдрома. Основные группы медикаментов, которые назначаются при болях в верхних отделах живота:
Хирургическое лечение
Осложненные формы язвенной болезни, объемные новообразования требуют оперативного лечения — резекции желудка с наложением анастомоза, гастрэктомии. При язвенном дефекте удаление части органа сочетают с селективной проксимальной ваготомией, что резко снижает частоту рецидивов. При остром калькулезном холецистите назначается холецистэктомия. При грыжах проводится герниопластика собственными тканями или аллотрансплантатом.
Боль в эпигастрии, с чем связано недомогание, как его лечить
Боль в эпигастрии (в верхней части живота) — симптом, который часто возникает при заболеваниях и расстройствах желудочно-кишечного тракта. Болевой синдром может иметь разный характер. При наличии постоянной ноющей боли в эпигастральной области необходимо пройти диагностирование в поликлинике.
Причины болей в эпигастральной области
Среди патологических причин возникновения болевого ощущения в эпигастрии выделяют:
Различные воспалительные заболевания на начальном этапе могут проявляться легкой болью. Возникновение глубокого поражения слизистой желудка или кишечника приводит к усилению болевого синдрома. По характеру боли можно определить степень выраженности и опасность болезни.
Гастрит
Гастрит представляет собой воспалительное заболевание слизистой желудка. Патология возникает из-за неправильного питания, повышенной или пониженной желудочной кислотности или поражения бактерией под название Хеликобактер Пилори. Для лечения гастрита требуется устранить все возможные провоцирующие факторы и скорректировать рацион.
Среди симптомов выделяют боль в эпигастрии после еды, изжогу, усталость, тошноту. Гастрит считается наиболее распространенной болезнью ЖКТ. При подозрениях на патологию пищеварительной системы в 8 случаях из 10 диагностируется гастрит. При отсутствии лечения заболевание осложняется (возникают эрозии и язвы).
Язва желудка
Язва желудка — глубокое воспалительное поражение слизистой. Среди причин возникновения выделяют:
Для язвы характерно возникновение выраженной боли в эпигастрии через 1-2 часа после приема пищи. Также патология сопровождается кислой рвотой, после которой боль становится менее заметной.
Язва всегда заживает с образованием рубца. Лечение включает в себя прием гастропротекторов и препаратов, воздействующих на причину появления язвенной болезни. До того, как произойдет рубцевание язвенного дефекта, потребуется соблюдать строгую диету.
Обструкция желудочно-кишечного тракта
Обструкция (непроходимость) ЖКТ — синдром, при котором возникает частичная или полная невозможность прохождения содержимого кишечника. Непроходимость возникает из-за механического блокирования или функционального нарушения моторики кишки.
Приводить к обструкции может спаечный процесс, грыжа передней части брюшины, заворот кишки на фоне переедания после длительного голодания, получение травмы. Сильная обструкция сопровождается возникновением острой боли в области эпигастрия, вздутием живота, задержкой стула и газов.
Для устранения механической непроходимости проводится хирургическое вмешательство. Перед началом лечения обязательно требуется провести дифференциальную диагностику.
Бульбит
Бульбит представляет собой воспалительную патологию начального сегмента двенадцатиперстной кишки. По мере развития воспаления возникает боль в эпигастральной области, сопровождающаяся тошнотой и рвотой с желчью.
Причиной развития бульбита становится хеликобактерная инфекция, повышенная кислотность желудочного сока или неправильный рацион питания.
Стеноз пищевода
Стеноз пищевода — болезнь, при которой уменьшается просвет пищевода. Из-за уменьшения отверстия пищевода человек начинает испытывать сильный дискомфорт. Среди симптомов патологии выделяют:
Выраженность проявлений зависит от степени сужения пищевода. Стеноз может быть врожденным или приобретенным. Среди факторов, которые приводят к уменьшению просвета, выделяют механические травмы, развитие опухолей и рубцевание ткани. Лечение заболевания осуществляется посредством проведения операции.
Грыжа пищеводного отверстия диафрагмы
Грыжа пищеводного отверстия диафрагмы — аномальное выпячивание части желудка в сторону пищеводного отверстия. Причина развития грыжи неизвестна. Среди факторов, которые увеличивают вероятность появления заболевания, выделяют курение, пожилой возраст и наличие лишнего веса.
Грыжа проявляется возникновением рефлюкса (забрасывание содержимого желудка в пищевод), болью в груди или эпигастрии и пищевыми расстройствами. В некоторых случаях болезнь протекает бессимптомно.
Острый панкреатит
Панкреатит — воспаление поджелудочной железы. Хронический панкреатит широко распространен и встречается достаточно часто. Острый панкреатит может развиваться как осложнение хронического воспаления. Также его появление провоцирует употребление алкоголя или гиперстимуляция экзокринной функции поджелудочной.
При остром панкреатите возникает сильная боль в эпигастрии, тошнота, рвота и вздутие живота. Из-за отсутствия четкой картины протекания болезни требуется проводить детальное обследование.
Для лечения острого панкреатита используется временное голодание, дезинтоксикация и прием медикаментов. Терапия болезни проводится в стационарных условиях. При крайне тяжелом протекании проводится операция, в ходе которой выполняется резекция поджелудочной.
Аппендицит
Аппендицит — воспаление червеобразного отростка (аппендикса) слепой кишки, которое практически всегда протекает остро. Для аппендицита характерно возникновение сильной боли в эпигастрии, тошноты и повышения температуры до значения 38-19 градусов. Через несколько часов боль перемещается в правое подреберье.
Острый аппендицит требует проведения операции, в ходе которой аппендикс удаляется. Если патология диагностирована на раннем этапе удается провести вмешательство малоинвазивным путем посредством лапароскопии.
Криптоспоридиоз
Криптоспоридиоз — паразитарное заболевание, которое возникает из-за поражения криптоспоридами. Паразит проникает в организм человека вместе с зараженной водой или пищей. После заражения инкубационный период составляет около 1 недели.
Криптоспоридиоз начинается с диареи. Также симптомами данного паразитарного заболевания считается боль в эпигастрии, тошнота, рвота и повышение температуры.
У человека с нормальной иммунной функцией симптомы сохраняются в течение 1-2 недель, после чего наступает улучшение состояния. Для лечения патологии применяются противопаразитарные препараты.
Вторичный перитонит
Перитонит — крайне опасная патология, в ходе которой в стерильную брюшину попадет содержимое желудка или кишечника. Вторичный перитонит развивается как осложнение некоторых заболеваний пищеварительной системы, для которых характерна перфорация ткани.
Лечение перитонита исключительно оперативное. Если операция не будет проведена вовремя, то заболевание приведет к летальному исходу.
Диагностика боли в эпигастральной области
Боль в эпигастрии является неуникальным симптомом, по наличию которого невозможно поставить диагноз. Требуется проводить глубокое обследование с использованием следующих методов:
При помощи проведения ФГДС удается тщательно осмотреть желудок и 12-перстную кишку при помощи эндоскопа. Анализ крови дает общее представление о состоянии организма. При выявлении гастрита или язвенной болезни дополнительно назначается дыхательный тест для определения присутствия бактерий Хеликобактер.
Для постановки точного диагноза важно использовать методы инструментального, аппаратного и лабораторного диагностирования. Если человек поступил в стационар с острой болью используется дифференциальная диагностика. В первую очередь исключаются наиболее опасные патологии.
Серьезные и угрожающие жизни ситуации
Некоторые заболевания могут приводить к возникновению серьезной угрозы для жизни человека. Наиболее опасными патологиями ЖКТ считаются аппендицит и язва желудка или кишечника. Аппендицит при отсутствии оперативного лечения приводит к разрыву аппендикса и попаданию инфекции в брюшной полость.
Язва может осложняться кровотечением. При длительном протекании существенно возрастает риск прободения (появление сквозного отверстия в кишечнике или желудке). При прободении развивается вторичный перитонит. Летальность при прободной язве даже при проведении своевременного лечения составляет около 7%.
Медицинская помощь, к какому врачу обратиться
Если человек начал стал сталкиваться с дискомфортом и легкой болью в эпигастрии, то ему нужно записаться на прием к врачу. Вначале потребуется обратиться к терапевту. После этого посетить гастроэнтеролога. После проведения диагностики удастся установить причину недомогания.
Если боль нестерпимая, то необходимо вызывать бригаду скорой помощи. Острое болевое ощущение в эпигастральной области — повод для госпитализации человека в больницу. В условиях стационара подбирается необходимая схема лечения. По возможности проводится консервативное лечение при помощи медикаментов.
Какие медикаменты могут использоваться
Конкретные лекарства могут быть назначены только после определения вида и характера протекания болезни. Среди классов лекарств, которые чаще всего используются при лечении патологий ЖКТ, выделяют:
Дозировка и продолжительность использования лекарственного средства определяется врачом. До постановки диагноза запрещается использовать обезболивающие и спазмолитические препараты, так как это может усложнить диагностирование.
Средства народной медицины
Если после обследования диагностирован неосложненный гастрит, бульбит или дуоденит, то возможно проведение лечения народными средствами. Предпочтительными являются лечебные травы, которые снимают воспаление и помогают бороться с инфекцией. Можно воспользоваться следующими рецептами:
Перед использованием рецептов народной медицины требуется проконсультироваться с врачом. При терапии болезней желудочно-кишечного тракта необходимо правильно совмещать народные и аптечные средства.
Диета при болезнях ЖКТ
Если боль в эпигастрии связана с патологией ЖКТ, потребуется использовать щадящую диету. Главными принципами правильного питания являются:
Предпочтение рекомендуется отдать жидким блюдам. Основой рациона могут выступать различные каши и супы. Также очень важно на протяжении всей терапии не употреблять алкогольные напитки.
Профилактика боли
Чтобы не допустить появления боли в эпигастрии, нужно придерживаться общей профилактики. Потребуется выполнять следующие действия:
Профилактика должна включать в себя регулярное посещение стационара для проведения профилактических обследований. Таким образом удается обнаруживать заболевания на раннем этапе развития и проводить более эффективное лечение.
Боль в эпигастрии — повод для полного обследования желудочно-кишечного и пищеварительного тракта. Чтобы не столкнуться с проблемами в будущем, не стоит игнорировать данное проявление.





-150x95.jpg)
-150x95.jpg)


