Что может болеть в пищеводе
О чем говорит такой симптом как спазм пищевода
Пищевод — представляет собой полую трубку, состоящую из мышечной ткани. Основная функция этого органа — перемещение пищи из глотки в желудок. Когда пищевод здоровый, мышечная ткань сокращается и постепенно перемещает пищу. Человек не испытывает неприятных ощущения, этот процесс безболезненный.
Если плавные, волнообразные движения становятся резкими и судорожными, возникает боль, спазм и, как следствие, панический страх. В этом случае обязательно надо выяснить причину, вызывающую это состояние, потому что причиной может быть серьезная болезнь.
Симптомы и причины спазмов
Спазм пищевода — болезненные ощущения
Спазм — неконтролируемое и болезненное сжатие трубки пищевода в разных отделах, при котором пища останавливает свое движение по пищеводу.
Симптомы, сопровождающие спазм:
Симптомы, сначала появляются редко, эпизодично, со временем учащаясь, и не только во время приема пищи или воды. Симптомами спазмов бывают: боль, сильная и острая, либо ощущается комок в области, тяжесть и сдавленность, затрудненность при глотании, даже если пища жидкая.
Причины спазмов
Спазмы могут возникнуть от хронического недосыпания, переутомляемости, если человек продолжительное время находится в состоянии стресса, паники или депрессии.
При попадании инородного тела в пищевод, при употреблении очень холодной, горячей пищи, сухой или жесткой пищи в пищеводе могут возникнуть микротравмы, провоцирующие впоследствии появление спазмов.
Причинами спазмов нередко становится интоксикация, инфекционные заболевания — грипп, скарлатина, корь и другие.
Заболевания пищеварительной системы: желчнокаменная болезнь, язва желудка и двенадцатиперстной кишки и воспалительные процессы в пищеводе и близлежащих органах.
Заболевания нервной системы и межреберная невралгия, также патология, при которой содержимое желудка забрасывается обратно в пищевод.
Чаще всего спазмы возникают на входе или выходе трубки, так как в этих местах находится скопление нервных окончаний, где и происходят в первую очередь сбои.
Сегментарный спазм
Спазм пищевода — ощущение сдавленности
Если спазмы появляются на некоторых участках полости и интенсивность их высока, это сегментарный спазм, его симптомы:
При кардиологическом спазме пищеводная трубка расширена по всей длине одинаково, при этом кардиальный сегмент сужен.
Кардиоспазм может быть вызван различными заболеваниями органов, находящихся вблизи пищевода — плеврит, аневризма аорты.
Вторая причина — инфекционные болезни (полиомиелит, дифтерия и другие), которые привели к нарушениям центральной нервной системы.
Проблемы с пищеводом могут возникнуть вследствие язвенной болезни желудка или пищевода, травм, новообразований, в том числе злокачественных, отравление алкоголем, химическими веществами и от курения.
Спазмы могут быть вызваны остеохондрозом шейного отдела позвоночника при ущемлении нервных окончаний. Симптомы при остеохондрозе очень похожи по признакам на ряд других заболеваний, поэтому требует тщательной диагностики.
Спазмы при беременности
Спазмы при беременности возникают не только из-за каких-либо патологий, но и как следствие гормональных изменений в организме женщины:
В этот период увеличивается выработка гормона прогестерона, мышцы стенок пищевода расслабляются, тонус мускулатуры сфинктеров пищевода расслабляется и желудочный сок попадает в его полость.
Диффузный спазм
Ощущение кома в горле
Непроизвольно сокращаются мышцы, расположенные по всей длине пищевод, нижний сфинктер при этом сохраняет нормальный тонус.
Симптомы ярко выражены — сильная боль за грудиной и в области соединения пищевода и желудка, боль может доходить до нижней челюсти и отдавать в плечо. Возникает независимо от приема пищи.
Трудно глотать жидкую пищу и пить воду, после окончания мышечная спазма появляется неприятная отрыжка; приступ длится до трех часов.
На нервной почве происходит судорожное сокращение мускулатуры пищевода, его провоцирует депрессия, нарушение сна, стрессы и депрессии.
При неврологических проблемах спазм возникает независимо от приема пищи. Для спазма характерны сильные боли в области груди, их можно спутать с сердечными, сопровождается ощущением удушья.
При неврозах и панических страхах появляется чувство комка в горле, слюну трудно глотать, у человека возникают позывы к рвоте. Боль бывает слабой, иногда острой, с чувством жжения. Спазмы продолжаются от нескольких минут до 3-4 часов.
Помощь при спазмах
Диагностика и лечение
Горячая и холодная пища — причина спазма
При диагностировании спазма пищевода сначала исключают такую причину, как попадание инородно тела. Основные методы диагностики:
1. Рентгенография.
2. Эзофагеальная манометрия.
3. Эндоскопия.
Для снятия тошноты и рвотных позывов назначаются Церукал, Дротаверин. Важно понизить уровень кислотности желудочного сока, чтобы защитить стенки пищевода.
Для этих целей использут Омепразол, Креон. Для защиты желудка и пищевода помогает Альмагель, Гастал.
Если выявлена патология, назначают медикаментозное лечение.
Массаж и физиотерапия
Кроме лекарственных средств лечения спазмов применяют физиотерапию, которая расслабляет мышечную ткань:
Делают также специальный массаж и комплекс дыхательных упражнений.Спазм пищевода ухудшает жизнь человека, он испытывает неприятные ощущения, тошноту, боль, комок в горле. Лечение не всегда полностью избавляет от причин возникновения спазм.
Прогноз зависит от многих факторов: какое заболевание вызывает спазмы, степень тяжести, возраста пациента, сколько времени больной не обращался к врачу. То есть факторов, которые могут осложнить лечение, много.
Для профилактики появления спазмов следует лечить фоновые заболевания, выявленные при диагностике.
Если человек страдает от спазмов пищевода, ему надо знать полезные привычки, которые снизят частоту спазмов или тяжесть приступов: следует выработать правильную осанку, чтобы трубка пищевода не изменила своего анатомического строения, по этой же причине не надо спать на высоких подушках, правильно питаться и нормализовать свой вес.
Для профилактики спазмов надо отказаться от вредных привычек, пить больше воды, соблюдать диету — пить больше воды, не есть очень холодную или горячую пищу, содержащую грубую клетчатку, не переедать.
Запрещен алкоголь и курение, газированные напитки и большое количество кофе, острые блюда, жирные и маринованные блюда
Нельзя поднимать тяжести, делать резкие наклоны. Врачи рекомендуют своим пациентам, страдающим спазмами пищевода, быть физически активными: заниматься физкультурой, совершать длительные прогулки на свежем воздухе, заниматься плаванием.
Пищеводные боли: умеем ли мы их распознавать?
Заболевания пищевода наиболее часто сопровождаются такими субъективными симптомами, как изжога, дисфагия и ретростернальная боль.
Если боли оказываются единственным симптомом, то они часто представляют большую диагностическую проблему, поскольку боли в грудной клетке могут возникать при различных заболеваниях сердечно-сосудистой системы, средостения, органов дыхания, пищеварения, ребер, грудины и др. Поэтому очень важно знать особенности пищеводных болей, механизм их возникновения и уметь проводить дифференциальный диагноз с болями другого происхождения, в первую очередь с грудной жабой.
Механизм возникновения болей при различных заболеваниях пищевода неодинаков:
1. Нарушение моторики пищевода: дискинезия пищевода, ахалазия кардии.
2. Пептическая агрессия желудочного и дуоденального содержимого при ГЭР.
3. Растяжение стенок пищевода при ГЭР.
4. Поражение слизистой оболочки пищевода (эзофагит, язвы, эрозии).
5. Нарушение трансэзофагеального пассажа при ахалазии кардии и стенозах пищевода различного генеза.
6. Аэрофагия.
7. Прорастание серозной оболочки пищевода при злокачественных новообразованиях.
Основную роль в происхождении болей играют нарушения моторики пишевода. Дискинезии пищевода, особенно его диффузный спазм, гипертензия нижнего пищеводного сфинктера, непропульсивные хаотические сокращения нижней трети пищевода, так называемый «пищевод Щелкунчика» могут сопровождаться появлением выраженных болей спастического характера.
Аналогичный механизм обусловливает возникновение болевого синдрома при ахалазии кардии: препятствие в виде нераскрывающегося кардиального сфинктера по пути продвижения пищевого комка вызывает усиленное сокращение пищевода, сопровождающееся появлением боли [2, 4].
Таблица 1. Зависимость характера болей от механизма возникновения
Характер боли
Заболевания
Ахалазия кардии
Грыжа пищеводного отверстия диафрагмы
ГЭРБ
Дивертикулиты
Опухоли пищевода
Язва пищевода
Спастические боли при дискинезии пищевода носят приступообразный характер. Они могут быть жгучими, давящими, раздирающими, локализуются за грудиной, иногда иррадируют в шею, челюсть, спину, руки, особенно в левую, сопровождаются вегетативными проявлениями (ощущением жара, потливостью, дрожью в теле) [2, 3]. Эти боли появляются без четкой связи с приемом пищи, могут возникать и после еды, и ночью в покое, и при волнениях. Купируются они нитроглицерином, глотком воды, прокинетиками и анальгетиками.
Пищеводные боли могут быть постоянными, тупыми или жгучими. Подобные загрудинные боли наблюдаются при эзофагитах любой этиологии (пептических, герпетических, кандидозных), язвах пищевода, длительном застое в пищеводе при нарушении трансэзофагеального пассажа у больных ахалазией кардии, с опухолью или стриктурой пищевода, дивертикулитами.
Иногда при эзофагитах, язве пищевода боль возникает только во время глотания. Она называется одинофагией, зависит от характера пищи, усиливается при приеме кислой, острой пищи, очень горячей или очень холодной.
Своеобразная загрудинная боль, сочетающаяся с чувством распирания в эпигастрии и нехватки воздуха, наблюдается при аэрофагии. Эта боль проходит после отрыжки.
Пищеводные боли требуют тщательного обследования для выяснения характера поражения пищевода. Обследование включает тщательный расспрос больного с выяснением особенностей болей, их зависимости от характера пищи и других провоцирующих факторов, средств купирования болей и т. д.
Методы диагностики, применяемые для уточнения характера пищеводных болей:
1. Расспрос.
2. Осмотр.
3. Эзофагоскопия.
4. Рентгенологическое исследование пищевода.
5. Эзофагоманометрия.
6. 24-часовая рН-метрия.
7. Провокационные пробы.
8. Пробы с антисекреторными препаратами.
Объективные методы исследования по информативности значительно уступают расспросу, но полностью их игнорировать нельзя. Они позволяют выявить потерю массы тела, обезвоженность, увеличение шейных лимфоузлов, например при раке пищевода.
Однако ГЭР, как и другие нарушения моторики пищевода, не выявляется при эзофагоскопии: у 30-60% больных с выраженными симптомами ГЭР нет видимых изменений слизистой оболочки [5, 6]. В связи с этим не потеряло практическое значение рентгенологическое исследование пищевода. С его помощью изучают топографию и анатомию пищевода: по движению контрастного вещества оценивают пропульсивную способность, отмечают дискинетические изменения, ГЭР, наличие стриктур, язв и опухолей.
Рентгенологический метод дает возможность оценить состояние соседних органов и систем: кровообращения, дыхания, а также средостения, которые также могут быть источником болей в грудной клетке.
В оценке двигательных нарушений пищевода (наиболее частой причины загрудинных болей) большое значение имеет эзофагоманометрия, регистрирующая двигательную активность эзофагеальной мускулатуры. С помощью этого метода можно выявить ахалазию кардии, диффузный спазм пищевода, гипертензию нижнего пищеводного сфинктера. Однако считать их несомненной причиной болевого синдрома можно только в тех случаях, когда боли совпадают по времени с нарушением моторики, а это наблюдается только у 20% исследуемых пациентов [9].
Поскольку в происхождении пищеводных болей большое значение имеет ГЭР, их оценку облегчает суточное мониторирование рН в пищеводе, позволяющее определить число рефлюксов за сутки и время, в течение которого рН в пищеводе находится ниже 4.
При ГЭРБ число рефлюксов превышает 50 в сутки, а время низкого рН в пищеводе суммарно превышает 1 ч. Совпадение рефлюкса с возникновением боли может свидетельствовать о ее пищеводном происхождении. Если же при инструментальном исследовании не удается доказать пищеводный генез загрудинных болей, используются провокационные пробы.
Состояние ГЭР можно моделировать с помощью пробы Бернштейна. Перфузия пищевода через катетер 0,1 Н раствором HCl со скоростью 6-8 мл/мин может вызвать типичные загрудинные боли. Оценка этой пробы неоднозначна: от 10-27% положительных результатов [7, 9] до 80% [6].
К провокационной пробе относится и проба с раздуванием баллона. Баллон длиной 30 мм устанавливается на 10 см выше нижнего пищеводного сфинктера. Раздувание баллона воздухом вызывает боли. Проба положительна в 60% случаев.
Наиболее точным является метод одновременного суточного мониторирования рН и давления в пищеводе. По информативности он превосходит пробы и значительно физиологичнее их [11, 13].
При ГЭРБ характер болей можно уточнить пробами с антисекреторными препаратами. Среди них наиболее распространена омепразоловая проба. Назначение омепразола по 40 мг утром и 20 мг вечером в течение 7 дней приводит к купированию болей у большинства больных, если они имеют пищеводное происхождение.
Отсутствие признаков угрозы жизни больного при ретростернальной боли не исключает необходимости выяснения ее источника. Особенно большие затруднения возникают при дифференциальной диагностике пищеводных болей с грудной жабой.
Псевдокоронарные (ангиноподобные) боли при заболеваниях пищевода наблюдаются у 20-60% больных, что нередко приводит к ошибочному диагнозу. Коронарография, проводимая при загрудинных болях, в 30% случаев не выявляет изменений в коронарных артериях [1]. С другой стороны, у пожилых больных достаточно часто сочетаются ГЭРБ и ишемическая болезнь сердца (ИБС).
Так, при проспективном исследовании функционального состояния пищевода у больных с нормальными ангиограммами коронарных артерий и у пациентов с ИБС было выявлено появление загрудинных болей при ГЭР в обеих группах с одинаковой частотой [8].
Поскольку при ГЭР у больных с ИБС боли могут иметь двоякий характер, то есть и коронарный, и псевдокоронарный, важно уметь их различать. Сравнительная характеристика этих болей представлена в табл. 2. Их большое сходство по характеру, локализации, иррадиации объясняется одинаковой иннервацией сердца и пищевода.
Таблица 2. Сравнительная характеристика болей
| Болезни | Локализация, иррадиация болей | Характер болей | Продолжи- тельность | Провоцирующие факторы | Что купирует боли? | Сопутству- ющие симптомы |
| ИБС, стенокардия | За грудиной или в области сердца, иррадиирующая в шею, челюсть, спину, левую руку | Сжимающие, давящие, жгучие, ощущение тяжести | От 1-3 до 20 мин | Физическая и эмоциональная нагрузки, холод, обильная еда | Покой, нитро- глицерин | Страх, тревога, иногда одышка, тошнота |
| ГЭРБ, эзофагоспазм | Та же | Жгучие, могут быть сжимающими, раздирающими | Kолеблются в широких пределах | Обильная еда, кислая, острая пища, холодные напитки, горизонтальное положение тела, иногда физическая нагрузка, волнение | Изменение положения тела, антациды, иногда нитро- глицерин | Иногда отрыжка, дисфагия |
Различие болей следует искать в факторах, вызывающих и облегчающих боль, и в сопутствующих симптомах. Например, при патологии пищевода они зависят не только от объема съеденной пищи, но и от ее характера (острая, очень холодная или горячая). Они могут продолжаться дольше, чем приступ стенокардии, купироваться переменой положения тела, глотком воды, антацидами.
При стенокардии за счет висцеровисцеральных рефлексов могут наблюдаться отрыжка и тошнота, как и при пищеводных болях, но при ней отмечаются угнетенное психическое состояние (страх надвигающейся смерти), одышка, слабость, что нехарактерно для заболеваний пищевода.
Исключение выраженной коронарной патологии позволяет более тщательно обследовать пищевод.
Лапина Т.Л. Пищеводная боль // Медицинский вестник. – 2006. – № 32 (375). – 11 октября. – с. 16.
Пищеводная боль
Необходимо установить, обусловлена ли боль глотанием или нет. Боль при глотании носит название одинофагии. При отсутствии связи боли с глотанием ее называют спонтанной. Как на особенность одинофагии следует указать на возможное ее сочетание с дисфагией. Дисфагия, которая определяется как затруднение, препятствие или дискомфорт во время глотания (то есть при прохождении пищи через ротовую полость, глотку и пищевод) при утяжелении патологических изменений в пищеводе, действительно может перерасти в одинофагию или стать дополнительным симптомом при появлении болезненного глотания.
Мы наблюдали молодую женщину, которая обратилась в клинику с жалобами на интенсивную боль за грудиной при прохождении твердой и жидкой пищи (максимально выраженные болевые ощущения локализовались в средней трети грудины); ощущение затруднения при прохождении пищи в средней трети грудины и постоянную боль по ходу пищевода, особенно в средней трети грудины, которая была настолько выраженной, что для того чтобы ее облегчить, больная принимала вынужденное положение (ложилась на живот или в вертикальном положении наклоняла корпус вперед). Таким образом, в одном случае имело место сочетание одинофагии, дисфагии и пищеводной боли; не связанной с глотанием. Жалобы были обусловлены большой язвой, локализованной на задней стенке в средней трети пищевода, причиной формирования которой послужил прием пищевой добавки.
Таблица. Причины боли в грудной клетке
Установить истинную причину загрудинных болей не всегда просто. Так, по данным S.R. Achem (2005), в США в конце 80-х гг. прошлого века при проведении коронарографии до 30% обследованных не имели поражения венечных артерий сердца: при общем подсчете по всей стране ежегодно могли выявлять до 300 тыс. случаев некардиальных болей в грудной клетке. При анализе отечественных данных коронарографии 425 больных изменения коронарных сосудов не обнаружены в 9,4% случаев, а диагноз гастроэзофагеальной рефлюксной болезни установлен в 6,4%.
При эзофагоспазме боли интенсивные, локализованы в области грудины или высоко в эпигастральной области, иррадиируют по передней поверхности грудной клетки вверх до шеи, в нижнюю челюсть, плечи, возникают либо спонтанно, либо при проглатывании пищи или слюны, при нервно-психическом стрессе. При ахалазии кардии боль локализуется на уровне нижней трети грудины, возникает обычно после еды вследствие перерастяжения пищевода застойным содержимым. При гастроэзофагеальной рефлюксной болезни боли также локализованы за грудиной, могут быть давящими, жгучими, иррадиируют в спину, часто возникают в положении лежа и после еды, уменьшаются или проходят после приема антацидных или антисекреторных препаратов.
Чтобы установить пищеводную причину боли в грудной клетке, необходимо тщательно расспросить больного. Сочетание боли с другими пищеводными симптомами (изжогой, дисфагией) существенно помогает в интерпретации болевого синдрома. При типичной клинической картине гастроэзофагеальной рефлюксной болезни можно сразу же назначить ингибиторы протонной помпы, лечение которыми, скорее всего, приведет к исчезновению боли. При отсутствии подсказки в виде типичных пишеводных симптомов может потребоваться подробное инструментальное обследование.
Целесообразны рентгенологическое исследование грудной клетки (для исключения заболеваний легких) и ультразвуковое исследование органов брюшной полости (для исключения панкреатобилиарной патологии). Рентгенологическое исследование пищевода и желудка даст возможность установить диагноз эзофагоспазма, ахалазии кардии, опухоли, но для большинства случаев рефлюксной болезни будет малоинформативным. Значение эндоскопии также переоценивать нельзя, так как боль может быть проявлением неэрозивной (эндоскопически негативной) рефлюксной болезни.
Суточное мониторирование рН неоднократно изучали как метод для объективного установления причины некардиальной боли в грудной клетке. Его диагностическая ценность дискутируется. Около 40% больных с некардиальной болью демонстрируют патологические кислые рефлюксы, положительный индекс симптома. Однако зафиксированные кислые рефлюксы могут в ряде случаев не свидетельствовать о наличии рефлюксной болезни, в том числе как причины некардиальной боли.
Диффузный спазм пищевода (эзофагоспазм). Дискинезия пищевода (K22.4)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
В зависимости от механизмов нарушения двигательной активности пищевода различают два варианта эзофагоспазма:
— первичный (идиопатический) эзофагоспазм;
— вторичный (рефлекторный) эзофагоспазм.
Отдельные авторы, кроме того, выделяют гиперкинетические и гипокинетические варианты заболевания, представленные в следующей классификации (Трухманов А.С., 1997):
1. Нарушения перистальтики грудного отдела пищевода:
Этиология и патогенез
Этиология диффузного спазма пищевода неизвестна.
В зависимости от механизмов нарушения двигательной активности пищевода различают два варианта эзофагоспазма.
Гиперкинетические варианты дискинезий пищевода сопровождаются усилением тонуса и моторики пищевода как во время глотания, так и вне его.
Эпидемиология
Возраст: преимущественно от 30 до 70 лет
Признак распространенности: Распространено
Соотношение полов(м/ж): 0.3
Клиническая картина
Клинические критерии диагностики
Cимптомы, течение
Изжога встречается у 20% пациентов.
Диагностика
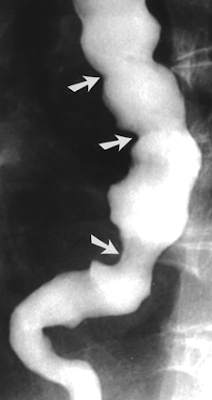
Автор. Nevit Dilmen 1994
Эзофагоманометрия (манометрия пищевода)
У определенного процента больных результаты исследования могут не отличаться от нормы, у других при проведении манометрии пищевода обнаруживаются:
— спастические сокращения стенок пищевода в виде волн различной формы и амплитуды, во время которых давление в пищеводе превышает 30 мм.рт.ст.;
-эпизоды нормальной перистальтики, позволяющие дифференцировать эзофагоспазм от ахалазии;
— рефлекторное расслабление нижнего пищеводного сфинктера, неполная его релаксация.
Суточный мониторинг рН в нижней трети пищевода выявляет эпизоды ГЭР, о чем говорит падение показателей рН ниже 4. Регистрируется общее количество рефлюксов, число эпизодов продолжительностью более 5 минут, длительность самого большого эпизода, средняя продолжительность рефлюкса, общее время исследования, в течение которого значение рН было ниже 4.
Возможно применение метода внутрипищеводной импедансометрической диагностики моторной функции пищевода.
Лабораторная диагностика
Обязательные исследования: общий анализ крови.
Дополнительные исследования: биохимический анализ крови (общий белок, глюкоза, АлАТ, АсАТ, амилаза, ЩФ).
Дифференциальный диагноз
Осложнения
Лечение
Немедикаментозное лечение подразумевает профилактику повышения внутрибрюшного давления: больные должны избегать выполнения частых наклонов туловища, подъема тяжестей, переедания.
Медикаментозное лечение
Комплексное лечение должно быть направлено на устранение спазма гладкой мускулатуры и восстановления нормальной перистальтики пищевода.
Назначают прием за 30-40 минут до еды блокаторов медленных кальциевых каналов; антихолинергических средств (атропин, платифиллин и др) или нитратов (изосорбида ди- и мононитраты).
Для большинства больных (эмоционально лабильных пациентов), целесобразно применение седативных средств и антидепрессантов.
Вопрос о применении прокинетиков остается спорным. Осуществляется лечение осложнений, в частности рефлюкс-эзофагита (антисекреторные средства, антациды, цитопротекторы).
Хирургическое лечение
Проводится лишь у некоторых больных с тяжелым течением заболевания и при неэффективности комплексной диетомедикаментозной терапии.
У эмоционально стабильных пациентов наблюдаются лучшие результаты оперативного лечения.