что помогает против тошноты
5 эффективных препаратов от тошноты и рвоты
Лучшие лекарства от тошноты и рвоты для взрослых.
понедельник, 13 декабря
Содержание
Тошнота и рвота – симптомы очень неприятные, бывают они по разным причинам: инфекции, интоксикация организма на фоне пищевых отравлений и т. д.). Чтобы убрать эту симптоматику, обычно назначают таблетки от тошноты и рвоты. Мы составили список самых эффективных и безопасных подобных препаратов.
Как правильно выбрать таблетки от тошноты и рвоты
Перед тем как выбрать противорвотное средство, нужно знать причину этого симптома и понимать, нуждается ли это состояние в лечении, а также учесть возможные побочные эффекты. Какие бывают препараты от рвоты и тошноты?
Существует не так много препаратов от рвоты, разрешенных детям и беременным женщинам. Любые таблетки от тошноты и рвоты должен назначать исключительно врач. Ведь в одних случаях такие средства нужны, чтобы не допустить обезвоживания, а в других – они запрещены, ведь организм с помощью рвоты избавляется от инфекции.
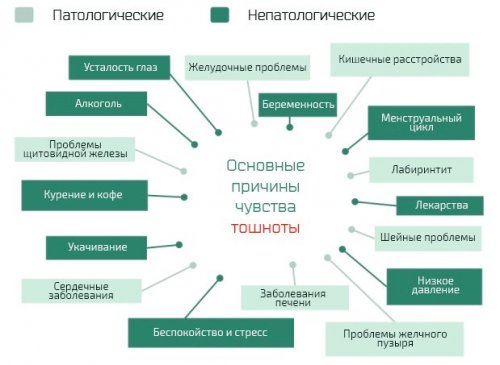
Причины тошноты и рвоты
Основные причины тошноты и рвоты:
Топ-5 проверенных препаратов от тошноты и рвоты
Мы составили список самых эффективных таблеток от тошноты и рвоты, которые обычно назначают врачи и которые завоевали положительные отзывы пациентов.
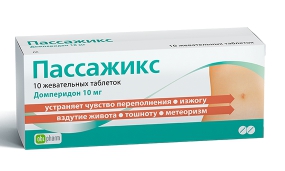
Пассажикс
Этот препарат имеет идеальное соотношение цены и качества. Действующее вещество – домперидон. «Пассажикс» назначают при тошноте и рвоте по разным причинам, препарат эффективен при ощущении переполнения в эпигастрии, при замедленном опорожнении желудка, при отрыжке, метеоризме, изжоге. Это средство нового поколения работает комплексно, устраняя и другие негативные симптомы. У «Пассажикса» минимум противопоказаний и побочных эффектов.
Пассажикс
Оболенское фармацевтическое предприятие, Россия
Благодаря препарату Пассажикс содержимое желудка вовремя эвакуируется, что избавляет от тяжести в желудке и вздутия живота, и предотвращается его заброс в пищевод — предупреждаются отрыжка и изжога.
Тошнота и рвота. Практические рекомендации по лечению
Определения
Тошнота – неприятное субъективное ощущение, часто сопровождающееся вегетативными симптомами (слюноотделение, холодный пот, тахикардия и др.); может быть как предшественником рвоты, так и самостоятельным клиническим проявлением.
Рвотные позывы – это ритмичные, мучительные спастические движения диафрагмы и мышц живота, обычно сопутствующие тошноте и заканчивающиеся рвотой.
Рвота – насильственный выброс содержимого желудка через рот, происходящий не всегда после предшествующей тошноты. Тошнота приносит больше дискомфорта пациенту, который вполне может перенести 2–3 раза за день рвоту, тогда как хроническая тошнота может быть серьезным изнуряющим симптомом, существенно снижающим качество жизни.
Частота – тошноту и рвоту испытывают 50–60% инкурабельных онкологических больных (до 40% – в терминальном периоде других неизлечимых заболеваний).
Причины – раздражение желудка, гастростаз, уремия, обструкция толстого кишечника, длительные запоры, инфекции, кашель, психогенные факторы, лекарственные препараты, биохимические и обменные нарушения.
Патогенез
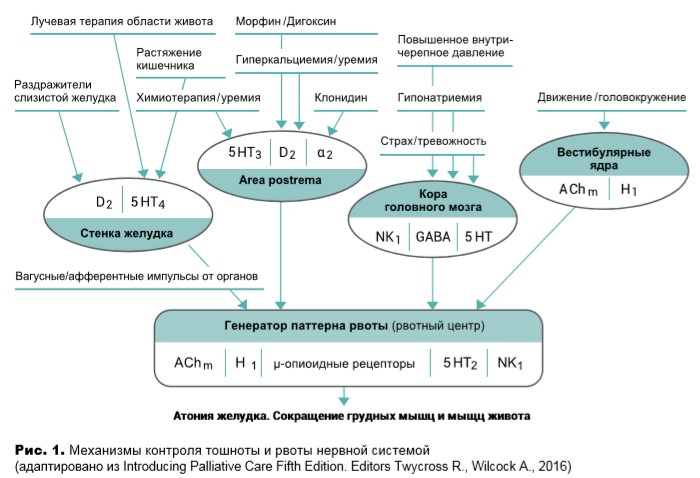
Патогенез возникновения тошноты и рвоты является сложным процессом. Тошнота – следствие вегетативной стимуляции, тогда как рвотные позывы и рвоту осуществляет соматическая часть нервной системы (рис.1).
Тошнота связана с атонией верхних отделов желудочно-кишечного тракта: желудка, нижнего пищеводного сфинктера и привратника желудка, вследствие чего происходит ретроградный заброс содержимого.
К рвоте приводит согласованное действие желудочно-кишечного тракта, диафрагмы и мышц живота. Акт рвоты обусловлен сокращением дыхательных мышц и мышц живота, выталкивающих содержимое из атоничных верхних отделов желудочно-кишечного тракта наружу.
Рвотный центр нервной системы регулирует сложный физиологический процесс, получая и объединяя сигналы от многих источников.
Сокращения названий типов рецепторов: AСhm = мускариновые холинергические; α2 = α2адренергические; D2 = дофаминовые 2-го типа; GABA = гамма-аминомасляная кислота; 5HT, 5HT2, 5HT3 = 5-гидрокситриптаминовый (серотониновый) не определенного типа, 2-го типа, 3-го типа; Н1 = гистаминовые 1-го типа; NK1 = нейрокининовый 1-го типа. Противорвотные препараты действуют как антагонисты указанных рецепторов, при этом центральные противорвотные эффекты клонидина и опиоидов являются агонистическими. Area postrema ‒ часть ромбовидной ямки в продолговатом мозге.
Оценка
Сбор и анализ анамнеза обычно позволяют установить возможную причину тошноты и рвоты, что и определяет тактику лечения.
Основные принципы медикаментозного лечения
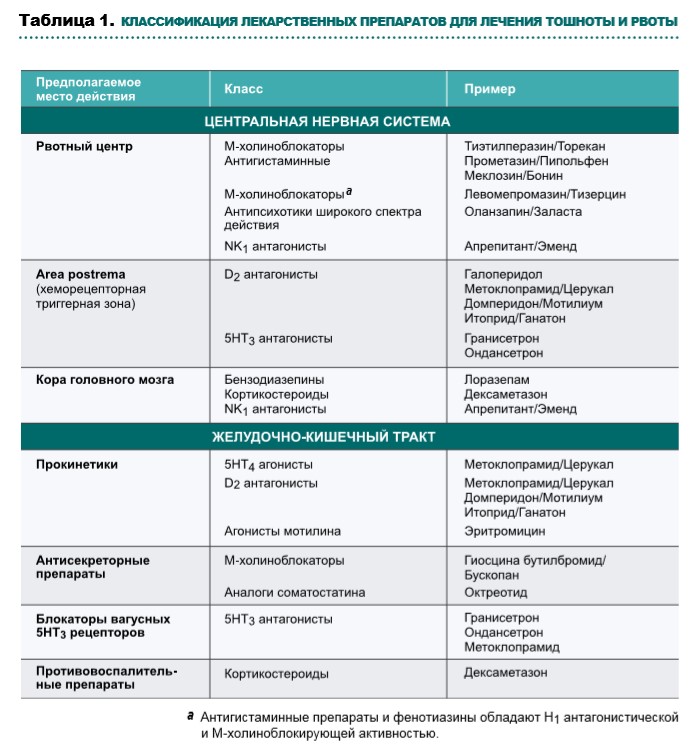
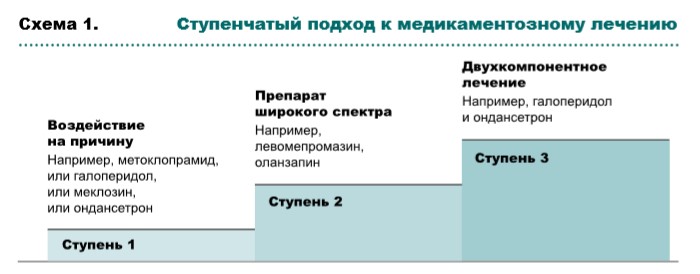
Выбор лекарственных препаратов при оказании паллиативной помощи зависит от выявленных причин тошноты и рвоты, механизмов действия препаратов (рис. 1, табл. 1, схема 1), профиля побочных эффектов и возможных способов введения. По возможности необходимо повлиять на усугубляющие факторы, такие как прием лекарственных препаратов, выраженный болевой синдром, кашель, инфекционные осложнения, гиперкальциемию.
Cтупень 1. Противорвотные этиологические препараты
а. Гастрит, гастростаз, функциональная непроходимость (нарушения перистальтики) толстого кишечника
Прокинетик с противорвотным действием:
● через рот 10 мг 3–4 раза в день (р/д) и 10 мг по необходимости;
● непрерывная подкожная инфузия (НПИ, международный опыт введения препарата) 30–40 мг/24 ч и 10 мг п/к по необходимости;
● п/о, НПИ, обычно максимум 100 мг/24 ч.
Противорвотные препараты, воздействующие на хеморецепторную триггерную зону:
● п/о 0,5–1,5 мг на ночь и по необходимости;
● п/к/НПИ 2,5–5 мг/24 ч и 1 мг п/к по необходимости;
● п/о, п/к, НПИ, обычно максимум 10 мг/24 ч.
в. Церебральные причины (повышенное внутричерепное давление, компрессия опухолью, вестибулярные расстройства)
Противорвотные препараты, действующие на рвотный центр:
● п/о по 1 драже 6,5 мг 1–3 р/д;
● или ректально по 1 суппозиторию 6,5 мг 1–3 р/д в/м, п/к по 1 мл (6,5 мг/мл) 1–3 р/д. Назначать в сочетании с дексаметазоном
г. Механическая обструкция толстого кишечника, колики и/или необходимость уменьшить секрецию в ЖКТ
Противорвотное средство со спазмолитическим и антисекреторным действием:
● путем НПИ 60–120 мг/24 ч и 20 мг п/к при необходимости, обычная максимальная доза – 300 мг/24 ч.
Если присутствует частая рвота или сохраняется тошнота, рекомендуется вводить лекарственные препараты подкожно или путем НПИ (данный метод все еще мало применим в российской практике, хотя используется во многих странах). Для обеспечения нужного эффекта следует начинать с экстренного введения стартовой дозы «по необходимости» с последующим титрованием до регулярной дозы. Ее необходимо контролировать ежедневно и обращать внимание на экстрадозы «по необходимости».
Если проводимая терапия малоэффективна, следует пересмотреть возможные причины, проанализировать выбор противорвотного препарата и способ его введения. В случае неэффективности терапии рекомендуется перейти на противорвотные препараты широкого спектра, при отсутствии положительного ответа ‒ на двухкомпонентную терапию.
Cтупень 2. Препараты широкого спектра:
● п/о, п/к (международный опыт): 6–6,25 мг на ночь и по необходимости;
● обычная максимальная доза 50 мг/24 ч ‒ либо однократно на ночь, либо 25 мг 2 р/д;
● необходимо рассмотреть возможность НПИ.
Cтупень 3. Двухкомпонентная терапия (комбинация противорвотных препаратов с различным механизмом действия):
Следует избегать одновременного применения прокинетиков (оказывают действие через холинергическую систему) и М-холиноблокаторов (действуют конкурентно антагонистически).
Тошнота может быть проявлением судорог (например, при менингеальном карциноматозе), в этом случае следует применять противосудорожные препараты или бензодиазепины.
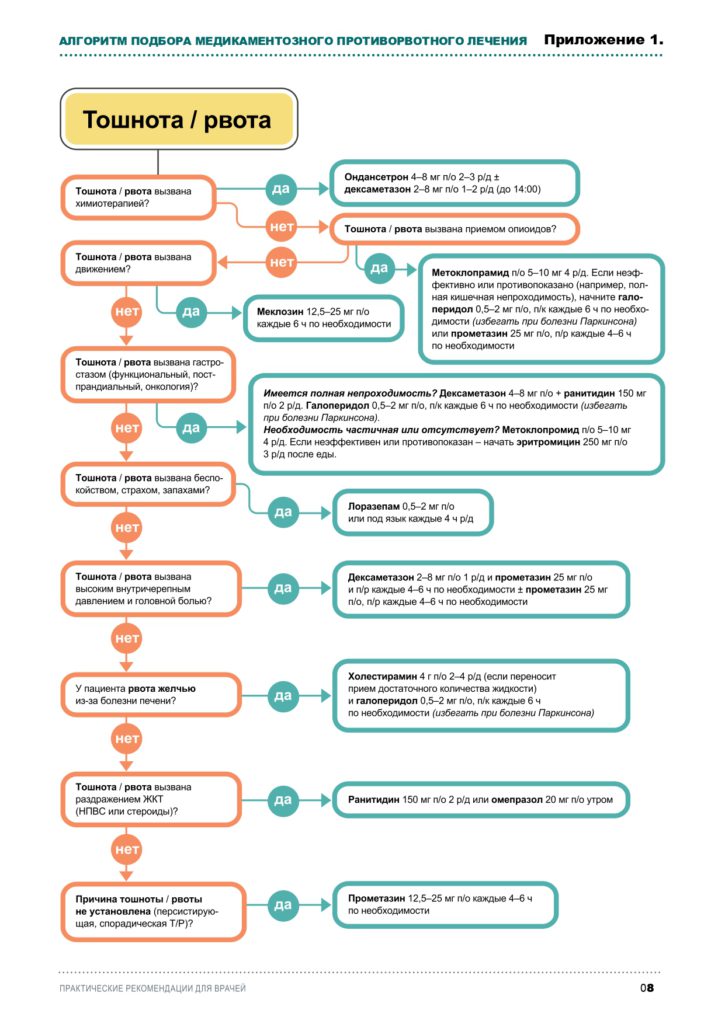
При отсутствии механической непроходимости толстого кишечника рассмотреть вопрос о переходе на пероральный прием препаратов через три дня после достижения положительного эффекта от НПИ или подкожного введения. Режим двухкомпонентной терапии при улучшении состояния пациента можно упростить через 1–2 недели путем постепенного уменьшения дозы одного или двух противорвотных препаратов. Алгоритм выбора лекарственного средства для купирования рвоты представлен также в Приложении 1.
Полезные советы
Старайтесь помочь пациенту, чтобы перевести его из состояния измученности в состояние возможности контроля симптома!
Благодарим за помощь в подготовке материалов:
Кравченко Т.В. (главного врача ГБУЗ ЦПП ДЗМ),
Гуркину С.П. (заместителя главного врача по организации стационарной помощи ГБУЗ ЦПП ДЗМ),
Ибрагимова А. Н. (руководителя филиала «Первый Московский Хоспис им. Веры Миллионщиковой» ГБУЗ ЦПП ДЗМ).
Скачать памятку «Тошнота и рвота в паллиативной помощи» в формате pdf можно здесь:
Гайморит: симптомы, особенности лечения и правила профилактики
Гайморит – это воспалительный процесс в области гайморовой пазухи, расположенной в толще черепной кости над верхней челюстью, слева и справа. Этот процесс является одной из разновидностей синуситов (это общее название для воспалительных процессов в области придаточных пазух – лобной, гайморовой, решетчатой или клиновидной). Обычно воспалительный процесс затрагивает слизистые оболочки, выстилающие пазухи изнутри, реже затрагиваются более глубокие слои тканей, вплоть до костных структур. Обычно процесс возникает как осложнение вирусных или бактериальных инфекций в области носоглотки и верхних дыхательных путей.
Исходя из причины развития, механизмов формирования и симптомов, гайморит бывает нескольких типов. Выделение каждого из них важно для определения тактики лечения, прогноза и разработки мер профилактики.
Острый – развивается быстро, как осложнение ОРВИ, насморков, простудных заболеваний, воспаления в области корней зубов на верхней челюсти. Возбудители проникают через каналы, соединяющие пазухи с полостью носа с гайморовыми пазухами, размножаются в полости. Тело начинает активно вырабатывать иммунные клетки и слизь, чтобы обезвредить патогенные организмы. Если слизь закупорит проток пазухи, возникает давление на стенки, усиление воспалительного процесса. По мере очищения пазухи от содержимого воспалительный процесс постепенно затухает.
Хронический – воспалительный процесс, который длится более 4 недель, имеет вялое или волнообразное течение, с периодами обострений. Обычно возникает из-за не долеченной острой формы, наличия аденоидов, тонзиллитов, отитов.
Гнойный – обычно становится осложнением острой формы либо обострения хронического процесса, если процесс не лечится, предпринимаются попытки самолечения или пациент переносит инфекцию на ногах. Патогенные бактерии накапливаются в пазухах, в смеси с лейкоцитами образуют гнойное содержимое. Самое опасное осложнение при этой форме – прорыв гноя в полость черепа, поражение костных тканей, мозга.
Двусторонний – одна из тяжелых форм, поражение локализовано сразу в обеих пазухах – левой и правой. Нередко возникает как осложнение инфекций в полости рта и носоглотки, обычно грибковой или бактериальной. Обычно имеет острое течение, редко переходит в хроническую форму.
Аллергическое поражение возникает у пациентов, страдающих от чрезмерно активной реакции иммунной системы на различные вещества. Особенно часто эта форма синусита бывает при поллинозе, круглогодичном рините, реакции на плесень, пылевых клещей.
Катаральный – преимущественно бывает у детей. Он развивается при проникновении в полость пазух патогенных организмов, что формирует отек и раздражение слизистых. Считается самой легкой формой болезни, проходящей при активном лечении без осложнений и последствий.
Полипозная форма формируется при образовании полипозных разрастаний слизистых из-за чрезмерно быстрого деления клеток. Рост полипов могут провоцировать инфекции, травмы, велика роль наследственности.
Одонтогенный – формируется как результат серьезных проблем зубов, особенно 4-6 зуба на верхней челюсти, корни которых расположены в непосредственной близости от пазухи. Если возникают проблемы в области корней этих зубов, воспаление и нагноение может переходить на пазуху, она заполняется секретом и воспаляется.
Причины
Придаточные пазухи, включая гайморовы, созданы как естественный барьер на пути инфекций, фильтр для различных опасных веществ в воздухе. Они помогают согревать воздух, увлажнять его и очищать от примесей перед попаданием в гортань, и ниже по респираторному тракту. Основная причина воспаления и появления признаков гайморита – это проникновение бактерий, грибков или вирусов, аллергенов. Реже инфекция попадает с током крови из других, отдаленных очагов.
Нарушать работу пазух могут патологии иммунной системы, частые ОРВИ, респираторная форма аллергии, носительство патогенных бактерий в носоглотке (стафило-, стрепто- или менингококк).
Среди ключевых причин, которые могут привести к развитию гайморита, можно выделить:
Осложнения
Не все люди знают, как начинается гайморит, поэтому многие принимают симптомы за тяжелую простуду и лечатся самостоятельно. Это может привести к определенным осложнениям, отдаленным последствиям. Среди ключевых осложнений можно выделить поражения бронхов и распространение инфекции на легкие, развитие отитов (поражение среднего уха), переход болезни в хроническую форму.
Тяжелый и запущенный, своевременно не вылеченный гайморит может привести к воспалению внутренних органов – сердца, глаз, почек, поражению суставов и мозга, его оболочек. Если образуются гнойные полости в гайморовых пазухах, возможен прорыв гноя в кровь (возникает сепсис), проникновение его в соседние пазухи с развитием пансинусита, воспаление мозговых оболочек с явлениями менингита. Всех этих осложнений можно избежать при полноценном лечении гайморита под руководством лор-врача.
Симптомы и диагностика
Конечно, при развитии гайморита нужно немедленно обращаться к врачу, но как понять, что гайморит начался? Начальные признаки неспецифичные – это повышение температуры от незначительной до высокой, сильная слабость, заложенность носа или обильные густые выделения, болезненность в проекции пазух или в области лица.
Боль при гайморите может быть различной – от тупой, давящей до сильной, мучительной. Она локализуется в подглазничной области, может отдавать в область переносицы, лобную зону или верхние зубы. При надавливании на область пазух или наклонах головы вперед она усиливается, распространяясь по подглазничной области. Могут краснеть и отекать веки.
Врачи отмечают некоторые особенности того, как проявляется болезнь в определенных возрастных группах. Так, у взрослых самым ключевым признаком могут быть болевые ощущения, головная боль, нарушение восприятия запахов. Может меняться голос, он становится гнусавым, нос сильно заложен, выделяется полупрозрачная или желто-зеленая слизь. Высокая лихорадка типична для острой формы, при хроническом или аллергическом гайморите болезнь может протекать без температуры.
На фоне поражения пазух возможно слезотечение, неприятный привкус во рту, слабость, постоянное утомление, нарушения аппетита, расстройства сна, ознобы и приступы кашля.
Заразен ли гайморит? Само по себе воспаление – это результат влияния патогенных факторов, и это не заразно. Бактерии или вирусы, которые спровоцировали заболевание, могут передаваться от человека к человеку, но не обязательно вызовут поражение пазух.
Диагноз гайморита ставит лор-врач после проведения ряда тестов и осмотра пациента. Важно подробно рассказать, как началось заболевание, какие жалобы были ранее и имеются в данный момент. Врач осмотрит полость носа и глотку, прощупает проекцию пазух, определяя болезненность.
Дополнительно могут понадобиться КТ или МРТ придаточных пазух, рентгенограмма, УЗИ исследование, эндоскопия носоглотки, при необходимости – биопсия полипозных образований. Назначаются анализы крови, посевы отделяемой из носа слизи для определения флоры, чтобы подобрать необходимые препараты.
Как лечить у взрослого
Терапия болезни должна быть комплексной. Она направлена на борьбу с инфекцией, устранение воспаления, налаживание оттока слизи из пазух и улучшение носового дыхания. В неосложненных случаях возможно лечение гайморита дома под постоянным контролем оториноларинголога. В тяжелых случаях и при необходимости хирургического лечения пациент госпитализируется в стационар.
Возможно консервативное лечение с назначением антибактериальных препаратов, противовоспалительных средств, антигистаминных препаратов и различных капель, спреев для носа. Также применяют пункционное лечение или хирургические вмешательства. Выбор зависит от возраста пациента, вида патологии, тяжести состояния и возможных осложнений.
Многим пациентам назначают пункции (с местным обезболиванием) – они помогают удалить гнойное содержимое, помочь в оценке характера воспаления, плюс приносят существенное облегчение. После удаления содержимого пазухи промывают физраствором или фурациллином, вводят растворы антибиотиков и противовоспалительные препараты. Минус подобной тактики – не всегда достаточно одного прокола, поэтому требуется курс процедур в течение нескольких недель. Метод достаточно неприятный, имеет ряд противопоказаний и осложнений, процедура болезненна как во время прокола, так и после него.
БОРЕМСЯ С МОРСКОЙ БОЛЕЗНЬЮ
Зачастую, находясь в поездке, мы испытываем симптомы укачивания: головокружение, тошноту, головную боль, отсутствие аппетита. Что же такое укачивание и в чем его причина?
Укачивание в транспорте — то же са-мое, что и так называемая морская болезнь (на медицинском языке — кинетоз, болезнь движения). «Морской болезнью» кинетоз назвали потому, что впервые люди столкнулись с этим феноменом при путешествиях по воде. Кинетоз проявляется, когда мы подвергаемся воздействию монотонных колебаний — в машине, поезде, самолете, на пароходе, качелях или каруселях.
Причина морской болезни — сбой в работе вестибулярного аппарата, который отвечает за то, что мы твердо держимся на ногах. Он реагирует на изменения положения головы и тела в пространстве, а также на ускорение. Когда тело человека движется и покачивается в автомобиле или на корабле, мозг получает противоречивую информацию из разных органов чувств.
Рецепторы вестибулярного аппарата говорят, что тело неподвижно, а глаза видят, что все вокруг движется и колеблется. Этот сбой и приводит к головокружению и тошноте.
У большинства людей вестибулярный аппарат достаточно тре нированный, чтобы спокойно переносить эти сбои. Люди, которых укачивает в транспорте, по-видимому, имеют какие-то генетические особенности, из-за которых вестибулярный аппарат со сбоями не справляется. Хотя могут быть и провоцирующие внешние факторы: жара, духота, запах табака, употребление алкоголя, переутомление, эмоциональное перенапряжение, беременность. У малышей причиной кинетоза часто бывает недостаточная зрелость органа слуха, где находится вестибулярный аппарат, и вегетативного отдела нервной системы. По мере взросления эти явления проходят.
Чтобы «обмануть» вестибулярный аппарат, можно перебирать ногами или переминаться с пятки на носок. Это уменьшит несоответствие сигналов от разных органов чувств в мозг: вестибулярный аппарат решит, что вы идете по земле
ТРЕНИРОВКА ВЕСТИБУЛЯРНОГО АППАРАТА:
Встаньте рядом со шкафом или у спинки стула и сделайте 1 оборот по часовой стрелке. Можете сделать еще один оборот, чтобы не упасть. Обернитесь в противоположную сторону против часовой стрелки 2 раза. Проделайте упражнение еще раз по 2 поворота в обе стороны. На следующий день увеличьте число поворотов на 1 в каждую сторону и т. д.
«Планета Здоровья» беседует с доктором медицинских наук Ириной Николаевной Холодовой, профессором кафедры педиатрии с курсом поликлинической педиатрии им. Г. Н. Сперанского РМАНПО.
— Ирина Николаевна, укачивание — это болезнь?
— Это не болезнь, а симптом. Но он может быть сигналом о какихто неполадках, болезнях в организме, которые требуют обязательного выяснения. Часто это результат воспалений уха, недугов вегетативной нервной системы, желудочно-кишечного тракта, а также опухоли в головном мозгу. Если укачивание вызвано болезнью, его невозможно вылечить без терапии основного заболевания. Тем не менее укачивание может быть индивидуальной физиологической особенностью у вполне здоровых людей. Это значительно усложняет повседневную жизнь человека, так как даже обычная поездка в общественном транспорте превращается для него в проблему. А длительные путешествия становятся вообще невозможными.Но укачивание поддается лечению, если отнестись к этой проблеме серьезно и обдуманно.
— У кого обычно проявляется морская болезнь?
— Распространенность транспортного укачивания чрезвычайно высока. Исследования показали, что у детей младше 10-летнего возраста укачивание встречается более чем в 60 % случаев. В возрасте от 10 до 20 лет укачивание отмечают 45 % опрошенных. В среднем от систематического транспортного укачивания страдают 5–10 % людей. Пожилые люди значительно реже жалуются на укачивание.
— Как укачивание проявляется у взрослой аудитории и у детей? Есть ли разница в симптомах?
— Проявления кинетоза одинаковы и у детей, и у взрослых: это чувство тошноты, рвота, холодный пот, сильное головокружение, чувство нехватки воздуха, паника. Отличие есть только в причинах возникновения — у детей он связан прежде всего с несовершенством вестибулярного аппарата и нервной системы. Детская морская болезнь чаще всего проходит по достижении подросткового возраста.
У взрослых часто не удается выяснить причину кинетоза. Считается, что он может быть обусловлен генетическими особенностями, наследственностью, резким изменением положения в пространстве, эмоциональным напряжением, нарушением кровотока.
— Какие могут быть рекомендации перед поездкой?
— Если есть возможность, выбирайте ночные поездки. «Болезнь движения» связана с тем, что визуальные сигналы и ощущение положения тела в пространстве не совпадают. В темноте трудный переезд может пройти лучше. Можно попробовать плотные очки для сна. Для того чтобы облегчить себе жизнь, нужно следовать несложным рекомендациям. Во-первых, за два часа до путешествия лучше не есть, не пить спиртного и газированных напитков. Второе — на борту транспорта нужно отвлекаться и развлекаться, хотя бы просто разговаривать с попутчиком. Кроме того, необходимо выбрать правильное местонахождение. На морском судне это каюты посередине корабля, ближе к ватерлинии, в самолете — кресла, близкие к крыльям, в автомобиле или в автобусе — передние кресла. В любом транспорте следует избегать кресел, расположенных в противоположную движению сторону. Если речь идет о путешествии на судне, лучше находиться на корме и смотреть не на волны, а на линию горизонта, которая неподвижна. В автомобиле оптимально сидеть в кресле рядом с водителем и следить за дорогой. Чтобы избежать сильного укачивания, нельзя читать, находясь в движущемся транспорте.
— Что делать, если болезнь застала врасплох?
— Если морская болезнь застала врасплох, нужно дать больному проглотить мелкие кусочки льда и выпить подкисленную воду. Многим помогает холод на лицо, шею и теплая грелка на ноги. Еще одно средство — наладить глубокое ритмичное дыхание (8–10 раз в минуту). Радикальное средство от морской болезни — остановить движение и в дальнейшем не пользоваться этим видом транспорта. Конечно, если человеку становится плохо в лифте, проблем нет — самостоятельный подъем на нужный этаж здоровью только на пользу.
— Но как быть, если укачивает везде?
— В этом случае поможет тренировка вестибулярного аппарата. Можно начать кататься на качелях и аттракционах. Очень эффективны упражнения на равновесие — например, когда нужно удерживать вес тела попеременно на одной и другой ноге с закрытыми глазами, вращать корпус и голову в различных плоскостях или заниматься на большом гимнастическом шаре. Акробатика, плавание, гимнастика, танцы, кувырки, прыжки на батуте, плавание, прыжки в воду, коньки и ролики также помогут укрепить вестибулярный аппарат. По утрам можно делать особенную гимнастику, с наклонами туловища и головы, поворотами, кувырками, прыжками, разными упражнениями на турнике. Начинайте с нескольких повторов, понемногу увеличивая их количество. смотря в гаджет, можно почувствовать тошноту, даже если обычно в транспорте не укачивает?
— Находясь в движении, например, в автомобиле, вестибулярным аппаратом человек ощущает, что движется с определенным ускорением и в определенном направлении, однако в то же время рецепторы его мышц, костей и суставов посылают информацию о его полной неподвижности. Такое противоречие между двумя потоками информации раздражает центры контроля равновесия и позиции тела в пространстве, что в свою очень вызывает головокружение, тошноту и рвоту. А если при этом человек еще и смотрит в гаджет, его глаз реагирует на движения вверх, вниз, в сторону. В результате в мозг начинают поступать беспорядочные сигналы, которые усиливают кинетоз.
— Какие лекарственные средства можно использовать для профилактики и лечения укачивания?
— Если рекомендации не помогают, можно использовать медикаментозную терапию. Наиболее перспективно использование натуральных препаратов на основе средств природного происхождения. Они обладают доказанной на практике эффективностью, безопасны, особенно речь идет о детях, способствуют избавлению от основных симптомов укачивания без побочных действий и седативного эффекта. В качестве препарата, который удовлетворяет всем этим требованиям, может быть рекомендован комплексный препарат «Коккулин», который успешно применяется во Франции с 1969 г. В его состав входят компоненты, которые способны устранить все симптомы укачивания, описанные выше. Особенность «Коккулина» в том, что он может назначаться и взрослым, и детям, имеет доказанное в клинических испытаниях действие, а также не имеет побочных и токсических эффектов.
— Какова схема приема препарата «Коккулин»?
— Схема приема проста: профилактика — по 2 таблетки 3 раза в день накануне и в день поездки; лечение — по 2 таблетки каждый час до улучшения состояния.
Таблетки нужно медленно рассасывать за 20–30 мин до еды или через 1 час после еды. Накопленный опыт по использованию «Коккулина» позволяет рекомендовать препарат для лечения детей с 3-х лет и взрослых с симптомами укачивания в транспорте.