что поражает коронавирус у человека в организме кроме легких
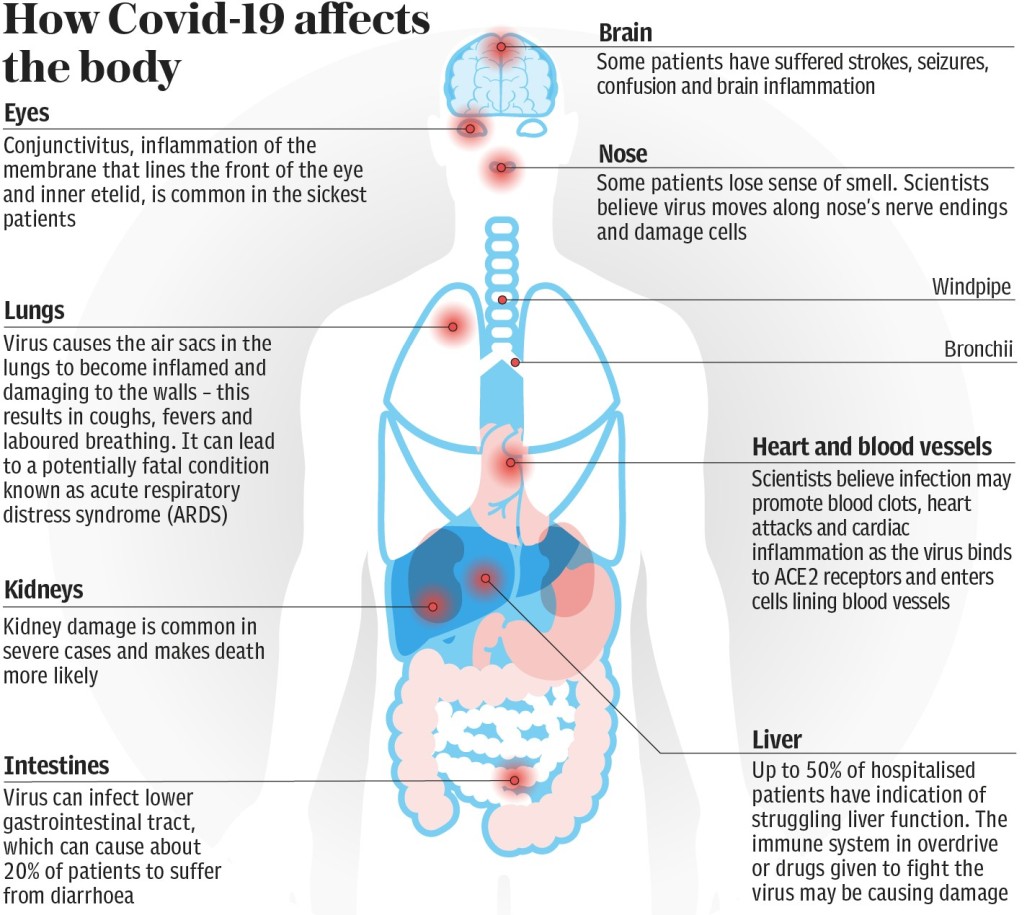
Как коронавирус атакует сосуды, сердце, мозг, кровь и легкие
Мы думаем о Covid-19 как о респираторном вирусе, который поражает исключительно легкие.
Ученые задаются вопросом, в потоке медицинских статей, опубликованных за последние несколько недель, что если инфекция может проникнуть глубоко в нашу сосудистую систему и даже в наш мозг?
«Мы наблюдаем ряд заболеваний на фоне инфицирования коронавирусом; у некоторых людей возникают тромбы, у других — сердечные приступы или почечная недостаточность», — сказал доктор Аджай Шах, профессор BHF и кардиолог-консультант в больнице Королевского колледжа в Лондоне. «Есть еще много неизвестных, но количество исследований, которые предпринимаются, уже в скором времени позволят понять, что именно происходит с пациентами с Covid19».
Так как коронавирус атакует?
Нос и горло
Именно здесь начинается инфекция, колонизируя верхние дыхательные пути, часто блокируя наше обоняние, прежде чем попасть в горло. Клетки верхних дыхательных путей содержат фермент, известным как белок ACE2. Этот белок позволяет короновирусу Sars-Cov-2позволяют фиксироваться на рецепторе клетки, проникать в клетку. Проникнув в клетку? вирус начинает размножаться с большой скоростью воспроизводя клетки вируса.
В этот момент пациенты очень заразны, но, возможно, еще не страдают какими-либо симптомами? кроме потери обоняния (потеря обоняния наблюдается у многих заразившихся). Это одна из самых хитрых и необычных уловок этого вируса — заставить жертву своей атаки, человека, распространять его среди людей, не давая зараженному человеку понять, что он болен и способен заразить того, для которого это, возможно, будет трагично.
Легкие
Если иммунная система организма человека не убивает вирус Sars-Cov-2 на этой ранней стадии, вирус распространяется по дыхательным путям в легкие. Именно внутри легких вирус становится очень опасным. Он проникает в миллионы крошечных воздушных мешочков в легких, вызывая их воспаление.
«Это то, что мы бы назвали пневмонией — воспалением тканей легких — и он препятствует поступлению кислорода, это делает легкие влажными и тяжелыми», — сказал д-р Дункан Янг, профессор медицины интенсивной терапии в отделении клинической неврологии клиники Наффилда.
Для некоторых пациентов это может привести к острому респираторному дистресс-синдрому (ARDS) — потенциально смертельному состоянию, когда уровень кислорода в крови снижается до опасно низкого уровня.
К сожалению, для многих людей иммунная система чрезмерно реагирует на инфекцию, вызывая «цитокиновую бурю», при которой организм по сути атакует сам себя.
«Этот воспалительный процесс во всем теле, «цитокиновая буря», вызывает учащенное сердцебиение, перегрузку кровеносных сосудов вероятно, именно это вызывает у людей проблемы с сердцем. Это то, что заставляет 20 процентов людей, страдающих почечной недостаточностью, ухудшает работу почек», — сказал доктор Янг. «Поэтому, когда пациенты умирают в отделении интенсивной терапии, они в основном умирают от реакции организма на «цитокиновую бурю». Они умирают от полиорганной недостаточности».
Сердце и кровеносные сосуды
Легкие могут быть эпицентром Covid-19, но ученые считают, что он также может проникать в кровеносную систему, проникая в наши артерии.
Как именно вирус атакует сердце и кровеносные сосуды, остается загадкой, но эксперты полагают, что инфекция может вызывать сгустки крови, сердечные приступы, поскольку вирус связывается с рецепторами ACE2 на клетках, выстилающих наши кровеносные сосуды и сердце.
«Пациенты, больные Covid в больнице, демонстрируют признаки серьезных сердечных и сосудистых проблем», — сказал профессор Шах. «Мы видим, что у значительной части пациентов образуются тромбы в артериях, входящих в сердце».
Одно исследование опубликованное в научном журнале JAMA Cardiology показало, что у 20 процентов из 416 пациентов, госпитализированных в Ухань с коронавирусом, было повреждение сердца.
«Повышенная вероятность образования тромбов, по-видимому, является одной из особенностей тяжелой болезни Ковида», — добавил профессор Шах. «Мы также видим, как пациенты получают тромбы в других местах, включая ноги и легкие».
Это может объяснить, почему пациенты с диабетом и сердечно-сосудистыми заболеваниями подвергаются риску тяжелой болезни с Covid-19, поскольку их сосудистая система уже находится в дополнительном напряжении.
Печень
Повышенные уровни ферментов в печени наблюдались в значительном количестве госпитализаций Covid-19, что указывает на поражение органа. Не ясно, вызвано ли это повреждением иммунной системы при «цитокиновой буре», лекарствами для борьбы с симптомами Covid-19 или даже самим вирусом.
Почки
В тяжелых случаях Covid-19 может вызвать повреждение почек — одно предварительное исследование 85 госпитализированных пациентов в Ухани показало, что у 27 процентов была обнаружена почечная недостаточность.
Неясно, происходит ли это потому, что вирус поражает почки напрямую — в органе имеется множество рецепторов ACE2 — или это реакция организма на что-то еще, например, падение артериального давления.
В любом случае это может значительно увеличить потребность на диализные аппараты.
Головной мозг
Доктора до сих пор не знают, как вирус влияет на мозг, но исследования показали, что пациенты с Covid-19 переносили инсульт, судороги, спутанность сознания и воспаление мозга.
«Из наблюдения за пациентами, у многих пациентов проявляются симптомы нарушения мозгового кровообращения», — сказал доктор Янг. «Влияет ли вирус непосредственно на мозг или эти симптомы являются признаком того, что уровень кислорода слишком низок, мы пока не знаем».
В Японии одно тематическое исследование сообщило о следах вируса в спинномозговой жидкости пациента Covid-19, у которого развился менингит и энцефалит. Это говорит о том, что Sars-Cov-2 может проникать в центральную нервную систему.
Патоморфолог рассказал, какие органы, кроме легких, страдают от коронавируса
Оказывается, рецепторов, через которые вирус проникает в клетки, больше всего в кишечнике, желчном пузыре, миокарде и почках
Врач-патоморфолог Лилия Селиванова занимается исследованием умерших пациентов с ковид+ 19. Изучая изменения, которые произошли в клетках, тканях и органах в результате инфицирования, она увидела результаты ужасающего воздействия коронавируса на лёгкие. Но заболевание поражает и другие жизненно важные системы организма. В последних исследованиях выявились серьезные изменения в печени, почках и других органах.
— Лилия, в начале мая вы впервые за вашу практику увидели в альвеолах очень странную отечную жидкость. Ваше предположение, что это были пузырьки воздуха после ИВЛ, подтвердилось?
— Для того, чтобы сделать выводы, необходимо сравнение умерших в реанимации после применения ИВЛ, и тех, кому эта манипуляция не проводилась. Но пока можно высказать предположение, что это может быть ИВЛ-индуцированное изменение в легких, так как при остром респираторном дистресс-синдроме (ОРДС) в заполненных отечной жидкостью альвеолах образование и разрушение пузырьков на границе раздела газ-жидкость способствует дополнительному повреждению легких. Содержимое альвеол (как раз то, что нас удивило) при этом отличается от обычного отека наличием плазмы, которая попадает в них из-за повышенной сосудистой проницаемости. Это происходит либо в результате действия самого вируса, либо из-за цитокинового шторма.
— В процессе исследования мы увидели, что у пациентов с COVID-19 серьезно поражаются не только легкие, но и органы сердечно-сосудистой, пищеварительной, выделительной и иммунной систем.
Это различные, вероятно, многофакторные, по своей природе изменения: в миокарде мы часто обнаруживали ишемические повреждения, реже – признаки миокардита. Является ли он специфичным для коронавируса, нам предстоит еще изучить. Почти у всех умерших мы обнаруживали морфологические признаки почечной и печеночной недостаточности. В органах иммунной системы произошло истощение лимфоидной ткани.
— О чём говорят повреждения органов, которые вам удалось выявить?
— Обнаруженные изменения можно объяснить тем, что рецепторы ACE2, которые вирус использует для проникновения в клетки, расположены в различных органах и тканях. Оказывается, этих рецепторов больше всего в кишечнике, желчном пузыре, миокарде и почках, причем легкие далеко не на первом месте в этом списке.
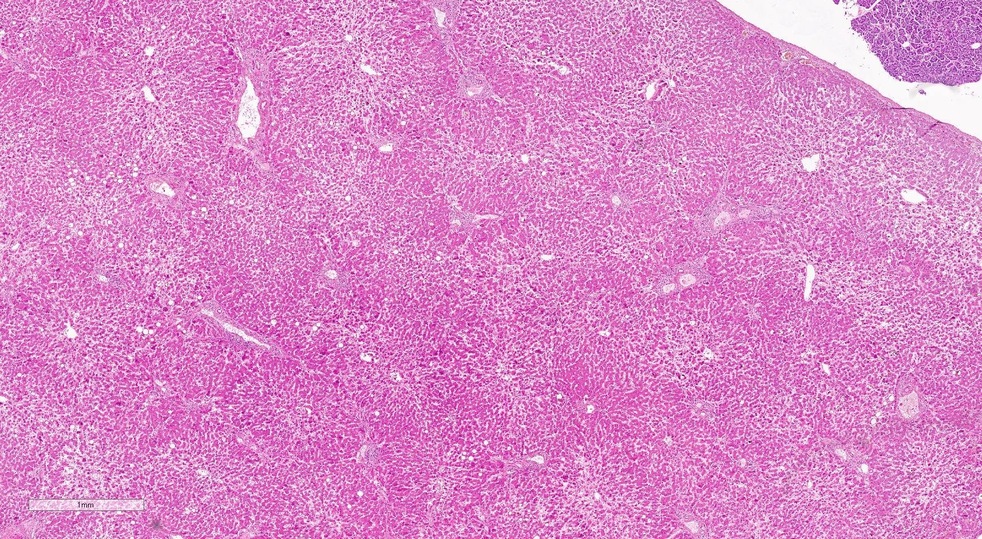
Гистологическая картинка: поражение печени при ковид-19.
— Каковы, на ваш взгляд, механизмы воздействия вируса на печень?
— В настоящее время точный механизм поражения печени не изучен. Предполагается, что в основе этого механизма может лежать прямое повреждающее действие вируса на гепатоциты (клетки печени), поражение иммунной системы или гепатотоксичность применяемых лекарств.
Выдвинуто предположение, что вирус может связываться с холангиоцитами (клетками желчных протоков) через рецептор ACE2 и тем самым способствовать нарушению функции печени. При гистологическом исследовании ткани печени умерших пациентов с COVID-19 мы часто выявляли выраженный стеатоз (жировую дистрофию печени) и умеренно выраженное воспаление. В нескольких случаях мы обнаружили признаки мультифокального некроза печени. Причины этих явлений, вероятно, многофакторны: во-первых, подобные микроскопические изменения печени могут быть связаны напрямую с вирусной атакой, а, во-вторых, у части пациентов встречаются хронические заболевания печени, такие как хронический вирусный гепатит и неалкогольная жировая болезнь печени, некоторые из которых сопровождаются циррозом. У этих больных могут возникать осложнения COVID-19. В-третьих, гипервоспалительная реакция на COVID-19, возможно, также способствует повреждению печени.
— Может ли поражение печени объясняться последствиями «тяжёлой артиллерии» в виде токсичных лекарственных препаратов? Как говорится, одно лечим, другое калечим…
— Да, изменения могут быть вызваны медикаментами, используемыми при лечении COVID-19. Некоторые нестероидные противовоспалительные препараты, гидроксихлорохин и азитромицин, по мнению наших китайских коллег, в различной степени токсичны для печени. Применяемые в обычных дозах и в течение коротких сроков, они могут не вызывать клинически заметных нарушений печени. Однако гипоксия, связанная с поражением легких при COVID-19, способна сделать клетки печени более восприимчивыми к токсическим повреждениям. Таким образом, можно предположить, что, по крайней мере, у некоторых пациентов нарушения функции печени, возможно, были связаны с этими препаратами.
— Как выглядят почки умершего от ковида?
— Морфологически у абсолютного большинства пациентов мы обнаруживаем такой признак острой почечной недостаточности, как некроз эпителия извитых канальцев почки, а также ишемические повреждения в виде инфарктов.
Наши находки подтверждает недавнее исследование китайских коллег, которое показало, что почка человека является специфической мишенью для инфекции SARS-CoV-2. Было обнаружено, что антигены SARS-CoV-2 накапливались в почечных канальцах, что позволяет предположить, что SARS-CoV-2 поражает почку человека напрямую, вызывая острую почечную недостаточность и способствуя распространению вируса в организме.
— Вероятно, нет органа, на котором вирус не оставил свой след. Или всё-таки какой-то системе организма не причинён ощутимый урон?
— Все же можно определенно сказать, что вирус действует на ограниченное количество органов и тканей, в которых есть рецепторы – мишени для COVID-19. А дальше, в случае тяжелого течения заболевания, возможны системные реакции, способные затронуть весь организм. В целом, подобные изменения может вызвать любое заболевание, проявляющееся системными воздействиями.
Кишечная форма COVID: отличие от легочной, чем опасна и как спасти ЖКТ
COVID-2019 постоянно мутирует, пробивая себе новые пути для проникновения в организм. Как выяснилось, новый штамм коронавируса, названный «Дельта», умеет проникать в наше тело через желудочно-кишечный тракт (ЖКТ). При этом симптомы — типичные для пищевых отравлений и целого ряда желудочно-кишечных заболеваний: диарея, рвота и боли в животе. И если отнестись к этому, как многие относятся к обычному пищевому расстройству («само пройдет») — последствия могут быть довольно тяжелыми. О том, возникает и как проявляется кишечная форма ковида, чем опасен COVID-19 для ЖКТ, как поступить, если появились тревожные симптомы, и что делать, если диагноз подтвердился, рассказывает врач-гастроэнтеролог, член Российской гастроэнтерологической ассоциации кандидат медицинских наук Марат Зиннатуллин.
Фото: ИЗВЕСТИЯ/Дмитрий Коротаев
— Марат Радикович, поясните: как вирус выбирает, куда ему пойти — в легкие или в желудочно-кишечный тракт?
— Дело в том, что вирус один, но пути проникновения могут быть разными. Попадая в организм, вирусу важно встретиться с определенными рецепторами, которые расположены в дыхательной системе и в ЖКТ. Вирусу без разницы, где встречаться с рецепторами — главное, чтобы они были. Поэтому он проникает в организм и поражает с одной стороны — легкие, а с другой — ЖКТ. Те места, где находятся эти рецепторы.
— Может ли вирус поразить и то и другое одновременно?
— В общем-то да — все зависит от исходного состояния пациента. Поэтому и болеют люди по-разному: у одних болезнь протекает в легкой форме, у других — в тяжелой. И если на момент заражения вирусом у человека уже имеются определенные заболевания ЖКТ, то понятно, что риск поражения именно ЖКТ у него намного выше. Да и сама болезнь у таких людей будет протекать тяжелее.
Симптомы «кишечного» вируса
— Какие симптомы выдают «кишечный» вирус? Как его распознать?
— Сделать это невозможно, потому что симптомы неспецифичны: это могут быть боли в животе, диарея, рвота. Нет таких симптомов, которые характерны только для коронавирусной инфекции. Ведь за подобными состояниями могут скрываться и банальное обострение гастрита, и проблемы с печенью. Человек будет думать, что у него обострилось заболевание, а на самом деле его организм встретился с вирусом.
— То есть у заболевшего даже температура может оставаться в норме?
— Температура совсем необязательна! И коронавирус может себя проявлять только диареей и болями, без каких-либо других признаков заболевания.
— То есть человек может ходить на работу, не подозревая о том, что болеет коронавирусом? Стоит ли тогда при вышеописанных симптомах в период пандемии показываться врачу?
— К врачу сходить можно, но даже он не сможет подтвердить или опровергнуть наличие коронавируса без специального обследования.
— Значит, лучше перестраховаться и сдать кровь на антитела?
— Да, провести ПЦР-диагностику (мазок) и сдать анализ крови. Это было рекомендовано делать и раньше, просто до последнего времени информации о том, что коронавирус поражает ЖКТ, было мало. А сейчас можно видеть, что вирус не только присутствует в организме, но и начинает повреждать печеночную клетку, и тогда у пациента могут повышаться некоторые печеночные показатели.
Как восстановиться после «кишечного» COVID
— Если человек перенес «кишечный» коронавирус, как быстро происходит восстановление и какие анализы нужно контролировать?
— К сожалению, пока у нас не так много информации на этот счет, но уже понятно, что восстановление бывает достаточно длительным. Последствия в виде нарушения стула, длительных болей, дискомфорта могут проявляться по-разному. У одних они протекают достаточно быстро и легко, а восстановление занимает считанные недели. Но бывают сложные ситуации, когда ЖКТ приходится восстанавливать очень долго — до полугода. Сейчас ученые на основании накопленной информации в состоянии сделать важные выводы о новой инфекции. Один из них заключается в том, что коронавирус имеет волновое течение: после острой фазы болезни наступает мнимый период благополучия, а потом снова идет ухудшение. И так болезнь может напоминать о себе еще достаточно долгое время. Появились данные, что коронавирус может присутствовать в ЖКТ до полугода.
— Насколько губителен COVID-19 для желудочно-кишечного тракта?
— Некоторые ситуации проходят для пациентов практически незаметно, но бывают случаи, когда необходимо серьезное лечение. Ведь ЖКТ зачастую страдает не только из-за самого коронавируса, но и опосредовано. Если человеку становится хуже по легочной системе — ему могут назначать серьезные препараты, в том числе антибиотики, предотвращающие развитие бактериальной инфекции. И тогда ЖКТ испытывает на себе двойной удар: вирус сам по себе повреждает слизистую и микрофлору кишечника, да плюс еще на нее воздействуют антибиотики. Страдает также печень, поскольку именно на нее падает самая большая нагрузка. Это может привести к лекарственному гепатиту, и к формированию печеночной недостаточности — когда изменения в печени настолько серьезны, что она уже не может справляться со своими функциями. В таких случаях прогнозы в плане жизни и здоровья сильно ухудшаются.

врач-гастроэнтеролог, член Российской гастроэнтерологической ассоциации кандидат медицинских наук:
«При «кишечном» коронавирусе температура совсем необязательна. Ковид может себя проявлять только диареей и болями, без каких-либо других признаков заболевания».
— У кого ЖКТ страдает чаще?
— Чем старше пациент, тем больше у него сопутствующий патологии. Если у человека изначально уже имеются проблемы с ЖКТ, то повреждений, нанесенных коронавирусом, будет больше.
Спасти ЖКТ
— Что должен знать человек с проблемами ЖКТ в период пандемии? Можно ли каким-то образом себя обезопасить?
— Я не стал бы рекомендовать прием препаратов в профилактических целях, поскольку лекарственную терапию должен назначать лечащий врач. Существует группа препаратов, обладающих способностью устранять, уменьшать и даже профилактировать повреждения печени. Они исследованы и рекомендованы как международными организациями, так и нашим Российским обществом по изучению печени. Работы проводились на базе Первого Московского государственного университета им. И. М. Сеченова и подтвердили эффективность некоторых гепатопротекторов в восстановлении печени после поражения вирусом и в ходе лечения, когда печень повреждается из-за лекарственной терапии. Что касается ЖКТ, то есть данные о том, что коронавирус может повреждать микрофлору кишечника, поэтому с целью профилактики и лечения можно рекомендовать прием некоторых лекарственных препаратов, а также БАДов, содержащих лакто- и бифидобактерии — то есть пробиотиков. Существует огромное количество пробиотиков, которые рекомендованы в комплексном лечении при назначении антибиотиков для предотвращения расстройств ЖКТ, но они же могут применяться и профилактически у пациентов, не испытывающих никаких симптомов. При более серьезных повреждениях с целью восстановления слизистой ЖКТ в ход идет более «тяжелая артиллерия», обладающая способностью восстанавливать слизистую на всем протяжении ЖКТ. Но, повторюсь, такие препараты должны назначаться только врачом.
— Беда в том, что сейчас, во время подъема заболеваемости, в поликлинику ходить и боязно, и опасно. Как тогда быть в том числе тем, кто страдает хроническими заболеваниями ЖКТ?
— Действительно, сейчас не рекомендуется без особых причин ходить в поликлинику из-за опасности заражения COVID-19. Здесь все зависит от состояния пациента, от того, как он себя чувствует. Периодически можно делать общий и биохимический анализ и смотреть, какие происходят изменения. Что касается пациентов с заболеваниями ЖКТ, то, как правило, они и сами уже знают, какие анализы им необходимо сдавать при обострении того или иного хронического заболевания. Если имеет место заболевание печени, то есть печеночные пробы, которые отображают состояние этого органа. И если они будут выше нормы, то это уже повод для непосредственного обращения к врачу. А вот плановые обследования можно отложить, чтобы поход в поликлинику или другое медицинское учреждение, где сосредоточены пациенты с коронавирусной инфекцией, не обернулся заражением. С другой стороны, сейчас медицинские учреждения научились так организовывать работу, что риски заразиться там гораздо ниже, чем в метро или в магазине: соблюдается масочный режим, на входе проверяется температура. Поэтому сейчас пациенты уже достаточно смело ходят на прием к врачам разных специальностей. И если вы чувствуете, что здоровье подводит — в поликлинику лучше все же сходить, соблюдая при этом все меры предосторожности.
Фото из личного архива Марата Зиннатуллина
Что поражает коронавирус у человека в организме кроме легких
Как бы странно это ни звучало, мы должны понимать, что тяжело болеют и даже умирают люди не от коронавируса, а от действия собственной иммунной системы. Наша иммунная система иногда работает так быстро и активно, пытаясь бороться с этим вирусом, что уничтожает наш собственный организм.
Начнем с того, что коронавирус проникает в наше тело через нос и рот.
Очень быстро он внедряется в нормально функционирующие клетки, копируя себя десятки тысяч раз. Вскоре количество вируса во рту, горле и носу становится очень велико.
Цитокины представляют собой небольшие белковые информационные молекулы, которые вызывают повышение температуры. На этой стадии болезни, кроме температуры у больного также появляется сухой кашель. Это происходит потому, что вирус продолжает раздражать верхние дыхательные пути, и наш организм доступными ему способами старается избавиться от раздражителя. Но даже в этом случае многим людям удается самостоятельно бороться с вирусом с помощью недели отдыха и парацетамола.
Настоящие проблемы возникают, когда вирус попадает в наши легкие. Организм начинает производить больше цитокинов, наша иммунная система работает очень активно в попытке бороться с вирусом. Все большее количество цитокинов становятся в результате опасными для организма.
У человека развивается пневмония, которая является очень серьезным осложнением коронавирусной инфекции. Альвеолы наполняются жидкостью, так что легкие не могут снабжать организм достаточным количеством кислорода. В таких случаях необходимо дополнительное введение кислорода. В очень серьезных случаях такое состояние может привести к смерти.
Есть и другие тяжелые последствия производства нашим организмом избыточного количества цитокинов. В какой-то момент наш организм производит так много цитокинов, что мы говорим о цитокиновом шторме (синдроме высвобождения цитокинов), когда концентрация цитокинов в крови превышает ее нормальные значения в десятки, сотни раз, и проявляется сильной головной болью, миалгиями, болями в поясничной области. В результате лейкоциты начинают атаковать здоровые клетки нашего организма, что приводит к повреждению не только легких но и сердца. Поврежденное сердце больше не в состоянии перекачивать достаточное количество крови, что вызывает нарушение функции или даже отказ таких жизненно важных органов, как печень, почки, мозг, и, в результате, может привести к смерти. Повторим, что все эти осложнения происходят не из-за самого вируса, а из-за деятельности иммунной системы, которая работает так активно, что разрушает наш собственный организм.