что правильно для мегакариоцита
Острый мегакариобластный лейкоз
Часто мегакариобластный лейкоз сочетается с фиброзом костного мозга (острый миелосклероз). Плохо поддаётся терапии поэтому прогноз, как правило, неблагоприятный.
Патогенез (что происходит?) во время Острого мегакариобластного лейкоза:
При изучении мегакариобластов методом электронной микроскопии с использованием цитохимической окраски на миелопероксидазу в них было обнаружено специфическое расположение фермента (Breton — Gorius). Вышеописанная методика применяется для идентификации мегакариобластов. Мегакариобластная природа клеток определяется не только с помощью электронной микроскопии в сочетании с цитохимическим исследованием на пероксидазу, но также с помощью антипластиночных антисывороток, выявляющих на клетках данного ряда специфические маркеры.
При такой форме в крови и костном мозге нередко встречаются уродливые мегакариоциты, осколки их ядер и скопления тромбоцитов. Уровень тромбоцитов в крови, как правило, превышает норму.
Симптомы Острого мегакариобластного лейкоза:
Данную форму острого лейкоза трудно отличить от сублейкемического миелоза с цитопенией и ранним появлением бластных клеток в костном мозге и крови.
Миелофиброз и невысокое содержание редко делящихся бластов затрудняют цитостатическую терапию, необходимую из-за глубокой цитопении. В большинстве случаев цитостатическая терапия не дает хорошего эффекта и даже усугубляет цитопению. Наиболее эффективным методом лечения острого мегакариобластного лейкоза с выраженным миелофиброзом является пересадка костного мозга.
К каким докторам следует обращаться если у Вас Острый мегакариобластный лейкоз:
Хронический мегакариоцитарный лейкоз
В отличие от сублейкемического миелоза, хронического миелолейкоза при данной форме лейкоза полной (трехростковой) миелоидной гиперплазии в костном мозге, как правило, нет, соотношение жира и костномозговых элементов может быть нормальным при гипе–плазии мегакариоцитарного ростка: в поле зрения более 5-6 мегакариоцитов (в норме 12). Селезенка при хроническом мегакариоцитарном лейкозе большей частью несколько увеличена; прощупывается у реберного края.
Что провоцирует / Причины Хронического мегакариоцитарного лейкоза:
Хронический мегакариоцитарный лейкоз — редкое заболевание, сведения о его распространенности по существу не приводятся.
Патогенез (что происходит?) во время Хронического мегакариоцитарного лейкоза:
При хроническом мегакариоцитарном лейкозе клональны все ростки миелопоэза. Об этом свидетельствуют результаты исследования Г-6-ФД у женщин-гетерозигот с этим заболеванием и кариологический анализ костного мозга, обнаруживший анеуплоидные клоны. Однако при этом не были выявлены какие-либо специфические изменения в кариотипе, свойственные хроническому мегакариоцитарному лейкозу.
Симптомы Хронического мегакариоцитарного лейкоза:
Хронический мегакариоцитарный лейкоз является одной из форм хронических миелопролиферативных лейкозов. Некоторые авторы склонны рассматривать его как сублейкемический миелоз, отличающийся своеобразной клинико-гематологической симптоматикой, другие как «геморрагическую тромбоцитемию», хотя повышенная кровоточивость не всегда встречается при хроническом мегакариоцитарном лейкозе.
Примерная формулировка диагноза:
Хронический мегакариоцитарный лейкоз с несколько увеличенной селезенкой, гипертромбоцитозом в крови, развитием тромбозов, носовых и десневых кровотечений (нарушения агрегации тромбоцитов, ДВС-синдром).
Клиника
Характерным для хронического мегакариоцитарного лейкоза является гипертромбоцитоз в крови, колеблющийся от 700*10 9 /л до 1000*10 9 /л и более (иногда до 2000—4000*10 9 /л). В периферической крови обнаруживаются уродливые формы тромбоцитов. Иногда отмечаются незначительно выраженные эритроцитоз, лейкоцитоз со сдвигом лейкоцитарной формулы влево. В гистологических препаратах костного мозга — гиперплазия мегакариоцитарного ростка (в поле зрения более 5—7 мегакариоцитов). Селезенка в большинстве случаев не увеличена или едва пальпируется у реберного края. С гипертромбоцитозом связана наклонность к развитию тромбозов. Наблюдающаяся нередко повышенная кровоточивость обусловлена нарушенной агрегацией тромбоцитов, ДВС-синдромом.
Диагностика Хронического мегакариоцитарного лейкоза:
Диагностика основывается на комплексе указанных выше клинико-гематологических признаков. Хронический мегакариоцитарный лейкоз следует дифференцировать от сублейкемического миелоза, для которого характерны спленомегалия с миелоидной метаплазией, умеренный лейкоцитоз, нейтрофилез, сдвиг лейкоцитарной формулы влево до миелоцитов, анемический синдром, геморрагии, обусловленные тромбоцитопенией и несостоятельностью гемостаза, миелофиброз в гистологических препаратах костного мозга.
В диагностике тромбоцитоза реактивного характера при циррозах печени со сплено- и гепатомегалией имеет значение гистологическая картина костного мозга, печени, выявляющая наличие миелоидной и мегакариоцитарной инфильтрации; при сепсисе и других заболеваниях диагностика реактивного тромбоцитоза основывается на комплексе клинико-лабораторных данных.
Лечение Хронического мегакариоцитарного лейкоза:
При благоприятном течении заболевания следует воздерживаться от какого-либо специального лечения хронического мегакариоцитарного лейкоза. При появлении признаков развития тромбозов и эритромелалгий назначают дезагреганты, гепарин и цитостатические препараты (миелосан или миелобромол в малых дозах). В терминальной стадии терапевтическая тактика идентична применяющейся при сублейкемическом миелозе.
К каким докторам следует обращаться если у Вас Хронический мегакариоцитарный лейкоз:
ОСТРЫЙ МЕГАКАРИОЦИТАРНЫЙ ЛЕЙКОЗ – РЕДКИЙ ВАРИАНТ ЛЕЙКОЗА (СОБСТВЕННОЕ НАБЛЮДЕНИЕ)
УДК 616.411-003.972
Э.З. ГАББАСОВА, Ж. С. ШЕРИЯЗДАН, Г.А. САБЫРБАЕВА,
Ж.И. БОРАНБАЕВА, У.Н. ЖИЕНБЕКОВА, М.К. ЖУМАХАНОВА,
Ж.С. КАЛБАСОВА, А.А. СЕЙТКАБЫЛОВА
Казахский национальный медицинский университет им. С.Д. Асфендиярова
Кафедра интернатуры и резидентуры по терапии №3
В данной статье представлен клинический случай редкого варианта острого лейкоза – мегакариоцитарный. Описана клиническая картина, данные морфологического исследования и иммунофенотипирования костного мозга. Особенностью заболевания в представленном наблюдении были наличие тромбофилических эпизодов и неблагоприятный исход.
Ключевые слова: редкий вариант, острый лейкоз, острый мегакариоцитарный лейкоз, М7, клинической случай.
Острый мегакариоцитарный лейкоз (ОМкЛ, ОМЛ М7, согласно FAB классификации) – вариант острого миелоидного лейкоза, при котором бластные клетки, составляющие основу болезни, главным образом представлены мегакариобластами (это клетки-предшественники мегакариоцитов, из которых, в свою очередь, образуются тромбоциты) [1].
ОМкЛ – очень редкий вариант острого миелоидного лейкоза. Точная доля его среди всех случаев острого миелоидного лейкоза, по разным оценкам, составляет 3-10% у детей (чаще всего младшего возраста и с болезнью Дауна), а у взрослых всего 1-2% [2, 3]. Возрастное распределение ОМкЛ имеет два пика: один – среди детей младшего возраста (до 3 лет), другой – среди немолодых взрослых.
Учитывая редкость данного варианта лейкоза и трудности его дифференциальной диагностики, нам представляется целесообразным представить собственное наблюдение острого мегакариоцитарного лейкоза.
Больной М., 55 лет, в августе 2011 г. был госпитализирован в гематологическое отделение ГКБ № 7 г. Алматы. Из анамнеза известно, что с июня того же года беспокоили периодически носовые кровотечения, боли в левом подреберье, стал отмечать нарастающую слабость, потливость, похудание. В дальнейшем у больного наблюдалась клиника тромбоэмболии легочной артерии, в связи с чем был госпитализирован в стационар. При обследовании: в гемограмме обнаружена нормохромная анемия тяжелой степени, лейкоцитоз до 62 тыс с нейтрофилезом, гипертромбоцитоз до 1912х10 9 л, СОЭ-65мм/час; в коагулограмме: гипокоагуляция, гиперфибриногенемия, тромбинемия. После проведенного консервативного лечения и стабилизации общего состояния больной был направлен для дальнейшего обследования и лечения к гематологу.
Статус при поступлении: состояние тяжелой степени тяжести, индекс Карновского 70 %. Кожные покровы бледные, геморрагические экхимозы в местах инъекций. Астеник, пониженного питания. Зев спокоен. Периферические лимфоузлы не увеличены. Т-36,6С.
Со стороны дыхательной системы: грудная клетка обычной формы, перкуторно — ясный легочный звук. При аускультации ослабленное везикулярное дыхание, незвучные мелкопузырчатые хрипы в нижних отделах. ЧД-24 в мин. Тоны сердца приглушены, ритм правильный. АД 120/70мм.рт.ст. Пульс-83 в мин. Язык влажный, чистый. Живот мягкий, безболезненный. Печень +3см из под края реберной дуги, мягко-эластичной консистенции, безболезненна. Селезенка не пальпируется. Стул оформленный, обычной окраски. Мочеиспускание свободное, безболезненное. Диурез адекватный. Симптом поколачивания отрицательный с обеих сторон. Периферических отеков нет.
Анализ периферической крови: гемоглобин —80 г/л, эритроциты — 2,5х10 12 /л, тромбоциты — 2000х10 9 /л, лейкоциты — 72х10 9 /л, бластемия — 12 %.
Морфологическое исследования костного мозга: бласты составляют 60,6 %. Бластные клетки полиморфны. Клетки различаются по размеру, встречаются как макро-, так и мезоформы. Очертания клеток неправильные. Ядерно-цитоплазматическое отношение умеренное. Ядро круглое, с мелкосетчатой структурой хроматина. Структура ядра грубая. Цитоплазма базофильная, беззернистая, имеет вид узкого ободка. Контуры клеток неровные, с отростками цитоплазмы и образованием «голубых» пластинок. Много мегакариоцитов уродливой формы и осколки их ядер в поле зрения. При оценке остаточных ростков гемопоэза обращает на себя внимание выраженная дисплазия элементов гранулоцитарного и эритроидного ряда.
На основании приведенных выше исследований, согласно критериям FAB-классификации, был установлен диагноз ОМЛ М-7 – мегакариоцитарный вариант острого лейкоза. Были проведены два стандартных курсов цитостатической терапии по схеме «7+3» (цитозар, рубомицин). Вскоре у больного развился острый тромбоз нижней полой вены и было проведено оперативное лечение: через кожная, через яремная имплантация постоянного кавафильтра в инфраренальную часть нижней полой вены.
Ожидаемого эффекта от курсов ПХТ не было. Нарастали симптомы интоксикации. Последняя госпитализация по экстренным показаниям с выраженными явлениями опухолевой интоксикации, полиорганной недостаточности, лейкемической инфильтрации внутренних органов. Больной умер через 6 месяцев после установления диагноза от острой сердечно-сосудистой недостаточности на фоне прогрессирования основного заболевания. Аутопсия не была проведена согласно пожеланию родственников по религиозным мотивам.
Таким образом, при общей редкости острого мегакариоцитарного лейкоза у взрослых пациентов, представленное наблюдение интересно тем, что касается больного, у которого в возрасте 55 лет был диагностирован острый мегакариоцитарный лейкоз, на фоне которого неоднократно отмечались эпизоды тромбофилических состояний.
1 Jaffe E. S., Harris N. L., Stein H., Vardiman J. W.(eds.). World Health Organization Classification of Tumors. //Pathology and Genetics of Tumors of haematopoietic and lymphoid tissues. Lyon: IARC,2001.
2 Lowenberg B., Downing J. R., Burnett A. Acute myeloid leukemia// N. Engl. J. Med. – 1999. – Р. 341.
4 Абдулкадыров К.М. Гематология //Новейший справочник. – Санкт-Петербург, 2004 г.
5 Методические рекомендации «Современные методы диагностики острых лейкозов у детей и взрослых», Минск, 2001 г.
Э.З. ГАББАСОВА, Ж.С. ШЕРИЯЗДАН, Г.А. САБЫРБАЕВА,
Ж.И. БОРАНБАЕВА, У.Н. ЖИЕНБЕКОВА, М.К. ЖУМАХАНОВА,
Ж.С. КАЛБАСОВА, А.А. СЕЙТКАБЫЛОВА
ЖЕДЕЛ МЕГАКАРИОЦИТАРЛЫ ЛЕЙКОЗ – ЛЕЙКОЗДЫҢ СИРЕК НҰСҚАСЫ (ӨЗІНДІК БАҚЫЛАУ)
Түйін: Аталған мақалада жедел лейкоздың сирек нұсқасы – мегакариоцитарлы лейкоздың клиникалық жағдайы көрсетілген. Клиникалық көрінісі, морфологиялық зерттеу және сүйек кемігін иммунофенотиптеу мәліметтері сипатталған. Көрсетілген бақылауда бұл аурудың ерекшелігі тромбофилиялық эпизодтар және қолайсыз нәтиже болып табылады.
Түйінді сөздер: сирек нұсқа, жедел лейкоз, жедел мегакариоцитарлы лейкоз, М7, клиникалық жағдай.
E.Z. GАBBАSSОVА, ZH. S. SHERIYAZDAN, G.A. SABYRBAYEVA,
J.I. BORANBAEVA, U.N. ZHIENBEKOVA, M.K. ZHUMAHANOVA,
ZH.S. KALBASOVA, A.A. SEYTKABYLOVA
ACUTE MEGAKARYOCYTIC LEUKEMIA — A RARE VARIANT OF LEUKEMIA (OWN OBSERVATION)
Resume: This article presents a case report of a rare variant of acute leukemia — megakaryocyte. We describe the clinical picture, these morphological studies and immunophenotyping bone marrow. Feature of the disease in the present observations were the presence of thrombophilic episodes and poor outcome.
Keywords: rare variant, acute leukemia, acute megakaryocytic leukemia, M7, clinical case.
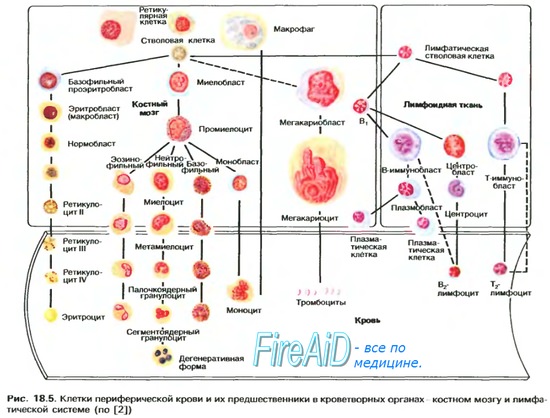
Мегакариоциты
Из Википедии — свободной энциклопедии
Мегакариоциты — это гигантские клетки костного мозга. Они имеют крупное ядро. От них отшнуровываются тромбоциты, представляющие собой фрагменты цитоплазмы мегакариоцитов, окруженные мембраной.
Отшнуровывание тромбоцитов от мегакариоцитов усиливается тромбопоэтином, глюкокортикоидами.
Мегакариоциты высокочувствительны к воздействию цитостатических препаратов, поэтому при химиотерапии злокачественных опухолей часто развивается тромбоцитопения. Однако мегакариоциты менее чувствительны к цитостатическим воздействиям, чем гранулоцитарный росток костного мозга, поэтому обычно при химиотерапии опухолей более серьёзную проблему представляет выраженная лейкопения, в особенности нейтропения.
Формирование клеток мегакариоцитарного ряда происходит поэтапно. В практической медицине выявления состояния мегакариоцитарного ростка имеет диагностическое значение, а также важно при терапии.
Первой дифференцируемой клеткой ряда является мегакариобласт. Подобно бластам прочих ростков, он имеет диаметр 12-20 мкм, большое ядро (индекс соотношения ядра к цитоплазме — от 5:1 и более), цитоплазма хорошо воспринимает базофильные красители. Функционально эта клетка уже способна к тромбоцитопоэзу, но фактически способна лишь на неэффективный тромбоцитопоэз. Дифференциальным признаком при сравнении с бластами других ростков выступают: большое, доминирующее над цитоплазмой ядро с неровной поверхностью; цитоплазма, имеющая вид узкого ободка; форма клетки — неровная, зачастую с «оборванными» контурами и «отшнуровывающимися» пластинками.
Следующая клетка мегакариоцитарного ряда — промегакариоцит. Величина клетки достигает 18-25 мкм, ядро её грубеет и испытывает тенденции к полиморфизму (вдавлениям, шнурованиям). Цитоплазма клетки остаётся чувствительной к базофильным красителям, сохраняя зернистость. Для дифференцировки от бласта используются признаки: более грубое ядро, имеющее полиморфизмы; большее количество отшнуровывающихся пластинок, свидетельствующее о функциональном созревании клетки; наличие перинуклеарного ободка цитоплазмы. Размер клетки не является решающим критерием, поскольку диапазоны размеров нормальных бластов и промегакариоцитотв перекрываются, а при патологии формируются клетки нестандартных размеров.
Последняя стадия формирования носит название собственно мегакариоцита. Однако, выделяется 3 под-стадии мегакариоцита, что связывается с функциональной зрелостью и имеет значение при диагностике и терапии патологий, ведущих к изменению состава костного мозга.
Мегакариоцит базофильный — неспособная к эффективному тромбоцитопоэзу клетка. Размер составляет 25-40 мкм, ядро занимает меньший объём и имеет большую степень неоднородности, отшнуровывание тромбоцитов остаётся на уровне промегакариоцита. Дифференциальными критериями при отличении от ранних форм выступают: необычная форма ядра, в практических руководствах и атласах сравниваемая с «лопастями» и «бабочками». Обнаружение ядра такой формы однозначно позволяет отнести клетку к зрелым цитам. Цитоплазма клетки на этой стадии уменьшает способность воспринимать базофильные красители, но не теряет её окончательно, вследствие чего при окрашивании приобретает светло-синий, реже — голубой цвет, с азурофильной зернистостью. Соотношение объёмов ядра к цитоплазме смещается в сторону последней, достигая отношений 2:1 или даже 1:1, что так же свидетельствует о принадлежности клетки к зрелым цитам. Размер клетки, не перекрывающийся с размерами предыдущих стадий, так же может служить дифференциальным признаком.
Мегакариоцит полихроматофильный — практически зрелая клетка, способная к эффективному тромбоцитопоэзу. Размер колеблется в пределах 40-50 мкм, ядро многоугольное (иногда свёрнутое в клубок) и с признаками пикноза. Цитоплазма приобретает сродство к эозинофильным красителям и практически утрачивает сродство к базофильным, отчего при крашении становится голубовато-розовой, редко с отливом синевы. В цитоплазме обнаруживаются неравномерно распределённые азурофильные гранулы, а также красные и фиолетовые вкрапления. Дифференциальным признаком от более ранних стадий выступает причудливая, необычная, закрученная форма ядра, а также его пикноз. Так же важно преобладание объёма цитоплазмы над объёмом ядра, достигающее отношений 1:2 в пользу цитоплазмы. Полноценные тромбоциты, красно-фиолетовая зернистость и большой размер клетки (вплоть до половины поля зрения при иммерсионной микроскопии на увеличении 1000) так же помогают отнести исследуемую клетку к полихроматофильным мегакариоцитам.
Мегакариоцит оксифильный — последняя стадия, являющаяся функционально зрелой клеткой. Диаметр клетки достигает 60-70 мкм, в ряде случаев занимая всё поле зрения при микроскопии препарата. Ядро приобретает сегментацию, становится резко-пикнотическим и ярко-фиолетовым. Цитоплазма теряет сродство к базофильным красителям и всегда имеет розовый или лиловый оттенок. Дифференцировать зрелый мегакариоцит — несложная задача даже для новичка вследствие гигантских размеров, смещения ядерно-цитоплазматического соотношения за предел 1:2, ярко выраженного пикноза ядра, розовой окраски цитоплазмы и многочисленных отшнуровывающихся тромбоцитов.
Что правильно для мегакариоцита
Из дисмегакариоцитопоэза при миелодиспластических синдромах в крови определяется, как правило, тромбоцитопения, изредка тромбоцитоз. Частота тромбоцитопении при миелодиспластических синдромах варьирует по различным источникам от 28 до 65 %. Как правило, снижение числа тромбоцитов сочетается с другими цитопениями. Изолированная тромбоцитопения обнаруживается в единичных наблюдениях. В нашей серии наблюдений тромбоцитопения установлена у 68,3 % больных: в составе 3-ростковой цитопении — у 47,6 %, только в сочетании с анемией — у 17,1 %, только в сочетании с лейкопенией — у 2,4 %, изолированная тромбоцитопения — у 1,2%. Тромбоцитоз свыше 400*109/л был обнаружен в 2 % случаев.
Как и по данным других авторов, мы наблюдали несколько большую частоту тромбоцитопении при «продвинутых» вариантах, чем при РА и РАКС.
Морфологические аномалии тромбоцитов при миелодиспластических синдромах заключаются в анизоцитозе и гипогрануляции. В крови появляются гигантские формы тромбоцитов, а также их обломки, фрагменты мегакариоцитов. Описана субпопуляция тромбоцитов, характеризующаяся при фазовоконтрастном микроскопическом исследовании особой выпуклой шарообразной формой мембраны клеток.
Как показали собственные данные, средний объем тромбоцитов был уменьшен до 5,0 фл (при норме 7,2—11,0 фл) в случаях с тромбоцитопенией. Во всех наблюдениях был констатирован анизоцитоз тромбоцитов на основании увеличения показателя PDW (ширина распределения тромбоцитов по объему).
При миелодиспластических синдромах (МДС) выявлены значительные функциональные нарушения тромбоцитов вследствие изменения строения мембранных структур и метаболизма ферментов. В плотных гранулах тромбоцитов уменьшено содержание аденозиндифосфата, серотонина и тром-боцитарного фактора 4. Кроме того, констатировано уменьшение адгезии тромбоцитов к стеклу и коллагену, а также снижение активности фактора 3. Патологические формы тромбоцитов продуцируют, кроме нормального тромбоксана В2, также и тромбоксан А2 с низкой биологической активностью. У ряда больных длительность жизни тромбоцитов существенно короче по сравнению с нормальной (0,5— 2,65 дня и 6,5—12 дней соответственно).
В связи с функциональной неполноценностью тромбоцитов геморрагический синдром отмечен у больных с нормальным числом тромбоцитов. Удлинение времени кровотечения может быть связано с нарушением агрегации клеток, выявляемой во многих случаях миелодиспластических синдромов пробой с индукцией экзогенных активаторов тромбоцитов — эпинефрином, коллагеном, ристоцетином, арахидоновой кислотой.
Разнообразные изменения клеток мегакариоцитарного ростка в костном мозге наблюдаются у большинства пациентов. Количество мегакарио-цитов колеблется от единичных клеток до резко повышенных показателей, в том числе в связи с тем, что приблизительная визуальная характеристика мазков не дает точного результата. Подсчет мегакариоцитов в камере также может занизить искомые данные, так как мелкие одноядерные формы неотличимы от клеток гранулоцитарной и моноцитарной линий. Окраска на а-нафтилацетатэстеразу дает возможность визуализировать и идентифицировать на мазках все без исключения патологические формы мегакариоцитов.
Наш опыт свидетельствует о том, что использование цитохимического подхода позволило в отдельных случаях выявить вдвое больше мегакариоцитов, чем при обычной окраске.
Диспластические изменения касаются ядер и цитоплазмы мегакариоцитов. В результате разобщения ядер они располагаются в цитоплазме разъединенно. Вместо многоядерных форм обнаруживаются одно-или двуядерные клетки, а также микроформы мегакариоцитов размером менее 12 мк. Возможно образование мелких мегакариоцитов с компактным ядром, окруженных отложением ретикулина. Цитоплазма клеток либо гипогранулярна, либо содержит аномальные крупные гранулы. Морфологическая аномалия мегакариоцитов определяется в большем числе случаев при РАИБ и РАИБ-Т, чем при РА.
Патологические формы мегакариоцитов сохраняют свою способность отшнуровывать тромбоциты, однако корреляция между числом мегакариоцитов и содержанием тромбоцитов в крови отсутствует. По мнению некоторых исследователей, сочетание двух признаков диспоэза: микрогенераций мегакариоцитов с пельгероидными формами нейтрофилов дает основание для уверенной диагностики миелодиспластического синдрома.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021