что принимать при атеросклерозе аорты
Атеросклероз сосудов сердца — симптомы, диагностика и лечение
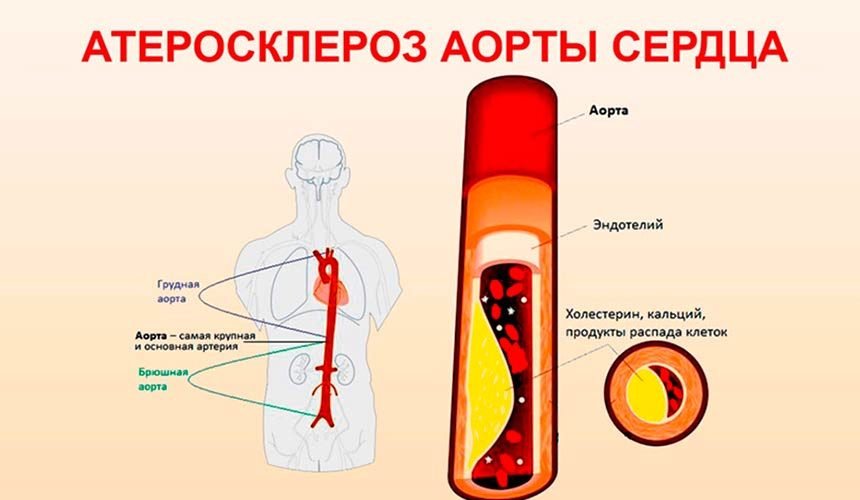
Атеросклероз сосудов сердца — это заболевание, при котором на внутренней стенке кровеносных артерий откладываются жиры, холестерин в форме бляшек, налетов. В следствие этого стенки утрачивают эластичность, становятся уплотненными. В итоге сосуды становятся твердыми из-за того, что на их стенках оседают жиры. Сосуд может полностью закрыться. Этому процессу сопутствуют нарушения свертываемости крови. У людей, страдающих от атеросклероза, появляется склонность к тромбозу.
Атеросклероз сосудов сердца симптомы
Симптоматика зависит от того, какой орган страдает больше всего от недостатка кровообращения. На начальной стадии особенных симптомов нет. Значительные проблемы с кровоснабжением, работой органов возникают, если просвет сердечной артерии закрывает проход на половину. К числу общих симптомов заболевания можно отнести:
Это системное заболевание. Соответственно, атеросклероз затрагивает крупные магистрали, по которым транспортируется кровь. Именно по этой причине проявления заболевания могут быть различными. Как правило, от атеросклероза страдает сердце, головной мозг, а также конечности.
Атеросклероз сосудов сердца причины
Диагностика
Профилактика атеросклероза
Профилактика атеросклероза включает следующие действия:
Атеросклероз сосудов сердца лечение
В большинстве случаев медикаментозного лечения достаточно для устранения атеросклероза. Лечение специальными препаратами комбинируют с назначением диеты, выполнением специальных физических упражнений. Среди назначаемых лекарственных средств выделяют следующие популярные группы: статины, ЖК-секвестранты, а также фибраты и препараты никотина. Для назначения эффективной терапии специалисты направляют пациентов на прохождение МРТ сердца в Москве.
Записаться на приём
Запишитесь на приём и получите профессиональное обследование в нашем центре
Атеросклероз артерий: симптомы, лечение, профилактика
Атеросклероз — патология, поражающая артерии. В результате на стенках сосудов образуются холестериновые бляшки, их просвет сужается, крови трудно пройти к тканям и органам. Процесс развивается постепенно, если медленно нарастают холестериновые бляшки или быстро при развитии тромбоза сосудов, который приводит к инсультам, гангрене ног, инфаркту миокарда.
Атеросклероз поражает в основном артерии и их ответвления. Чаще всего бляшки появляются в сосудах головного мозга, почек, сердца, конечностей, особенно нижних. Но развивается патологический процесс в сосудах всего организма, просто с различной интенсивностью.
Проблема возникает из-за расстройства липидного обмена. Причины для этого могут быть приобретенными, когда атеросклероз развивается из-за неправильного образа жизни, заболеваний, способствующих увеличению липопротеидов низкой плотности и уменьшению количества полезного холестерина.
Но иногда атеросклероз может развиться только по одной причине – генетический фактор. Это наследственная гиперхолестеринемия, при которой липиды из крови практически не усваиваются органами, которые должны их утилизировать (например, печень). В таком случае концентрация плохого холестерина зашкаливает, образуются бляшки, преграждающие путь току крови.
ВАЖНО! Атеросклероз в той или иной степени развивается у всех людей после 40-50 лет. Женщины до наступления климакса болеют в 4 раза меньше мужчин. Наследственность способствует раннему атеросклерозу, а после 50 лет этот фактор уже не оказывает сильного влияния на его развитие.
Атеросклероз длительный период времени протекает бессимптомно. Этот период затягивается иногда на десятилетия. Он начинает проявлять себя когда атеросклеротические бляшки перекрывают 70% просвета артерии, возникает препятствие для кровотока и снабжение кислородом тканей и органов. Но и маленькие бляшки становятся опасными для жизни и здоровья. Они могут разорваться, в месте разрыва появляется тромб, который способен перекрыть всю артерию, что приведет к нарушению кровоснабжения органа, к которому идет сосуд. Развиваются такие состояния как инсульт, инфаркт, гибнет множество клеток органа.
Зачастую обнаружение одной холестериновой бляшки бывает случайным, при обследовании артерий по другому поводу. В таком случае необходимо проверить и остальные сосуды, скорей всего, в них тоже обнаружатся отложения холестерина, так как заболевание является системным.
У атеросклероза выделяют 2 стадии:
Признаки в зависимости от пораженного сосуда
Симптоматика атеросклероза связана со снижением тока крови в поврежденной артерии. При сильном перекрытии ее русла развиваются симптомы ишемии органа, который снабжают кровью поврежденные сосуды. При перекрытии бляшками сердечной артерии появляются признаки стенокардии напряжения. Это ощущение сдавливания, боли в грудной клетки, возникающие при любой физической активности (подъеме тяжестей, беге, быстрой ходьбе, поднятии по лестнице).
При закупорке сосудов ног появляется боль при ходьбе, усталость, жжение. Симптоматика исчезает, если остановиться передохнуть, но как только человек продолжает ходьбу, она возвращается.
При поражениях артерий головного мозга часто развивается ишемический инсульт или транзиторная ишемическая атака. Симптоматика этих состояний схожа. У человека появляются проблемы с речью, головокружения, головные боли, нечеткость зрения, немеют руки, ноги, часть лица преимущественно с одной стороны. Отличается симптоматика длительностью. При инсульте признаки продолжают беспокоить несколько суток, тогда как при транзиторной ишемической атаке они исчезают максимально через сутки.
При атеросклерозе почечных артерий развивается гипертензия, которая практически не реагирует на терапию.
ВАЖНО! Если симптоматика проявляется постепенно, скорей всего, бляшка разрастается. Если признаки нарастают быстро, возможно ее оболочка прорвалась, образовался тромб, который перекрыл проток артерии. В таком случае действовать нужно незамедлительно, вызывать «Скорую помощь», иначе возможен летальный исход.
Для диагностики и разработки терапевтической схемы требуется консультация кардиолога, ангионевролога, сосудистого хирурга в зависимости от того, артерии какого органа поражены. При хронических заболеваниях дополнительно нужно обратиться к эндокринологу, нефрологу, неврологу, флебологу.
Диагностика включает следующие исследования:
Дополнительно проверяют сердце. Проводят ЭХО, тесты с нагрузкой, коронографию.
Лечение атеросклероза направлено на снижение уровня плохого холестерина.
Для этого применяют следующие лекарства:
Лечение атеросклероза длительное, иногда приходится принимать лекарства всю жизнь.
При отсутствии эффекта от медикаментозной терапии или при закупорке артерии требуется хирургическое вмешательство. Выбор операции зависит от степени закупорки сосуда:
К сожалению, атеросклероз относится к неизлечимым состояниям. Можно только улучшить состояние человека и в дальнейшем проводить профилактические мероприятия. Периодически требуется сдавать кровь на анализ, определять липидограмму, маркеры функции печени. Необходимо соблюдать диету с пониженным содержанием жиров, увеличить физическую активность по мере возможности, отказаться от вредных привычек. Профилактикой необходимо заниматься не только людям с поставленным диагнозом атеросклероз, но и всем, кто старше 40 лет или имеет генетическую предрасположенность к заболеванию.
При атеросклерозе поражаются крупные сосуды – аорта и артерии. Опасность заболевания состоит в том, что от холестериновой бляшки может в любой момент оторваться частичка и вместе с кровью попасть в мелкий сосуд, перекрыв его. Этот приводит к острому нарушению питания органов и развитию опасных для жизни состояний. Важно вовремя диагностировать заболевание и провести лечение.
Лечение атеросклероза лекарствами
Используйте навигацию по текущей странице
Центр спасения от ампутации
 Причины и развитие атеросклероза
Причины и развитие атеросклероза
При обильном накоплении липидов и кальция происходит нарушение кровообращения в бляшках, омертвение которых обусловливает появление атером-полостей, заполненных распадающимися массами. Стенка артерии в области такой бляшки имеет каменную твердость, легко крошится. Крошкообразные массы отторгаются в просвет сосуда. Попадая с током крови в нижележащие кровеносные сосуды, кусочки раскрошившейся атеросклеротической бляшки могут стать причиной закупорки (эмболии) и привести к тромбозу артерий конечности с развитием гангрены (омертвения). Кроме этого, крупная бляшка приводит к значительному нарушению тока крови, что снижает доставку кислорода в ткани. При физической нагрузке мышцы, не получающие достаточного питания отказываются работать, возникает боль, которая исчезает только после отдыха. Крупная бляшка способствует развитию тромба в месте сужения сосуда, что может привести к острой ишемии и гангрене.
Медикаментозная терапия может быть направлена на причины болезни (этиотропное лечение), механизмы его развития (патогенетическое лечение), симптомы заболеваний (симптоматическая терапия) и профилактику осложнений. В лечении сосудистых пациентов должна применяться схема, затрагивающая все аспекты заболевания.
Этиотропное и патогенетическое лечение.
Диабетическая макроангиопатия. Помимо терапии статинами, для улучшения состояния сосудистой стенки применяется препарат Vessel Due F, органический глиполисахарид, который способствует восстановлению эндотелия и снижает риск сосудистых тромбозов. Для лечения нейропатии у больных с диабетом используются витамины группы В (мильгамма), тиоктацид.
Препараты улучшающие кровоток и влияющие на коллатеральное кровообращение.
Пентоксифиллин (трентал, вазонит) до сих пор широко используются в отечественной клинической практике, хотя множество исследований показали их небольшую эффективность.
Симптоматическая терапия.
Подразумевает уменьшение симптомов сосудистых заболеваний. Эффективное патогенетическое лечение способствует устранению симптоматики хронической артериальной недостаточности. При критической ишемии важным аспектом лечения является обезболивание. Для этих целей используются ненаркотические анальгетики (кеторол, баралгин, диклофенак). При невралгических болях назначается финлепсин и другие седативные средства. В сложных случаях возможно назначение наркотических анальгетиков (трамадол, промедол, морфин) или эпидуральной продленной анестезии.
Профилактика осложнений.
Основное осложнение, связанное с облитерирующими заболеваниями, это тромбоз артерии с развитием острой ишемии конечности. В настоящее время возможности современной терапии позволяют многократно снизить риск тромбоза. Наиболее эффективны препараты клопидогреля (плавикс, зилт, тромбостоп). Могут использоваться препараты аспирина (тромбоасс, кардиомагнил) в дозе не менее 100 мг в сутки, но они слабее. У пациентов с склонностью к венозным тромбозам и с мерцательной аритмией, для профилактики тромбоэмболии могут использоваться непрямые антикоагулянты (варфарин), прямые ингибиторы тромбина (продакса), низкомолекулярные гепарины (фраксипарин, клексан)

Чем опасен высокий уровень холестерина?
Повышенный уровень холестерина приводит к риску развития ИБС и инфаркта миокарда, ишемического инсульта и гангрены конечностей!
Необходимо снижать концентрацию общего холестерина в крови: снижение концентрации общего холестерина в крови на 10% приводит к уменьшению смертности от заболеваний сердца на 20%. Малая физическая активность (гиподинамия), избыточное питание и курение оказывают плохое воздействие на уровень холестерина.
Физические упражнения и похудание уменьшают концентрацию холестерина и триглицеридов, тем самым позволяя предотвратить развитие атеросклероза.
Препараты для снижения уровня холестерина
Статины – это группа препаратов предназначенных для снижения снижение уровня холестерина в крови. Действие статинов основано на блокировании образования холестерина в печени, что снижает его уровень в крови, так как весь холестерин в организме вырабатывается именно там, а не поступает с пищей. Тот холестерин, что мы съедаем является только материалом для синтеза собственного.
Назначается пациентам с высоким риском развития инсульта и инфаркта. Прием Розувастатина зависит от уровня липидов в крови и составляет в стандартной дозировке от 5 до 10 мг в день.
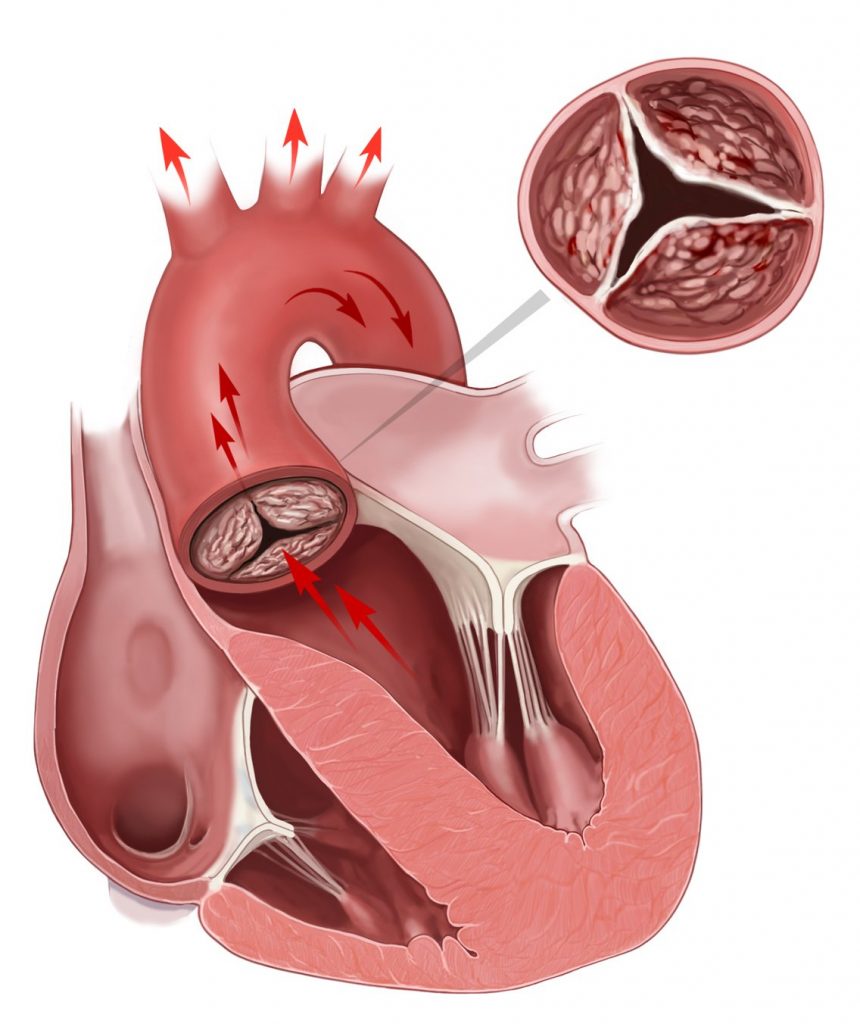
Атеросклероз аорты
Клиническая картина атеросклероза аорты зависит от расположения атеросклеротических бляшек. Они могут локализоваться в грудном или брюшном отделе аорты, области её бифуркации (деления на подвздошные артерии). Кардиологи проводят комплексную терапию заболевания. При размягчении атеросклеротических бляшек развивается аневризма. В этом случае сосудистые хирурги проводят операции.
Причины
Атеросклероз аорты развивается при воздействии провоцирующих факторов:
Риск развития заболевания увеличивается у больных сахарным диабетом, артериальной гипертензией. К нетрадиционным факторам риска развития атеросклероза относится концентрация С-реактивного белка больше двух миллиграмм в литре, аполипопротеина выше тридцати миллиграмм в литре, гомоцистеина, фибриногена. Атеросклероз развивается при увеличении толщины внутреннего слоя аорты. Чаще всего заболевание развивается при воздействии нескольких провоцирующих факторов.
Симптомы
Пациенты, у которых атеросклеротические бляшки образовались в грудном отделе аорты, предъявляют жалобы на жгучие боли за грудиной, которые отдают в спину, шею, подложечную область. Они усиливаются на фоне эмоциональной и физической нагрузки, могут продолжаться сутками. Интенсивность болей периодически усиливается, затем ослабевает.
У пациентов с атеросклерозом брюшного отдела аорты периодически возникает боль в животе. Она бывает острой резкой, пульсирующей или ломящей. Часто приступ боли напоминает кишечную колику, осложнение язвы желудка, обострение панкреатита или холецистита. При осмотре пациента хирурги выявляют вздутый живот, нарушение перистальтики кишечника (запоры).
При расположении атеросклеротических бляшек в области бифуркации брюшной аорты нарушается кровоснабжение тазовых органов, ног. У пациентов развивается облитерирующий атеросклероз нижних конечностей. Они из-за возникновения интенсивной боли вынуждены останавливаться во время прогулки. Ноги становятся холодными. Уменьшается волосяной покров. У мужчин развивается эректильная дисфункция.
Осложнения
Атеросклероз – основная причина аневризмы аорты. При её расслоении кровь изливается в средостение или брюшную полость. Риск летального исхода чрезвычайно высокий. Если атеросклеротические бляшки располагаются в области бифуркации брюшной аорты, вследствие ишемии конечности развивается гангрена.
Диагностика
Чтобы выявить причину атеросклероза, кардиологи проводят комплексное обследование липидного профиля. Оно включает следующие лабораторные исследования:
Для установления локализации атеросклеротического поражения пациентам проводят аортрографию – рентгенологическое исследование после введения в аорту рентгенконтрастного вещества. Признаки атеросклероза грудного отдела аорты выявляют на рентгеновских снимках, выполненных во время скринингового исследования.
Диагноз подтверждают с помощью следующих диагностических процедур:
Лечение
После подтверждения диагноза пациенты с атеросклерозом аорты наблюдаются кардиологом. Им рекомендуют изменить образ жизни:
Врачи проводят медикаметозную терапию следующими фармакологическими препаратами:
Хирургическое лечение
Пациентам, у которых вследствие атеросклероза развивается расширение грудного отдела аорты, имеет место выраженный болевой синдром, проводят эндоваскулярную реконструкцию аорты (TEVAR) или открытое оперативное вмешательство. При критической ишемии нижних конечностей, развившейся у больных атеросклерозом бифуркации брюшной аорты, проводят аорто-бифеморальное шунтирование или протезирование (замену поражённого участка сосуда трансплантантом). В ведущих центрах сосудистой хирургии выполняют гибридные оперативные вмешательства – одновременную открытую шунтирующую и эндоваскулярную операции (баллонную ангиопластику и стентирование).
Профилактика
Чтобы предотвратить развитие атеросклероза аорты, следует соблюдать диету, не курить, вести активный образ жизни. Прогрессирование патологического процесса замедляют лекарственные средства, снижающие уровень холестерина в крови.
Источники:
Материал размещен в ознакомительных целях, не является медицинским советом и не может служить заменой консультации у врача.
Эксперт
Палишена Елена Игоревна
Врач-терапевт
Специалист по функциональной диагностике,
сертификат №7523,
диплом о медицинском образовании №36726043
Атеросклероз аорты (I70.0)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Этиология и патогенез
В основе обменных нарушений при атеросклероз лежит дислипопротеидемия с преобладанием ЛПОНП и ЛПНП, что ведет к нерегулируемому клеточному обмену холестерина (рецепторная теория атеросклероза Гольдштейна и Брауна), появлению так называемых «пенистых» клеток в интиме артерий, с которыми связано образование атеросклеротических бляшек.
Значение гормональных факторов в развитии атеросклероза несомненно. Так, сахарный диабет и гипотиреоз способствуют, а гипертиреоз и эстрогены препятствуют развитию атеросклероза. Имеется прямая связь между ожирением и атеросклерозом. Несомненна и роль гемодинамического фактора (артериальная гипертензия, повышение сосудистой проницаемости) в атерогенезе. Независимо от характера гипертонии при ней отмечается усиление атеросклеротического процесса. При гипертонии атеросклероз развивается даже в венах (в легочных венах — при гипертензии малого круга, в воротной вене—при портальной гипертензии).
Исключительная роль в этиологии атеросклероза отводится нервному фактору — стрессовым и конфликтным ситуациям, с которыми связано психо-эмоциональное перенапряжение, ведущее к нарушению нейроэндокринной регуляции жиробелкового обмена и вазомоторным расстройствам (нервно-метаболическая теория атеросклероза А. Л. Мясникова). Поэтому атеросклероз рассматривается как болезнь сапиентации.
Сосудистый фактор, т. е. состояние сосудистой стенки, в значительной мере определяет развитие атеросклероза. Имеют значение заболевания (инфекции, интоксикации, артериальная гипертония), ведущие к поражению стенки артерий (артериит, плазматическое пропитывание, тромбоз, склероз), что «облегчает» возникновение атеросклеротических изменений. Избирательное значение при этом имеют пристеночные и интрамуральные тромбы, на которых «строится» атеросклеротическая бляшка (тромбогенная теория Рокитанского — Дьюгеда).
Некоторые исследователи придают основное значение в развитии атеросклероза возрастным изменениям артериальной стенки и рассматривают атеросклероз как «проблему возраста», как «геронтологическую проблему» (Давыдовский И. В., 1966). Эта концепция не разделяется большинством патологов.
Роль наследственных факторов в атеросклерозе доказана (например, атеросклероз у молодых людей при семейной гиперлипопротеидемии, отсутствии апорецепторов). Имеются данные о роли этнических факторов в его развитии.
Таким образом, атеросклероз следует считать полиэтиологическим заболеванием, возникновение и развитие которого связано с влиянием экзогенных и эндогенных факторов.
Патогенез атеросклероза
Патогенез атеросклероза сложен. По современным представлениям в основе возникновения атеросклероза лежит взаимодействие многих патогенетических факторов, ведущее в конечном счете к образованию фиброзной бляшки (неосложненной и осложненной).
Различают три основные стадии формирования атеросклеротической бляшки (атерогенез):
Начальная стадия характеризуется появлением в интиме артерий пятен и полосок, содержащих липиды.
Образование липидных пятен и полосок
Липидные пятна представляют собой небольших размеров (до 1,0-1,5 мм) участки на поверхности аорты и крупных артерий, которые имеют желтоватый цвет. Липидные пятна состоят, главным образом, из пенистых клеток, содержащих большое количество липидов и Т-лимфоцитов. В меньшем количестве в них присутствуют также макрофаги и гладкомышечные клетки. Со временем липидные пятна увеличиваются в размерах, сливаются друг с другом и образуют так называемые липидные полоски, слегка возвышающиеся надо поверхностью эндотелия. Они также состоят из макрофагов, лимфоцитов, гладкомышечных и пенистых клеток, содержащих липиды. На этой стадии развития атеросклероза холестерин расположен преимущественно внутриклеточно и лишь небольшое его количество находится вне клеток.Липидные пятна и полоски образуются в результате отложения липидов в интиме артерий. Первым звеном этого процесса является повреждение эндотелия и возникновение эндотелиальной дисфункции, сопровождающееся повышением проницаемости этого барьера.
Причинами первоначального повреждения эндотелия могут служить несколько факторов:
В результате повреждения эндотелия формируется эндотелиальная дисфункция, проявляющаяся снижением продукции вазодилатирующих факторов (простациклин, окись азота и др.) и увеличением образования вазоконстрикторных веществ (эндотелинов, АII, тромбоксана А2 и др.), еще больше повреждающих эндотелий и повышающих его проницаемость. Модифицированные ЛПНП и липопротеин (а) и некоторые клеточные элементы крови (моноциты, лимфоциты) проникают в интиму артерий и подвергаются окислению или гликозилированию (модификации), что способствует еще большему повреждению эндотелия и облегчает миграцию из кровотока в интиму артерий этих клеточных элементов.
Образование фиброзных бляшек
По мере прогрессирования патологического процесса в участках отложения липидов разрастается молодая соединительная ткань, что ведет к образованию фиброзных бляшек, в центре которых формируется так называемое липидное ядро.
Одновременно происходит васкуляризация очага атеросклеротического поражения. Вновь образующиеся сосуды отличаются повышенной проницаемостью и склонностью к образованию микротромбов и разрывам сосудистой стенки. По мере созревания соединительной ткани количество клеточных элементов уменьшается, а коллагеновые волокна утолщаются, формируя соединительнотканный каркас атеросклеротической бляшки, который отделяет липидное ядро от просвета сосуда («покрышка»). Формируется типичная фиброзная бляшка, выступающая в просвет сосуда и нарушающая кровоток в нем.
Клиническое и прогностическое значение сформировавшейся атеросклеротической бляшки во многом зависит именно от структуры ее фиброзной покрышки и размеров липидного ядра. В некоторых случаях (в том числе на относительно ранних стадиях формирования бляшки) ее липидное ядро хорошо выражено, а соединительнотканная капсула сравнительно тонкая и может легко повреждаться под действием высокого артериального давления, ускорения кровотока в артерии и других факторов. Такие мягкие и эластичные бляшки иногда называют «желтыми бляшками». Они, как правило, мало суживают просвет сосуда, но ассоциируются с высоким риском возникновения повреждений и разрывов фиброзной капсулы, то есть с формированием так называемой «осложненной» атеросклеротической бляшки.
В других случаях (обычно на более поздних стадиях) фиброзная покрышка хорошо выражена, плотная и меньше подвержена повреждению и разрывам. Такие бляшки называют «белыми». Они нередко значительно выступают в просвет артерии и вызывают гемодинамически значимое ее сужение, которое в некоторых случаях может осложняться возникновением пристеночного тромба.
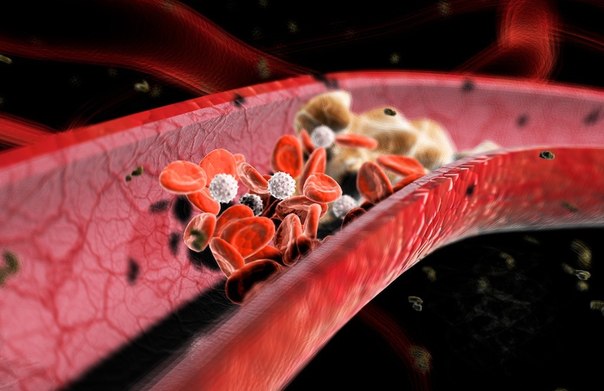
Первые две стадии атерогенеза завершаются образованием неосложненной атеросклеротической бляшки. Прогрессирование атероматозного процесса приводит к формированию «осложненной» атеросклеротической бляшки, вследствие чего образуется пристеночный тромб, который может приводить к внезапному и резкому ограничению кровотока в артерии.
Формирование «осложненной» бляшки
Прогрессирование атероматозного процесса приводит к формированию «осложненной» атеросклеротической бляшки. Эта стадия атероматоза характеризуется значительным увеличением липидного ядра (до 30% и более от общего объема бляшки), возникновением кровоизлияний в бляшку, истончением ее фиброзной капсулы и разрушением покрышки с образованием трещин, разрывов и атероматозных язв. Выпадающий при этом в просвет сосудов детрит может стать источником эмболии, а сама атероматозная язва служить основой для образования тромбов. Завершающей стадией атеросклероза является атерокальциноз, отложение солей кальция в атероматозных массы, межуточное вещество и фиброзную ткань.Главным следствием формирования «осложненной» атеросклеротической бляшки является образование пристеночного тромба, который внезапно и резко ограничивает кровоток в артерии. В большинстве случаев именно в этот период возникают клинические проявления обострения заболевания, соответствующие локализации атеросклеротической бляшки (нестабильная стенокардия, инфаркт миокарда, ишемический инсульт и т.п.).
Факторы и группы риска
Факторы риска развития атеросклероза
Клиническая картина
Клинические критерии диагностики
Cимптомы, течение
Атеросклероз грудной аорты
При атеросклерозе грудной аорты у больного может наблюдаться аорталгия — давящая или жгучая боль за грудиной, иррадирующая в обе руки, шею, спину, верхнюю часть живота. При физическом и эмоциональном напряжении боль усиливается. Аорталгия требует дифференциальной диагностики со стенокардией напряжения. В отличие от стенокардиии, аорталгия не имеет четкого приступообразного характера (боль обычно постоянная), может продолжаться часами, сутками, периодически то усиливаясь, то ослабевая, нередко сочетается с ощущением онемения или «ползания мурашек» по рукам.
Аорталгия обусловлена раздражением нервных окончаний в стенке измененной атеросклеротическим процессом аорты или раздражением парааортальных нервных сплетений при перерастяжении стенки аорты.
Следует помнить, что боль при атеросклерозе грудной аорты может также локализоваться в спине (в межлопаточной области), а нередко — в периферических отделах грудной клетки (аналогично боли при межреберной невралгии), что обусловлено сужением устьев межреберных артерий за счет атеросклеротического процесса.
При значительном расширении грудной аорты могут появиться затруднения глотания вследствие сдавления пищевода, охриплость голоса (сдавление возвратного нерва), анизокория.
При поражении дуги аорты могут быть жалобы на головокружение, обмороки, при резком повороте головы возможны эпилептиформные судороги, преходящие парезы.
В поздних стадиях атеросклероза грудной аорты, при выраженном ее уплотнении и расширении можно обнаружить следующие симптомы:
• увеличение ширины сосудистого пучка, определяемое во втором межреберье при перкуссии (в норме ширина сосудистого пучка 4—6 см);
• расширение зоны перкуторного притупления на уровне второго межреберья справа от грудины на 1—3 см (симптом Потэна);
• наличие ретростернальной пульсации (видна на глаз или определяется пальпаторно) и значительно реже — пульсации во втором межреберье справа от грудины;
• изменение тембра II тона над аортой (во II межреберье справа) — II тон приобретает металлический оттенок (за счет обызвествления клапана аорты) и воспринимается укороченным по длительности; иногда выслушивается акцент II тона на аорте (чаще при сопутствующей артериальной гипертензии, но иногда и без нее);
• самостоятельный систолический шум над аортой, обусловленный появлением в аорте пристеночных вихревых движений крови в связи с ригидностью и недостаточным расширением аорты во время систолы, а также в связи с неровностями внутренней поверхности аорты и ее расширением;
• положительный симптом Сиротинина—Куковерова — усиление систолического шума и одновременно II тона над аортой при поднятии рук кверху и отклонении головы кзади. Появление симптома обусловлено тем, что при таком положении головы и рук ключицы сдавливают подключичные артерии, в начальной части аорты повышается артериальное давление, вследствие чего усиливается вихревое движение крови, появляется акцент II тона, и усиливается шум над аортой;
• повышение систолического и пульсового артериального давления;
• асимметрия пульса и артериального давления на руках (в связи с поражением дуги аорты в месте отхождения плечеголовного ствола может снизиться наполнение левой подключичной и плечевой артерий). При рентгенографическом и ультразвуковом исследовании выявляются расширение и уплотнение дуги аорты.
Атеросклероз брюшной аорты
Атеросклероз брюшной аорты — наиболее частая и наиболее рано возникающая локализация атеросклероза. При атеросклерозе брюшной аорты суживаются устья отходящих от нее артериальных ветвей, и нарушаются моторная и секреторная функции пищеварительного тракта. При пальпации органов брюшной полости можно ощутить пульсацию уплотненной и расширенной аорты. Рентгенографическое и ультразвуковое исследования также выявляют уплотнение и расширение брюшной аорты, ее обызвествление.
При атеросклерозе бифуркации аорты может сформироваться синдром Лериша (хроническая обструкция бифуркации аорты) со следующей симптоматикой:
• перемежающаяся хромота — (больной должен периодически останавливаться во время ходьбы в связи с появлением болей в икроножных мышцах, что обусловлено ишемией нижних конечностей);
• похолодание, онемение, бледность ног, выпадение волос и нарушение роста ногтей на ногах;
Атеросклероз грудной и брюшной аорты может привести к формированию аневризмы этих отделов.
Диагностика
Рентгенография аорты позволяет диагностировать ее расширение, удлинение, отложения кальция в ее стенке, а также аневризматические выпячивания аорты.
При расширении аорты выявляется увеличение поперечника ее тени, усиление выбухания дуг аорты в легочные поля. В левой передней косой проекции тень аорты становится развернутой, размеры аортального окна увеличиваются.
При удлинении аорта выступает вправо и вверх и принимает участие в образовании правого верхнего контура сосудистой тени, значительно заходя на тень верхней полой вены.
При кальцинозе аорты в проекции ее тени можно обнаружить отложение кальция.
Селективное контрастирование грудной и брюшной аорты (аортография) позволяет уточнить локализацию и размеры аневризмы аорты, а также сужение крупных магистральных артерий. Основной ангиографический признак расслаивающей аневризмы — двойной контур аорты.
Атеросклеротические изменения аорты при ультразвуковом исследовании проявляются в утолщении, уплотнении и кальцинозе стенок, неровностях внутреннего контура сосуда, удлинении и нарушении прямолинейности хода артерий, наличии атеросклеротических бляшек.
Диагноз аневризмы аорты ставят при локальном (ограниченном) выбухании стенки аорты или при диффузном увеличении диаметра грудной или брюшной аорты в 2 раза по сравнению с нормой. В области расширения, как правило, заметно снижается скорость кровотока; он становится неупорядоченным и даже разнонаправленным. Сходные изменения обнаруживают при аневризме крупных ветвей аорты.
Восходящая и нисходящая части грудной аорты визуализируются обычно из супрастернального доступа. В норме диаметр грудной аорты, измеренный в М-режиме в начале систолы желудочков, колеблется от 2,4 см до 3,4 см. Брюшная аорта и ее крупные ветви чаще визуализируются из переднебрюшного доступа. Так можно получать изображение чревного ствола и его крупных ветвей — печеночной и селезеночной артерий, верхней брыжеечной артерии, почечных артерий. Диаметр брюшной аорты на уровне диафрагмы составляет около 2 см.
Для получения информации о характере кровотока по внутренней и наружной сонным артериям, вертебральным и другим брахиоцефальным артериям используют различные позиции ультразвукового датчика.
При исследовании брахиоцефальных артерий в обязательном порядке используют так называемые компрессионные пробы — сдавление общей сонной и ветвей наружной сонной артерии, которое приводит к неодинаковым изменениям характера и скорости кровотока в норме и при патологии (например, при сужении просвета сосудов).
Диагноз атеросклероза считают достоверным при обнаружении утолщения стенки артерии или/и наличии фиброзной бляшки.
В норме толщина слоя интима-медиа (ТИМ) не превышает 1,0 мм. ТИМ от 1,0 до 1,3 мм расценивают как утолщение стенки артерии, а значения этого показателя, превышающие 1,3 мм, — как ультразвуковой признак атеросклеротической бляшки.
Рентгеновская компьютерная томография и магнитно-резонансная томография аорты позволяют отчетливо выявить морфологические изменения аорты и ее крупных ветвей, в том числе аневризму аорты.
Путем внутривенного введения парамагнитных контрастных веществ можно также оценить состояние мелких сосудов, вплоть до дистальных отделов пальцевых артерий.
Имеются публикации о достоверных результатах применения МРТ в области вне- или внутричерепного каротидного русла, грудной и абдоминальной аорты, артерий рук и почек.
Селективная ангиография является наиболее информативным методом при распознавании атеросклеротического поражения аорты и ее ветвей. Проводится преимущественно в при решении вопроса о показаниях и объеме оперативного вмешательства.
При необходимоти могут быть использованы такие более редкие методики, как ангиоскопия, цифровая субтракционная ангиография и оптическая когерентная томография.
Лабораторная диагностика
ХС-ЛПВП определяют прямым энзиматическим методом после осаждения других фракций, норма 0.9-1.9 ммоль/л; уровень менее 0.9 – высокий риск ИБС, уровень более 1.6 – благоприятный фактор защиты от ИБС.
ХС-ЛПОНП рассчитывают как ТГх0.46 (только в случае, если ТГ не выше 4.5).
ХС-ЛПНП можно определять прямым количественным методом. С целью экономии реагентов иногда применяют расчет по следующей формуле: ХС общ. – (ХС ЛПВП+ХС ЛПОНП) – при этом результаты теста считаются ориентировочными. В норме ХС-ЛПНП для взрослых не должен превышать 3.34 ммоль/л, для детей – не более 2.85.
АпоВ100 – норма 56-182 мг/дл для женщин и 63-188 для мужчин; превышение пограничного уровня требует обязательного лечения диетой и препаратами, блокирующими синтез липидов в связи с резко возрастающим риском развития ИБС, так как АпоВ100 количественно соответствует уровню ЛПНП и ЛПОНП.
ЛП(а) – надежный показатель для выявления наследственных форм ИБС. В норме его содержание 0-30 мг/дл, не меняется под действием статинов, повышение при диабете и нефротическом синдроме не доказано. Применяется для ранней диагностике семейной ИБС у молодых лиц. Не рекомендуется применять для массовых обследований бессимптомных пациентов.
Гомоцистеин (ГЦ) – независимый фактор риска поражения сосудов. Повышение его уровня резко увеличивает риск развития ИБС и ИБМ во всех группах, даже при нормальном уровне ХС. Является естественным продуктом метаболизма метионина, в норме в крови не накапливается в связи с быстрым разрушением в клетках при участии фолиевой кислоты, витамина В12 и В6. При замедлении его распада в клетках задерживается в крови и окисляется с образованием свободных радикалов, повреждающих эндотелий и окисляющих ЛПНП. ГЦ также подавляет синтез оксида азота и простациклина в эндотелии артерий. В норме уровень ГЦ 5-12 мкмоль/л, умеренное повышение 15-30 мкмоль/л, тяжелое – 30-100 мкмоль/л. Повышение свыше 22 мкмоль/л считается высоким фактором тромбоза глубоких вен, уровень ГЦ более 13 утраивает степень риска сердечного приступа у мужчин, резко ускоряет повреждение сосудов при диабете. У беременных повышенный уровень ГЦ приводит к ранним выкидышам и отслойке плаценты, рождению детей с дефектами развития.
Причиной гипергомоцистенинемии являются: врожденный дефект обмена гомоцистеина, дефицит фолата, витамина В12, В6 (неправильное питание, болезни желудка).
Внелабораторные ошибки при исследовании липидов.
Факторы, влияющие на уровень липидов в крови.
Лабораторный контроль при лечении статинами.
При лечение статинами требуется индивидуальный подбор эффективной дозы и вида препарата и своевременное выявление побочных эффектов с использованием лабораторных исследований.
Холестерол общий – 3.1-5.2 ммоль/л в норме, при лечении – менее 4.2 ммоль/л ЛПНП (прямой количественный метод) – может использоваться как самостоятельный, более объективный, чем общий холестерол, показатель. Составляет в норме 1.56-3.4 ммоль/л, при лечении должен снизиться до 2.2-2.5 ммоль/л. Первичный эффект проявляется уже через 4-5 дней, максимальный стабильный эффект – через 1-3 месяца от начала приема препарата. Наиболее выраженный эффект дает розувастатин (крестор).
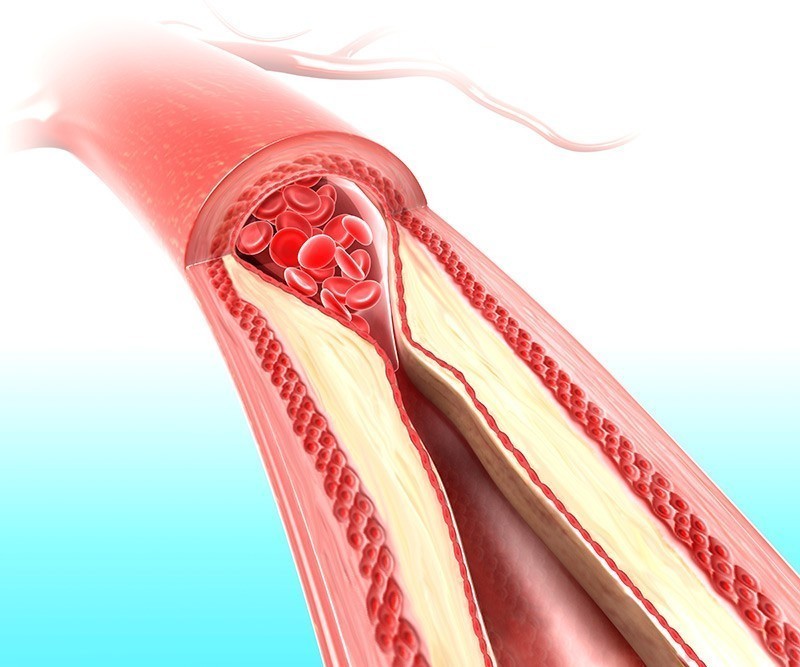

 Причины и развитие атеросклероза
Причины и развитие атеросклероза