что принимать при бронхиальной астме чтобы отходила мокрота
Бронхиальная астма: как распознать и преодолеть?
Андрей Леонидович
Провизор
Астма — хронический недуг, поражающий бронхи, который часто проявляется в виде отека слизистой оболочки дыхательных путей и спазмов, сопровождающихся нехваткой воздуха. С греческого название болезни переводится, как «удушье», «тяжелое дыхание». Разберемся, что представляет собой эта болезнь, как ее распознать и можно ли вылечить.
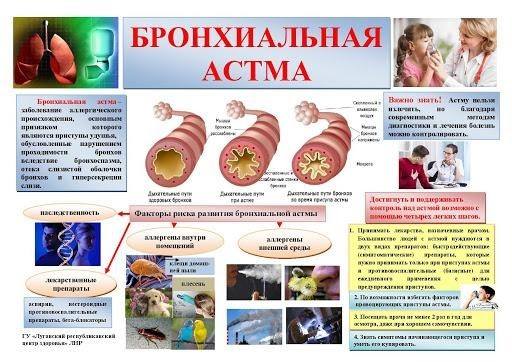
Особенности бронхиальной астмы
Главная особенность недуга — быстрое прогрессирование, которое беспокоит человека частыми приступами удушья и приводит к серьезному ухудшению качества жизни. В мире более 100 000 000 людей страдает от этой болезни, а это — примерно 5-9% взрослого населения каждого государства. Каждый год недуг забирает жизни порядка 250 000 людей.
Симптомы бронхиальной астмы
Степени и формы заболевания
Медики выделяют 3 основные формы заболевания:
Независимо от формы заболевания оно может протекать в 4-х стадиях (ступенях, этапах):
Степени и формы бронхиальной астмы
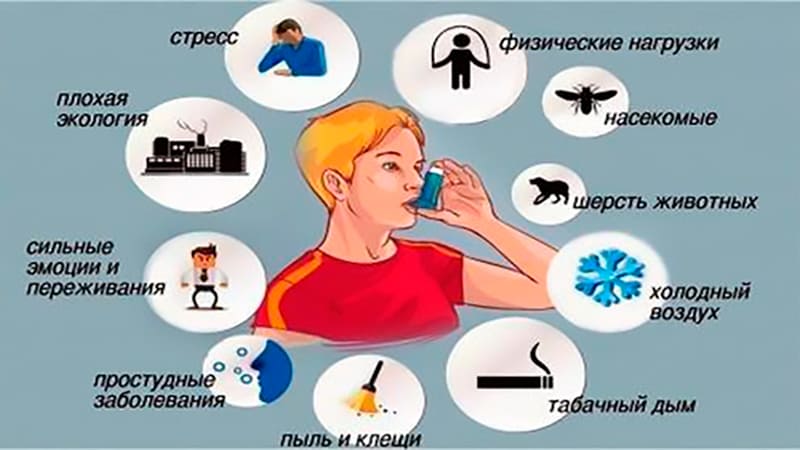
Причины возникновения
Развитию недуга способствуют определенные внешние и внутренние факторы. Внутренними могут быть такие, как:
Внешними причинами могут быть
Аллергия на что-либо и табакокурение — 2 наиболее частых фактора-провокатора бронхиальной астмы.
Симптомы заболевания
Важно понимать, что чем раньше врачи диагностируют заболевание, тем больше шансов на полное выздоровление. Поэтому нужно внимательно следить за своим организмом и при появлении любых признаков, описанных ниже, скорее обращаться к медикам:
На ранних стадиях вышеописанная симптоматика может либо проявляться слабо, либо вообще никак не давать о себе знать. Но постепенно симптомы будут становиться все более выраженными, а также приведут к другим не менее приятным ощущениям:
Лечение и профилактика бронхиальной астмы
Лечение и профилактика заболевания
Увы, современная медицина пока не в силах полностью избавить пациента от астмы. Поэтому всем терапевтические методы направлены на облегчение состояния человека и устранении симптомов заболевания. Лечением недуга занимаются пульмонологи и обычно медикаментозная терапия включает прием препаратов 2-х групп:
В качестве профилактических мер пульмонологи советуют следовать 6-и простым правилам:
Также стоит минимум 2 раза в неделю проводить тщательную влажную уборку в доме, стирать белье в машинке не реже раза в неделю на максимально допустимой температуре и не использовать в интерьере ковры с мягкой мебелью, которые накапливают пыль.
Если рассматривать конкретные препараты от бронхиальной астмы, то чаще всего врачи выписывают:
Все лекарства, доступные к продаже в аптеках Вашего города, а также цены на них, Вы можете увидеть на нашем сайте, введя в поисковой строке название лекарства и запустив поиск.
Кашель при астме
Бронхиальная астма является хроническим воспалительным заболеванием дыхательных путей. При классическом течении бронхиальной астмы случаются приступы сильного сухого кашля и затруднения дыхания, спровоцированные временным сужением бронхов из-за спазма мышц, выделения слизи и отека слизистых оболочек. Чаще всего астма появляется в детстве и может пройти при корректном лечении с возрастом.
Причины бронхиальной астмы
Очень часто астма возникает у людей с патологиями верхних дыхательных путей (синуситы, гаймориты, искривление носовой перегородки) и склонностью к аллергическим заболеваниям. Способствовать появлению заболевания могут наследственность, патогенная окружающая среда, курение, холод, а также сильные стрессы и чрезмерная физическая нагрузка.
Симптомы бронхиальной астмы
Какой кашель при астме?
Во время приступа астмы кашель является сухим и надрывным, сопровождается одышкой, а также свистящим или жужжащим хрипом, который иногда можно слышать даже на расстоянии от человека. Только после окончания приступа при откашливании выделяется незначительное количество мокроты. Она вязкая, бесцветная, «стекловидная», может содержать «слепки» с мелких бронхов.
Кашель может быть единственным симптомом бронхиальной астмы. В таком случае для подтверждения диагноза назначаются бронходилататоры, способствующие расширению бронхов. Если после назначения препарата кашель становится слабее или полностью исчезает, астма подтверждается.
Лечение кашля при астме
Лечение больных бронхиальной астмой подразумевает и неотложную помощь (купирование приступов), и плановое лечение в периоды обострения и ремиссии. Кроме того, рекомендуется устранение выявленных аллергенов и санация очагов инфекции. Медикаментозная терапия должна назначаться лечащим врачом, самостоятельный подбор препаратов нежелателен.
Лечение кашля и одышки, вызванных приступами бронхиальном астмы, направлено на восстановление проходимости бронхов. Препараты предпочтительно применять в виде ингаляций, что уменьшает риск осложнений.
В качестве профилактики бронхиальной астмы рекомендуется вести активный образ жизни, больше находиться на свежем воздухе, исключить аллергены из рациона и окружающей среды, заниматься ЛФК, избегать табачного дыма и других провоцирующих факторов.
Бромгексин при астме
Бромгексин, амброксол и их аналоги способствуют облегчению дыхания, разжижению и отхаркиванию вязкой мокроты. Средство обладает сразу несколькими терапевтическими эффектами и применяется для борьбы с разными видами кашля, включая астматический.
Первые положительные изменения в состоянии больного могут быть заметны уже на второй день приема лекарства, а значительное облечение обычно происходит на пятые сутки курса. В результате снижается количество и тяжесть приступов кашля, улучшается общее самочувствие.
ТОП лекарств от кашля
Кашель – защитная рефлекторная реакция организма, направленная на очищение закупоренных или раздраженных дыхательных путей. Половая принадлежность, возраст и генетика в данном случае значения не имеют. Лающий, мучительный, с мокротой или без нее, возникающий в течение всего дня, только в определенное время суток или при употреблении определенных продуктов – существуют совершенно разные типы кашля. Он может быть разделен, во-первых, по продолжительности (острый и хронический кашель), а во-вторых, по отношению к выделяемому секрету (сухой, продуктивный и кровохарканье).
Чтобы подобрать лучшее средство от кашля, следует обратиться к врачу. Только специалист, после проведения обследования и постановки диагноза, может назначить эффективный препарат, который не только устраняет симптом, но и борется с причиной его возникновения.
Какие виды кашля бывают
Сухой (раздражающий)
Называется непродуктивным или кашлем без мокроты. Вызван раздражением дыхательных путей. Острый сухой кашель может возникать, например, в начале бронхита, при небольших легочных эмболиях (закупорка легочного кровеносного сосуда), плеврите, а также при вдыхании раздражающих газов, пыли и других инородных тел.
Хронический сухой кашель может быть вызван, например, хроническим насморком или хронической синусовой инфекцией, рефлюксной болезнью и астмой. Кроме того, хронический сухой кашель также может быть побочным эффектом ингибиторов АПФ (сердечно-сосудистых средств).
Продуктивный (кашель с мокротой)
Сопровождается большим количеством слизистого образования. Слизь в основном прозрачная. Желтоватая мокрота, отходящая из нижних дыхательных путей, связана с воспалительными клетками. Зеленоватый бронхиальный секрет указывает на бактериальную инфекцию.
Острый продуктивный кашель может возникать, например, в рамках пневмонии, а также на более поздней стадии острого бронхита. Хронический продуктивный кашель может быть признаком хронического бронхита или ХОБЛ (хронической обструктивной болезни легких).
Кровохарканье
Причины возникновения кашля
Существует много провоцирующих факторов. Перед назначением лекарственной терапии назначается комплексное обследование для уточнения причины. Самолечение в данном случае недопустимо, т. к. может привести к развитию необратимых последствий для здоровья.
Простуда
Поражение верхних дыхательных путей вирусами. Обычно сопровождается кашлем, насморком, заложенностью носа и общим ухудшением самочувствия. Если не начать лечить кашель на данном этапе, то происходит прогрессирование патологического процесса и развитие поражения верхних дыхательных путей или легких.
Грипп
Респираторная вирусная инфекция протекает тяжелее простой простуды. Болезнь начинается очень внезапно с высокой температурой, головной и мышечной болью. Также присоединяется боль в горле с затруднением глотания. При гриппе чаще всего возникает сухой кашель. Иногда пациенты также страдают от тошноты.
Хронический синусит
Сопровождается в основном сухим кашлем, который усиливается в положении лежа. Воспалительный процесс часто распространяется и на слизистую оболочку носовой полости, поэтому сопровождается хроническим насморком.
Бронхит
Воспаление респираторного тракта, которое часто сопровождается мучительным кашлем. При остром бронхите сначала возникает сухой, позже продуктивный кашель. Кроме того, у больных отмечается насморк и боль в горле. Диагноз хронический бронхит ставится тем, у кого был ежедневный кашель и мокрота в течение как минимум 3 месяцев подряд по 2-3 эпизода в год. Часто курение является причиной хронического бронхита.
Пневмония
Плеврит
Острое воспаление легких. Возможные причины включают инфекции, рак и легочную эмболию. Сухая форма плеврита сопровождается раздражающим кашлем, сильной, односторонней и болью в груди при вдохе.
Воздействие раздражающих факторов
При попадании жидкости или пищи в трахею, а не в пищевод, возникает сухой раздражающий кашель – организм пытается снова транспортировать инородные тела вверх к полости рта. То же самое происходит при вдыхании или проглатывании инородных тел.
Аллергия
Кашель, связанный с аллергией, может возникать, например, при аллергии на плесень, пищевой аллергии и аллергии на пылевые клещи. Люди с аллергией на пыльцу (сенная лихорадка) позже часто дополнительно заболевают астмой, для чего кашель и одышка являются первыми признаками.
Бронхиальная астма
Астма является широко распространенным хроническим заболеванием с воспалением и сужением дыхательных путей. Пациенты страдают преимущественно сухим кашлем (даже ночью) и судорожной одышкой.
Хроническая обструктивная болезнь легких (ХОБЛ)
Дыхательные пути в легких хронически воспалены и сужены. Возникающий дискомфорт – это в первую очередь хронический кашель с мокротой, а также одышка при нагрузке. Основной причиной ХОБЛ является курение.
Коллапс легких (пневмоторакс)
Приводит к болезненному накоплению воздуха между внутренней и внешней легочной оболочкой. Причиной этого является, например, разрыв легочных пузырьков или травма легких. При коллапсе внезапно появляется боль в области груди, которая может иррадиировать в спину. Также усиливается нехватка воздуха.
Легочная эмболия
Рак легких
Подразумевает наличие различных злокачественных наростов. Упорный кашель является относительно ранним симптомом карцином, но также может указывать на многие другие заболевания. У некоторых пациентов также возникает кровохарканье. Основной причиной рака легких является курение.
Редкие причины
Некоторые лекарства могут вызвать хронический сухой кашель в качестве побочного эффекта, который часто возникает приступами. Речь идет о ингибиторах АПФ и бета-блокаторах. Обе группы лекарственных средств служат сердечно-сосудистыми препаратами и назначаются при сердечной недостаточности и гипертонии. Кроме того, прием противовоспалительного кортизона также может вызвать кашель.
У детей хронический кашель часто возникает из-за повышенной чувствительности дыхательных путей после вирусной инфекции и при рефлюксе кислотного содержимого желудка в пищевод. Причиной может стать отток слизи из носовых ходов в горло. Редкими причинами кашля у детей являются вдыхание инородных тел и кистозный фиброз.
Классификация препаратов от кашля
Лекарства дают при кашле только в том случае, если это абсолютно необходимо, или дискомфорт сильно влияет на состояние пациента. Поскольку кашель – это не болезнь, а симптом, перед его лечением обязательно следует диагностировать основное заболевание. Особенно длительный кашель может быть симптомом серьезного нарушения в организме. По этой причине перед составлением диагноза обязательно следует избегать препаратов, угнетающих кашель.
Таблица – Классификация препаратов от кашля
Бронхиальная астма
Именно поэтому так необходим контроль бронхиальной астмы, который позволит снизить количество обострений и предотвратит прогрессирование заболевания. При соблюдении профилактических мер возможно достичь стойкой ремиссии (периода без симптомов и обострений) бронхиальной астмы.
Что такое бронхиальная астма?
Бронхиальная астма — это хроническое воспаление бронхов, которое сопровождается приступами (затруднениями дыхания на выдохе), в следствие обструкции дыхательных путей. Обструкция — это резкое сужения просвета мелких и средних бронхов. Как результат, воздух через бронхи в легкие проходит с затруднением, кровь хуже насыщается кислородом.
Бронхиальная астма — это хроническое воспаление бронхов, которое сопровождается приступами (затруднениями дыхания на выдохе), в следствие обструкции дыхательных путей. Обструкция — это резкое сужения просвета мелких и средних бронхов. Как результат, воздух через бронхи в легкие проходит с затруднением, кровь хуже насыщается кислородом.
Почему возникают обострения
бронхиальной астмы?
Чаще всего бронхиальная астма развивается на фоне атопии (так называют предрасположенность к кожной и респираторной аллергии). В этой ситуации попадание в дыхательные пути вполне обычных веществ (например, пыльцы, пыли и др.), воспринимается организмом иначе, как опасные для организма соединения, что провоцирует реакции иммунной системы в виде развития аллергического воспаления, которое провоцирует гиперреактивность бронхов (повышенная восприимчивость слизистой бронхов к внешним факторам). При каждом последующем попадании аллергена в бронхи, даже в небольшом количестве, воспалительная реакция вспыхивает и провоцирует спазм бронхов – приступ бронхиальной астмы.
Есть и неаллергическая астма (она бывает гораздо реже), которая связана с различными респираторными инфекциями, воздействием раздражителей, отдельных лекарств или физической нагрузки. Признаки ее очень похожи, но в основе воспаления лежит не аллергический механизм.
Кто в «группе риска» по развитию бронхиальной астмы?
Диагноз “бронхиальная астма” врачи, как правило, ставят в возрасте 6-7 лет, до этого возраста поставить диагноз затруднительно. Дети более младшего возраста еще не способны полноценно пройти обследование, определяющее функцию внешнего дыхания, результаты которого могут подтвердить диагноз бронхиальной астмы. Однако даже в возрасте до 6 лет можно выделить некоторые группы детей, наиболее предрасположенные к развитию заболевания:
Дети с неблагоприятной наследственностью (родители страдают аллергией);
Малыши с другими аллергическими болезнями (атопический дерматит, аллергический ринит и др.), имеющие высокие уровни иммуноглобулина Е (белки, ответственные за развитие аллергических реакций) или с положительными кожными пробами;
Дети с обструктивными приступами (нарушением дыхания в следствие спазма бронхов) без высокой лихорадки. Это косвенный признак того, что обструкцию вызывают неинфекционные агенты (например, аллергены);
Дети, перенесшие 3 и более эпизодов обструктивного бронхита в возрасте до 3-5 лет.
Проблема диагностики астмы у детей
У детей, особенно раннего возраста, бронхолегочная система очень чувствительна к внешним раздражителям. Поэтому при ОРВИ у них могут развиваться симптомы обструкции (затруднения дыхания), которые очень похожи на астматический приступ, но не имеют аллергического компонента в своей основе. Их важно различать потому, что принципы лечения и препараты будут разными.
У ребенка-астматика приступы затруднения дыхания будут повторяться при каждом контакте с аллергеном, на фоне ОРВИ или влияния других раздражителей (дым, пыль, резкие запахи), по мере взросления ребенка приступы будут сохраняться, а без назначения необходимого лечения и вовсе усугубляться, становиться более частыми и тяжелыми. А у детей с обструктивными бронхитами на фоне ОРВИ (без бронхиальной астмы или атопии) со временем приступы прекращаются, так как бронхи по мере взросления малыша тоже растут, просвет их расширяется и воспаление, которое развивается на фоне ОРВИ не может их значительно сузить и как-либо повлиять на их проходимость.
Предвестники приступа бронхиальной астмы
Организм детей отличается от взрослого, поэтому первые симптомы бронхиальной астмы родители могут принять за другие болезни (простуда, грипп, бронхит). Однако, для приступа астмы не типично повышение температуры, но возникает сухой, мучительный и крайне частый кашель. В ранней стадии приступа мокроты практически нет, ребенок не откашливает ее.
Среди предвестников приступа бронхиальной астмы можно выделить:
Появление прозрачной водянистой слизи из носа после сна, покраснение кожи вокруг носа.
Примерно через 12-20 часов присоединение сухого слабого кашля, который возникает непостоянно.
После дневного сна кашель может становиться сильнее, может отделяться густая мокрота.
Ребенок становится капризным, тревожным, хуже ест и спит.
Примерно через 1-2 суток после предвестников могут появляться симптомы приступа астмы. Но у детей до трех лет и более старшего возраста длительность стадии предвестников различается.
Как проявляется приступ астмы
Постепенно предвестники болезни приводят к развитию приступа бронхиальной астмы. Если это ребенок раннего возраста, до 2-3 лет, типичны следующие симптомы:
Сухой кашель усиливается, он особенно часто возникает во время дневного сна или сразу после пробуждения.
При принятии вертикального положения тела кашель немного уменьшается, из-за чего детям удобнее спать в полулежачем положении.
У ребенка заложен нос, из-за чего он вынужден переходить на дыхание ртом, что провоцирует капризность и плаксивость, раздражительность.
Присоединяется одышка, затруднение дыхания на выдохе.
Ребенок дышит прерывисто с короткими частыми вдохами, затруднением выдоха, который сопровождается свистами и шумом.
Помимо уже перечисленных признаков, у детей постарше могут быть и дополнительные проявления. К ним относятся:
Затруднение полноценного вдоха из-за ощущения давления, тяжести в области грудной клетки.
Усиление кашля при дыхании ртом.
Дополнительно возможно появление сыпи на коже, зуда, присоединение слезотечения.
В течении болезни различают периоды обострения и их отсутствия (ремиссии). В период обострения все симптомы бронхиальной астмы (кашель, одышка) выражены максимально, ребенку или взрослому требуется медицинская помощь, активное лечение. В период ремиссии признаки астмы могут отсутствовать или выражаться незначительно. Но при тяжелом течении болезни проявления могут быть всегда, и об обострении идет речь, когда возникает потребность в дополнительных препаратах, так называемых препаратах неотложной помощи для расширения бронхов (аэрозольные ингаляторы, например, сальбутамол), чтобы купировать приступ бронхиальной астмы.
Основные принципы терапии бронхиальной астмы
Бронхиальная астма – это хроническое воспаление бронхов, поэтому воспаление присутствует всегда, в той или иной степени. Минимальные признаки воспаления (так называемое персистирующее воспаление) есть даже вне периодов обострения, когда пациент хорошо себя чувствует.
В терапии бронхиальной астмы выделяют два направления:
Первое направление — базисная терапия. Это постоянный прием препаратов, подобранных врачом, даже в период ремиссии заболевания. Это необходимо для подавления хронического воспаления, постоянно присутствующего в бронхах. Примерами таких препаратов являются ингаляционные глюкокортикостероиды (ИГКС)
Кроме того, наряду с базисным лечением бронхиальной астмы для снижения частоты обострений и улучшения контроля над течением заболевания особенно в период высокого риска обострения (например, сезон пыления березы, сезон ОРВИ) рекомендуют назначение дополнительной негормональной противовоспалительной терапии.
Варианты течения бронхиальной астмы у детей
По тяжести бронхиальная астма может быть легкого течения, средней тяжести и тяжелого течения. Для определения степени тяжести заболевания учитывают выраженность и частоту приступов, как пациент отвечает на лечение, необходимость применения симптоматической терапии, которую используют для снятия приступов, а также дополнительные факторы (возраст, приверженность лечению, условия жизни и т.д.).
Легкая астма. Приступы бывают до двух раз в неделю и только днем. Пациенту назначаются только симптоматические препараты по требованию, так как нет необходимости в приеме лекарств в постоянном режиме, либо базисная терапия с использованием низких доз ИГКС или других негормональных противовоспалительных средств.
Средней тяжести. Приступы днем бывают часто почти ежедневно, но ночные приступы не более 1 раза в неделю. В этом случае всегда назначается базисная терапия в комбинации при приступе с препаратами неотложной помощи.
Тяжелая астма. Приступы днем и ночью бывают почти ежедневно. Пациентам нужно постоянное применение как базисных препаратов, так и тех, что купируют приступы. В крайне тяжелых ситуация, приступы могут сохраняться, даже несмотря на все проводимое ребёнку лечение.
У детей чаще всего диагностируется легкая или среднетяжелая форма. Проблема у этих детей в том, что до 85% обострений бронхиальной астмы приходится в период осень-зима. Это связано с более частыми эпизодами ОРВИ, которые, как правило, протекают тяжело и длительно (затяжные), что связано с активизацией хронического воспаления в бронхах.
Как контролировать течение бронхиальной астмы?
Основная цель терапии бронхиальной астмы – добиться стойкого отсутствия обострений (ремиссии) заболевания, уменьшить частоту приступов и существенно улучшить качество жизни детей и взрослых. С этой целью врачи назначают как базисную длительную гормональную терапию ИГКС, так и дополнительные негормональные средства, особенно в период высокого риска обострения (например, в сезон пыления березы, сезон ОРВИ), для усиления противовоспалительного эффекта в бронхах.
Одним из средств, которое можно применять в комплексной терапии для повышения контроля над течением бронхиальной астмы является препарат Реглисам. Реглисам – это негормональный препарат, который обладает двойным противовоспалительным действием, направленным на уменьшение хронического персистирующего воспаления в бронхах, благодаря чему способствует снижению частоты обострений бронхиальной астмы, даже в опасные сезоны пыления березы или роста заболеваемости ОРВИ.
Особенностью механизма действия Реглисама является, то, что он способен повышать эффективность базисной терапии ИГКС, поэтому при его дополнительном назначении при ОРВИ или в сезон пыления, снижается необходимость увеличения дозировки ИГКС и длительность и необходимость применения средств неотложной терапии. В случае если ребенок на получает базисную терапию бронхиальной астмы (например, при легком течении заболевания) назначение Реглисам в период ОРВИ, способствует сдерживанию воспаления в бронхах и уменьшает длительность и даже потребность дополнительного использования гормонов и бронхолитических средств, помогая перенести инфекцию без обострения заболевания.
Схемы применения препарата Реглисам при бронхиальной астме в сезон ОРВИ:
Реглисам снижает риск обострения бронхиальной астмы, когда ребенок уже заболел ОРВИ, а также помогает избежать тяжелого и затяжного течения ОРВИ.
Схема применения препарата Реглисам при бронхиальной астме в сезон пыления:
Реглисам помогает усилить базисную терапию бронхиальной астмы и легче без обострений перенести сезон пыления.