что принимать при звоне в голове и ушах
Шумит, звенит все в голове…
Ими могут быть:
1) обостренное восприятие имеющихся в норме шумов;
2) резкое усиление этих нормальных шумов;
3) возникновение ненормальных шумов.
Если в первом случае шум ощущается только самим пациентом (субъективный шум), то при двух других обстоятельствах его могут услышать и окружающие (объективный шум). Объективный шум встречается реже, чем субъективный. Он возникает из-за особых расстройств, сопровождающихся механическим сокращением или вибрацией. Происхождение подобного шума обычно понятно, и назначение специфического лечения может привести к полному его исчезновению. Наиболее частыми причинами возникновения объективного шума являются сосудистая и мышечная патология. Мышечные и сосудистые шумы имеют довольно характерные черты. Сосудистые шумы постоянны, синхронны с пульсом, меняют свою интенсивность (вплоть до исчезновения) при сдавливании сосудов. Изменение положения головы (тела) может приводить к изменению интенсивности, появлению или исчезновению шума. Усиление сосудистого шума часто наблюдается при подъеме артериального давления.
Мышечный шум не связан с пульсом, он менее постоянен. Нейромышечные расстройства чаще всего производят шум подобно треску кузнечика, трепетанию крыльев бабочки. Пациенты могут также описывать этот шум как «щелканье» или «пулеметную очередь».
Первичная диагностика объективного шума проводится на основании аускультации (выслушивания) костей черепа при помощи фонендоскопа.
Ощущение субъективного шума может возникнуть при поражении слухового анализатора на любом уровне, но чаще всего оно наблюдается при патологии улитки.
Существует гипотеза, что субъективный шум возникает, когда чувствительные клетки слухового анализатора из-за какого-либо повреждения спонтанно активизируются. Такое спонтанное возбуждение, имитирующее звуковой сигнал, по слуховому нерву передается в головной мозг. Мозг пытается расшифровать этот сигнал и придать приемлемый смысл данному слуховому впечатлению. Но поскольку эти сигналы не несут никакой информации об окружающем мире, они автоматически воспринимаются как знаки опасности и кажутся пугающими, зловещими. Многие чувствуют себя совершенно беспомощно перед этими мучительными звуками. Люди могут буквально впадать в панику, особенно в начале их появления.
Но насколько на самом деле опасен ушной шум? Каким бы неприятным и мешающим нормальной жизни ни было воздействие субъективного шума на человека, он тем не менее не представляет угрозы для жизни. Существует очень мало действительно опасных заболеваний, которые врач может и должен обнаружить или исключить. Например, опухоль слухового нерва. Оправданными являются опасения о возможном ухудшении общего состояния. Депрессии, часто сопровождающие субъективный шум, приводят к социальной изоляции, отсутствию жизненных стимулов, снижению двигательной активности и иммунитета.
Прочими возможными причинами являются:
• острая и хроническая сенсо-невральная тугоухость
• возрастное снижение слуха
• болезнь Меньера
• акустическая невринома (опухоль слухового нерва)
• черепно-мозговая травма с переломом височной кости или без него
• интоксикации ототоксическими (токсичными в отношении слухового нерва) антибиотиками, мочегонными, салицилатами, хинином, противоопухолевыми препаратами
• хронические воспалительные заболевания среднего уха
• болезни сердца и кровообращения, почек
• болезни обмена веществ (например, диабет)
• дегенеративные изменения шейного отдела позвоночника и др.
Поиск причины шума должен быть предпринят как можно раньше. Причем заниматься пациентом должен не только оториноларинголог, но и врачи других специальностей, так как во внутреннем ухе находится лишь верхушка айсберга.
Субъективный шум может проявлять себя по-разному. Многие люди говорят о периодически возникающих или постоянно присутствующих шумах, которые они слышат в тишине или ночью, но которые при этом совершенно не мешают или беспокоят очень незначительно, другие же пациенты подвергаются серьезному беспокойству из-за этих неясных шумов.
Установлено, что в большинстве случаев изначально сильные проявления тиннитуса постепенно, в течение последующих 6-20 месяцев, смягчаются. Со временем заболевание воспринимается менее остро и реже становится причиной напряжения и стресса, налаживаются сон и общее самочувствие.
Кроме того, важное место отводится диагностике и лечению психоэмоциональных расстройств, сопровождающих тиннитус. Психотерапия играет весомую роль как для устранения причин тиннитуса, так и для снятия причиняемого им стресса.
Маскировка тиннитуса при помощи слуховых аппаратов или тиннитус-маскеров либо комбинация обоих аппаратов (специальные тиннитус-аппараты) лежит в основе лечения тиннитуса в англосаксонских странах. Такие аппараты весьма эффективны как для частичного, так и для полного подавления субъективного шума. Коэффициент эффективности лечения при помощи аппаратов достигает 50%.
Страдающий тиннитусом должен осознанно избегать всего, что ведет к усилению шума в ушах или ухудшению состояния здоровья. Цель пациента должна со временем преобразоваться из «Что я могу предпринять против преследующего меня шума?» в «Что я могу сделать для себя?». Необходимо выработать новый позитивный образ мышления.
Чтобы успешно справиться с тиннитусом, необходимо признать следующий факт: вероятно, проблема никогда не исчезнет полностью, однако, используя комплексный подход в ее лечении, можно настолько ослабить симптомы, что недуг перестанет доминировать в сознании пациента. Тиннитус просто превратится в один из окружающих повседневных звуков.
Звук, который всегда с тобой
Автор: Редакция Мастерслух
Из-за чего возникает шум, гул и свист в ушах, что с ними делать, если они отравляют жизнь, и вообще – опасно ли это? Как определить причину и можно ли избавиться от неприятных слуховых ощущений навсегда?
Не хочу это слышать!
О тиннитусе – шуме, гуле и/или свисте в ушах, как ощущении неясной этиологии, без внешнего источника звука, мы уже писали (см. статьи «…Вы тоже это слышите?» и «Слышу звон, да не знаю, где он»). Вкратце: с подобными явлениями хотя бы раз в жизни сталкивался, пожалуй, каждый из нас. У большинства людей звон быстро проходит, не оставляя неприятных последствий и воспоминаний. Но иногда раздражающий симптом возникает настолько часто и продолжается так долго, что вынуждает обращаться к врачу. И это правильно! Для начала можно записаться к участковому терапевту, лору, а лучше – сразу к сурдологу в профильном медцентре.
Подробные обследования (среди них МРТ, КТ, ЭКГ, анализ крови и др.) помогут выявить истинную причину. Она далеко не всегда субъективная, то есть истинный тиннитус. Есть большая вероятность обнаружить вполне реальные заболевания.
Проблемы с сосудами
Чаще всего возникают из-за сдавливания в шейном отделе позвоночника – скажем «спасибо» отсутствию подвижности, многочасовой работе за компьютером, отдыху со смартфоном в руках. Но могут быть и другие причины: нарушения мозгового кровообращения, учащенный пульс, повышенное или пониженное давление. А это, в свою очередь, – тоже симптом. Просто так большие отклонения от стандартных 120/80 и 110/70 не бывают.
Лечение тогда будет заключаться в снятии блоков и зажимов в шее у невролога, ортопеда, мануального терапевта, нормализации артериального давления и т. п.
Кстати, один из признаков (не обязательный, не занимайтесь самодиагностикой, предупреждают врачи, просто примите к сведению и обратите внимание специалиста на приеме), что шум, гул и свист в ушах связаны с сосудами, если имеют пульсирующий характер, который совпадает с частотой сердечных сокращений.
Но могут быть и очень опасные состояния! Например, шум в ушах – один из первых, ранних признаков инсульта. Если успеть обратиться к врачу, разрушительное действие на организм можно предотвратить или сгладить.
Развитие отитов
Взрослые люди редко обращаются по поводу отитов к лору, предпочитают погреть ухо, закапать капельки, начитавшись советов из интернета, но этим самым могут не устранить болезнь, а загнать ее в хроническую форму, лишь сняв острые приступы. Отит считается детской, даже младенческой проблемой, и на нее мало кто думает, когда слышит шум в ушах. Но стоит пролечить застарелые воспаления (кстати, обнаружить их поможет тимпанометрия – быстрый и доступный современный метод диагностики), как слуховосприятие восстанавливается.
Заболевания нервной системы
Их очень много! Это и рассеянный склероз, и менингит, и эпилепсия, и следствие возрастных изменений (типа болезни Паркинсона)… Десятки диагнозов, многие из которых очень серьезны, но их надо еще поставить. Шум, гул и свист в ушах поэтому важные симптомы. Если вас или ваших близких они беспокоят, а терапевт или другой специалист, к которому вы обратились за помощью «отмахивается», мол, это тиннитус, звук без причины…, возможно, для начала стоит поискать более дотошного врача. Решить, что звуки берутся из ниоткуда и неопасны, всегда успеется.
Кстати, к проблемам с нервной системой ведут частые стрессы, переутомление. Может быть, пока вы не попали на прием, стоит попробовать хотя бы немного отдохнуть? Возьмите тайм-аут, побудьте в тишине и на природе. Если навязчивые звуки в это время пропадают, вы на верном пути. Меньше стрессуйте и больше отдыхайте. Можете попросить врача назначить успокаивающие препараты, но это необязательно.
Болезнь Меньера
Или скопление жидкости во внутреннем ухе. Оно тоже может быть по разным причинам (подробнее – здесь). Но пускать ситуацию на самотек нельзя. Болезнь Меньера может привести к глухоте! В первую очередь лечение будет сосредоточено на снижении давления этой жидкости, максимальном ее устранении, а потом уже – поиске, из-за чего это происходит.
Неправильная настройка слуховых аппаратов
Как правило, в этом случае человека беспокоит не столько шум или гул, а именно свист в ушах. К счастью, проблема решается грамотной настройкой. А в линейке Signia, например, есть слуховые аппараты с функцией маскировки тиннитуса.
Знаете ли вы, что, если слабослышащего человека долгое время беспокоят посторонние и беспричинные звуки, то зачастую именно после настройки аппаратов неприятные ощущения либо смягчаются, либо совсем уходят. У вас не так? Скажите об этом своему сурдологу.
Доброкачественные или злокачественные опухоли
Они могут локализоваться в слуховом проходе, разных отделах внутреннего уха, поразить мозг… Выявляются на КТ и МРТ. Для устранения проблемы может потребоваться хирургическое удаление и серьезное лечение впоследствии.
Все это – далеко не полный список возможных причин шума, гула и свиста в ушах. Для того и нужна диагностика, чтобы определить истинную. Но надо быть готовым и понимать, что не всегда это получается сразу.
А иногда причину шума в ушах найти так и не удается, свист, звон и гул могут просто слышаться человеку, но более никак на здоровье не влиять. Такое тоже бывает. Впрочем, отчаиваться не надо. Коррекция истинного тиннитуса многогранна: от работы с психологом и принятия успокаивающих препаратов до специально разработанной тренировки слуховосприятия, когда в результате свист и другие неприятные звуки в ушах человек перестает замечать.
Расскажите или сохраните себе:
Еще в разделе “О слухе”
Отит у ребенка: как не допустить осложнений
Разбираемся вместе с врачом сурдологом-оториноларингологом «МастерСлух-Сочи» Евгением Будановым. Читать далее →
Проверка слуха у детей в первые годы жизни: гайд для родителей
Сверяемся с важнейшими точками, когда нужно обязательно протестировать слух у ребенка. Как это происходит и что делать, если какой-то этап был пропущен? На что обратить внимание дома? Читать далее →
Слушай в оба! Поговорим о бинауральном слухопротезировании
«Зачем человеку с тугоухостью два слуховых аппарата? Ведь они дорогие, можно обойтись и одним?» Если вы задавались подобным вопросом или при встрече с носителем только одного протеза на ухе удивлялись: «А что, так можно было?», ответы найдете в статье. Читать далее →
Что принимать при звоне в голове и ушах
а) Слухопротезирование и маскирующая терапия. Использование слухопротезирования и маскирующей терапии берет свое начало от работ Goodhill и Saltzman с Ersner. Основной принцип заключается в том, чтобы «. за счет усиления большее количество внешних звуков достигало улитки, вытесняя и маскируя шумы в голове пациента». В некоторых работах описывалась концепция остаточного подавления, согласно которой восприятие тиннитуса может быть уменьшено или устранено при использовании маскирующих звуков, подобранных для точного соответствия различных звуков с тиннитусом пациента.
Несмотря на большие надежды, спустя 30 лет исследований, остаточное подавление так и не стало клинически эффективным, так как продолжительность его действия составляет от нескольких секунд до минуты. Vernon обсуждал применение слухопротезирования у пациентов, страдающих ушным шумом и имеющих понижение слуха на высоких частотах. Он подчеркивал, что слухопротезирование, скорее всего, не будет эффективно у пациентов, чей тиннитус имеет более высокую частоту, чем возможности слухового аппарата. Другие, однако, показали, что это не соответствует действительности.
Классические эксперименты Feldman показали, что подавление восприятия ушного шума основано на нейронном подавлении сигнала шума и не связано с акустической маскировкой (вследствие взаимодействия двух волн на базальной мембране улитки).
В частности, Feldman показал, что феномена критического диапазона не существует, что нет V-образной зависимости интенсивности маскера от частоты тиннитуса, и что столь же легко подавить восприятие ушного шума звуками с широкими диапазонами частот. Иногда контралатеральное подавление даже легче ипсилатерального. К сожалению, ярлык «маскировки» стал ассоциироваться с подавлением ушного шума, создавая неправильное представление, что подавить восприятие ушного шума легче при помощи звуков, перекрывающих диапазон частот этого шума.
Vernon сообщил о том, что ушной шум «маскируется у 95% пациентов с тиннитусом». Однако эти наблюдения не были подтверждены другими авторами, включая исследования, демонстрирующие, что маскировка не лучше, чем плацебо. Другие исследователи обнаружили, что маскирующая терапия эффективна лишь непродолжительное время и у небольшой части пациентов. Кроме того, продолжительное использование «маскеров» более шести месяцев в качестве критерия успеха в исследованиях Vernon и других авторов, ограничивает достоверность этих исследований.
Jastreboff подчеркивал некоторые ограничения маскирующей терапии. Наблюдались случаи, при которых ношение слуховых аппаратов усугубляло ушной шум, чаще всего в случаях использования окклюзионных слуховых аппаратов.
Folmer сообщил об эффективности носимых в ухе устройств (слуховые аппараты или звуковые генераторы) у 150 пациентов. Согласно разосланному по почте опроснику, 50 пациентов использовали слуховые аппараты, 50 — внутриушные звуковые генераторы, 50 — не использовали носимых в ухе устройств. Повторные исследования проводились через 6 и 48 месяцев соответственно. Авторы обнаружили значительное снижение индекса тяжести тиннитуса во всех группах, но более значимое улучшение наблюдалось в группах, которые использовали слуховые аппараты или звуковые генераторы.
Исследования также изучали роль «розового шума» — набора искусственных звуков, напоминающих звук падающей воды или ветра. Различные компакт-диски и шумовые машины были представлены на рынке и изучены, но их эффективность до сих пор не доказана независимыми исследованиями.
Методика лечения ушного шума Neuromonics представляет собой устройство с наушниками, которые пациент должен носить ежедневно в течение предписанного периода. Согласно данным производителя, это устройство воспроизводит «музыку, которая спектрально изменена и индивидуализирована при помощи внедрения нервных стимулов, подобранных в соответствии с аудиологическим профилем и характером ушного шума пациента». Это устройство назначается только по рецепту, но часто не покрывается большинством страховых компаний. В результате цена около 5000 долларов оказывается непомерно высокой для многих пациентов.
Остается неясным, действительно ли данный подход значительно лучше, чем просто слушать музыку через iPod с хорошими наушниками в течение нескольких часов в день. Опубликовано лишь два исследования, сообщающих об успешности данной методики, однако исследователи были связаны с компанией Neuromonics, а одно из них не имело группы контроля.
б) Методика переобучения при ушном шуме. Методика переобучения при ушном шуме направлена на «привыкание к вызванным ушным шумом реакциям и последующему привыканию к восприятию ушного шума». Она включает два компонента, которые соответствуют принципам нейрофизиологической модели тиннитуса, описанной Jastreboff. Эти два компонента включают (1) консультации, направленные на «перевод ушного шума в разряд нейтральных сигналов» и (2) звуковую терапию, направленную на «ослабление связанной с тиннитусом нервной активности». Оба компонента строго соответствуют нейрофизиологической модели тиннитуса. Эта терапия нацелена на подавление патологической условно-рефлекторной дуги между идущим по слуховым проводящим путям сигналом ушного шума и эмоциональными и физиологическими ответами, вовлекающими лимбическую и симпатическую части вегетативной нервной системы.
Основная задача заключается в привыкании к вызванным тиннитусом реакциям. Окончательная цель — достижение стадии, при которой ушной шум не мешает жизни пациентов.
Обследовав 303 пациента, Jastreboff обнаружил, что у 82% пациентов было достигнуто статистически достоверное снижение индекса ассоциированных с ушным шумом ограничений (THI score) через 12 месяцев лечения. Другие исследователи сообщили о схожих результатах как в ближайшем, так и отдаленном периоде. Наиболее интересным было исследование Henry и соавт.. В рандомизированном систематизированном исследовании Henry сравнил облегчающую терапию, которую он назвал «маскирующая терапия» (любой звук, который мгновенно обеспечивал уменьшение шума), с методикой переучивания. Результаты доказали превосходство и высокую эффективность методики переучивания.
В проспективном не слепом и нерандомизированном исследовании 152 пациентов с тиннитусом Herraiz и соавт. обнаружили значительное улучшение у 82% пациентов, подвергнутых методике переобучения при ушном шуме, по сравнению с теми, кто не получал лечения и ожидал консультации в клинике автора, и пациентами, получившими частичное лечение, но отказавшимися от рекомендуемого протезирования. В дальнейшем Herraiz и соавт. сообщили о том, что некоторые прогностические факторы могут определять результат использования методики переучивания. В частности, они сообщили о том, что более тяжелые случаи имели тенденцию к лучшим результатам. Дополнительно выяснилось, что у использовавших рекомендуемые усилители звука пациентов, результаты также были лучше.
Wilson и соавт. провели критический анализ методики переучивания в 1998 году. Они обнаружили проблемы с «различением между директивным консультированием и когнитивной терапией, адекватностью компонентов когнитивной терапии, теоретическим обоснованием лечения, концептуальной ясностью таких терминов, как восприятие, внимание и копинг». Авторы также подчеркнули необходимость более контролируемых исследований, которые бы не включали группы без лечения и плацебо, и четко разделялись консультирование и компоненты белого шума.
в) Психологическое лечение. Не распространенное в Соединенных Штатах психологическое лечение ушного шума применяется в качестве единственного метода лечения в других странах, в особенности в Германии и Швеции. Когнитивно-поведенческая терапия является психотерапевтическим подходом, целью которого заключается во влиянии на проблемные и дисфункциональные эмоции, модели поведения и когниции путем целенаправленной систематической методики, основанной на бихевиористской теории и когнитивной психологии. Описано, что данный подход помогает пациентам лучше справляться с ушным шумом. В других сообщениях указываются достижения в лечении дискомфорта, связанного с ушным шумом, но меньших успехах в борьбе с депрессией, раздражительностью и громкостью шума.
г) Лекарственная терапия. Не существует лекарства для лечения шума с доказанной эффективностью. В последующем обзоре обсуждаются некоторые данные, сообщающие об успехах, однако большая часть этих данных искажена недостаточно строгими стандартами исследований (например, двойные слепые, рандомизированные, контролируемые исследования) или демонстрируют превосходство над плацебо, эффективность которого тоже довольно высока (40% в некоторых исследованиях). На настоящий момент позиция авторов этой главы такова, что медикаментозная терапия в большинстве случаев неэффективна, иногда вредна и не должна рассматриваться в качестве терапии первой линии у пациентов с ушным шумом.
д) Антидепрессанты. Показательная связь между такими психическими заболеваниями, как депрессия и тревожное расстройство, с ушным шумом привела исследователей к попыткам лечения тиннитуса при помощи антидепрессантов. В 1993 г. Dobie и соавт. сообщили об использовании нортриптилина для лечения ушного шума в двойном слепом рандомизированном исследовании у 92 пациентов с депрессией и без нее. Ушной шум, депрессия и тревога оценивались при помощи опросника по ушному шуму (Айова), анкеты депрессии Бека и шкалы для оценки тревожности Гамильтона соответственно. Их результаты показали, что 67% пациентов ответили, что лекарство «помогло», против 40%, получивших плацебо. Однако тяжесть ушного шума значимо не отличалась в группах плацебо и нортриптилина, хотя в обеих группах наблюдалось улучшение.
Их работа также отметила важность эффекта плацебо, а также то, что регулярный контакт с врачами не мог не оказывать позитивного влияния.
Zoger и соавт. по результатам двойного слепого плацебо-контролируемого исследования 76 пациентов с тяжелым ушным шумом сообщили о большей эффективности сертралина по сравнению с плацебо в отношении понижения выраженности ушного шума, ощущения его громкости и улучшении таких симптомов, как тревожность и депрессия. Тяжесть ушного шума оценивалась по опроснику тяжести тиннитуса с визуальной аналоговой шкалой для громкости и раздражительности шума. Для оценки тревоги и депрессии использовались соответственно Шкала тревоги Гамильтона и шкала депрессии Гамильтона. Оценка психического статуса также проводилась опытным психиатром. Тринадцать пациентов выбыли из исследования; однако эти пациенты не отличались по полу, возрасту, тяжести ушного шума, баллам депрессии и тревожности от остальных участников исследования.
Через 16 недель баллы по шкале тяжести тиннитуса в группе плацебо снизились с 22,68 до 19,99, а в группе лечения — с 21,98 до 17,28. Сходные статистически значимые результаты были получены и в отношении баллов депрессии и тревожности в группе лечения. И хотя эти различия были определены как статистически значимые, они все равно ярко показали эффект плацебо.
В ряде опубликованных исследованиях были представлены обзоры применения других селективных ингибиторов обратного захвата серотонина (СИОЗС) и антидепрессантов, и в целом была выявлена их большая эффективность у пациентов с сопутствующей депрессией и тревожностью. Во всех этих исследованиях было показано улучшение в отношении симптомов депрессии, но не было явных указаний, что эти лекарственные препараты положительным образом влияют на шум.
е) Антиэпилептические препараты: габапентин. Связь между хронической болью и ушным шумом упоминалась в ссылках, которые встречались ранее. В клиническом наблюдении, представленном Zapp в 2001 году, обсуждался пациент с хроническим болевым синдромом и десятимесячным анамнезом ушного шума. После назначения ему двухнедельного курса габапентина обнаружилось, что ушной шум значительно уменьшился, и это улучшение сохранялось при продолжении терапии. Другие исследователи пытались воспроизвести эти наблюдения при помощи рандомизированных клинических исследований, но успеха не добились. Piccirillo представил двойное слепое рандомизированное исследование, включавшее 135 пациентов, которое показало, что габапентин был не эффективнее плацебо в отношении ушного шума (11,3 против 11,0 по шкале ассоциированных с ушным шумом ограничений).
Witsell опубликовал схожие результаты рандомизированного двойного слепого клинического исследования. Семьдесят шесть пациентов лечили габапентином (1800 мг в день) или плацебо в течение пяти недель. Результаты оценивались по шкале ассоциированных с ушным шумом ограничений (Tinnitus Handicap Inventory), по шкале состояния настроения (Mood States rating scale) и по субъективной тяжести ушного шума. По окончании исследования не удалось обнаружить значимой разницы между двумя группами. На самом деле, как и по данным Piccirillo, снижение баллов по шкале ушного шума было достигнуто в обеих группах.
Bauer и Brozoski, однако, утверждают, что габапентин может быть эффективен у тех пациентов, чей шум связан с акустической травмой (о чем свидетельствует повышение порогов или «вырезка» между 3 и 6 кГц на аудиограмме), в отличии от пациентов без предшествующей акутравмы. В плацебо-контролируемом слепом исследовании 39 пациентов они показали статистически достоверное уменьшение ушного шума и 20% и более уменьшение субъективной громкости у 6 из 20 пациентов с акустической травмой иу 4 из 19 нетравматических пациентов. Однако другие субъективные методы, как например опросник ассоциированных с ушным шумом ограничений (Tinnitus Handicap Questionnaire), которые больше подходят для оценки эффективности лечения ушного шума, не выявили существенных отличий в группах лечения и плацебо.
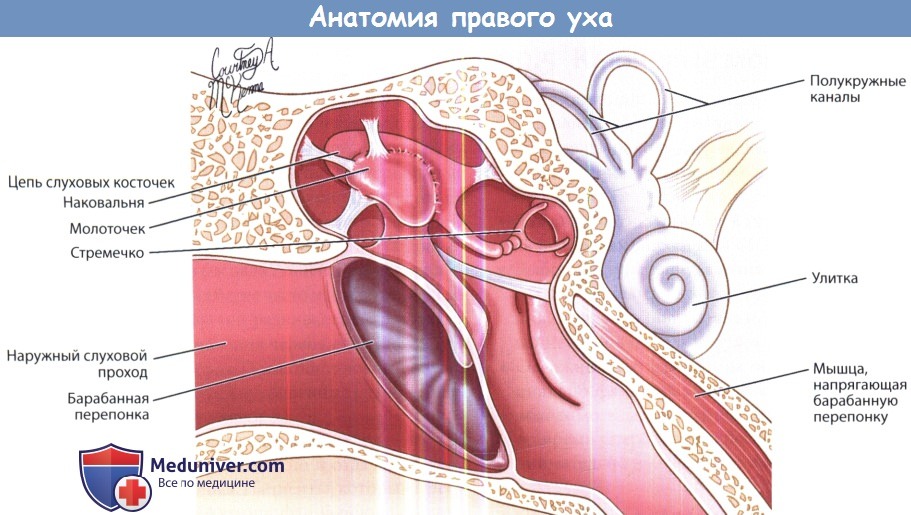
среднее ухо с цепью слуховых косточек, мышца, напрягающая барабанную перепонку и структуры внутреннего уха.
ж) Бензодиазепины. Крайне редко, некоторые практикующие врачи полагаются на бензодиазепины при лечении ушного шума. Тем не менее, существует несколько хорошо продуманных исследований, показывающих, что бензодиазепины эффективны в контроле симптомов ушного шума и уменьшении страданий, связанных с ним. В двойном слепом рандомизированном исследовании, в котором в течение 12 недель применялся альпразолам, исследователи обнаружили, что 76% принимавших альпразолам пациентов отметили уменьшение громкости тиннитуса, по сравнению с 5% в группе плацебо. Но в этом исследовании не оценивалось влияние на тяжесть шума, качество жизни, или последствия прекращения терапии и проблемы с зависимостью.
Исследование также критиковалось в последующих публикациях за полное соблюдение слепого метода, так как пациенты могли определить, принимают ли они плацебо или активное вещество по побочным эффектам.
Другие авторы рекомендуют использование бензодиазепинов в лечении шума и гиперакузиса, чаще всего на основе отдельных случаев, а не на данных рандомизированных контролируемых исследований.
Важно отметить, что после прекращения терапии пациенты отмечают возвращение симптомов ушного шума, а иногда и усугубление. По сообщению Busto, у трех пациентов после прекращения длительного приема бензодиазепинов впервые возник ушной шум. У одного из них шум исчез через шесть месяцев, у второго продолжался более года, третий возобновил терапию диазепамом для того, чтобы прекратить ушной шум.
Особое внимание следует уделить зависимости, способной развиться после приема бензодиазепинов. При приеме бензодиазепинов возможны такие значительные побочные эффекты, как тахикардия, гипотензия, головокружение, седация и головная боль. Более того, некоторые считают, что бензодиазепиновая зависимость может ограничить индивидуальные возможности привыкания к симптомам тиннитуса, тем самым ухудшая отдаленные результаты лечения. Кроме того, зафиксировано, что инфузия бензодиазепинов в миндалину мозга блокирует даже первичные навыки (Павловский условный рефлекс с одномоментным предъявлением тонального сигнала и электрошока), показывая, что бензодиазепины способны нарушать пластичность нервной системы.
Поэтому они противопоказаны при любом лечении, направленном на достижение модификации связей в головном мозге, как при методике переучивания при ушном шуме или психологической терапии.
з) Альтернативные методы лечения. Для лечения ушного шума было опробовано большое количество нетрадиционных лекарств, безрецептурных и растительных средств. Детальный обзор всех присутствующих на рынке препаратов не входит в наши задачи. Однако мы упомянем некоторые из этих лекарств. Здесь, как и при фармакотерапии, не существует средств, эффективность которых была бы подтверждена исследованиями под двойным слепым контролем
Piccirillo в своем литературном обзоре, посвященном мелатонину, отметил, что этот препарат может помочь пациентом с тиннитусом и сопутствующими расстройствами сна, но не влияет на тяжесть и частоту ушного шума.
Hilton выполнил систематический обзор литературы по гинкго двулопастному и нашел лишь три исследования, которые удовлетворяли критериям включения. Эти исследования не выявили доказательств того, что ушной шум может уменьшится при терапии гинкго.
Savastano сообщил о нерандомизированном исследовании без группы плацебо, в котором 31 пациенту с ушным шумом было проведено лечение антиоксидантными витаминами. По их наблюдениям, пациенты сообщили о «значительном уменьшении шума». Однако в свете предшествующих плацебо-контролируемых исследований, нельзя исключить эффект плацебо и в данном исследовании.
Более того, в обзоре различных антиоксидантов, минералов, витаминов и растительных средств, Enrico99 обнаружил, что многие из исследований полны несостоятельных научных свидетельств, выраженных эффектов плацебо и потенциального вреда.
Park изучил литературу по акупунктурной терапии ушного шума и нашел шесть рандомизированных клинических исследований. Два из них не использовали слепой метод и показали улучшение симптоматики, в то время как оставшиеся четыре были слепыми и не показали различий.
и) Транстимпанальная терапия. Транстимпанальная терапия делится на четыре класса: (1) анестезирующие вещества (лидокаин), (2) ототоксичные средства (гентамицин), (3) кортикостероиды и (4) нейроактивные агенты (например, антиоксиданты). Эффекты понижения ушного шума от лидокаина были открыты случайно в 1935 году и позднее привели к использованию анестетиков (внутривенно) для лечения тиннитуса. Подтверждено, что положительные эффекты лидокаина, как транстимпанально, так и внутривенно, носят кратковременный характер.
Интерес к транстимпанальному введению гентамицина при ушном шуме вырос в связи с успехами в лечении болезни Меньера. Hoffer и соавт. представили свои результаты использования транстимпанального гентамицина в лечении болезни Меньера и транстимпанальных кортикостероидов для терапии ушного шума в двух нерандомизированных исследованиях без применения слепого метода и контроля. В исследовании с болезнью Меньера 65% пациентов отметили снижение ушного шума. Другая группа авторов также сообщила об успехах в лечении болезни Меньера и связанного с ней ушного шума в двух небольших проспективных исследованиях, также нерандомизированных и без использования слепого метода с плацебо-контролем.
Учитывая то, что большинство пациентов с ушным шумом не имеют болезни Меньера, транстимпанальное введение гентамицина может на практике оказаться вредным для их слуховой и вестибулярной функций.
В исследовании, оценивающем транстимпанальные кортикостероиды, у трех из 10 пациентов наблюдалось практически полное исчезновение ушного шума, и трех из 10 было отмечено значительное уменьшение шума. У пациентов с внезапной сенсоневральной тугоухостью достигалось полное исчезновение шума при помощи транстимпанальных кортикостероидов. Три пациента со значительным уменьшением ушного шума имели тугоухость, вызванную акутравмой. Шестьдесят процентов пациентов «имели уменьшение или исчезновение потери слуха», поэтому неясно, было ли уменьшение шума прямым эффектом или следствием улучшения слуха.
В двух других статьях сообщается о схожих результатах.
к) Хирургическое вмешательство. В принципе лечение ушного шума консервативное. Однако существует небольшая группа хирургических вмешательств, которые могут быть эффективны в лечении тиннитуса у некоторых пациентов. Каждое из этих вмешательств имеет особые критерии включения, которым большая часть больных тиннитусом не соответствует.
1. Кохлеарная имплантация. Так как ушной шум часто ассоциирован с тугоухостью, применение кохлеарной имплантации для реабилитации слуха привело к пониманию того, как кохлеарная имплантация влияет на ушной шум. В различных исследованиях проводилась оценка субъективного восприятия ушного шума до и после кохлеарной имплантации. В своем подробном обзоре Baguley и Atlas оценили 18 исследований и обнаружили, что ответ на кохлеарную имплантацию варьировал. Среди субъектов исследования встречаемость ушного шума колебалась от 35 до 100%, а тяжесть ушного шума зачастую не оценивалась количественно таким образом, чтобы ее можно было сравнить между исследованиями.
В целом результаты были положительны в отношении элиминации или уменьшения шума (40%, до 92% в некоторых исследованиях), но в некоторых наблюдениях отмечалось усугубление шума у 2-15% пациентов, перенесших имплантацию.
В качестве показания к кохлеарной имплантации у взрослых рекомендовано двустороннее повышение порогов слуха более 70 дБ. Если пациент способен разбирать речь с хорошо подобранным слуховым аппаратом, то производится тест на разборчивость речи на 55 дБ от уровня слуха. Текущие рекомендации Управления по контролю за продуктами и лекарствами (США) разрешают имплантацию пациентам с восприятием речи от 60% и ниже при условии правильного подбора слухового аппарата. Критерии могут меняться в зависимости от организации, оплачивающей имплантацию.
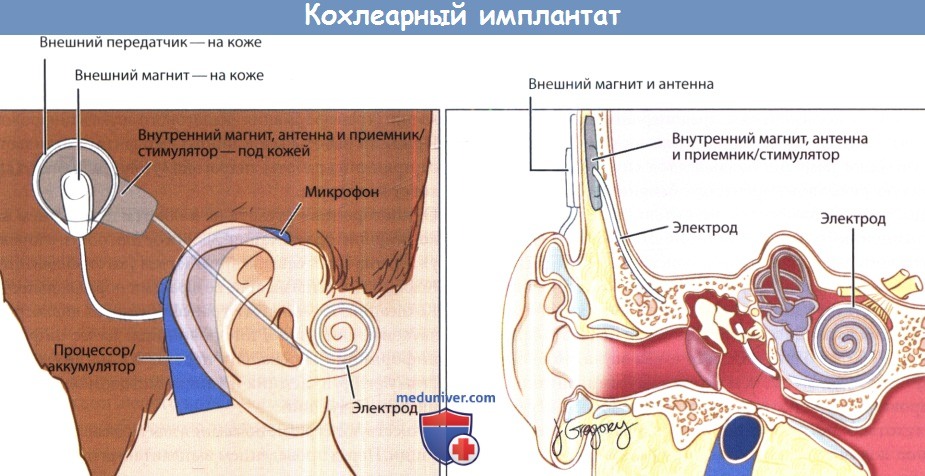
2. Микрососудистая декомпрессия. Принято считать, что сосудистая компрессия черепных нервов может быть причиной таких гиперактивных расстройств, как тройничная невралгия, гемифациальный спазм пушной шум. Хирургическая микроваскулярная декомпрессия (МВД) заключается в перемещении сосуда с внутричерепной части пораженного нерва. В исследовании 72 пациентов критериями включения были выраженный ушной шум и признаки изменений проводящих свойств слухового нерва, заключающиеся в узких провалах в тональных аудиограммах и плохом распознавании речи. У 13 пациентов (18,2%) было достигнуто значительное улучшение, у 22,2% — заметное улучшение, у 11,1 — небольшое улучшение, 45,8% было без изменений, в 2,8% случаев наступило ухудшение.
Лучшие результаты наблюдались у пациентов со снижением слуха длительностью менее трех лет, а также при односторонней тугоухости.
В исследовании Brookes сосудистая компрессия оценивалась при помощи компьютерной томографической воздушной цистернографии с последующей МРТ. Хирургическая микрососудистая декомпрессия, которая была выполнена девяти пациентам с выраженным тиннитусом, у трех пациентов (33%) привела к полному исчезновению симптомов, у пяти — к значительному улучшению, и в двух случаях оказалась безрезультатной.
Эти данные говорят о том, что микрососудистая декомпрессия может рассматриваться у тщательно отобранных пациентов с ушным шумом, однако данные ограничиваются небольшими сериями случаев, и положительные результаты не преобладают. Учитывая заложенные в процедуру риски, мы не рассматриваем этот метод лечения в качестве первоочередного.
3. Диссекция улиткового нерва. Некоторые авторы обсуждают рассечение улиткового нерва для облегчения ушного шума. Такое решение полностью уничтожит слух на этой стороне. Оппоненты могут возразить, что такое лечение может не привести к улучшению, учитывая то, что даже глухие люди могут слышать ушной шум. Pulec опубликовал данные исследования 151 пациента, у которых было определено улитковое происхождение ушного шума. Улитковый нерв был пересечен медиальнее спирального ганглия, что привело к полному выздоровлению 101 пациента, улучшению у 43 пациентов и оказалось безрезультатным у семи. Длительность эффекта была, однако, неизвестна. Учитывая полное исчезновение слуха, а также возможность сохранения или усугубление ушного шума, авторы этой главы не рекомендуют этот вид лечения.
л) Другие методы лечения.
1. Транскраниальная электромагнитная стимуляция. Позитронно-эмиссионная томография (ПЭТ) предоставила исследователям информацию, которая может свидетельствовать о связи ушного шума с корковыми зонами, задействованными в восприятии и обработке звуков и речи. Регионарный мозговой кровоток оценивался у пациентов с ушным шумом во время восприятия шума и после его уменьшения с помощью лидокаина. Основываясь на этих исследованиях, Plewnia в 2006 году изучил повторяющуюся транскраниальную электромагнитную стимуляцию (ТЭС) под ПЭТ навигацией, преследовавшую цель повлиять на нервную активность задействованных зон. Несмотря на многообещающие краткосрочные результаты, у всех шести пациентов, кроме одного, через две недели ушной шум вернулся на изначальный уровень.
В других исследованиях изучалась ТЭС с использованием различных корковых мишеней, стимулирующих частот и контрольных групп. Kleinjung и соавт. провели обзор 11 клинических исследований и оказалось, что их результаты относительно непосредственных и отдаленных эффектов значительно варьировали. По имеющимся на настоящий момент данным не складывается впечатление, что этот метод лечения достаточно эффективен.
2. Чрескожная электрическая стимуляция. Подавление ушного шума при помощи чрескожной электрической стимуляции было впервые выполнено в 1890-х годах. И хотя сообщалось о 66% эффективности, облегчение зачастую носило временный характер. В более современном исследовании Steenerson и Cronin представили данные по чрескожной электрической стимуляции у 500 пациентов. Электрическая стимуляция выполнялась при помощи ручного зонда в 20 произвольных точках на ушной раковине и козелке каждого уха. Одновременно пациенты выполняли действия, направленные на снижение ушного шума, такие как релаксация, дыхательные упражнения и биологическая обратная связь. Из 500 пациентов у 53% было достигнуто значительное улучшение, оцениваемое в баллах по шкале тяжести ушного шума.
Однако в исследовании не были использованы общепринятые опросники, а у 13 пациентов наблюдалось ухудшение ушного шума, который впоследствии вернулся на прежний уровень у 11 из них. Более того, так как пациенты одновременно получали лечение другими методами, невозможно сделать вывод о том, что улучшение было достигнуто за счет чрескожной электрической стимуляции.
3. Электрическое подавление с высокочастотными импульсными тренировками. Работа Rubinstein с соавт. основывалась на гипотезе о том, что ушной шум является результатом потери или изменения нормальной спонтанной активности соответствующих областей улитки или слухового нерва. В проспективном нерандомизированном исследовании без контрольной группы 11 пациентам с ушным шумом была выполнена миринготомия с установкой временного электрода в области мембраны круглого окна. Выполнялась подача высокочастотных тренировочных импульсов (около 5 кГц) различной интенсивности. Пять из 11 пациентов (45%) испытали значительное или полное разрешение симптомов ушного шума, которое носило временный характер.
У троих подавление ушного шума возникало лишь при восприятии стимулов, еще у троих эффект отсутствовал. На настоящий момент данная работа является единственной, и для того, чтобы рекомендовать эту методику к широкому применению, необходимо проведение дальнейших исследований, доказывающих ее эффективность.
4. Звуковая терапия. В последнее время на рынке появилось большое количество вариантов звуковой терапии (например, динамическая система ослабления ушного шума при помощи розового шума, уменьшение ушного шума за счет фазового сдвига, слуховая интегрирующая тренировка). В целом, признается что звуковое насыщение может быть полезно, и правильное использование звука занимает важное место в таких методиках лечения, как музыкальная терапия, Neuromonics, облегчающая терапия и методика переучивания при тиннитусе.
м) Заключение. Механизмы ушного шума до сих пор обсуждаются, и не существует метода излечения, при котором полностью исчезает восприятие ушного шума. Ряд лечебных методик, однако, позволяет достичь значительного улучшения. Крайне важно избегать негативного настроя во время консультации (например, «ничего нельзя сделать; вам придется жить с ушным шумом до конца своих дней; шум может усиливаться с возрастом и ухудшением слуха»). Негативная консультация может усугубить имеющийся шум, уровень раздражения и тревоги и превратить человека, ощущающего шум, в пациента, от него страдающего.
Однозначно рекомендуемого препарата для лечения ушного шума не существует, однако в настоящее время идут исследования, дающие надежду на появление препарата, который хотя бы частично уменьшит шум. Необходимо отметить, что некоторые лекарства (например, бензодиазепины) могут затруднить дальнейшее лечение, создавая дополнительные побочные эффекты. Общепринятый метод хирургического лечения ушного шума в настоящее время отсутствует.
Существует согласованная точка зрения о том, что обогащение звукового фона может быть полезным, и что крайне важно избегать тишины. Наиболее эффективное лечение включает в себя консультирование и звуковую терапию. В настоящий момент представляется, что лечение, направленное на привыкание к ушному шуму (методика переучивания при тиннитусе), имеет преимущества перед другими подходами.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021




