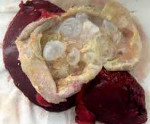
эхинококковая киста головного мозга
Эхинококковая киста головного мозга
а) Сокращения:
• Эхинококкоз (ЭКК), эхинококковая киста (ЭК)
• Echinococcus granulosus (EG)
• Echinococcus multilocularis/alveolaris (EM/EA)
1. Общие характеристики эхинококкоза головного мозга:
• Лучший диагностический критерий:
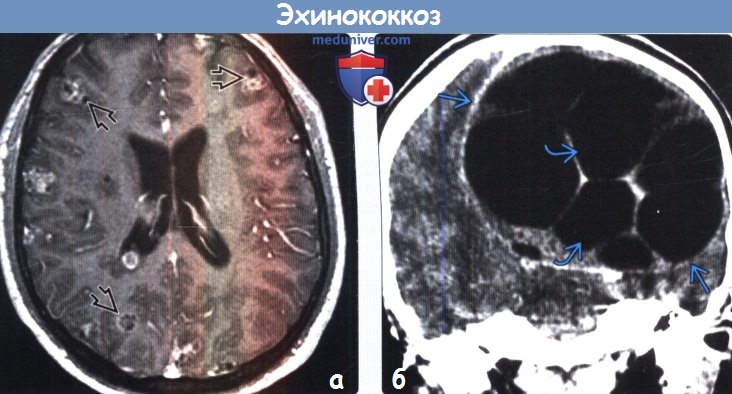
о Крупная однокамерная тонкостенная киста:
— Са ++ или перифокальный отек отсутствуют
— Ликворная КТ-плотность/интенсивность сигнала
• Локализация:
о Большинство ЭК встречаются в печени, легких
о Поражение ЦНС: в 1-2% случаев при EG, в 3-5%-при ЕМ/ЕА:
— Чаще всего супратенториальная локализация (бассейн кровоснабжения СМА):
Теменная доля вовлекается наиболее часто
• Размеры:
о EG: Большие кисты
о ЕМ/ЕА: Меньшие размеры, кистозно-солидная структура (1-20 мм)
• Морфология:
о EG: Обычно одиночная киста; возможно множественное поражение при разрыве первичной кисты
о Мультивезикулярные кисты в головном мозге встречаются нечасто
(б) КТ с контрастированием, корональный срез: вариант манифестации эхинококкоза. Внутри кисты очень крупных размеров определяются несколько «дочерних» кист.
2. КТ признаки эхинококкоза головного мозга:
• Бесконтрастная КТ:
о EG: изоденсная ликвору однокамерная киста
— Са++ 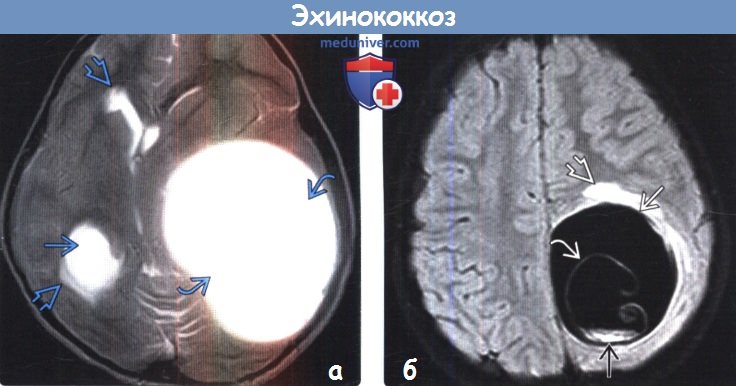
д) Клиническая картина:
1. Проявления эхинококкоза головного мозга:
• Наиболее частые признаки/симптомы:
о Головная боль, судороги, очаговый неврологический дефицит, тошнота, рвота, отек диска зрительного нерва (↑ ВЧД)
2. Демография:
• Возраст:
о Обычно дети, молодые взрослые
• Эпидемиология:
о EG: к эндемичным регионам относятся Австралия, Новая Зеландия, Ближний Восток, Средиземноморский регион, Южная Америка
о ЕМ/ЕА: к эндемичным регионам относятся Северная Америка, центральная Европа, Россия, Китай, Турция
3. Течение и прогноз:
• Разрыв, инфицирование: значимые осложнения ЭК
4. Лечение:
• Хирургическое иссечение = метод выбора:
о Внимание: остерегайтесь разрыва кисты
о Утечка содержимого кисты может привести к анафилактической реакции или рецидиву
• Антигельминтная терапия (празиквантела, альбендазол)
е) Диагностическая памятка. Обратите внимание:
• Предполагайте эхинококковую кисту (ЭК) при выявлении в теменной доле крупной однокамерной некальцифицированной кисты без перифокального отека, не накапливающей контрастное вещество:
о Проживание или пребывание в эндемичных регионах
ж) Список литературы:
1. Teke Metal: Imaging features of cerebral and spinal cystic echinococcosis. Radiol Med. ePub, 2014
Редактор: Искандер Милевски. Дата публикации: 16.4.2019
Эхинококкоз
Эхинококкоз – это паразитарная инвазия личиночной стадией ленточного гельминта эхинококка, протекающая с поражением внутренних органов (печени, легких, сердца, головного мозга и др.) и образованием в них эхинококковых кист. Неспецифические симптомы эхинококкоза включают слабость, крапивницу, преходящее повышение температуры; специфические зависят от места локализации паразита и могут быть представлены локальными болями, тошнотой, желтухой, кашлем, очаговой неврологической симптоматикой, кардиалгией, аритмией и пр. Диагностика эхинококкоза основывается на данных инструментальных исследований (рентгена, сцинтиграфии, УЗИ, КТ) и серологических проб. Лечение эхинококкоза хирургическое.
МКБ-10
Общие сведения
Эхинококкоз – гельминтное заболевание из группы цестодозов, вызываемое паразитированием в организме человека эхинококка в стадии онкосферы. В мире наибольшая заболеваемость эхинококкозом отмечается в Австралии, Новой Зеландии, Северной Африке, Южной Америке, Южной Европе, Центральной Азии. В России гельминтоз встречается в Поволжье, Приуралье, Ставропольском и Краснодарском крае, Западной Сибири, на Дальнем Востоке.
В эндемичных регионах заболеваемость населения эхинококкозом достигает 5-10%. Распространенность эхинококкоза тесно связана с развитием животноводства. Учитывая тот факт, что при эхинококкозе могут поражаться различные внутренние органы, а единственно радикальным методом лечения является операция, заболевание лежит в сфере интересов торакоабдоминальной хирургии, нейрохирургии, кардиохирургии.
Причины эхинококкоза
Из кишечника окончательного хозяина яйца с испражнениями выделяются во внешнюю среду. Заражение людей эхинококкозом происходит алиментарным (при употреблении загрязненных фекалиями овощей и фруктов, воды) или контактным путем (при разделке туш или контакте с животными, инвазированными эхинококком). Высокий риск заболеваемости эхинококкозом имеют лица, занятые животноводством и уходом за животными (животноводы, охотники, работники скотобоен и др.).
Патогенез
После оседания зародыша эхинококка в том или ином органе начинается пузырчатая или гидатидозная стадия развития паразита. Эхинококковый пузырь представляет собой кисту, покрытую двухслойно оболочкой, состоящей из внутреннего (зародышевого) и наружного (хитинового) слоев. Киста медленно увеличивается в размерах (примерно на 1 мм в месяц), однако спустя годы может достигать гигантских размеров. Внутри эхинококкового пузыря содержится прозрачная или беловатая опалесцирующая жидкость, в которой плавают дочерние пузыри и сколексы. Дочерние пузыри эхинококка могут образовываться и снаружи хитиновой оболочки; их общее количество может достигать 1000.
Проявления эхинококкоза связаны с сенсибилизирующим влиянием паразитарных антигенов и механическим давлением кисты на органы и ткани. Паразитирование эхинококка сопровождается выделением продуктов обмена, что приводит к развитию интоксикации и аллергической реакции замедленного типа. В случае полного разрыва кисты происходит истечение ее содержимого в плевральную или брюшную полость, что может вызвать анафилактический шок. Увеличивающаяся в размерах эхинококковая киста давит на окружающие структуры, нарушая функции пораженного органа. В некоторых случаях развивается нагноение кисты; реже возможно самопроизвольная гибель эхинококка и выздоровление.
Симптомы эхинококкоза
Эхинококкоз может бессимптомно протекать годами и десятилетиями; в случае возникновения клинической симптоматики патогномоничные признаки отсутствуют. Независимо от локализации паразита в организме, эхинококкоз проходит в своем развитии три стадии:
Эхинококкоз печени
Для эхинококкоза печени характерны жалобы на тошноту, снижение аппетита, периодически возникающую диарею, тяжесть и боли в правом подреберье. Объективно обнаруживается гепатоспленомегалия; иногда эхинококковая киста печени пальпируется в виде округлого плотного образования. В случае сдавления кистой желчных протоков развивается механическая желтуха; при компрессии воротной вены возникает асцит, портальная гипертензия. Присоединение вторичной бактериальной флоры может приводить к формированию абсцесса печени. Наиболее тяжелым осложнением эхинококкоза печени служит перфорация кисты с развитием клиники острого живота, перитонита и тяжелых аллергических реакций. При этом происходит диссеминация эхинококков, в результате чего развивается вторичный эхинококкоз с множественный локализацией.
Эхинококкоз легких
Эхинококкоз сердца
При эхинококкозе сердца беспокоят загрудинные боли, напоминающие стенокардию. Компрессия кистами венечных артерий может вызвать развитие инфаркта миокарда. Часто возникают нарушения ритма и проводимости: желудочковая тахикардия, неполная и полная блокады ножек пучка Гиса, полная поперечная блокада сердца. Причинами гибели пациента с эхинококкозом сердца могут стать злокачественные аритмии, сердечная недостаточность, тампонада сердца, кардиогенный шок, ТЭЛА, постэмболическая легочная гипертензия и др.
Эхинококкоз головного мозга
Клинка эхинококкоза головного мозга характеризуется гипертензионным синдромом и очаговой неврологической симптоматикой (нарушением чувствительности, парезами конечностей, эпилептиформными приступами).
Диагностика
Диапазон инструментальной диагностики эхинококкоза включает ультразвуковые, рентгеновские, томографические, радиоизотопные методы. Перечень исследований зависит от локализации поражения:
При прорыве эхинококковой кисты в просвет полых органов сколексы паразита могут быть обнаружены в исследуемом дуоденальном содержимом, мокроте. Также в этих случаях прибегают к выполнению бронхографии, холецистографии, пункционной холангиографии. Эхинококковую кисту необходимо дифференцировать от альвеококкоза, бактериальных абсцессов, кист непаразитарной этиологии, опухолей печени, легких, головного мозга и пр.
Лечение эхинококкоза
Радикальное излечение эхинококкоза возможно только хирургическим путем. Оптимальным способом является проведение эхинококкэктомии – вылущивания кисты без нарушения целостности хитиновой оболочки. При наличии крупного пузыря вначале производится его интраоперационная пункция с аспирацией содержимого. Остаточная полость тщательно обрабатывается антисептическими растворами, тампонируется, дренируется или ушивается наглухо. В процессе операции важно не допустить попадания содержимого пузыря на окружающие ткани во избежание диссеминации эхинококка.
В случае невозможности иссечения кисты при эхинококкозе легкого выполняется клиновидная резекция, лобэктомия, пневмонэктомия. Аналогичная тактика используется при эхинококкозе печени. Если иссечение эхинококковой кисты печени представляется технически невозможным, осуществляется краевая, сегментарная, долевая резекция, гемигепатэктомия. В до- и послеоперационном периоде назначается противопаразитарная терапия препаратами празиквантел, альбендазол, мебендазол.
Прогноз и профилактика
В случае радикального удаления эхинококковых кист и отсутствия повторного заражения прогноз благоприятный, рецидивов эхинококкоза не возникает. В случае интраоперационной диссеминации сколексов через 1-2 года может возникнуть рецидив заболевания с формированием множественных эхинококковых пузырей и неблагоприятным прогнозом.
Мерами предотвращения инвазии человека служат ветеринарный контроль и оздоровление животных (проведение периодической дегельминтизация собак, вакцинация овец, улучшение гигиенических условий содержания домашнего скота и т. д.). Охотники, животноводы, заводчики собак должны быть информированы об опасности заражения эхинококкозом, необходимости соблюдения мер личной гигиены. Больные, перенесшие эхинококкоз, находятся на диспансерном наблюдении в течение 8-10 лет с ежегодным проведением серологических тестов, ультразвукового и рентгенологического обследования.
Эхинококковая киста головного мозга
НИИ нейрохирургии им. акад. Н.Н. Бурденко РАМН, Москва
НИИ нейрохирургии им. акад. Н.Н. Бурденко РАМН, Москва
ГБОУ «Омская государственная медицинская академия» Министерства здравоохранения Российской Федерации
НИИ нейрохирургии им. акад. Н.Н. Бурденко РАМН, Москва
НИИ нейрохирургии им. акад. Н.Н. Бурденко РАМН, Москва
НИИ нейрохирургии им. акад. Н.Н. Бурденко РАМН, Москва
НИИ нейрохирургии им. акад. Н.Н. Бурденко РАМН, Москва
НИИ нейрохирургии им. акад. Н.Н. Бурденко РАМН, Москва
НИИ нейрохирургии им. акад. Н.Н. Бурденко РАМН, Москва
НИИ нейрохирургии им. акад. Н.Н. Бурденко РАМН, Москва
Множественный эхинококкоз головного мозга, сердца и почек
Журнал: Журнал «Вопросы нейрохирургии» имени Н.Н. Бурденко. 2011;75(1): 57-65
Потапов А. А., Горяйнов С. А., Охлопков В. А., Кравчук А. Д., Захарова Н. Е., Подопригора А. Е., Курносов А. Б., Хить М. А., Панина Т. Н., Елисеева Н. М. Множественный эхинококкоз головного мозга, сердца и почек. Журнал «Вопросы нейрохирургии» имени Н.Н. Бурденко. 2011;75(1):57-65.
Potapov A A, Goriaĭnov S A, Okhlopkov V A, Kravchuk A D, Zakharova N E, Podoprigora A E, Kurnosov A B, Khit’ M A, Panina T N, Eliseeva N M. Multiple echinococcosis of brain, heart and kidneys. Zhurnal Voprosy Neirokhirurgii Imeni N.N. Burdenko. 2011;75(1):57-65.
НИИ нейрохирургии им. акад. Н.Н. Бурденко РАМН, Москва
Представлено уникальное наблюдение сочетанного эхинококкоза с многоочаговым поражением головного мозга, сердца и почек. Применение нейронавигации, интраоперационного ультразвукового сканирования позволили спланировать точный и малотравматичный доступ к кистам. Во время нейрохирургической операции благодаря использованию микрохирургической техники удалено семь кистозных образований без вскрытия их просвета из левой теменно-затылочной и правой теменной области. Использование интраоперационного нейрофизиологического мониторинга позволило получить хороший функциональный результат операции. Серологическое исследование крови пациента на антитела к антигенам эхинококка и гистологическое исследование удаленных образований подтвердили диагноз кистозного эхинококкоза.
НИИ нейрохирургии им. акад. Н.Н. Бурденко РАМН, Москва
НИИ нейрохирургии им. акад. Н.Н. Бурденко РАМН, Москва
ГБОУ «Омская государственная медицинская академия» Министерства здравоохранения Российской Федерации
НИИ нейрохирургии им. акад. Н.Н. Бурденко РАМН, Москва
НИИ нейрохирургии им. акад. Н.Н. Бурденко РАМН, Москва
НИИ нейрохирургии им. акад. Н.Н. Бурденко РАМН, Москва
НИИ нейрохирургии им. акад. Н.Н. Бурденко РАМН, Москва
НИИ нейрохирургии им. акад. Н.Н. Бурденко РАМН, Москва
НИИ нейрохирургии им. акад. Н.Н. Бурденко РАМН, Москва
НИИ нейрохирургии им. акад. Н.Н. Бурденко РАМН, Москва
Эхинококкоз — весьма опасное и распространенное во многих странах мира заболевание. Ларвальные (от лат. larva — личинка) эхинококкозы (альвеолярный, или многокамерный и гидатидный, или однокамерный) являются одними из наиболее опасных зооантропогельминтозов, и в настоящее время продолжают оставаться серьезной медицинской проблемой. Эхинококкоз известен уже более 2000 лет. Заболевание характеризуется длительным хроническим течением, тяжелыми органными и системными нарушениями, обширностью поражения, приводящими к инвалидности и нередко — к гибели больного. С момента заражения до времени установления диагноза латентный период может продолжаться от 5 до 20 лет (описан латентный период эхинококковой кисты до 75 лет). Эхинококкоз встречается во многих странах мира, общее число пациентов насчитывает до 6 млн человек [42]. Одним из основных очагов эндемии заболевания в России является Южный регион [3]. Эхинококковая инвазия у человека характеризуется медленным ростом кист, которые обнаруживаются чаще всего спустя годы после инфицирования [42]. Даже в развитых странах, благополучных в санитарно-эпидемиологическом отношении, эхинококкоз представляет серьезную проблему. Например, в США, где ежегодно регистрируется около 100 новых случаев заболеваемости эхинококкозом, до 60% всех наблюдений выявляют у иммигрантов. Аналогичная ситуация имеет место в Германии, Швейцарии, Японии и других странах. За 10 лет произошел значительный рост заболеваемости населения данным заболеванием. Учитывая длительность течения заболевания, общее число больных эхинококкозами в России может достигать 50 тыс. человек [6]. Высокая частота эхинококкоза преимущественно в регионах с развитием животноводства связана с низким уровнем социально-экономического развития и санитарной культуры населения. В экономически развитых странах рост заболеваемости в основном обусловлен иммиграцией и развитием туризма. Именно в этих регионах, равно как и в неэндемичных очагах, врачи часто не готовы к своевременной диагностике и адекватному лечению больных эхинококкозом.
Эхинококкоз человека — зоонозная инфекция, вызванная личиночными стадиями цестод возбудителя рода Echinococcus, эндемичными являются регионы овцеводства. Возбудитель впервые описан Batsch в 1798 г. и позже Rudolphi в 1895 г. Половозрелые формы имеют длину 2—7 мм и паразитируют в тонкой кишке разных животных. Зрелые яйца выделяются с фекалиями животных, загрязняя их шерсть и окружающую среду. Заражение человека происходит при контакте с больными животными, при сборе ягод и трав, питье воды или поедании овощей, загрязненных яйцами гельминта. В течение нескольких дней после того, как онкосферы достигают привилегированного участка, начинается развитие кисты. В условиях in vitro требуется от 4 до 7 дней для трансформации личинок в типичный «пузырь» с зародышевым слоем. Скорость роста кисты различна, но составляет не менее чем от 1 до 5 см ежегодно. В печени человека кисты растут на 1 см в течение первых 6 мес, а в дальнейшем на 2—3 см ежегодно в зависимости от состояния иммунной системы организма. Личиночный рост в течение нескольких лет является медленной бессимптомной фазой заболевания перед клинической манифестацией [29].
Строение эхинококковой кисты. У эхинококковой кисты имеются три слоя: внешний перицистный слой, который формирует плотную и волокнистую защитную зону; средняя слоистая мембрана, являющаяся бесклеточной и участвующая в транзите питательных веществ; и внутренний (зародышевый) слой. Средняя слоистая мембрана и зародышевый слой формируют истинную стенку кисты, обычно называемую эндоцистной, бесклеточная слоистая мембрана иногда упоминается как эктоцистная [39]. Кнутри от герминативного слоя формируются вторичные дочерние кисты, что свидетельствует о высокой плодоносности эхинококка [42]. Оболочка непроницаема для микрофлоры, белков хозяина и резистентна к нагноению. Снаружи эхинококковая киста окружена плотной соединительнотканной фиброзной капсулой, несущей своеобразную скелетную и защитную функции, предохраняя паразита от механических и иммунных повреждений. Кистозная жидкость обычно имеет желтый цвет, нейтральный рН, содержит белки, глюкозу, ионы, липиды, полисахариды и является аллергенной.
Кисты по мере своего развития могут осложниться разрывом со спонтанной эвакуацией их содержимого или подвергнуться дегенеративно-некротическим изменениям. Большое количество кистозной жидкости, образующейся после разрыва кисты, может привести к анафилактическому шоку и вторичному инфицированию вследствие выброса тысяч протосколексов, каждый из которых может дифференцироваться в новую кисту [42]. При разрыве эхинококковой кисты в брюшной полости описан случай острого нарушения мозгового кровообращения в затылочных долях головного мозга с развитием слепоты у пациентки 19 лет вследствие резкой гипотонии на фоне анафилактического шока [50].
Особенности эхинококкового поражения головного мозга. Поражение головного мозга при кистозном эхинококкозе (КЭ) составляет приблизительно 1—3% всех случаев заболевания, крайне редко встречается поражение спинного мозга [19, 35]. Эхинококковые кисты обычно имеют шаровидную форму и характеризуются медленным ростом. Их размер составляет в среднем 4—10 см в диаметре [43]. Самая частая внутричерепная локализация эхинококковых кист — паренхима полушарий головного мозга в бассейне средней мозговой артерии, реже — субарахноидальное пространство полушарий головного мозга [17]. Эхинококк вызывает реактивное воспаление с развитием грануляционной ткани и образованием капсулы вокруг паразита в мозге. Величина капсулы эхинококка колеблется от горошины до куриного яйца, достигая иногда размеров человеческого кулака. В литературе описаны редкие наблюдения внутрижелудочковых эхинококковых кист [23], киста теменной кости у детей [19], эпидуральная локализация паразита в задней черепной ямке у ребенка 5 лет [20]. При эхинококкозе головного мозга быстро развиваются синдром внутричерепной гипертензии с выраженным отеком дисков зрительных нервов и очаговая неврологическая симптоматика, зависящая от локализации кисты [26]. В 30,7% случаев после удаления эхинококковых кист головного мозга отмечается рецидив заболевания в сроки от 1 года до 5 лет [30]. Множественные эхинококковые кисты головного мозга являются крайне редким наблюдением и могут быть первичными или вторичными. Первично-множественное поражение происходит вследствие заноса протосколексов эхинококка током крови в различные участки головного мозга [10], а вторично-множественное — в результате спонтанного разрыва первичной кисты или вследствие травмы, иногда в ходе хирургического вмешательства [49].
Сочетанный эхинококкоз. Одним из наиболее часто поражаемых органов при эхинококкозе являются печень (75% случаев) и легкие (15%). Только 10% приходится на остальные части тела [19]. Сердце, селезенка, почки и головной мозг поражаются значительно реже [44]. В литературе [28] описаны редкие локализации паразита в мозге, кавернозном синусе, поднижнечелюстной, поджелудочной и щитовидной железах, сердце, плевре, передней стенке грудной клетки, голени, почках, паховом канале и других органах и тканях. Обнаружение кисты обычно происходит случайно, во время томографического, ультразвукового или рентгеновского обследования. Нередко сочетанный эхинококкоз распознается поздно из-за того, что после первичной диагностики недостаточно полно обследуются другие органы.
Лучевая диагностика эхинококкоза. При магнитно-резонансной и компьютерной томографии (МРТ и КТ соответственно) эхинококковая киста головного мозга выглядит как жидкостное образование сферической формы с тонкими стенками, чаще локализуется в паренхиме полушарий головного мозга. Перифокальный отек обычно отсутствует. МРТ более чувствительна для выявления наружней перицистной капсулы кисты, а КТ — кальциноза стенок кисты. Многоочаговое поражение головного мозга встречается сравнительно редко [48]. Дифференциальный диагноз проводится с арахноидальными кистами, эпидермоидными кистами, нейроцистецеркозом [35].
Серологическая диагностика эхинококкоза сложна, но имеет подчас решающее значение. Специфические антитела к эхинококковому антигену определяются наиболее информативными реакциями непрямой гемагглютинации, латекс — агглютинации и иммуноферментного анализа. Они практически не имеют противопоказаний и применимы для выявления эхинококкозов и рецидивов заболевания посредством их неоднократного проведения. При одновременном использовании нескольких иммунологических тестов их диагностическая эффективность превышает 90% [1]. Одни из самых современных методов исследования — иммуноблоттинг и иммуноэлектрофорез. В настоящий момент проводятся исследования с целью выявления антигенов эхинококка в моче. При одновременном использовании нескольких иммунологических тестов диагностическая эффективность превышает 90% [1]. Титры антител не всегда соответствуют морфологическим проявлениям заболевания. Так, при эхинококкозе сердца их число ниже, чем при паразитарном поражении легких. В то же время отрицательный результат серологического исследования не исключает диагноз эхинококкоза [7]. Изменение титра антител позволяет проследить динамику заболевания после лечения. В настоящий момент ключевая проблема для иммунной диагностики — увеличение числа серонегативных пациентов. Обычные тесты дают высокий процент (до 25) ложноотрицательных результатов. Для повышения точности серологических исследований на КЭ важно иметь большой набор диагностических антигенов паразита. Ложноположительные реакции более часто встречаются в регионах, где сосуществуют Е. granulosus и Е. multilocularis. С целью диагностики эхинококкоза головного мозга также используется цитологическое исследование ликвора [41].
Принципы лечения эхинококкоза. Основным методом лечения эхинококкоза является хирургический — удаление эхинококковой кисты с последующим проведением противопаразитарной терапии. Подавляющее большинство авторов, занимающихся проблемой эхинококкового поражения головного мозга, считают, что радикальное лечение этого заболевания бесспорно хирургическое [14].
При проведении консервативной терапии наиболее эффективным и общепринятым препаратом, воздействующим на гидатидный эхинококк, является альбендазол (андазол, эсказол, немозол, зентель), относящийся к группе карбаматов. Действие карбаматов основано на необратимом нарушении утилизации глюкозы паразитами, что приводит к истощению запасов гликогена в тканях гельминтов, блокированию синтеза клеточного белка тубулина. Это вызывает дегенеративные изменения в эндоплазматическом ретикулуме и митохондриях зародышевого слоя КЭ, активацию лизосомных ферментов и аутолиз клеток паразита. Раньше химиотерапия использовалась для лечения неоперабельных пациентов, в настоящее время показания к ней расширены [44]. Послеоперационная противогельминтная терапия оказывает большое влияние на результаты лечения. Она необходима и для воздействия на отсевы эхинококка малых размеров, еще не доступные современным методам диагностики. Данная терапия относительно безопасна. К настоящему времени в мире описано более 250 наблюдений использования альбендазола у беременных без каких-либо последствий для матери и плода [1]. В последние годы препарат также находит все более широкое применение и в качестве самостоятельного метода лечения при кистах размерами до 30 мм, особенно при легочной форме эхинококкоза. Неоспоримым свидетельством в пользу противогельминтной терапии является тот факт, что при сравнительном анализе опыта большинства ведущих специалистов она практически сводит к минимуму (менее 1%) риск рецидива заболевания при условии соблюдения правил апаразитарности во время операции и удаления всех выявленных кист [1].
Профилактика эхинококкоза. Профилактика инфицирования животных и человека включает регулярную дегельминтизацию собак и кошек, личную гигиену и гигиену животных. Это позволит уменьшить загрязнение окружающей среды яйцами паразита. Во Франции создана специальная организация, целью которой является предотвращение паразитарных зоонозных инвазий, связанных с животными [21]. Перспективным для профилактики заболевания является иммунизация животных специальной вакциной [24].
Клиническое наблюдение сочетанного эхинококкоза с многоочаговым поражением головного мозга, сердца и почек
Пациент А., 21 года, студент, житель Северо-Кавказского региона России.
В послеоперационном периоде отмечались быстро регрессировавшие общемозговая, гипертензионная и очаговая неврологическая симптоматики: исчезли умеренно выраженный левосторонний гемипарез, анизокория; частично — правосторонняя гомонимная гемианопсия и застойные явления на глазном дне. На контрольных МРТ видны послеоперационные изменения, умеренные скопления жидкости и воздуха в ложе удаленных кист (рис. 5). 

При контрольном осмотре через 4 мес после операции состояние пациента удовлетворительное. Полностью регрессировали общемозговая, гипертензионная и очаговая неврологическая симптоматики. Признаков застойных явлений на глазном дне нет.
Обсуждение
Поражение головного мозга при эхинококкозе встречается крайне редко и составляет около 2% от числа всех случаев данного заболевания. Преимущественно страдают дети и молодые люди [16]. Как правило, встречается поражение одного полушария с наличием 1 кисты [9]. Множественный эхинококкоз головного мозга — крайне редкая форма поражения. В мировой литературе за последние 20 лет описано не более 18 подобных наблюдений (см. таблицу). 
Практически всем пациентам с множественным эхинококкозом головного мозга выполнено хирургическое лечение (13 наблюдений), из которых в 11 случаях отмечен благоприятный исход; комбинированное лечение (хирургическое вмешательство + химиотерапия) использовано в 2 случаях с хорошим результатом; только химиотерапия проводилась в 3 наблюдениях. Обращает на себя внимание, что в 2 случаях после химиотерапии альбендазолом у пациентов с множественным эхинококкозом головного мозга отмечен хороший исход [43, 61]. В настоящее время общепринятым стандартом лечения эхинококкоза головного мозга является микрохирургическое удаление всех кист без вскрытия их просвета. Для достижения этой цели очень важным является грамотное предоперационное планирование [15]. В раннем послеоперационном периоде у пациентов с множественным эхинококкозом головного мозга могут отмечаться такие осложнения, как кровоизлияние в ложе удаленной кисты, отек мозга, гипертермия, сердечно-сосудистая недостаточность, субдуральные гематомы [13, 14, 45].
Таким образом, множественный эхинококкоз головного мозга представляет собой крайне редкую форму заболевания, основным методом лечения которого является микрохирургическое удаление всех кист без вскрытия их просвета. Необходимо точное предоперационное планирование доступа и подхода к кистам. При локализации кист в функционально значимых зонах головного мозга обязательно использование интраоперационного нейрофизиологического мониторинга. Важным представляется наблюдение за прооперированными пациентами в раннем послеоперационном периоде с целью своевременного выявления и профилактики возможных осложнений. Данное наблюдение также свидетельствует о необходимости проведения комплексной клинической и инструментальной диагностики у пациентов с эхинококкозом головного мозга для выявления сочетанных, зачастую скрытых поражений других органов и систем.
Комментарий
Эхинококкоз продолжает оставаться серьезной медицинской проблемой в странах, неблагополучных в санитарно-эпидемиологическом отношении. Высокая частота эхинококкоза отмечается в регионах с развитым животноводством и низким уровнем санитарной культуры населения. В России преимущественные очаги эндемии эхинококкоза встречаются в южных регионах страны. Однако в последние годы отмечен рост заболеваемости этой зоонозной инфекцией и в благополучных странах (США, Германия, Япония, Швейцария), что многие исследователи этой проблемы связывают с развитием иммиграции и туризма.
Авторы статьи представили интересное наблюдение множественного эхинококкоза головного мозга в сочетании с поражением сердца и почек. Достаточно редкое наблюдение. В мировой литературе подобные наблюдения можно пересчитать на пальцах. Самое главное, что применение современных нейрохирургических технологий диагностики и хирургического лечения (нейронавигации, интраоперационного ультразвукового сканирования, микрохирургической техники) позволило удалить множественные эхинококки из головного мозга наиболее щадяще (без вскрытия эхинококковых кист) с хорошим функциональным результатом операции. Наблюдение хорошо иллюстрировано. Кроме того, авторы в обзоре литературы дают детальные пояснения по морфологическому строению эхинококковых кист, принципам современной диагностики, профилактики и лечения этой редкой патологии головного мозга.
Публикация данного наблюдения будет интересна не только нейрохирургам и врачам лучевой диагностики, но и клиницистам других медицинских специальностей.