эхо признаки незрелости структур головного мозга у новорожденного
Нейросонография — «спасательный круг» неонатологов
По статистике, роды во многих случаях идут с отклонениями от естественного сценария. При таком развитии событий нужно проконтролировать состояние главного органа центральной нервной системы ребёнка — головного мозга. Сделать это можно с помощью эффективной процедуры — нейросонографии (НСГ). О том, что она собой представляет, как проводится и какие результаты даёт, вы узнаете из этой статьи.
Суть процедуры
Нейросонографию называют ультразвуковым исследованием мозга. В ходе этой процедуры врач применяет ультразвук, позволяющий изучить состояние:
Датчик генерирует ультразвуковые волны. Они легко проникают сквозь органы и ткани младенца, не причиняя им ни малейшего вреда, и по-разному отражаются ими. Датчик улавливает отражённые волны, а затем на основе этого отклика программное обеспечение сканера строит изображение. Изучая его, врач делает выводы о состоянии мозговых и других тканей новорождённого и формулирует диагноз.
Кости черепа младенца подвижны, что облегчает его прохождение через родовые пути. После родов на головке остаются незакрытые роднички, и именно они позволяют просканировать головной мозг ультразвуком в ходе нейросонографии. В этом случае процедура называется чрезродничковой, и она применима только к новорождённым. Также существует транскраниальная НСГ, выполняемая через черепные кости, доступная взрослым пациентам.
Нейросонография пришла на смену небезопасной магнитно-резонансной томографии (МРТ) и стала настоящим «спасательным кругом» неонатологов.
ВАЖНО! Минздрав России включил НСГ в перечень комплексных обследований, выполняемых в рамках первого скрининга новорождённых в возрасте 1 месяц.
Полная безопасность
Ультразвуковые волны, лежащие в основе нейросонографии, не оказывают никакого влияния на органы и ткани. Вот почему НСГ совершенно безопасна для младенцев и не вызывает у них ни малейших болезненных ощущений.
Новорожденные при выполнении нейросонографии часто плачут, что иногда вызывает опасения у мам и побуждает их оставлять на форумах негативные отзывы о процедуре. Для беспокойства нет оснований — плач связан только с присутствием постороннего человека (врача), который настораживает и пугает младенца. Чтобы ребёнок был спокойнее, рекомендуем накормить его перед процедурой.
Техника проведения
Нейросонографияне требует никаких подготовительных мероприятий. Единственное исключение — упомянутое выше кормление.
Врач наносит на участок головы, через который будет проводиться процедура, безопасный для кожи гель. Он исключает появление воздуха между датчиком и головой, улучшает прохождение ультразвуковых волн и повышает точность исследования.
В течение непродолжительного времени (от 7 до 20 минут) врач двигает датчик по голове младенца, проводя исследование в разных срезах. Программное обеспечение сканера анализирует отражённые ультразвуковые волны и создаёт на экране монитора изображение. Врач изучает контуры головного мозга, выполняет необходимые измерения и фиксирует получаемые данные в медицинском протоколе. Собранные сведения позволяют ему сделать вывод об отсутствии патологий или поставить тот или иной диагноз, назначить лечение.
Ни в коем случае не нужно пытаться проанализировать результаты НСГ самостоятельно. Их расшифровка требует глубоких специальных познаний и должна выполняться только врачом. Пожалуй, единственная запись, которую может верно интерпретировать мама или папа малыша — «Патологий не обнаружено».
В каких случаях выполняется НСГ?
Чаще всего нейросонографию назначают младенцам. Есть ряд показаний к выполнению этой процедуры. В их числе:
Есть симптомы, которые должны насторожить и побудить к проведению НСГ даже при отсутствии перечисленных выше показаний. Процедура рекомендована, если:
Если по тем или иным причинам исследование в этом возрасте не проводилось, стоит выполнить его в 3 месяца. Это правило носит рекомендательный характер, окончательное решение принимают родители, однако пропускать срок и отказываться от процедуры не следует — в более старшем возрасте, когда родничок закроется, НСГ станет гораздо менее информативной.
Показатели, указывающие на норму
В первую очередь врач, выполняющий нейросонографию, оценивает форму и размеры полушарий головного мозга. Нормальной считается их симметричность.
В пространстве, расположенном между левым и правым полушарием мозга, не должно быть жидкости.
Борозды и извилины, покрывающие кору мозга, должны быть чётко выраженными.
В мозговых оболочках недопустимы патологические изменения.
Желудочки мозга — полости, содержащие спинномозговую жидкость — должны иметь чёткие границы и не быть расширенными, в них не должно находиться посторонних включений.
Мозговой водопровод на эхограмме в норме практически не различим.
Чётко видны ножки мозга, представляющие собой гипоэхогенные образования.
Хорошо различима пульсирующая базилярная артерия.
Размеры структур мозга должны лежать в определённых диапазонах:
Это — далеко не полный перечень признаков нормальной анатомии головного мозга новорожденного. Врачам известен целый комплекс таких показателей. Кроме того, специалист, выполняющий НСГ, принимает во внимание вес, рост и другие характеристики ребёнка, констатируя нормальность анатомии или ставя диагноз. Именно поэтому родителям не нужно пытаться самостоятельно истолковать результаты ультразвукового исследования — это работа для профессионалов.
Патологии
Значительную долю всех нарушений, диагностируемых при нейросонографии, занимают расстройства гемодинамики (кровообращения). Врач может выявить геморрагическое или ишемическое поражение, которое станет поводом к немедленному медицинскому вмешательству.
Настораживающий признак — патологическое изменение геометрии мозговых структур. Считаются отклонением от нормы асимметрия полушарий головного мозга, сглаженность извилин, неоднородность и асимметричность желудочков, выход размеров мозговых структур из определённых диапазонов.
Является патологией наличие жидкости в области, расположенной между полушариями.
В некоторых случаях при нейросонографии обнаруживаются опухоли, размягчения вещества и кисты.
Так же, как в случае с показателями нормы, выше были перечислены далеко не все признаки патологических отклонений. Их полный комплекс известен врачам, и именно они должны анализировать результаты НСГ. Одни патологии становятся поводом к назначению дополнительных исследований, другие — к немедленному лечению, третьи — к регулярному наблюдению за состоянием здоровья малыша.
Прислушайтесь к мнению врачей и специалистов Минздрава России и не пренебрегайте нейросонографией. Эта безопасная процедура, выполненная своевременно, позволит убедиться в отсутствии патологий, а при их наличии — оперативно принять меры и вернуть ребёнку здоровье.
Эхо признаки незрелости структур головного мозга у новорожденного
Ожидайте
Перезвоните мне
Ваш персональный менеджер: Екатерина
Ответственная и отзывчивая! 😊
Аннотация: Особенность детской нейропсихологии заключается в пластичности мозга человека в возрасте до 11 лет.
Статья:
Особенности развития головного мозга у каждого человека индивидуальны. Большое значение имеет то, как протекали беременность и роды, раннее детство, были ли перенесены тяжелые инфекции или травмы, соответствовали ли развивающие занятия возрасту ребенка и т.д.
Нейропсихолог выявляет сильные и слабые стороны мозга, чтобы привести их к одному уровню и сделать работу обоих полушарий более гармоничной и продуктивной.
Нужна ли ребенку помощь нейропсихолога?
Если вы проводите весь вечер за домашним заданием, а на следующий день ребенок приносит двойку или тройку, это не говорит о не способности учиться или патологической лени. Зачастую причина заключается в недостаточной сформированности высших психических функций и незрелости мозговых структур.
Детский нейропсихолог оценивает развитие и поведение ребенка с точки зрения законов развития головного мозга, высших психических функций и личности и использует специфические методы диагностики.
Именно он может выявить на ранней стадии серьезные заболевания и разработать наиболее эффективную программу коррекции или формирующего обучения с учетом индивидуальных особенностей малыша.
В каких случаях следует обратиться к детскому нейропсихологу?
Функциональная незрелость структур головного мозга у ребенка, который здоров в неврологическом отношении, может проявляется:
Положение может усугубляться стрессом или сложной жизненной ситуацией, например, разводом родителей, утратой близкого родственника, переездом в другой город и т. д.
Функциональная незрелость структур мозга зачастую возникает при перегрузке детей в раннем возрасте «развивашками». Если трехлетний карапуз ходит и на китайский, и на музыку, и в театральный, то в результате детский мозг не справляется в полученной нагрузкой.
Порой ребенок, формально полностью готовый к обучению, умеющий читать, считать, писать, начинает плохо себя вести, получать неудовлетворительные оценки, испытывает трудности при нахождении в коллективе.
Большинство родителей начинают обращаться за помощью к репетиторам или наказывать ребенка, в то время как настоящая причина кроется не в детской лени, а в отсутствии прочного «фундамента» для успешного обучения.
Признаки нейропсихологических проблем:
Кроме того, помощь нейропсихолога необходима, если ребенок давно занимается с логопедом с практически нулевым результатом, или у него выявлено отставание в развитии – умственном, речевом, психическом, психоречевом.
С какого возраста можно посещать нейропсихолога?
В основном, детский нейропсихолог работает с детьми в возрасте от 5 до 12 лет, именно в этот период структуры мозга пластичны, и «перестройка» происходит относительно быстро и эффективно.
В более старшем возрасте нейронные связи становятся более жесткими и формируются медленнее. Подросток тоже может прийти к нейропсихологу, но зоны воздействия и принципы работы будут уже другими.
Как работает нейропсихолог с детьми?
Нейрокоррекция начинается с нейропсихологической диагностики. Она безболезненна и состоит из комплекса специальных заданий, выявляющих причины трудностей с учебой и поведением, занимая примерно 1,5 – 2,5 часа.
Главный принцип нейрокоррекции – обратный онтогенез, т.е. нейропсихолог как бы возвращает ребенка к его более раннему детству и «запускает» те мозговые структуры, которые в то время по каким-то причинам «дали сбой».
При нейрокоррекции используется комплекс двигательных заданий и дыхательных упражнений, основанный на тех движениях, которые характерны для детей первого года жизни.
Программа состоит из трех этапов:
1. Восполнение энергетического потенциала: врач устраняет такие проблемы, как безынициативность, плохая память, слабое внимание, резкие перепады настроения, быстрая утомляемость.
2. Следующий этап направлен на развитие сенсомоторной и двигательной координации, представлений о пространстве, сенсорного восприятия, чувства ритма, памяти.
3. На заключительном этапе ребенок обучается планированию и самоконтролю, следованию правилам, соблюдению границ, действию по определенному алгоритму.
Каждый этап длится от 20 до 25 занятий, с обязательным включением всей семьи, для изменения сложившихся родительско-детских отношений.
В зависимости от тяжести случая, нейрокоррекция занимает от 4 месяцев до 4 лет. Родители должны понимать, что первое время может наблюдаться резкое ухудшение поведения и успеваемости ребенка, но вскоре все придет в норму. Это нормальная реакция мозга на протекающие в нем изменения. Необходимо, чтобы ребенок привык мыслить и действовать по-другому.
Перед началом занятий нейропсихолог обычно направляет ребенка на консультацию к неврологу и педиатру. Она нужна, поскольку некоторые упражнения противопоказаны со стороны опорно-двигательного аппарата и ЦНС. Врач должен владеть полной информацией о здоровье ребенка.
Нет детей, которые хотели бы учиться плохо. Но есть дети, у которых не получается учиться хорошо. В начальной школе простые упражнения на уроке или на дополнительных занятиях в форме зарядки или игрового задания помогают справиться с некоторыми проблемами.
Главное понимать, что все в организме человека взаимосвязано и успех ребенка зависит от того, насколько хорошо он умеет собой управлять.
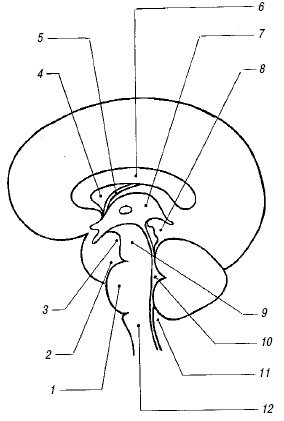
Ультразвуковое исследование мозга новорожденных детей (нормальная анатомия)
УЗИ аппарат HM70A
Экспертный класс по доступной цене. Монокристальные датчики, полноэкранный режим отображения, эластография, 3D/4D в корпусе ноутбука. Гибкая трансформация в стационарный сканер при наличии тележки.
Показания для проведения эхографии мозга
Акустическим окном для исследования мозга может служить любое естественное отверстие в черепе, но в большинстве случаев используют большой родничок, поскольку он наиболее крупный и закрывается последним. Маленький размер родничка значительно ограничивает поле зрения, особенно при оценке периферических отделов мозга.
Для проведения эхоэнцефалографического исследования датчик располагают над передним родничком, ориентируя его так, чтобы получить ряд корональных (фронтальных) срезов, после чего переворачивают на 90° для выполнения сагиттального и парасагиттального сканирования. К дополнительным подходам относят сканирование через височную кость над ушной раковиной (аксиальный срез), а также сканирование через открытые швы, задний родничок и область атланто-затылочного сочленения.
По своей эхогенности структуры мозга и черепа могут быть разделены на три категории:
Нормальные варианты мозговых структур
Борозды и извилины. Борозды выглядят как эхогенные линейные структуры, разделяющие извилины. Активная дифференцировка извилин начинается с 28-й недели гестации; их анатомическое появление предшествует эхографической визуализации на 2-6 нед. Таким образом, по количеству и степени выраженности борозд можно судить о гестационном возрасте ребенка.
Сосудистые сплетения могут быть источником внутрижелудочковых кровоизлияний у доношенных детей, тогда на эхограммах видна их четкая асимметрия и локальные уплотнения, на месте которых затем образуются кисты.
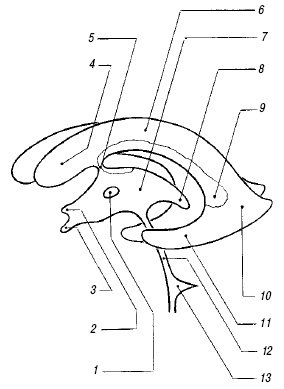
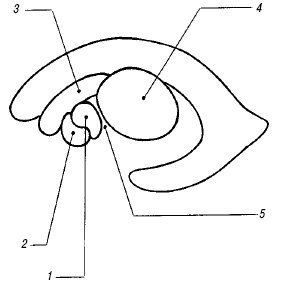
Сильвиев водопровод и IV желудочек. Сильвиев водопровод (aquaeductus cerebri) представляет собой тонкий канал, соединяющий III и IV желудочки (см. рис. 1), редко видимый при УЗ исследовании в стандартных позициях. Его можно визуализировать на аксиальном срезе в виде двух эхогенных точек на фоне гипоэхогенных ножек мозга.
IV желудочек (ventriculus quartus) представляет собой небольшую полость ромбовидной формы. На эхограммах в строго сагиттальном срезе он выглядит малым анэхогенным треугольником посередине эхогенного медиального контура червя мозжечка (см. рис. 1). Передняя его граница отчетливо не видна из-за гипоэхогенности дорсальной части моста. Переднезадний размер IV желудочка в неонатальном периоде не превышает 4 мм.
Мозолистое тело. Мозолистое тело (corpus callosum) на сагиттальном срезе выглядит как тонкая горизонтальная дугообразная гипоэхогенная структура (рис. 2), ограниченная сверху и снизу тонкими эхогенными полосками, являющимися результатом отражения от околомозолистой борозды (сверху) и нижней поверхности мозолистого тела. Сразу под ним располагаются два листка прозрачной перегородки, ограничивающие ее полость. На фронтальном срезе мозолистое тело выглядит тонкой узкой гипоэхогенной полоской, образующей крышу боковых желудочков.
Полость прозрачной перегородки и полость Верге. Эти полости расположены непосредственно под мозолистым телом между листками прозрачной перегородки (septum pellucidum) и ограничены глией, а не эпендимой; они содержат жидкость, но не соединяются ни с желудочковой системой, ни с субарахноидальным пространством. Полость прозрачной перегородки (cavum cepti pellucidi) находится кпереди от свода мозга между передними рогами боковых желудочков, полость Верге расположена под валиком мозолистого тела между телами боковых желудочков. Иногда в норме в листках прозрачной перегородки визуализируются точки и короткие линейные сигналы, происходящие от субэпендимальных срединных вен. На корональном срезе полость прозрачной перегородки выглядит как квадратное, треугольное или трапециевидное анэхогенное пространство с основанием под мозолистым телом. Ширина полости прозрачной перегородки не превышает 10-12 мм и у недоношенных детей шире, чем у доношенных. Полость Верге, как правило, уже полости прозрачной перегородки и у доношенных детей обнаруживается редко. Указанные полости начинают облитерироваться после 6 мес гестации в дорсовентральном направлении, но точных сроков их закрытия нет, и они обе могут обнаруживаться у зрелого ребенка в возрасте 2-3 мес.
Базальная (c. suprasellar) цистерна включает в себя межножковую, c. interpeduncularis (между ножками мозга) и хиазматическую, c. chiasmatis (между перекрестом зрительных нервов и лобными долями) цистерны. Цистерна перекреста выглядит пятиугольной эхоплотной зоной, углы которой соответствуют артериям Виллизиева круга.
Ножки мозга (pedunculus cerebri), мост (pons) и продолговатый мозг (medulla oblongata) расположены продольно кпереди от мозжечка и выглядят гипоэхогенными структурами.
Паренхима. В норме отмечается различие эхогенности между корой мозга и подлежащим белым веществом. Белое вещество чуть более эхогенно, возможно, из-за относительно большего количества сосудов. В норме толщина коры не превышает нескольких миллиметров.
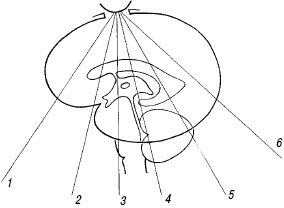
Стандартные эхоэнцефалографические срезы
Рис. 4. Плоскости коронального сканирования (1-6).
Эхо признаки незрелости структур головного мозга у новорожденного
Диагностика перинатальных церебральных нарушений у детей раннего возраста включает комплексное изучение показателей венозного кровотока, УЗИ структур головного мозга в определении особенностей гемодинамических расстройств в сопоставлении с гемодинамическими проявлениями. У детей, особенно родившихся ранее 34-й недели гестации, необходимо регулярно оценивать морфометрические и функциональные показатели сердца для раннего выявления отклонений, которые могут усугубить церебральную патологию.
Проблема не только недоношенности
У доношенных и недоношенных новорожденных, перенесших тяжелую асфиксию или имеющих тяжелый синдром дыхательных расстройств, отмечена прямая связь между мозговым кровотоком и изменениями артериального давления, что явилось феноменом нарушения ауторегуляции. Из-за отсутствия регуляции мозговой кровоток пассивно следует за изменениями артериального давления, увеличивается риск развития ишемических поражений при гипотензии и кровоизлияний при эпизодах повышения артериального давления. Для более достоверной оценки состояния ребенка использовались не абсолютные значения скоростей артериального кровотока (ввиду их значительной вариабельности и зависимости от большого количества внешних факторов), а индексы резистентности, учитывая поправку на гестационный возраст.
У глубоконедоношенных детей возникают неврологические нарушения. Кроме того, на их дальнейшее развитие, биологическую и социальную адаптацию влияет ряд специфических факторов, включающих соматические хронические заболевания, функциональные расстройства, поведенческие особенности и нарушение социализации в семье и обществе. Проблемы связаны не только с самой недоношенностью, но и с перенесенной интенсивной терапией.
Качество жизни глубоконедоношенных детей может ухудшаться из-за специфических для них хирургических и соматических проблем, хронических заболеваний, регоспитализаций, что приводит к ежедневной активности, нарушению социального и поведенческого статуса. Ухудшение качества жизни происходит обратно пропорционально массе тела при рождении. Инфекции верхних дыхательных путей, бронхиальная астма, лор-патология усугубляют состояние, отягощенное неврологическим дефицитом.
Уровень физического развития ребенка является основным показателем здоровья. У недоношенных детей на первом году жизни отмечаются задержки весоростовых показателей, а также гетерохронии роста.
Диагностика микроцефалии (уменьшения окружности головы более чем на 2 стандартных отклонения в соответствии с возрастом и полом) продемонстрировала: патология связана с низким показателем психомоторного развития, высокой частотой развития детского церебрального паралича (ДЦП), задержкой двигательного и психического развития. Дети с замедленными темпами роста окружности головы имели значительно более низкий индекс ментального развития, чем здоровые.
Изучение биоэлектрической активности (БЭА) головного мозга проводится методом электроэнцефалографии (ЭЭГ). БЭА головного мозга формируется внутриутробно и к рождению имеет характер медленноволновой активности с фрагментами быстрых колебаний.
Важно учесть: при регистрации определенного патологического паттерна с помощью традиционной ЭЭГ нередко происходит наслоение ЭКГ, и помехи от работы электрических приборов могут маскировать грубое подавление активности в межвспышечных интервалах.
Фоновые характеристики БЭА (степень прерывистости, наличие циклической вариабельности БЭА, амплитуда, соответствие степени зрелости общего паттерна БЭА возрасту ребенка от зачатия) обладают высокой диагностической ценностью при оценке степени тяжести перинатальных поражений ЦНС у новорожденных разного гестационного возраста.
Сохранение патологического паттерна «вспышка — подавление» является маркером тяжести повреждения мозга для доношенных детей, патофизиологическая основа которого включает функциональное и/или структурное разобщение нейрональных связей между корой и глубокими структурами головного мозга, например, таламусом. В работах нейрофизиолога Карла Асо можно увидеть, что снижение амплитуды ЭЭГ-активности прямо пропорционально распространенности энцефаломаляции преимущественно коры головного мозга, мозолистого тела, таламуса, среднего мозга и моста при патологоанатомическом исследовании новорожденных. Патоморфологическое исследование показало прямую взаимосвязь между количеством поврежденных нейронов и фоновой активностью аЭЭГ как у доношенных, так и у недоношенных детей.
Преимущества аЭЭГ
Многоканальная неонатальная ЭЭГ подразумевает регистрацию БЭА от скальповых электродов, расположенных над основными областями коры головного мозга. Методика позволяет оценить общие и локальные характеристики фоновой БЭА с предположительной топической диагностикой одного или нескольких источников патологической активности, диагностировать задержку или процесс нарушения созревания функционального состояния ЦНС и объективно дифференцировать эпилептические феномены от пароксизмальных состояний несудорожного генеза.
При регистрации аЭЭГ (амплитудно-интегрированной электроэнцефалографии) на скальповые электроды подается очень слабый переменный ток частотой 400 Гц. Это необходимо для мониторного измерения межэлектродного импеданса и контроля исправности передачи сигнала от электродов через буферный усилитель к последующим каскадам усиления. После усиления сигнал проходит фильтр с полосой пропускания от 2 до 15 Гц, который минимизирует артефакты от движений, потоотделения, миограммы, ЭКГ и возможных помех от аппаратуры в условиях ОРИТ (искусственная вентиляция легких, инфузоматы и т. д.).
Метод аЭЭГ точно предсказывает исход у 80 % детей через 3 часа после рождения и у 90 % детей через 6 часов жизни. Сочетание клинической оценки неврологического статуса с аЭЭГ в первые 12 часов жизни повышает точность прогноза с 75 % до 85 %. При анализе взаимосвязи минимальной амплитуды аЭЭГ, оценки по шкале Sarnat и наличия структурных изменений при МРТ у доношенных младенцев наибольшую прогностическую информативность показала минимальная амплитуда. Ее значение менее 4 мкВ в первые 72 часа после рождения позволяло прогнозировать выявление последующих структурных отклонений при выполнении МРТ.
Вентрикуломегалия, диагностированная к 40-й неделе постменструального возраста, является предиктором развития ДЦП.
У глубоконедоношенных детей раннее прогнозирование исхода с использованием аЭЭГ/ЭЭГ значительно сложнее, чем у доношенных, перенесших асфиксию. Перинатальный исход зависит от степени недоношенности и спектра патологии перинатального периода и не всегда определяется наличием первичного церебрального повреждения.
Необходимо четко определять вспышки на аЭЭГ в первые 48 часов жизни, что будет ассоциировано с прогнозированием исхода пери- и интравентрикулярного кровоизлияния (ПИВК) до 3–4-й степени (около 130 вспышек за 60 минут увеличивают шансы на выживание, а также на благоприятный неврологический прогноз на 70–80 %). У детей с низкой плотностью вспышек БЭА статистически чаще отмечаются летальные или тяжелые инвалидизирующие исходы.
Судорожная активность, которая регистрируется на аЭЭГ у недоношенных детей с экстремально низкой массой тела, очень низкой массой тела с ПИВК 3–4-й степени, не имеет значимой взаимосвязи с неврологическими исходами.
Важным аспектом оценки функционального состояния мозга новорожденных является онтогенетический подход к анализу неонатальной ЭЭГ. Динамические изменения БЭА головного мозга у новорожденных с разным гестационным возрастом в полной мере отражают морфологическое и функциональное развитие ЦНС у детей в раннем онтогенезе.
Особенности диагностики
Для определения предрасположенности новорожденного к развитию ДЦП необходим комплексный подход оценки БЭА.
У малышей, рожденных в сроке гестации до 28-й недели, вплоть до 30–32-й недели постменструального возраста, БЭА представлена нерегулярной, прерывистой активностью на ЭЭГ. Окончательный переход от прерывистой к регулярной, непрерывной активности ЭЭГ заканчивается примерно к 44–46-й неделе постменструального возраста.
У новорожденных с малым и экстремально малым сроком гестации (до 30–32 недель) практически невозможно выделить физиологические стадии цикла сон/бодрствование или имеется их функциональная рудиментарность. Последовательное формирование физиологических и электрографических паттернов стадий цикла сон/бодрствование начинается примерно с 30-й недели, окончательная дифференцировка возможна после 36–37-й недели постменструального возраста.
В процессе функционального созревания ЦНС отмечается возрастание степени межполушарной синхронизации ритмов БЭА, которая достигает практически 100 % к 40–42-й неделе постментруального возраста.
Первые вспышки осцилляций активности на ЭЭГ могут быть зарегистрированы уже у плода на 22–23-й неделе гестации. Доминантной чертой ЭЭГ глубоконедоношенных новорожденных является прерывистый характер фоновой активности. Отмечаются при записи ЭЭГ интервалы электроцеребрального молчания, или межвспышечные инактивные интервалы, которые с некоторой периодичностью прерываются билатеральными разрядами высокоамплитудных медленных волн с включением в состав вспышки заостренных элементов и небольшого количества быстрых ритмов. Вспышки активности у новорожденных с экстремально малым сроком гестации (до 26 недель) в среднем составляют от 1 до 5 с, но могут достигать и 80 с, в то время как длительность межвспышечных интервалов электроцеребрального молчания у этих детей не превышает минуты.
Для недоношенного новорожденного в норме характерно наличие trace discontinue — прерывистой кривой. Необходимо помнить, что рудиментарные электрографические паттерны активного сна (REM) могут быть различимы у детей с 25–26 неделями постменструального возраста. С увеличением гестационного возраста новорожденных прогрессивно возрастает степень межполушарной синхронизации билатеральных вспышек в составе trace discontinuе.
Первой у недоношенных, начиная примерно с 25–26-й недели постменструального возраста, формируется филогенетически более древняя стадия активного сна (active sleep), или REM-стадия сна. На ЭЭГ в этот период регистрируется регулярная, непрерывная активность. Появление этих физиологических и функциональных феноменов отражает начало формирования стадии активного сна.
По принципу Prechtl
В основу оценки неврологического статуса лег принцип оптимальности Prechtl, при этом оптимальные показатели неврологического статуса новорожденного расценены как 0, субоптимальные — как отличные от 0. Оценивается неврологический статус новорожденного через взаимодействие процессов возбуждения и торможения. Избыток возбуждения или недостаток торможения определяется как положительное значение, а избыток торможения или недостаток возбуждения — как отрицательное. Методика включает 7 шкал: общей активности с 5 биполярными и 2 униполярными позитивными субшкалами особых феноменов (судорог-тремора), мышечного тонуса, глубоких рефлексов, рефлексов новорожденных, вегетативной, дополнительной биохимической, дополнительной нейрофизиологической. Затем определяется профиль новорожденного — суммируя баллы субшкал и вычисляя среднее арифметическое для данной шкалы. Также оценивается суммарный показатель по всем субшкалам и вычисляется суммарная оценка по шкалам.
Важно при УЗИ
При ультразвуковой визуализации необходимо учитывать повышение эхоплотности перивентрикулярной зоны над плотностью сосудистого сплетения. Отмечается выявление очагов инфаркта и некроза перивентрикулярного белого вещества мозга на уровне треугольника боковых желудочков и белого вещества лобных долей; визуализация кист на 2–4-й неделе жизни вдоль латеральной или верхней границы бокового желудочка, расположение кист в теменных и затылочных отделах головного мозга. В некоторых случаях может визуализироваться полное, частичное или изолированное отсутствие мозолистого тела, признаки голопрозэнцефалии и гидроцефалии, кальцификация коры, базальных ядер или перивентрикулярной области.
Клинический случай
Новорожденная девочка весом 1 600 г, ростом 43 см. Окружность головы — 31 см, груди — 28 см. Оценка по шкале Апгар 5/6 баллов (2-1(ИВЛ)-1-0-1 /2-1(ИВЛ)-1-1-1). От 3-й беременности, протекающей на фоне нарушения жирового обмена 1–2-й степени, артериальной гипертензии II риск 2, кисты правой почки, миопии средней степени обоих глаз в сроке 225 дней.
Поступление в ОАиР для новорожденных
Состояние крайне тяжелое. Находилась на аппарате ИВЛ. Мышечный тонус и двигательная активность снижены, рефлексы адаптации угнетены. Большой родничок — 2,0×2,0 см, спокоен. Кожа розовая, отечный синдром 2-й степени. Оценка гестационной зрелости по Petrussа 32 недели.
Дыхание аппаратное, симметрично проводится с обеих сторон, выслушиваются рассеянные хрипы в умеренном количестве. Тоны сердца ритмичные, несколько приглушены, шум не выслушивается. ЧСС 144–146 уд/ мин, АД 52/31→59/37 мм рт. ст. на фоне титрования дофамина 7,5 мкг/кг/мин и норадреналина 0,05 мкг/кг/мин. Вводился гидрокортизон по схеме.
Живот мягкий, доступен пальпации, перистальтика выслушивается, снижена. Печень +1 см, селезенка не пальпируется. Стул после очистительной клизмы, мекониальный. Мочилась, моча светлая.
Гемодинамика в течение 7 суток стабилизировалась титрованием дофамина 7,5→3 мкг/кг/мин и 4 суток — норадреналина 0,05 мкг/кг/мин. АД 59/37 — 69/44 мм рт. ст., ЧСС 146–160 уд/мин.
Ребенок на ИВЛ, дыхание симметрично проводится с обеих сторон, с постепенным исчезновением хрипов к 2-м суткам, SaO2 97 %. Учитывая данные коагулограммы и УЗИ головного мозга, для повышения коагуляционного потенциала крови в 1-е, 4-е сутки жизни переливалась СЗП О (I) Rh +.
Отечный синдром в динамике с уменьшением, с 8-го дня жизни отеков нет. Желтухи не было. Кормление с первых суток жизни физиологическим раствором с переходом на смесь Pre-NAN 0, остатков не отмечалось. С 6-го дня жизни переведена на смесь Pre-NAN, усваивает.
Обследование
ЭЭГ № 1–4: низкоамплитудная ЭЭГ с признаками дисциркуляторных расстройств в сосудистых бассейнах головного мозга.
УЗИ головного мозга № 1: боковые желудочки симметричны, передние рога справа 3 мм, слева 4 мм. Полости боковых желудочков не расширены. Затылочный рог справа 13 мм, слева 15 мм. III желудочек 3 мм. Перивентрикулярная область: эхогенность не повышена. Отмечается повышенное количество жидкости между извилинами. Межполушарная щель срединна, не расширена, 3 мм. Субарахноидальное пространство не расширено. Рисунок извилин и борозд слабо дифференцируется.
Сосудистые сплетения: справа контуры ровные, структура однородная, слева контуры неровные, структура однородная. Полость прозрачной перегородки 8 мм. Полость Верге 4 мм, большая цистерна 6 мм. Зрительные бугры и базальные ядра: эхоструктура однородная, эхогенность несколько повышена. В области переднего рога левого бокового желудочка визуализируется неоднородное гиперэхогенное образование 6×5 мм.
Заключение: субэпендимальное кровоизлияние слева, несколько снижен мозговой кровоток.
УЗИ головного мозга № 2–3: межполушарная борозда срединна. Подоболочечное пространство 4 мм. Извилины и борозды слабо дифференцируются. Передние рога боковых желудочков справа 4 мм, слева 4 мм. III желудочек 3 мм. Большая цистерна 8 мм. В области проекции боковых желудочков гиперэхогенные образования слева 7×4 мм, справа 6×4 мм.
Заключение: внутрижелудочковые кровоизлияния (ВЖК) 1–2-й степени с двух сторон.
УЗИ головного мозга № 4
Допплерометрия ПМА: RI 0,72.
Заключение: незрелость структур головного мозга. ВЖК 1–2-й степени с двух сторон.
УЗИ головного мозга № 5: боковые желудочки симметричны, передние рога справа 4 мм, слева 4 мм. Полости боковых желудочков не расширены. Затылочный рог справа 25 мм, слева 24 мм. III желудочек 5 мм. Перивентрикулярная область: эхогенность повышена. Межполушарная щель срединна, не расширена. Субарахноидальное пространство не расширено. Субкортикальные зоны: эхогенность повышена. Рисунок извилин и борозд слабо выражен.
Сосудистые сплетения: справа контуры ровные, структура однородная, слева контуры неровные, структура неоднородная. Полость прозрачной перегородки 8 мм. Полость Верге 3 мм, большая цистерна 10 мм. Зрительные бугры и базальные ядра: эхоструктура однородная, эхогенность несколько повышена. В области боковых желудочков имеются гиперэхогенные образования справа 6×4 мм, слева 8×4 мм.
Заключение: ВЖК 1–2-й степени с двух сторон. Выраженная незрелость структур головного мозга.
УЗИ головного мозга № 6
Допплерометрия: RI 0,65.
Заключение: вентрикуломегалия, ВЖК 1–2-й степени с двух сторон.
УЗИ головного мозга № 7: в области проекции боковых желудочков гиперэхогенные образования слева 7×4 мм, справа 8×5 мм.
Заключение: без динамики.
УЗИ органов брюшной полости № 1–2: без патологии.
Rtg органов грудной клетки и брюшной полости № 1
ОГК: легкие расправлены, определяется усиление легочного рисунка в прикорневых отделах с двух сторон. Средостение срединно. Cor — N.
ОБП: следы газа в желудке.
Rtg органов грудной клетки и брюшной полости № 2
ОГК: по всем легочным полям затенения среднеинтенсивные с нечеткими контурами. Корни прослеживаются. Средостение срединно. Cor — N.
Окулист № 1: OU: спокойны, роговицы отечные, рефлекс с глазного дна тусклый, глазное дно из-за отека не офтальмоскопируется. Рекомендовано: осмотр детским офтальмологом.
Окулист № 2: OU: спокойны, роговицы чистые, прозрачные, рефлекс с глазного дна розовый, глазное дно соответствует сроку гестации. Рекомендовано: осмотр детским офтальмологом.
ЭКГ: снижен вольтаж, ритм синусовый, ЧСС 166–170 уд/мин, отклонение ЭОС вправо, нарушение процессов реполяризации в миокарде.
Эхо-КС: открытое овальное окно. Регургитация на МК 1-й степени, на ТК 1-й степени.
Диагноз
Спастическая диплегия. Детский церебральный паралич: ранняя стадия (?). Синдром дыхательного расстройства у новорожденного в стадии разрешения и формирования бронхолегочной дисплазии. Церебральная депрессия у новорожденного. ВЖК 1–2-й степени с двух сторон. Недоношенность 32 недели. Внутриутробная гипоксия плода, впервые отмеченная до родов. Умеренная асфиксия при рождении.
К 6-му месяцу жизни выставлен окончательный диагноз: детский церебральный паралич, спастическая диплегия; канюленоситель.