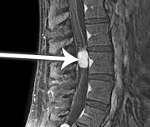
эпендимома шейного отдела спинного мозга
Эпендимома позвоночника: причины, симптомы, лечение
В спинномозговом канале человеческого организма находятся особые клетки центрального нервного аппарата, которые называются эпендимами. Именно из этих клеток впоследствии возникает опухолевое образование (доброкачественное или злокачественное), в процессе
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
Данная медицинская патология классифицируется как эпендимома спинного мозга. И, хотя это заболевание не в состоянии затронуть работу большинства внутренних органов, оно может поражать абсолютно любую область спины и спинного мозга. Наиболее часто эпендимома возникает в черепной ямке, как правило, это задняя часть, и, собственно, в области спинного мозга в процессе развития онкологического новообразования.
Причины возникновения
На сегодняшний день конкретных основополагающих факторов, способствующих появлению спинномозговой опухоли, не существует. Известно лишь, что в большинстве случаев эпендимомы спины обнаруживается специфический вирус, однако, его прямое влияние на развитие патологического процесса изучено плохо и ничем не подтверждено. Тем не менее, современная медицина выделяет некоторые основные причины развития заболевания, относящиеся к группе риска:
Классификация заболевания
Эпендимому позвоночника условно разделяют на несколько основных видов. К примеру, эпендимома дифференцированного типа представляет собой злокачественное новообразование, которое отличается стремительным развитием раковых клеток и распространением метастазы. Существует еще истинная форма заболевания, которая в большинстве случаев локализуется в области желудочков мозга. При паппилярной форме эпендимомы развиваются доброкачественные клетки.
Признаки заболевания
Как правило, проявления эпендимомы напрямую зависят от места расположения очага воспаления. При поражении позвоночника симптомы практически не отличаются от признаков других заболеваний спины: выраженная боль в спине, нарушение работы кишечника и проблемы с мочеиспусканием, отсутствие чувствительности и некоторые другие. Следует принимать во внимание, что по мере разрастания доброкачественного или злокачественного новообразования постепенно повышается и интенсивность болевого синдрома.
Лечение болезни
Наиболее эффективным методом лечения эпендимомы спинного мозга является хирургическое вмешательство. Однако операция назначается лечащим врачом только в тех ситуациях, когда она не представляет угрозу жизни пациента. В таких ситуациях обычно назначается медикаментозная терапия. В процессе хирургического вмешательства необходимо удалить максимально возможное количество раковых клеток, не повредив при этом здоровые ткани, так как даже малейшая ошибка и как следствие операционная травма, может обернуться печальными последствиями, включая летальный исход.
Нужно отметить, что даже при использовании высокоточного современного оборудования не всегда удается удалить всю опухоль – определенная часть дееспособных раковых клеток остается. Для их дальнейшего уничтожения применяется химический и лучевой метод терапии. При этом курс такого лечения в сочетании с медикаментозной терапией может длиться достаточно долгое время – на протяжении нескольких лет.
Эпендимома спинного мозга
Эпендимома спинного мозга — это опухолевое образование из клеток эпендимы позвоночного канала, имеющее различную степень злокачественности. Проявляется локальной болью в позвоночнике (реже — корешковым характером боли), расстройствами чувствительности, периферическими и центральными парезами, нарушением мочеиспускания, дефекации. Окончательный диагноз устанавливается при помощи МРТ поражённого отдела, гистологического исследования опухолевых тканей. Лечение хирургическое — удаление неоплазии с использованием микрохирургических методик. При злокачественном характере эпендимомы применяется постоперационная лучевая терапия.
МКБ-10
Общие сведения
Спинальная эпендимома встречается реже эпендимом головного мозга. Среди взрослого населения она диагностируется в 34% случаев интрамедуллярных опухолей спинного мозга. В 40% наблюдений эпендимома является опухолью конского хвоста и локализуется в терминальном отделе позвоночного канала. Относительно недавно было доказано, что эпендимальные образования конского хвоста относятся к экстрамедуллярным опухолям. По мере роста они либо раздвигают терминальные нервные пучки, либо муфтообразно окружают их.
Эпендимома не склонна к экстрадуральному росту (прорастанию за пределы твёрдой мозговой оболочки). Экстрадуральный рост отмечается преимущественно при локализации новообразования на уровне крестца. Средний возраст пациентов с диагностированной спинальной эпендимомой составляет 45 лет.
Причины
Этиофакторы, провоцирующие онкогенез, окончательно не изучены. Отдельные авторы предполагают, что эпендимома является результатом гетеротопии эпендимных клеток, возникшей вследствие неполного закрытия нервной трубки в процессе эмбриогенеза. Большинство исследователей отводят основную этиологическую роль комбинированному воздействию ряда факторов, общих для различных опухолевых процессов. Предрасполагающие к развитию опухоли факторы подразделяют на 3 основные группы:
Патогенез
Эпендимома формируется как результат размножения изменённых (атипичных) клеток, образующих эпендимальную выстилку позвоночного канала. Процесс запускается при приобретении эпендимоцитами аномальных свойств, в том числе способности к усиленному делению. В большинстве случаев спинальная эпендимома является доброкачественным образованием, её клинические проявления обусловлены компрессией спинного мозга увеличивающимся объёмом опухолевых тканей.
Результатом спинальной компрессии является дисфункция нейронов поражённого сегмента, приводящая к нарушению иннервации соответствующего участка тела с развитием сенсорных расстройств, парезов. Сдавление проходящих в спинном мозге проводящих трактов обуславливает тотальную денервацию тканей, расположенных ниже уровня поражения. В случае экстрадурального роста опухолевый процесс протекает с прорастанием в костную ткань крестца, распространением в полость малого таза, подкожную клетчатку крестцовой области. Злокачественная эпендимома отличается деструктивным ростом с разрушением спинальных тканей.
Классификация
По характеру роста выделяют интра- и экстрамедуллярные эпендимомы. К последним относятся преимущественно образования терминальных отделов позвоночного канала. По расположению спинальная эпендимома классифицируется на шейную, грудную, поясничную и эпендимому конского хвоста. В практической неврологии и нейрохирургии основополагающей считается классификация, базирующаяся на морфологических особенностях и степени злокачественности неоплазии. Она включает 4 основных типа эпендимом:
Симптомы эпендимомы спинного мозга
Доброкачественные эпендиматозные неоплазии отличаются медленным ростом. Манифестация клинической симптоматики возможна через 1-1,5 года от начала заболевания, обращение за медицинской помощью происходит в среднем спустя 4,5 года. Симптомы зависят от уровня поражения. Типичным проявлением дебюта заболевания выступает локальный болевой синдром в позвоночнике. 70% пациентов жалуются на усиление боли в горизонтальном положении, ночью. У ряда пациентов боли носят радикулярный характер, хотя полная клиническая картина не вписывается в классический корешковый синдром.
Ранним симптомом выступают сегментарные нарушения чувствительности. Возможны болевые дизэстезии в виде ощущения жара/холода в соответствующих конечностях, диссоциированные сенсорные расстройства (понижение поверхностной чувствительности при сохранении глубокой). Прогрессирование опухолевого процесса сопровождается нарастанием сенсорных расстройств, их распространением в нижележащие отделы, появлением периферического одно- и двустороннего пареза, а затем центрального парапареза ниже уровня неоплазии, тазовых нарушений. Периферические двигательные расстройства протекают с понижением мышечного тонуса, угасанием сухожильных рефлексов. Центральный парез отличается спастическим мышечным гипертонусом, гиперрефлексией.
Эпендимома шейных сегментов спинного мозга может сопровождаться головокружением, цефалгией затылочной локализации, хрипотой, приступообразным кашлем, дисфагией, спастическим тетрапарезом. Образование конского хвоста дебютирует болями корешкового типа, распространяющимися в нижнюю конечность на стороне поражения. С течением времени боли приобретают двусторонний характер. Типичны периферические парезы дистальных отделов (стоп, голеней), задержка мочеиспускания.
Осложнения
Прогрессирующие изменения спинного мозга приводят к грубой инвалидизации пациента, ограничению его подвижности. Сопутствующее развитие трофических расстройств обуславливает возникновение пролежней, легкое травмирование и инфицирование кожных покровов, проникновение инфекционных агентов в кровь. Возможны связанные с дисфункцией тазовых органов ургентные нарушения: острая задержка мочи, каловая интоксикация. Экстрадуральная эпендимома крестцовой локализации осложняется деструкцией крестца, опухолевым поражением органов малого таза. Наиболее опасным осложнением является характерное для эпендимобластомы метастазирование в головной мозг.
Диагностика
Заподозрить спинальное новообразование клиницисту-неврологу позволяет локализация боли непосредственно в области позвоночника, сегментарный характер сенсорных нарушений. Выраженные затруднения возникают при локализации неоплазии в пояснично-крестцовом отделе, поскольку в подобных случаях клиника сходна с проявлениями радикулита. Подозрение на опухоль возникает при развитии тазовых расстройств, двустороннем характере симптоматики, малой эффективности консервативной терапии. Необходимые диагностические мероприятия включают:
Эпендимома требует дифференцировки от вертеброгенной миелопатии, миелита, нарушений спинального кровообращения, посттравматической гематомы позвоночного канала, сирингомиелитической кисты, гемангиомы позвоночника. Поскольку клиническая дифдиагностика затруднительна, первостепенное значение приобретает МРТ. Установление окончательного диагноза возможно только по результатам гистологического исследования.
Лечение эпендимомы спинного мозга
Единственный адекватный способ лечения — это радикальное удаление. Операция проводится нейрохирургом с применением микрохирургических технологий под контролем моторных и сенсорных вызванных потенциалов. Доброкачественная эпендимома хорошо отделяется от прилегающих тканей, что позволяет достичь наиболее полного удаления. Злокачественный характер образования, подтверждённый результатами интраоперационной гистологии, служит показанием к расширенной резекции неоплазии. В послеоперационном периоде проводится контрольная МРТ. При выявлении неудалённого опухолевого фрагмента рекомендуется повторное хирургическое вмешательство.
Послеоперационная лучевая терапия применяется только в отношении злокачественных эпендимом. Хирургическое лечение сочетается с последующей восстановительной терапией, осуществляемой реабилитологами, массажистами, врачами ЛФК. Восстановительное лечение имеет медикаментозную составляющую, включающую противовоспалительные, сосудистые, нейрометаболические фармпрепараты.
Прогноз и профилактика
Применение микрохирургии, интраоперационного нейрофизиологического мониторинга позволяет производить удаление интрамедуллярных эпендимом без увеличения неврологического дефицита. Степень восстановления утраченных функций зависит от локализации, размеров и распространения опухолевого процесса, своевременности, объёма проведенной операции, полноты реабилитационных мероприятий. В отдельных случаях неоплазия рецидивирует, что требует проведения повторной операции, связанной с риском формирования ликворной фистулы, обуславливающей возникновение менингита, арахноидита.
Первичная профилактика неспецифична, включает уменьшение любых онкогенных воздействий окружающей среды, повышение иммунитета. Вторичная профилактика предусматривает своевременное выявление рецидива, осуществляется путем ежегодного проведения контрольной МРТ.
Эпендимома шейного отдела спинного мозга
Mobile Menu RU
Mein Menu RU
Первые 5 симптомов эпендимомы, о которых вам необходимо знать
Эпендимомы — это опухоли центральной нервной системы, развивающиеся из структур эпендимы желудочков мозга, центрального канала спинного мозга. Это одни из немногочисленных опухолей ЦНС, которые дают метастазы. Узнайте больше об основных проявлениях данной патологии.
Эпендимома: что это такое?
Эпендимому можно обнаружить в любом возрасте, однако более всего она распространена среди детей (примерно 65% всех диагностируемых случаев болезни приходится на детство). В среднем эпендимомы занимают лидирующие позиции по частоте среди опухолей с локализацией внутри черепа в детском возрасте. Эпендимома находится на 3-м месте среди детских церебральных опухолей детей. Равно часто заболевание поражает представителей мужского и женского пола.
Эпендимомы составляют примерно 8% опухолей внутри черепа, относясь к группе глиом. Они способны метастазировать по ликворным путям, не покидая границ ЦНС. Чаще всего метастазирование отмечено в зоне спинного мозга. Показатели результативности терапевтических мероприятий зависят от строения опухоли, ее тяжести, присутствия метастазирования в организме. По статистическим данным, эта болезнь протекает в детские годы тяжелей, чем во взрослом возрасте.
Эпендимомы классического типа локализованы в желудочках мозга. Наибольшая опасность связана со значительными шансами блокады путей ликвора при скором разрастании образования. Такая патология имеет 2-ой уровень злокачественности.
Локализация эпендимом также бывает различной, в частности это опухоли, локализованные в:
При такой патологии наблюдаются существенные боли в спине с их продвижением в зону ягодиц, ног. Значительный дискомфорт ощутим в позиции лежа. Кроме болевых ощущений, четкий симптом болезни – это утрата чувствительности конечностей (периферический парез).
Какова симптоматика эпендимомы
Характерная особенность опухолей мозга – то, что они формируются в ограниченном пространстве полости черепа, и это неизменно ведет к поражениям и прилежащих, и более отдаленных отделов мозга, отмечают специалисты по лечению рака в Израиле.
Как и у прочих опухолей в мозге, проявления эпендимом связаны с рядом факторов, в частности с возрастом пациента, локализацией образования в ЦНС и того, насколько оно успело распространиться внутри организма. Врачи говорят об общей симптоматике (неспецифической), локальных признаках заболевания (специфические).
Что касается неспецифических общих симптомов, делятся специалисты по лечению эпендимомы за границей, они появляются вне зависимости от того, где возникла опухоль. Они бывают и при прочих заболеваниях, не имеющих отношения к образованиям ЦНС. К примеру, у больного:
В итоге работоспособность больного понижается, утраивается концентрация, изменяются личностные качества, поведение, имеются задержки развития.
Симптомы данной болезни во многом обусловлены зоной, где локализована опухоль.Таким образом, при развитии эпендимом желудочков головного мозга отмечены:
Эти проявления возникают, когда внутри черепной коробки начинает возрастать давление на мозговые структуры. Сдавливание может происходить из-за разрастающейся опухоли либо при нарушениях циркуляции, оттока спинномозговой жидкости (как при медуллобластомах). При сбоях в отводе ликвора в головном мозге малыша может возникнуть водянка. Если же она поражает ребенка грудного или младшего возраста, пока роднички не закрыты, его голова растет в объёмах (явление макроцефалии).
Специфические признаки дают понимание того, в какой точке ЦНС растет опухоль, работу каких именно центров управления нарушила. К примеру, если эпендимома появилась в зоне мозжечка, у детей может поменяться походка, утратиться чувство равновесия. Если же она охватила сам мозг, у ребенка отмечены припадки судорожности; когда образование формируется вблизи спинного мозга, у ребенка парализует какую-либо часть организма.
Как диагностируют эпендимому?
Эта болезнь требует своевременного и внимательного диагностирования на своих начальных этапах. Первичен при этом визит к опытному неврологу. Этот специалист осматривает человека, изучает его анамнез, выслушивает все жалобы. После необходимых процедур для проверки рефлексов доктор дает направление, чтобы сдать анализы.
Эпендимомы требуют детальных обследований при первых признаках проблемы. По окончании комплексной диагностики врач даёт направление для сдачи анализов и проведения инструментальных исследований.
МРТ применяется как главный метод обследований при лечении рака мозга за рубежом. Благодаря процедуре МРТ точно определяются расположение неоплазии относительно различных областей спинного мозга и его корешков, уровень сжатия нервных окончаний, размеры опухолевидных разрастаний и иные параметры.
Ещё одно преимущество МРТ при обследованиях – безопасность для детей, если не было сделано рентгена.
Кроме того, для диагностирования в клиниках Израиля прибегают к таким приемам как:
Эти методики диагностирования дают возможность окончательно установить диагноз для успешного излечения эпендимомы.
Прогнозы лечения при эпендимомах
Прогноз последующей жизни после курса терапии зависит от своевр
Как бы то ни было, после окончания лечебного курса человеку нужно будет время от времени проходить профилактические осмотры в медцентре для оперативного понимания возможных рецидивов. Следует отметить, что при лечении за границей эффективность терапии гораздо выше, а значит, и прогнозы более оптимистичны.
Эпендимомы независимо от их типа требуют неотложного начала лечебных процедур, потому что даже доброкачественная опухоль при своем быстром разрастании давит на важнейшие структуры спинного либо головного мозга.
Стоимость лечения в Израиле также обусловлена этапом развития патологии и ее особенностями.
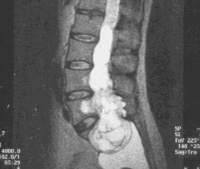
Диагностика и лечение пациентов с эпендимомами конечной нити спинного мозга
Общая информация
Краткое описание
Ассоциация нейрохирургов России
ДИАГНОСТИКА И ЛЕЧЕНИЕ ПАЦИЕНТОВ С ЭПЕНДИМОМАМИ КОНЕЧНОЙ НИТИ СПИННОГО МОЗГА (Москва, 2016)
Код МКБ-10 – D33.4
Диагностика
В диагностике эпендимом терминальной нити, как и любых других опухолей центральной нервной системы, важным является клиническое обследование пациента: сбор анамнеза, тщательный неврологический осмотр. Данные осмотра позволяют не только заподозрить опухоль конского хвоста, но и определить локализацию процесса.
Однако более полную информацию о локализации, характере роста, возможной гистологической принадлежности опухоли дают современные методы нейровизуализации, такие как компьютерная томография (КТ) и магнитно-резонансная томография (МРТ)[2,8]. Эти методы являются стандартным этапом диагностики у больных с подозрением на объемное образование спинного мозга или позвоночного канала. На обычных КТ изоденсную ткань эпендимомы сложно отличить от спинного мозга или содержимого позвоночного канала.
Для эпендимом характерно гетерогенное накопление контрастного вещества, что незначительно улучшает визуализацию границ опухоли на КТ.
Медленный рост ЭП в ряде случаев приводит к появлению рентгенологически видимых костных изменений – симптому Эльсберга-Дайка, экскавации задней поверхности тел позвонков [13]. На МРТ эпендимомы визуализируются как объемные образования гетерогенной структуры с дольчатой поверхностью. Гетерогенность сигнала обусловлена наличием кист, петрификатов, участков новообразованных сосудов, кровоизлияний и некроза.
Солидная часть опухоли чаще всего выглядит изо- или гипоинтенсивной на Т1 взвешенных изображениях и гиперинтенсивной – на Т2. Как правило, кисты у ЭП терминальной нити встречаются крайне редко и имеют более интенсивный сигнал по отношению к ликвору на Т1-взвешенных изображениях. Безусловно, золотым стандартом в диагностике ЭП является внутривенное введение контрастного препарата, которое повышает дифференцировку тканей опухоли от окружающих нервных структур спинного мозга. При введении контрастного вещества отмечается умеренное неравномерное его накопление.9
Рекомендация
При деструкции опухолью костной ткани позвонков или крестца рекомендуется выполнить КТ. Последняя необходима для решения вопроса о целесообразности проведения стабилизации патологичных позвоночных сегментов.
Опция
Обзорная спондилография с функциональными пробами (прямая проекция в положении стоя прямо, с наклоном вперед и назад, боковая проекция в положении стоя) – позволяет наиболее полно получить общую характеристику костного строения пояснично-крестцового отдела позвоночника, выявить спондилолистез и гипермобильность (нестабильность) позвоночного сегмента, которая может не выявляться при МРТ, выполняемом в горизонтальном положении.
Не рекомендуется
Выполнять операцию только с целью взятия фрагментов опухоли для выполнения биопсии.
Лечение
Тактика первичного лечения
Пациенты с рентгенологически верифицированной экстрамедуллярной опухолью, локализующейся в области корешков конского хвоста, подразделяются на две группы по клиническим проявлениям. Пациенты первой группы, не имеющие проявлений заболевания (случайная находка при МРТ), проходят наблюдение и повторяют МРТ каждые 6 месяцев в течение 2-3 лет. В случае появления негативной симптоматики МРТ повторяется ранее 6 месяцев. Данного срока, как правило, достаточно для понимания динамики роста опухоли и определения тактики лечения пациента[1].
Пациентам второй группы с впервые выявленной экстрамедуллярной опухолью конского хвоста, в том числе с подозрением на эпендимому терминальной нити, рекомендуется хирургическое лечение – удаление опухоли. Цель операции – радикальное удаление отграниченных опухолей, покрытых капсулой, без включения в строму корешков конского хвоста или структур конуса спинного мозга. В случае с инфильтративно растущими опухолями следует придерживаться максимально щадящего удаления эпендимомы, тем самым исключая риск развития грубого неврологического дефицита у пациента в послеоперационном периоде. Проведение биопсии у данного вида опухолей является нецелесообразным.
Обеспечение операции
Опция
В качестве опции при проведении стабилизирующего этапа при хирургическом лечении с целью повышения безопасности пациента следует рассматривать возможность использования специальных средств интраоперационной нейровизуализации и навигации.
Операция
Вид доступа
Стандарт
Ламинэктомия с медиальной фасетэктомией, гемиламинэктомия
Рекомендация
Ламинотомия у детей. Для осуществления доступа необходимо применять ретракторы для минимально-инвазивной хирургии позвоночника, что позволяет минимизировать доступ и уменьшить ятрогенную травматизацию тканей.
Опция
Применение метода ламинотомии у взрослых.
Микрохирургическая техника
Стандарт
Достаточное вскрытие твердой мозговой оболочки, необходимое для полной визуализации полюсов опухоли.
Удаление инкапсулированной эпендимомы должно осуществляться единым блоком, не прибегая к кускованию опухоли и не повреждая ее фиброзную капсулу.
Если источником роста эпендимомы является конус мозга и проксимальные отделы конечной нити, резекцию следует осуществлять по принципу удаления интрамедуллярных опухолей со срединной миелотомии спинного мозга.
Взятие материала, фрагментов опухоли для осуществления гистологического исследования.
Рекомендация
При удалении опухоли, имеющей рост из конуса спинного мозга, находящиеся на дорсальной поверхности мозга сосуды следует сохранять.
При невозможности визуально определить, включены или нет в строму опухоли фасцикулы, следует прибегнуть к прямой нейрофизиологической стимуляции. При отсутствии ответов фрагмент опухоли коагулируется и пересекается, при положительном ответе следует воздержаться от резекции в угоду сохранения функции.
Опция
Опцией является: применение высокоскоростного бора для выполнения доступа, средств микрохирургической дессекции, материалов для пластики ТМО. При неинкапсулированном росте опухоли для повышения радикальности удаления необходимо использовать ультразвуковой аспиратор.
Послеоперационное ведение
Рекомендации
Шаг 1. Первые сутки после операции
а) Режим: после операции пациент находится в палате пробуждения. После стабилизации гемодинамических показателей и витальных функций пациент переводится в отделение. Как правило, в течение первых суток пациент должен быть активизирован (уровень активизации зависит от состояния пациента);
б) Медикаментозная терапия
• Противоболевая терапия:
Кеторол 10-30 мг в/м 2 раза в день или при появлении боли;
Трамадол (Трамал) 50-100 мг в/м при выраженной боли в области операционной раны
• Антибактериальная терапия (согласно общему плану антибиотикопрофилактики):
Цефазолин 2,0 г в/м х 2 раза в сутки в течение 5-7 дней
• Терапия, направленная на профилактику постоперационного отека каудальных отделов спинного мозга и структур конского хвоста:
Метипред 1000 мг в/в медленно капельно на 400 мл 0,9%-ного р-ра NaCl в течение суток с последующим переходом на введение дексаметазона по схеме, описанной ниже;
Дексаметазона натрия фосфат (Дексазон) 4 мг х 3 раза в сутки в/м в течение 3 суток после операции; 4 мг х 2 раза в сутки в/м в течение 2 суток и 4 мг х 1 раз в сутки в/м до момента выписки пациента из стационара
• В зависимости от состояния пациента, его неврологического и соматического статуса возможно применение дополнительной терапии;
в) Перевязка операционной раны, люмбальная пункция, анализы ликвора (общий, биохимический);
г) Осмотр пациента специалистами: неврологом, урологом (коррекция медикаментозной терапии).
Шаг 2. Ведение пациента в период пребывания в стационаре в раннем послеоперационном периоде
а) Режим: согласно состоянию пациента, возможно проведение реабилитационных мероприятий с первых суток после операции;
б) Медикаментозная терапия (согласно описанию в первом шаге);
в) Перевязка операционной раны выполняется ежедневно;
г) Установка мочевого катетера при нарушении мочеиспускания, очистительные клизмы 1 раз в 3-4 дня при нарушении периодичности дефекации.
Шаг 3. День выписки из стационара (7-9 сутки). Рекомендации
а) Режим: пациент сохраняет ограничительный ортопедический режим до месяца после операции. При необходимости возможно применение специальных корсетов для грудо-поясничного и пояснично-крестцового отделов позвоночника.
б) Терапия:
НПВС, Эторикоксиб (Аркоксиа) – 60 мг х 1-3 раза в сутки per os или мелоксикам (Мовалис) 7,5 мг х 1-4 раза в сутки при болях.
Наблюдение за пациентом в отдаленном послеоперационном периоде
Рекомендация
Пациент с нарушениями функции тазовых органов, помимо обязательного осмотра нейрохирурга и невролога, должен проходить обследования у уролога.
Лечение рецидивов
Рекомендация
При выявлении у пациента рецидива доброкачественной эпендимомы терминальной нити и при условии наличия клинических проявлений заболевания необходимо выполнить повторную операцию по удалению опухоли.
Во время операции по удалению рецидива опухоли выполнение пластики истонченной ТМО практически неизбежно. В раннем послеоперационном периоде необходимо установить люмбальный дренаж на 3-5 суток после операции.
При невозможности проведения радикального удаления опухоли следует выполнить пластику ТМО для создания свободного резервного пространства внутри оболочки для возможного дальнейшего роста опухоли и адекватного ликворотока.
Информация
Источники и литература
Информация
| Коновалов Николай Александрович | Доктор медицинских наук, профессор кафедры нейрохирургии РМАПО, заведующий спинальным отделением ФГАУ «НИИ нейрохирургии им. акад. Н.Н. Бурденко» Минздрава России |
| Кушель Юрий Вадимович | Доктор медицинских наук, ведущий научный сотрудник ФГАУ «НИИ нейрохирургии им. акад. Н.Н. Бурденко» Минздрава России |
| Оноприенко Роман Андреевич | Врач-нейрохирург отделения спинальной нейрохирургии ФГАУ «НИИ нейрохирургии им. акад. Н.Н. Бурденко» Минздрава России; адрес: 125047, Россия, Москва, 4-я Тверская-Ямская ул., д. 16; тел.: +7-916-302-66-41; e-mail: ronoprienko@nsi.ru |
Основные понятия
Стандарт
Общепризнанные принципы диагностики и лечения, которые могут рассматриваться в качестве обязательной лечебной тактики (эффективность подтверждена несколькими рандомизированными исследованиями, метаанализами или когортными клиническими исследованиями).
Рекомендация
Лечебные и диагностические мероприятия, рекомендованные к использованию большинством экспертов по данным вопросам. Могут рассматриваться как варианты выбора лечения в конкретных клинических ситуациях (эффективность подтверждена отдельными рандомизированными исследованиями или когортными клиническими исследованиями).
Опция
Лечебные или диагностические мероприятия, которые могут быть полезны (эффективность подтверждена мнением отдельных экспертов, в отдельных клинических случаях).
Не рекомендуется
Лечебные и диагностические мероприятия, не имеющие положительного эффекта или могущие принести вред (любой уровень подтверждения).