герпесный энцефалит головного мозга последствия
Герпесный энцефалит головного мозга последствия
Эти энцефалиты представляют особенно большой интерес для психиатров как в связи с большой распространенностью герпеса, так и в связи с высокой частотой психических нарушений. В существующей литературе имеется множество работ, в которых отмечается, что герпетические вирусные энцефалиты могут манифестировать психопатологическими синдромами, которые предшествуют появлению неврологической симптоматики, затрудняя правильную диагностику основного заболевания [Деконенко Е. П., Лебедев А. В., 1997].
Рассматриваемые энцефалиты вызываются вирусом простого герпеса ( herpes simplex ), типа 1 и 2, первый из которых чаще ведет к поражению головного мозга.
Психопатологическая симптоматика при герпетических вирусных поражениях мозга во многом определяется локализацией патологического процесса. В свое время А. С. Шмарьян (1940) отмечал в случаях геморрагических энцефалитов достаточно тонкие нарушения ткани височной доли мозга. В настоящее время в некоторых работах упоминается также нарушение дофаминергических структур и нейрогормональных центров.
В целях диагностики поражения ЦНС вирусом герпеса применяются иммунологические (серологические), морфологические и вирусологические методы исследования, а также анализ тканей для выявления вирусной ДНК.
Нейроморфологически при герпетическом энцефалите отмечаются признаки гиперемии и отека мозга, точечные геморрагии, очаги некроза (преимущественно в сером веществе височно-лобно-теменных областей); признаки дистрофии и набухания нейронов, периваскулярная клеточная инфильтрация. В типичных случаях обнаруживаются и характерные ацидофильные внутриядерные включения. На поздних стадиях могут обнаруживаться кисты после размягчения геморрагических очагов. Для проведения вирусологической идентификации герпетического поражения ЦНС применяются метод флюоресцирующих антител и исследование мозговых клеток в культуре ткани.
При КТ-исследовании выявляются зоны пониженной плотности значительной протяженности, не имеющие четких границ и чаще всего расположенные в коре головного мозга, височных, лобных и теменных долях. В некоторых случаях имеют место диффузное поражение мозга и признаки отека.
В типичных случаях клиническая картина герпетических энцефалитов в дебюте болезни характеризуется лихорадкой, умеренной интоксикацией и катаральными явлениями верхних дыхательных путей. Через несколько дней, как правило, наблюдается новый подъем температуры тела с нарастанием признаков интоксикации и развитием общемозговой симптоматики (головная боль, менингеальные явления, иногда повторные судорожные приступы и т. п.). На этом фоне возникают расстройства сознания разной глубины — от трудностей осмысления окружающего и неполной ориентировки до более выраженных состояний оглушения, сопора и комы. При повторных эпилептических припадках больные длительно остаются в состоянии постприпадочного оглушения, которое может переходить в сопор и кому. В этом периоде отмечается развитие и делириозных расстройств, проявляющихся эпизодами психомоторного возбуждения с элементарными зрительными галлюцинациями, аффектом страха. Усиление двигательного возбуждения и гиперкинезов при редукции галлюцинаторных расстройств характерно для варианта субкоматозного делирия.
Коматозное состояние чаще развивается на высоте болезни, нарастает тяжесть неврологических расстройств, в том числе очаговых — гемипарезы, пирамидные знаки, гиперкинезы, изменения мышечного тонуса по экстрапирамидному типу, децеребрационная ригидность и др. В этом случае обычно проводят реанимационные мероприятия, в том числе ИВЛ, трахеостомию. У выживших после пролонгированной комы пациентов в последующем могут развиваться, так же как и при черепно-мозговой травме, апаллический синдром и синдром акинетического мутизма.
Следующий за этим этап восстановления психических функций занимает от 2 до 24 мес и более. Постепенно уменьшается тяжесть психоорганических расстройств. При этом может обнаруживаться синдром Клювера—Бьюсси, характеризующийся грубыми гностическими расстройствами (невозможностью оптически или тактильно опознать предметы), склонностью брать все предметы (даже опасные) в рот, гиперметаморфозом (отвлечением внимания любым раздражителем), гиперсексуальностью, исчезновением чувства страха и стыда, деменцией. Впервые этот синдром был описан американскими исследователями H. Kliiver и Р. Вису после операций по удалению обеих височных долей (с лимбической системой).
Отдаленный этап перенесенного герпетического энцефалита характеризуется резидуальными симптомами энцефалопатии в форме астеноорганического, судорожного и психопатоподобного синдромов. Реже наблюдаются аффективные расстройства непсихотического уровня. Описаны случаи галлюцинаторно-параноидных и биполярных аффективных психозов, а также более сложные психопатологические синдромы шизофреноподобного типа (с кататоническими включениями). Лишь в 30 % случаев возможно достижение полного восстановления психического здоровья.
Герпетические энцефалиты, сопровождающиеся преимущественно психическими расстройствами, были подробно проанализированы в клиническом и дифференциально-диагностическом аспекте на основе данных литературы Е. П. Деконенко и А. В. Лебедевым (1997). На ранней стадии герпетических энцефалитов психопатологическая симптоматика может быть сходной с проявлениями шизофрении. В таких случаях после продромального периода на фоне субфебрильной температуры появляются расстройства мышления (разорванность, бессвязность) и кататонические симптомы. Неврологические нарушения при этом мало выражены или даже отсутствуют. Трудности дифференциальной диагностики усугубляются тем обстоятельством, что заболеванию нередко предшествует эмоциональный стресс [Himmelhoch J. et al., 1970; Wilson L. G., 1976]. На фоне назначения нейролептиков у таких больных могут развиться мутизм и кататонический ступор, а в дальнейшем аменция, приводящая к летальному исходу. У детей младшего возраста недиагностированная герпетическая инфекция может проявляться в виде «фебрильных припадков». Шизофреноподобная симптоматика при герпетических энцефалитах иногда имеет сходство с картиной фебрильной шизофрении, что редко учитывается при дифференциально-диагностическом подходе к последней. Кроме того, хроническая герпетическая инфекция утяжеляет течение шизофрении.
При отграничении психических нарушений при герпетических энцефалитах от эндогенных психозов важно обращать внимание на нарушения сознания (в том числе на ранний признак — нарушение ориентировки), возникновение судорожных припадков и других неврологических симптомов, свидетельствующих не только о наличии, но и о топике органических поражений мозга. Большое значение имеют и лабораторные исследования, позволяющие установить высокие титры антител к герпетическому вирусу.
При установлении вирусной природы заболевания необходимо как можно более раннее начало противогерпетического лечения — назначение видарабина, ацикловира (зовиракс), кортикостероидных препаратов (для предотвращения отека мозга), а также симптоматических психотропных средств (с большой осторожностью!).
Прогноз заболевания в случаях герпетических энцефалитов в большой мере определяется лечением. В зарубежной литературе есть данные, что при отсутствии адекватной терапии смертность больных может достигать 50— 100 %. После же активного лечения прогноз может быть благоприятным — почти полностью исчезают признаки психоорганического синдрома или имеются незначительно выраженные его проявления. Психические расстройства могут ограничиваться неглубокой депрессией и аутизмом. Есть случаи и полного практического выздоровления.
Острые энцефалиты. Герпетический энцефалит
1) Герпетический энцефалит (ГЭ), острый некротический энцефалит.
Является наиболее частой (20% всех вирусных энцефалитов) и самой тяжелой формой спорадического острого энцефалита. Распространенность – от 0,3 до 1,8 на 100 000 населения в год (по другим сведениям – 2–4 на 1 000 000). Возбудитель – чаще всего ДНК-геномный вирус простого герпеса типа 1 (ВПГ-1), который вызывает также герпетические поражения слизистой полости рта и различные заболевания ЦНС. Реже – ДНК-геномный вирус герпеса 2 (ВПГ-2), который вызывает высыпания в генитальной области и передается половым путем; именно он порождает энцефалит у некоторых новорожденных, они заражаются от больной матери после разрыва околоплодных оболочек или во время родов.
Размножаются вирусы герпеса в ядре нейронов симпатических и чувствительных ганглиев, затем переходят в латентное состояние и прижизненно там сохраняются, приводя периодически к рецидивам герпетической инфекции у лиц с временным или стойким иммунодефицитом различного генеза (плохое питание, наркотики, алкоголь, СПИД, наследственность и др.). В постнатальном периоде заражение может произойти при контакте с лицами, имеющими обострение кожного герпеса.
В первые 10 лет происходит наиболее широкое инфицирование детей вирусами герпеса (70–80% случаев). Развитие энцефалита возможно при первичном заражении ВПГ (30%) либо в связи с активацией персистирующего вируса ПГ (70%). В мозг вирус проникает гематогенным путем и по периневральным путям черепных нервов.
При заболевании в мозге возникают выраженный отек, единичные или множественные очаги геморрагии, размягчения, периваскулярной лимфоцитарной инфильтрации и колликвационного некроза, преимущественно в коре височных и лобных долей мозга и подлежащем белом веществе. Отек может повлечь дислокацию и вклинение мозговых структур, в частности ущемление крючка гиппокамповой извилины или ствола мозга, что и является нередкой причиной летального исхода. При подостром и хроническом ГЭ наряду со свежими участками некроза с перифокальной и периваскулярной инфильтрацией обнаруживаются кистозные полости и очаги глиоза.
Инкубационный период ГЭ длится от 2 до 26 суток, чаще – 9–14 суток. Симптомы ГЭ у новорожденных появляются на 2–4-й неделе жизни, а при генерализованной герпетической инфекции – в первые 10 суток после рождения. При генерализации инфекции поражаются и мозг, и другие органы, возможны желтуха, коллапс, шок. Нередко ГЭ развивается на фоне ОРВИ, гриппа, афтозного стоматита, ларинготрахеита, заболеваний ЖКТ. У детей, особенно у новорожденных, наблюдаются типичные герпетические высыпания на коже и слизистых оболочках (у взрослых – в 10–15% случаев). Различают 4 стадии ГЭ: раннюю, кульминационную, обратного развития и остаточных явлений.
Заболевание начинается остро, реже – подостро, с подъема температуры тела до 39–40°C (бывает и субфебрилитет), головной боли, общей слабости, рвоты. Лихорадочный период длится до нескольких недель, иногда бывает скоротечным или даже отсутствует. Иногда бывает две лихорадочные волны, разделенные «светлым» промежутком, при этом очаговые неврологические симптомы возникают во время второй волны. Неврологическая и психиатрическая симптоматика может развиваться остро или постепенно.
Ее характер зависит от преимущественной локализации поражения в височной или лобной доле. Наблюдаются нарушения высших мозговых функций (моторная, сенсорная, амнестическая и другие формы афазии), амнезия, агнозия, апраксия, нарушения поведения, патология обоняния и вкуса (аносмия, обонятельные и вкусовые галлюцинации), спутанность сознания, угнетение сознания (вплоть до комы), гемипарез, гемианопсия, поражения черепных нервов, вегетативные расстройства, сложные парциальные эпилептические припадки. Нередко уже на ранней стадии возникают генерализованные эпилептические припадки, возможно развитие эпилептического статуса (с припадками разного типа). В большинстве случаев выявляются менингеальные симптомы, иногда обнаруживаются застойные диски зрительных нервов, герпетические высыпания на губах. Следует заметить: herpes labialis может возникать при любом лихорадочном состоянии, не только при ГЭ.
В последние годы описывают атипические формы ГЭ со стертой подостро развивающейся симптоматикой, с преимущественным поражением мозгового ствола (стволовой энцефалит, а также формы, имитирующие острую психиатрическую патологию, в частности делириозное помрачение сознания). Редко встречается рецидивирующая форма ГЭ с обострениями спустя 2–10 лет после очередной ремиссии. У лиц в среднем и пожилом возрасте встречается хроническая форма ГЭ с постепенным нарастанием нервно-психических расстройств и мнестико-интеллектуальным снижением.
Стадия резидуальных явлений формируется в течение 1–2 лет и более после окончания манифестной стадии ГЭ.
Диагноз. При исследовании ликвора выявляются повышение давления, лимфоцитарный или лимфоцитарно-нейтрофильный плеоцитоз (в среднем 50–100, иногда до 1000 клеток в 1 мкл), умеренное повышение концентрации белка, нормальное содержание глюкозы (в 25% случаев уровень глюкозы снижен, это создает определенные трудности в дифференциальной диагностике с туберкулезным или грибковым менингитом). Более чем у 40% больных в ликворе находят эритроциты и ксантохромию – указание на геморрагический характер поражения. В 5–10% случаев при первом исследовании ликвора изменений в нем не определяется.
На ЭЭГ на фоне диффузного замедления электрической активности у 85% больных регистрируются фокальные изменения в передних отделах мозга (лобно-височной области) в виде медленноволновой активности или периодических высокоамплитудных эпилептиформных разрядов. В начале болезни они могут быть в одной гемисфере, позднее выявляются с обеих сторон.
При КТ в первые 3–5 дней изменения могут не выявляться. Позже у большинства пациентов появляются очаги пониженной плотности с масс-эффектом, прежде всего в лобно-височной области, поясной извилине, инсулярной зоне с одной или двух сторон. Иногда обнаруживаются гиперденсивные (сверхплотные) зоны геморрагий. Очаги могут накапливать контраст по периферии, что отражает нарушение гематоэнцефалического барьера.
МРТ позволяет выявить очаговые гиперинтенсивные зоны в Т2-режиме в то время, когда на КТ их еще нет, в первые двое суток их может не быть и при МРТ (но при абсцессе мозга, опухоли, субдуральной эмпиеме они выявляются очень рано).
Из-за широкой распространенности герпетической инфекции выявление специфических антител не имеет большого значения (даже при высоком их титре). Результаты исследования парных сывороток становятся слишком запоздалыми (на 10–12-й день). Наиболее быстрым и надежным методом распознавания ГЭ является ныне полимеразная цепная реакция. Она становится положительной уже на 1-е сутки после появления неврологических симптомов. Вероятность ошибки при ПЦР не превышает 5%.
Терапия. Обычно проводится в условиях отделения интенсивной терапии. Препаратом выбора является ацикловир (виролекс, зовиракс), избирательно подавляющий синтез вирусной ДНК. Главное условие успеха лечения – раннее его начало (хотя бы до развития сопора или комы). Лечение ацикловиром рекомендуют начинать при малейшем подозрении на герпетическую природу энцефалита, т. е. практически в каждом случае тяжелого энцефалита. Только исключив вероятность ГЭ, лечение ацикловиром прекращают и назначают другое, соответствующее этиологии болезни. Ацикловир вводится в/в в разовой дозе 10 мг/кг 3 раза в сутки, медленно – в течение не менее 1 часа (чтобы предотвратить преципитацию препарата в почечных канальцах). Курс лечения – не менее 10–14 дней.
Важное значение имеет также патогенетическая и симптоматическая терапия, направленная на поддержание функций дыхания и сердечно-сосудистой деятельности, водно-электролитного баланса, профилактику и лечение вторичных бактериальных и трофических осложнений (аспирационной пневмонии, пролежней, мочевой инфекции), тромбоза глубоких вен голени. Для уменьшения ВЧГ назначают осмодиуретики, ИВЛ в режиме гипервентиляции, в особо тяжелых случаях – барбитураты. Кортикоиды существенно не уменьшают ВЧД при ГЭ, назначение их, как полагают, не имеет большого значения. При наличии припадков, а также для их профилактики (при появлении пароксизмальной островолновой активности на ЭЭГ) назначают антиконвульсанты.
Очень важно раннее начало реабилитационных мероприятий.
Прогноз. Применение ацикловира снижает летальность до 28%, а среди выживших больных увеличивает с 5 до 28% долю тех, кто выздоравливает полностью или с незначительными остаточными нервно-психическими нарушениями. Примерно у половины больных развивается стойкий резидуальный дефект в виде амнезии, афазии, деменции, изменений личности, эпилепсии, других психических и неврологических расстройств.
Инфекции нервной системы
Инфекции нервной системы являются одними из самых сложных инфекций с точки зрения заболеваемости и смертности среди пациентов и, следовательно, требуют срочной и точной диагностики. несмотря н ато, что вирусные менингиты встречаются чаще, именно бактериальные менингиты могут вызвать быстро ухудшающееся состояние больного, с которым должен быть знаком врач. Вирусный энцефалит часто сопровождает вирусный менингит и может вызвать очаговые поражения мозга и когнитивные нарушения, которые могут имитировать другие психоневрологические расстройства. Абсцессы мозга также могут имитировать другие неврологические расстройства, и вызывать более отчетливые очаговые нарушения. Наконец, стоит обратить внимание и на другие инфекционные заболевания центральной нервной системы, такие как прионовая болезнь.
Менингиты
Энцефалиты
Вирус бешенства является частью семейства вирусов Rhabdoviridae, которое включает линейный одноцепочечный РНК-вирус с отрицательным знаком, обнаруживаемый в оболочке в форме пули. Это зоонозная инфекция, распространяющаяся от животных к человеку главным образом в результате укуса, причем основными виновниками во всем мире являются собаки. С другой стороны, известно, что грызуны и зайцы не переносят этот вирус и не передают его людям. Инкубация вируса обычно происходит в течение 1-3 месяцев, а заражение ЦНС происходит в результате ретроградного распространения вируса от периферических нервов к центральным нервам и, наконец, в паренхиму головного мозга. Окончательный диагноз у людей может быть поставлен с помощью ПЦР с обратной транскриптазой, обнаруживающей вирус бешенства в тканях ЦНС. Лечение состоит из тщательной очистки ран, срочного введения иммуноглобулина человека как в месте заражения, так и в внутримышечно, после чего в течение первого месяца должны быть сделаны пять постконтактных прививок. Вакцинация проводится путем введения человеческой вакцины против бешенства на диплоидных клетках по 1,0 мл внутримышечно.
Абсцесс мозга
Абсцессы головного мозга часто могут сопровождаться новой головной болью, которая может развиваться в течение нескольких часов или нескольких недель, и сопровождается очаговым неврологическим дефицитом. Летаргия, затылочная ригидность, тошнота, рвота и новые приступы головной боли часто сопровождают развитие абсцессов. Двумя основными причинами абсцессов головного мозга являются гематогенное распространение патогенов через гематоэнцефалический барьер и через прямое смежное распространение из пазухи после синусной инфекции, причем на долю последних приходится более 70% всех абсцессов головного мозга. Дифференциальный диагноз абсцессов головного мозга всегда включает новообразования, хотя абсцессы, как правило, более остры в своем начале и часто сопровождаются другими системными симптомами, такими как лихорадка и лейкоцитоз, хотя они обычно присутствуют только у половины всех пораженных пациентов, а положительные культуры в крови обнаруживаются гораздо реже. КТ или МРТ показаны при подозрении на абсцесс, при этом МРТ более чувствительна и специфична для выявления различных аспектов абсцесса, в том числе массовых эффектов, окружающего отека и реакции на терапию.
Лучевая диагностика энцефалитов: герпетический энцефалит
Вирусный энцефалит — это поражение паренхимы мозга вирусом, которое может сочетаться с воспалением мозговых оболочек (менингоэнцефалит) или с поражением спинного мозга (энцефаломиелит).
Лучевая диагностика критически важна в ведении пациентов с энцефалитом. Данные визуализационных методик помогают определить диагноз (и имеют особую ценность в ранней диагностике), обнаружить осложнения основного процесса (например, масс-эффект), предположить этиологию заболевания, отслеживать ответ на проведенную терапию и проводить динамическое наблюдение в случае перехода процесса в хроническую форму.
У возбудителей вирусных энцефалитов есть два основных пути «попадания» в ЦНС: гематогенное распространение и нейрональная трансмиссия (ретроаксональный путь). Первый путь более характерен для арбовирусов, второй предпочитают представители семейства герпесвирусов и возбудитель бешенства.
Вирусы-возбудители энцефалита в подавляющем большинстве случаев обладают тропностью к нервной ткани. Такая тропность может иметь несколько форм: одни вирусы поражают отдельные виды клеток (например, олигодендроциты), другие «предпочитают» определенные области головного мозга.
Нельзя сказать, что энцефалит, вызванный определенным возбудителем, имеет специфическую клиническую и лучевую картину, однако существуют характерные признаки, знание которых поможет быстрее направить диагностический поиск в нужное русло.
Энцефалит, вызванный герпесвирусами
В первую очередь подразумевается вызванный вирусом простого герпеса (ВПГ) герпетический энцефалит, однако позже мы поговорим в том числе и о цитомегаловирусном и варицелловирусном энцефалитах.
Серопревалентность (наличие антител) к вирусу простого герпеса первого и/или второго типов в разных странах мира оценивается в пределах 60–95 % у взрослых, однако энцефалит — редкий вариант инфекционного поражения ВПГ.
Попадание в ЦНС обеспечивает ретроаксональный путь передачи; данные, полученные с использованием экспериментальных моделей (кролики, мыши) показали возможность передачи по волокнам обонятельного пути. Считается также, что у взрослых ВПГ-1 энцефалиты вызываются реактивацией латентной инфекции в тройничном ганглии с распространением по ветвям V пары черепных нервов на оболочки передней и средней черепных ямок.
Герпетический энцефалит стал одним из первых инфекционных заболеваний, диагностируемых с использованием методов молекулярной биологии (ПЦР для обнаружения ДНК ВПГ в цереброспинальной жидкости) и одной из первых вирусных инфекций, в лечении которых была успешно применена противовирусная химиотерапия. В США ВПГ является наиболее распространенной причиной неэпидемического острого энцефалита.
Наиболее частые клинические признаки: высокая (более 38°С) температура, головная боль, дезориентация, афазия, угнетение сознания, судороги, нарушения поведения, тошнота и рвота.
Для данной патологии не характерна сезонность. Можно выделить два основных паттерна:
ВПГ-энцефалит у взрослых
Протекает с неспецифическими симптомами угнетения сознания, лихорадкой, головной болью и очаговой неврологической симптоматикой. Анализ ЦСЖ неспецифичен, часто удается выделить ДНК вируса методом ПЦР.
У иммунокомпетентных взрослых ВПГ обычно приводит к поражению:
Иммуноскомпроментированные пациенты демонстрируют более диффузное поражение с распространением на стволовые структуры мозга.
Лучевые проявления
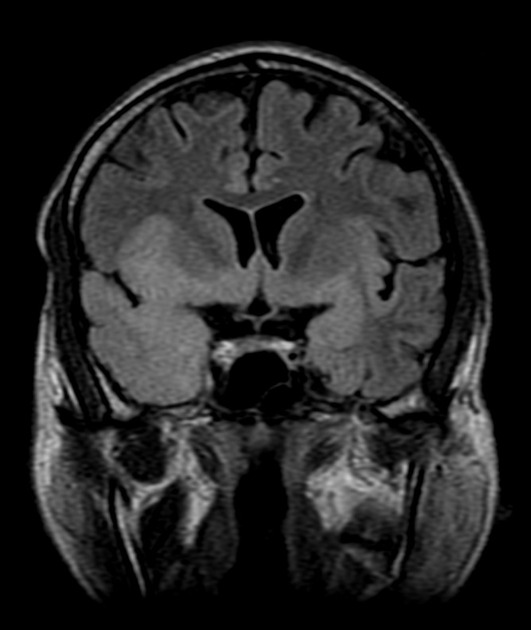
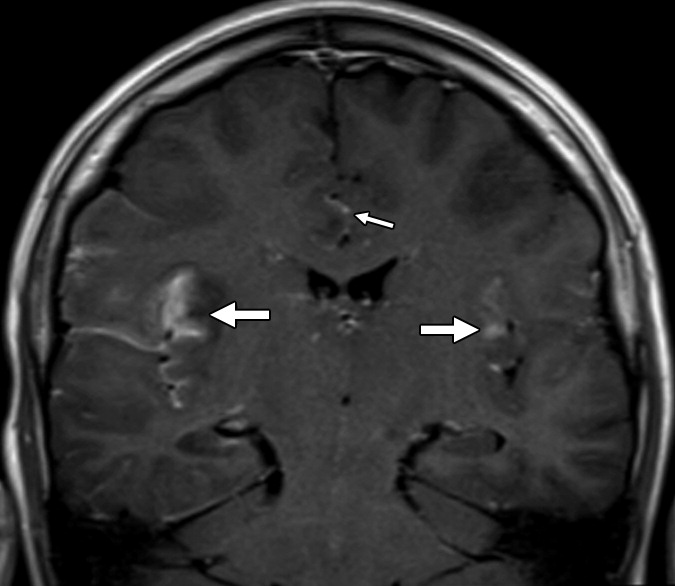
Ранняя диагностика при помощи КТ затруднительна, потому при наличии характерной клинической картины «нормальная» КТ не исключает вероятности энцефалита. Если же изменения присутствуют — это, как правило, участки нерезко выраженного понижения плотности паренхимы мозга в передних и медиальных отделах височной области и в островковой доле. Кровоизлияния на ранней стадии увидеть обычно не удается.
При исследовании с контрастированием в первую неделю можно не обнаружить зон контрастного усиления; они появляются позже, в виде слабо выраженного «пятнистого» контрастного усиления.
Гораздо чувствительнее на ранней стадии как к непосредственным, так и к косвенным (отек мозга) признакам энцефалита.
Лучевые симптомы в разных МР-последовательностях:
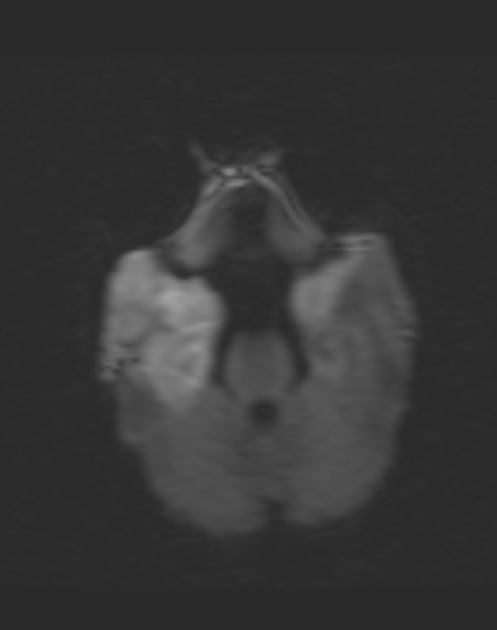
DWI/ADC (ИКД)
GRE/SWI
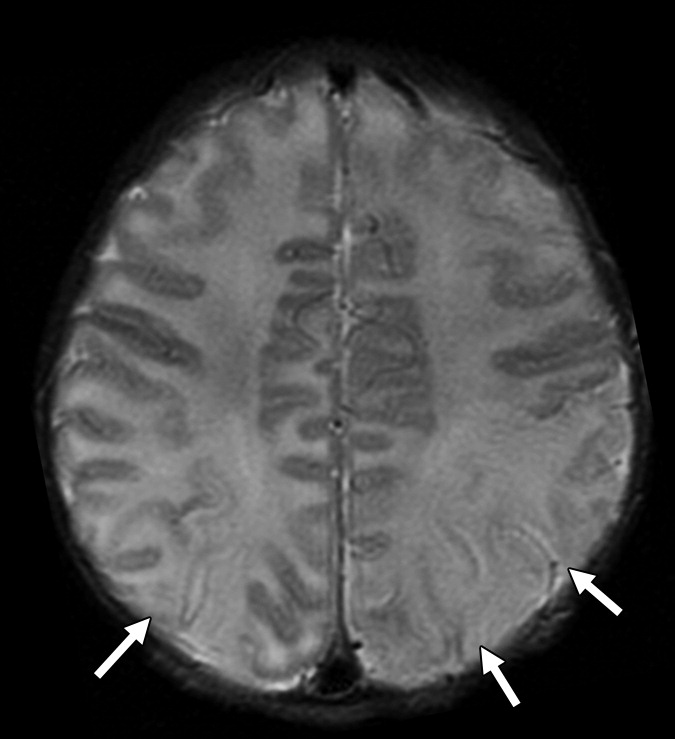
Рисунок 1 | Асимметричные области патологически повышенного МР сигнала в медиальных отделах обеих височных долей, больше выраженные в корковом веществе
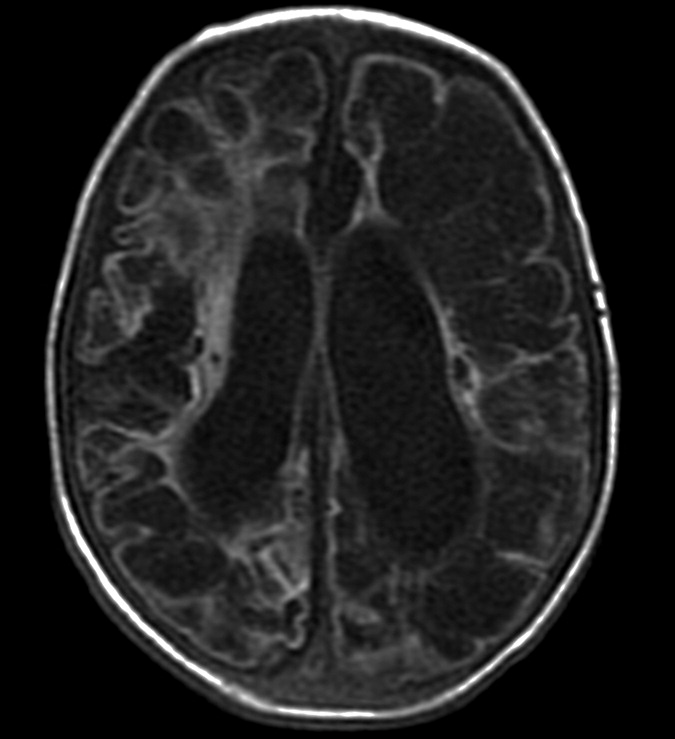
Рисунок 2 | В последовательности DWI у того же пациента определяются области повышения сигнала в обоих лобно-височных областях. ИДК подтвердила ограничение диффузии
Неонатальный герпетический энцефалит
Как уже было сказано, чаще вызывается ВПГ 2 типа.
Развитие неонатального герпеса может происходить при контакте новорожденного с ВПГ в половых путях во время родов. Это заболевание является редким, составляя примерно 10 случаев на 100 000 деторождений в мире. Смертность при данной форме энцефалита достигает 50 %, также около 50 % выживших будут иметь тяжелые неврологические нарушения. Риск развития неонатального герпеса особенно высок, если первичное инфицирование матери ВПГ происходит на поздних сроках беременности. У женщин, перенесших генитальный герпес до беременности, риск передачи ВПГ детям крайне низок.
В клинической картине преобладают сонливость, лихорадка или гипотермия, судороги; менее частыми проявлениями являются апноэ, потеря веса, раздражительность, выпуклый передний родничок, везикулярная сыпь в области лба, фокальные клонические судороги конечностей.
Лучевые признаки
Герпетический энцефалит у младенцев характеризуется более диффузным поражением, причем эти изменения сложнее заметить на фоне незавершенной миелинизации; поражение типично затрагивает кору полушарий, глубокие слои белого вещества, включая перивентрикулярные области и таламусы. Медиальные области височных и нижние области лобных долей часто интактны. Геморрагии встречаются реже и появляются в более поздних стадиях.
Сигнальные характеристики аналогичны энцефалиту у взрослых:
В группе пациентов, у которых развился неонатальный герпетический энцефалит в течение 28 дней после рождения, основными признаками при использовании DWI-последовательности были кортикальные поражения. Двустороннее поражение глубоких слоев коры и белого вещества мозга, визуализируемые на 7-й день, были предикторами плохого прогноза и высокой вероятности развития двигательных и когнитивных расстройств.
Современные методики МРТ не ограничиваются классической томографией. Все чаще для диагностики герпетического энцефалита используется протонная МР-резонансная спектроскопия. Сообщается о снижении пика NAA (N-ацетиласпартата) по отношению к холину через 7–14 недель после первых симптомов заболевания; в некоторых случаях наблюдается повышенный пик холина. Иногда может быть повышен пик лактата. Считается, что уменьшение пика NAA отражает повреждение нейронов. Было отмечено, что восстановление нормальных значений NAA происходит одновременно с клинически значимым улучшением состояния пациента.
Источники: