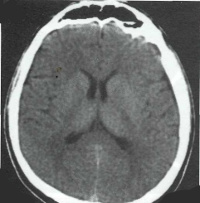
гигрома головного мозга мрт
Гигрома головного мозга мрт
а) Терминология:
1. Сокращения:
• Хроническая субдуральная гематома (хСДГ)
2. Определение:
• Хроническое (> 3 недель до нескольких месяцев) скопление продуктов крови в субдуральном пространстве:
о Могут наблюдаться очаги более острого кровоизлияния («смешанная» СДГ)
1. Общие характеристики хронической субдуральной гематомы:
• Лучший диагностический критерий:
о Внемозговое скопление крови в виде полумесяца, разделенное множественными септами и окруженное контрастированными мембранами и распространяющееся диффузно над пораженным полушарием
• Локализация:
о Потенциальное пространство между внутренним споем твердой и паутинной мозговой оболочкой
о Наиболее распространена супратенториальная локализация
• Морфология:
о Внемозговое скопление жидкости в форме полумесяца
о Может распространяться за швы, но не за участки прикрепления твердой мозговой оболочки к черепу
о Может распространяться вдоль серпа и намета мозжечка
о Компримирует и смещает нижележающую поверхность мозга, сосуды коры, а также ликвор в субарахноидальных пространствах
о Часто септировано, имеет внутренние мембранами о Кальцификация в 1-2%
о Контрастирование инкапсулирующих мембран
о У детей с повторным кровоизлиянием смешанной давности, что отмечается часто, необходимо подозревать неслучайную травму
о КТ-плотность и интенсивность сигнала на МР-изображениях меняются в зависимости от давности кровоизлияния и наличия организации
3. МРТ при хронической субдуральной гематоме:
• Т1-ВИ:
о Интенсивность сигнала вариабельна в зависимости от стадии эволюции:
— При стабильной/хронической СДГ сигнал изоинтенсивен ликвору
— Гиперинтенсивный сигнал отмечается при повторных кровоизлияниях или ↑ белка
• Т2-ВИ:
о Интенсивность сигнала вариабельна в зависимости от стадии эволюции:
— При стабильной/хронической СДГ сигнал изоинтенсивен ликвору
— Гиперинтенсивный сигнал отмечается при повторных кровоизлияниях
о Гипоинтенсивный на Т2-ВИ сигнал отмечается при большинстве хСДГ (73%) и отражает повторные кровоизлияния о Мембраны обычно гипоинтенсивные
• PD-ВИ:
о Сигнал от изо- до гиперинтенсивного в зависимости от содержания белка или наличия повторных кровоизлияний в гематому
• FLAIR:
о В большинстве случаев гиперинтенсивный по отношению к СМЖ сигнал:
— Зависит от присущей Т1-ВИ и Т2-ВИ характеристики сигнала и/или наличия белка
о Данная последовательность обычно наиболее чувствительна для обнаружения СДГ
• Т2 * GRE:
о Гипоинтенсивный сигнал от продуктов крови гематомы подо-строй-хронической стадии
о Может отмечаться гиперинтенсивный сигнал вследствие Т2 эффектов
• ДВИ:
о Вариабельный сигнал
о Гиперинтенсивные внешние мембраны склонны к повторным кровоизлияниям
• Постконтрастное Т1-ВИ:
о Контрастирование гематомы по периферии и/или твердой мозговой оболочки
о При отсроченном сканировании определяется диффузия контраста внутрь СДГ
• Сигнал от СДГ довольно изменчив на МРТ:
о Обычно (но не всегда) эволюция гематомы происходит схожим с внутримозговым кровоизлиянием образом
4. Рекомендации по визуализации хронической субдуральной гематомы:
• Лучший инструмент визуализации:
о Бесконтрастная КТ-хороший скрининговый метод
о МРТ-наиболее информативный метод визуализации хронической субдуральной гематомы (хСДГ):
— Хроническая субдуральная гематома (хСДГ) часто имеет гиперинтенсивный сигнал (вследствие наличия метгемоглобина) на Т1-, Т2-, PD-ВИ, а также FLAIR
о МРТ показана для исследования пациентов с неслучайной травмой, так как обеспечивает более информативную визуализацию продуктов кровотечений различной давности
— МРТ обеспечивает более информативную визуализацию мембраны и тромба:
Утолщение или обширное распространение неомембран или тромба в сочетании с масс-эффектом являются показанием для эвакуации хронической субдуральной гематомы (хСДГ) и мембранэктомии
• Совет по протоколу исследования:
о Используйте настройки широкого окна (150-200 HU) для идентификации субдуральной гематомы (СДГ) малых размеров
в) Дифференциальная диагностика:
1. Субдуральная гигрома:
• «Чистая» СМЖ (при оперативном вмешательстве/травме происходит разрыв паутинной мозговой оболчки)
• Кровь отсутствует; нет инкапсулирующих мембран
• Не контрастируется
2. Субдуральный выпот:
• Обычно является осложнением менингита
• Серозный экссудат, не СМЖ
3. Субдуральная эмпиема:
• Накопления гноя в субдуральном пространстве
• Периферийное контрастирование
• Ограничение диффузии (гиперинтенсивный сигнал на ДВИ) в центральных отделах образования
4. Пахименингопатии (утолщение твердой мозговой оболочки):
• Хронический менингит (может быть неотличим)
• Послеоперационные (шунт и т.д.)
• Внутричерепная гипотензия («проваливание» среднего мозга, грыжевое выпячивание миндалин мозжечка)
• Саркоидоз (изменения имеют узловую, бугристую структуру)
5. Опухоли:
• Менингиома, лимфома, лейкоз, метастазы
• Метастатическое поражение может также привести к СДГ, в частности метастазы рака молочной, предстательной желез, а также меланомы
• Контрастируемое объемное образование с основанием в твердой мозговой оболочке
• ± вовлечением черепа
6. Артефакты химического сдвига:
• Сигнал от желтого костного мозга или подкожной жировой клетчатки может «сдвигаться» интракраниально и имитировать гиперинтенсивную СДГ на Т1-ВИ
• Проявляется при ↑ поля зрения или ↓ пропускной способности
1. Общие характеристики хронической субдуральной гематомы:
• Этиология:
о СДГ наиболее часто возникает в результате травматического растяжения и разрыва мостовых корковых вен, дренируемых в синус твердой мозговой оболочки, в участке пересечения ими субдурального пространства
о Хроническая субдуральная гематома (СДГ):
— Развивается в течение 2-3 недель
— Может продолжать увеличиваться
— Может разрешиться самостоятельно при стабилизации мембраны
— Наличие на ДВИ у гематомы гиперинтенсивного ободка указывает на относительно свежее кровотечение и ее склонность к расширению
о Механизмы увеличения гематомы в объеме:
— Повторные кровоизлияния
— Экссудация сывороточного белка
• Ассоциированные аномалии:
о Травма является наиболее частой причиной
2. Стадирование и классификация:
• Кровь в субдуральном пространстве вызывает реакцию со стороны тканей, что приводит к организации и резорбции гематомы
• Хронические субдуральные гематомы (СДГ) могут быть классифицированы по внутренней архитектуре на следующие типы:
о Гомогенный/слоистый:
— Однородное содержимое; может быть многослойным стойким слоем свежей крови вдоль внутренней мембраны
о Сепаратный:
— Уровень гематокрита
— Иногда содержание постепенно изменяется («плавный переход»)
о Трабекулярный:
— Гетерогенная структура с внутренними перегородками
— Утолщенная или кальцинированная капсула
3. Макроскопические и хирургические особенности:
• Серозная жидкость с геморрагическим компонентом
• Инкапсулирована грануляционной тканью: «неомембраны» с хрупкими капиллярами
• 5% гематом разделены на множественные полости, имеющие уровни различной плотности жидкость-кровь
• Цикл повторных кровотечений → коагуляция → фибринолиз
4. Микроскопия:
• Наружная мембрана образована пролиферирующими фибробластами и капиллярами; предполагается, что хрупкие капилляры являются источником повторных кровоизлияний в хроническую субдуральную гематому (хСДГ)
• Внутренняя мембрана образована фибробластами твердой мозговой оболочки или пограничными клетками; формируют фиброколлагеновую капсулу
д) Клинические признаки хронической субдуральной гематомы:
1. Проявления:
• Наиболее частые признаки/симптомы:
о Варьируют от бессимптомного течения до потери сознания:
— Светлый промежуток при острой субдуральной гематоме (СДГ): будучи изначально в сознании, пациент теряет его через несколько часов после травмы
о Другие симптомы обусловлены масс-эффектом, диффузным повреждением мозга, вторичной ишемией
2. Демография:
• Возраст:
о Любой возраст, но наибольший риск в пожилом возрасте
о Хроническая СДГ является наиболее частым типом внутричерепного кровоизлияния у пожилых людей
• Эпидемиология:
о СДГ встречается в 10-20% случаев при диагностической визуализации пациентов с черепно-мозговой травмой, а также при 30% аутопсий по поводу черепно-мозговой травмы
3. Течение и прогноз:
• Степень тяжести первичной черепно-мозговой травмы является наиболее важным фактором, определяющим прогноз
• Пожилой возраст и атрофия мозга являются факторами, способствующими превращению травматической СДГ в хСДГ
• 5% хСДГ характеризуются повторными кровоизлияниями: о Частота рецидивов:
— Более высокая при локализации СДГ в области основания черепа, чем при конвекситальной ее локализации
— Более высокая при двусторонних СДГ
— Высокая при сепаратном типе СДГ, низкая при трабекулярном типе СДГ
— Низкая при предоперационном объеме
Редактор: Искандер Милевски. Дата публикации: 8.3.2019
Гигрома мозга
Субдуральная гигрома головного мозга (альтернативное название – гигроматы) относится к скоплению жидкости в одноименном пространстве. Во многих случаях это считается эпифеноменом черепно-мозговой травмы, называющейся травматической гигромой.
Субдуральная гигрома встречается во всех возрастных группах, но чаще всего – у пожилых людей. У подавляющего большинства пациентов симптомы отсутствуют. Однако некоторые включают:
Патогенез гигром мозга до конца не изучен. Наиболее часто встречающееся объяснение – разрыв паутинного слоя, образующий отверстие шарового клапана, позволяющее спинномозговой жидкости односторонний переход в субдуральное пространство. Хотя это не обязательно истинно описывает лежащие в основе механизмы. Есть предположение, что гигрома головного мозга иногда представляет собой заметные излияния, в которых есть разделение слоя пограничных клеток твердой мозговой оболочки с накоплением жидкости.
Эпидуральная гигрома также возникает из-за сдавления внутри черепа, что сопровождается внутричерепными гематомами. Как следствия позднего диагностирования и лечения –вдавленные переломы костей черепа, размозжения мозга и т.п. Заранее найти очаг проблемы помогает МРТ, который помимо этого способен выявить арахноидальную кисту.
Гигрома на голове обычно возникает вдоль супратенториальных выпуклостей; в задней ямке встречается редко. Гигрома теменной области и других частей рентгенологически выглядит как серповидное скопление плотности/сигнала около спинномозговой жидкости, которое не распространяется на борозды и редко оказывает значительный масс-эффект.
Поскольку гигрома лобной области, например, часто протекает бессимптомно без рентгенологических доказательств, то нейрохирургическое вмешательство требуется редко. В случаях, когда масс-эффект демонстрируется с помощью КТ головы, он может быть удален этим путем. Именно так в большинстве случаев рекомендуется удалить гигрому ребенку.
Взаимосвязь между хронической гигромойи субдуральной сложна и не до конца изучена. Почти наверняка значительное количество скоплений, диагностированных как хронические гематомы, представляют собой субдуральную гигрому той же правой теменной области либо другого участка.
Субдуральная гигрома
Описание читай выше
Учитывая, что по данным КТ крови не выявлено, указанная МР-картина соответствует либо острому кровоизлиянию в хронические гигромы (при этом пациент себя лучше чувствовал от момента госпитализации_), либо (что наиболее вероятно) хроническим гигромам с коллоидным содержимым (воспалительный инфильтрат).
Какие мнения, коллеги?
Как бы при КТ хорошо видна кровь. Эти гигромы имеют капсулу?
Хронические гематомы так могут выглядеть теоретически. А ухудшение может быть после люмбальной пункции за счёт внутричерепной гипотензии. Характерно усиление головной боли в вертикальном положении и стихании её в течение 15 минут после перехода в горизонтальное.
Как бы при КТ хорошо видна кровь. Эти гигромы имеют капсулу?
Хронические гематомы так могут выглядеть теоретически. А ухудшение может быть после люмбальной пункции за счёт внутричерепной гипотензии. Характерно усиление головной боли в вертикальном положении и стихании её в течение 15 минут после перехода в горизонтальное.
Субдуральная гигрома
Субдуральная гигрома — локальное избыточное накопление прозрачной или имеющей примесь крови цереброспинальной жидкости в промежутке между твердой и арахноидальной церебральными оболочками. Гигрома может быть травматической, самопроизвольной и ятрогенной. В клинике преобладают общемозговые симптомы, очаговый дефицит выражен умеренно. Диагностика включает рентгенографию черепа, оценку неврологического статуса, МРТ или КТ головного мозга; при отсутствии последних — Эхо-ЭГ и люмбальную пункцию. Субклинические гигромы малого размера подлежат наблюдению. В остальных случаях проводится дренирование гигромы. При рецидивировании устанавливается гигромо-перитонеального шунт.
МКБ-10
Общие сведения
Субдуральная гигрома (греч. «hygros» — влажный) — скопление цереброспинальной жидкости между подпаутинной (арахноидальной) и твердой церебральной оболочкой. При тяжелой черепно-мозговой травме (ЧМТ) сочетается с субдуральными гематомами и ушибом головного мозга. Гигрома субдурального пространства отличается от гематомы той же локализации отсутствием капсулы и прозрачностью своего содержимого, которое может содержать лишь небольшую примесь крови. Известны случаи трансформации гигромы в субдуральную гематому хронического течения вследствие кровоизлияния в гигрому с последующей инкапсуляцией.
Субдуральная гигрома может сформироваться в любом возрастном периоде. Однако риск ее появления нарастает с возрастом и при наличии атрофических изменений в церебральных тканях. Наиболее частая локализация субдуральной гигромы — это надвисочные области. Клинические проявления гигромы обусловлены увеличением ее объема и сдавлением ею прилежащих церебральных тканей. При малом объеме содержимого субдуральная гигрома имеет субклиническое течение и может стать неожиданной находкой при обследовании по поводу иной церебральной патологии. В силу своей локализации субдуральная гигрома находится в сфере интересов специалистов в области неврологии и нейрохирургии.
Причины
Считается, что наиболее часто субдуральная гигрома является следствием травм головы, причем не только тяжелых, но и легких, даже незначительных. Однако гигрома может возникать и по другим причинам, в т. ч. самопроизвольно. Основные причины включают:
Патогенез
Вопрос патогенеза гигромы травматического генеза до сих пор остается открытым. Согласно одной теории гигрома образуется вследствие разрыва паутинной церебральной оболочки с формированием клапана, посредством которого происходит нагнетание цереброспинальной жидкости в субдуральное пространство. В соответствии с другой теорией патогенеза гигрома является следствием скопления экссудата травмированной твердой церебральной оболочки. Ряд исследователей считают, что гигрома субдуральной локализации формируется за счет разобщения твердой и арахноидальной оболочки в момент травмы с появлением между ними полости, в которую изливается цереброспинальная жидкость поврежденных базальных цистерн.
Симптомы субдуральной гигромы
Клинические признаки во многом аналогичны симптомам гематомы аналогичной локализации. К ним относятся: утрата сознания и его спутанность, сдавливающая или распирающая цефалгия, тошнота и рвота, ухудшение зрения, нарушения речи, потеря памяти, дискоординаторные симптомы. Возможны психические расстройства: перепады настроения, агрессивность, нелепое поведение, элементы дезориентации. По мере увеличения гигромы в объеме появляются и нарастают признаки сдавления головного мозга. Этот процесс происходит более постепенно, чем при субдуральной гематоме. Прогрессирующий масс-эффект приводит к дислокации церебральных структур и компрессии продолговатого мозга с возникновением дыхательных и сердечных расстройств.
Очаговый неврологический дефицит имеет более мягкую выраженность, чем при гематоме субдурального пространства. Он, как правило, представлен анизокорией и гемипарезом. Оболочечные симптомы в виде ригидности затылочных мышц констатируется лишь у 20% пациентов. Примерно в 40% отмечаются эпиприступы, чаще генерализованного характера. Хроническая гигрома при малом объеме может иметь субклиническое течение. Ее трансформация в хроническую гематому может быть спровоцирована дополнительным травмированием.
Диагностика
Диагностический алгоритм при травме головы включает тщательное неврологическое и инструментальное обследование. Основные методы диагностики включают:
Лечение субдуральной гигромы
Консервативную терапию гигром осуществляют неврологи, хирургическое лечение — нейрохирурги. Субдуральная гигрома небольших размеров, не дающая клинических проявлений, нуждается в динамическом наблюдении, в том числе и томографическом. При нарастании ее объема показано хирургическое дренирование.
Хирургическая аспирация содержимого гигромы осуществляется под общим наркозом через фрезевое отверстие в черепе. Затем производится установка субдурального дренажа, который снимают через 1-2 суток. Субдуральная гигрома имеет значительную склонность к рецидивам. Многие пациенты вынуждены неоднократно проходить процедуру дренирования. Многочисленные рецидивы являются поводом для рассмотрения вопроса о возможности проведения шунтирующей операции с созданием гигромо-перитонеального шунта.
Прогноз
Прогноз гигромы во многом зависит от сопутствующих обстоятельств: наличия травматических повреждений вещества и оболочек мозга, степени развития церебрального ангиоспазма, возраста пациента, существования атрофии мозга и т. п. Случаи, когда субдуральная гигрома не сочетается с другой патологией головного мозга и своевременно дренируется, имеют благоприятный прогноз вплоть до 100% обратного развития всех неврологических симптомов.
Гигрома лучезапястного сустава на МРТ
Все клиники сети ЦМРТ оснащены современным высокоточным оборудованием. МРТ и другие виды диагностики проводят опытные и квалифицированные специалисты.
Консультация специалиста после диагностики со скидкой 50%.
Самым информативным методом медицинской визуализации, имеющим несомненные преимущества в диагностике гигромы лучезапястного сустава, признана магнитно-резонансная томография. Именно эта методика предоставляет четкие диагностические изображения при скрытых формах патологии и позволяет дифференцировать сухожильный ганглий от других видов мягкотканных новообразований.
Рассказывает специалист ЦМРТ
Дата публикации: 01 Апреля 2021 года
Дата проверки: 01 Апреля 2021 года
Содержание статьи
Что представляет собой болезнь?
Гигрома в переводе с греческого означает «жидкая опухоль». Эта желеобразная киста формируется на тыльной поверхности запястья. Обусловленная врожденной слабостью тканей суставной капсулы, она прогрессирует под воздействием микротравм и интенсивных физических нагрузок. Ганглиозное доброкачественное образование может периодически появляться, исчезать, изменять свои размеры.
Первоначально заполненное жидкостью патологическое углубление сообщается с основной суставной полостью. Однако со временем сообщающийся канал нередко зарастает соединительной тканью и, как следствие, формируется самостоятельная опухоль. И хотя она не представляет такой опасности, как субдуральная гигрома, способная трансформироваться в подапоневротическую гематому, тем не менее, требует медицинского осмотра.
Разновидности
В соответствии с современной классификацией гигромы подразделяют на 3 основных вида:
Жидкостные кисты бывают однокамерными и многокамерными. Последние, благодаря каналам и ответвлениям, способны рецидивировать и разрастаться в близлежащих тканях.
Симптомы и последствия
Основным признаком гигромы, обнаруживающимся в ходе визуального осмотра, является появление мягкого опухолевидного новообразования. Иногда оно безболезненно, но чаще пациенты жалуются на различную по интенсивности боль, возникающую при надавливании. Также возможна местная гипертермия (повышение температуры тела). Болевые ощущения могут усиливаться при физических нагрузках.
В случае прогрессирующего роста жидкостной кисты происходит сдавливание нервов и сосудов и, как следствие, ухудшение чувствительности в пальцах, тыльной и ладонной поверхности кисти, вплоть до полной потери работоспособности.
Диагностика гигромы запястья на МРТ
Существует несколько веских показаний для проведения МР-сканирования лучезапястной области:
Гигрома лучезапястного сустава на МРТ отчетливо дифференцируется от других мягкотканных опухолей. Кроме того, в ходе сканирования визуализируются скрытые сухожильные ганглии, не выявленные в ходе визуального осмотра.
МРТ лучезапястного сустава
Диагностика морфологических и физиологических особенностей для подбора оптимальной тактики лечения и слежения за динамикой.
Особенности лечения
Что делать, если гигрома кисти на МРТ была обнаружена? При лечении используют консервативные и хирургические методики. Выбор наиболее оптимальной тактики — прерогатива лечащего врача. При этом учитывается размер образования, скорость прогрессирования патологического процесса, наличие боли и сдавливания нервов или сосудов, изменение двигательной амплитуды в суставе.
Консервативное лечение предусматривает снижение физической активности, применение противовоспалительных препаратов и физиотерапевтических процедур. При хирургической коррекции суставная грыжа иссекается вместе с капсулой.
МРТ кисти руки в ЦМРТ в Санкт-Петербурге проводят по предварительной записи. Для оформления заявки необходимо заполнить форму на сайте клиники или позвонить по телефону.