гиподенсные участки в мозге что это
Лобная доля и ее поражение
Традиционные системы классификации делят лобные доли на предцентральную кору (область, непосредственно перед центральной или сильвиевой бороздой ) и префронтальную кору, простирающаяся от лобных полюсов до предцентральной коры, включая лобную оперкулярную часть. Префронтальная кора в разделяется на:
— орбитофронтальную кору (включая орбитобазальные или вентромедиальные и нижние медиальные области);
— вентролатеральную префронтальную кору;
— дорсолатеральную префронтальную кору,
— медиальную префронтальную кору (содержащая переднюю дентальную извилину, предлимбическую и инфралимбическую кору):
— каудальную префронтальную кору (которая включает в себя лобные глазные поля ).
Каждая из этих областей имеет широкую связь как с другими регионами лобной доли, так и с другими структурами мозга.
Дорсолатеральная лобная кора отвечает за планирование, формирование стратегии и исполнительное функционирование. Пациенты с дорсолатеральными лобными поражениями имеют тенденцию к апатии, изменениям личности, абулии и отсутствию способности планировать или последовательно выполнять действия или решения задачи. Эти пациенты имеют плохую рабочую память на вербальную информацию (если в основном затронуто левое полушарие ) или пространственной информации (если поражено правое полушарие).
Фронтальная оперкулярная часть содержит центр экспрессии речи. Пациенты с левосторонним фронтальным оперкулярным поражением демонстрируют афазию Брока ( Broca) и трудность нахождения слов, тогда как пациенты с эксклюзивным правосторонним оперкулярным поражением имеют тенденцию к развитию экспрессивной апросодии ( aprosodia).
Орбитофронтальная кора имеет дело с ингибированием ( торможением ) реакции. Пациенты с орбитофронтальными поражениями, как правило, демонстрируюи расторможенность, эмоциональную лабильность и нарушения памяти. Пациенты с такой приобретенной социопатией или психопатоподобным расстройством, как говорят, имеют «орбитальную личность». Личностные изменения вследствие орбитального повреждения включают импульсивность, пуэрилизм, грубый юмор, сексуальную расторженность и полное пренебрежение к другим людям.
Пациенты с поражениями нижних медиальных отделов лобной доли (базальный передний мозг) демонстрируют тенденцию к антероградной и ретроградной амнезии и конфабуляциям.
Один из кажущихся парадоксов дисфункции лобной доли заключается в том, что врачи и психологи могут жаловаться на «неспособность пациента сделать что-либо», но, по крайней мере, при поверхностном тестировании психического статуса, пациент кажется нормальным или только имеющим легкие нарушения. Эта диссоциация может быть ключом к тому, что дисфункция лобной доли имеет место у больного.
При поражении лобной доли обращает на себя внимание:
Расшифровка МРТ головного мозга
Результаты МРТ головного мозга – это серия снимков в нескольких плоскостях, представляющих собой послойные виртуальные срезы толщиной в пару миллиметров, сделанные через исследуемую область. Полная и точная интерпретация снимков магнитно-резонансной томографии – работа врача-рентгенолога, имеющего специализацию в соответствующей области. Задача данного материала – знакомство с основными принципами расшифровки результатов МРТ головного мозга, но не обучение данному процессу.
Как выглядит снимок МРТ головного мозга
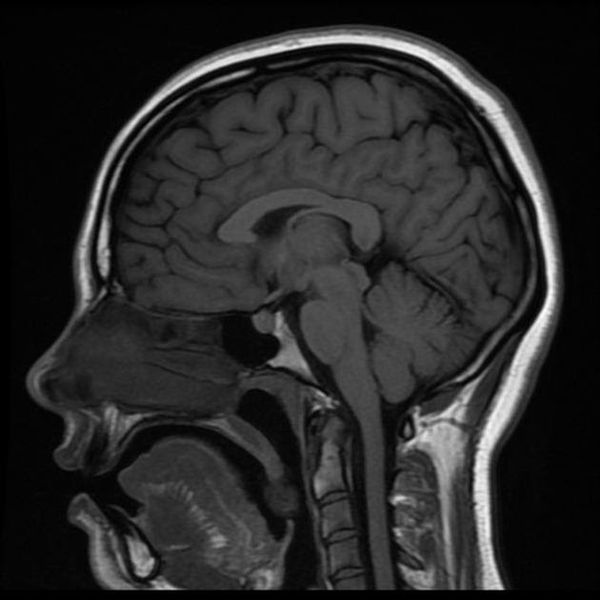
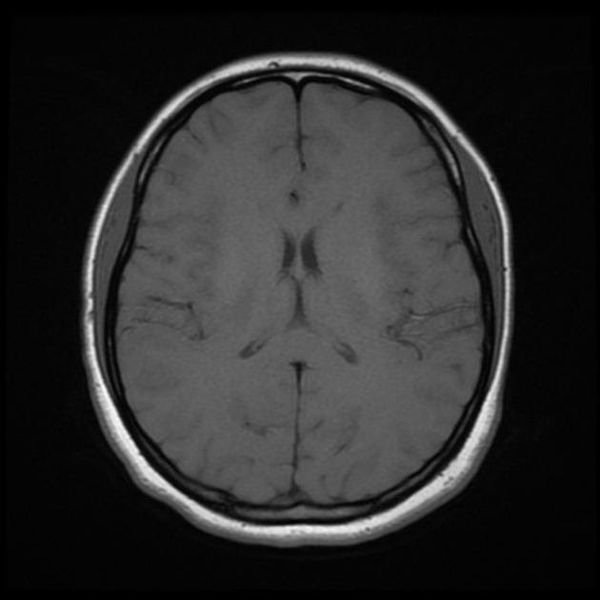
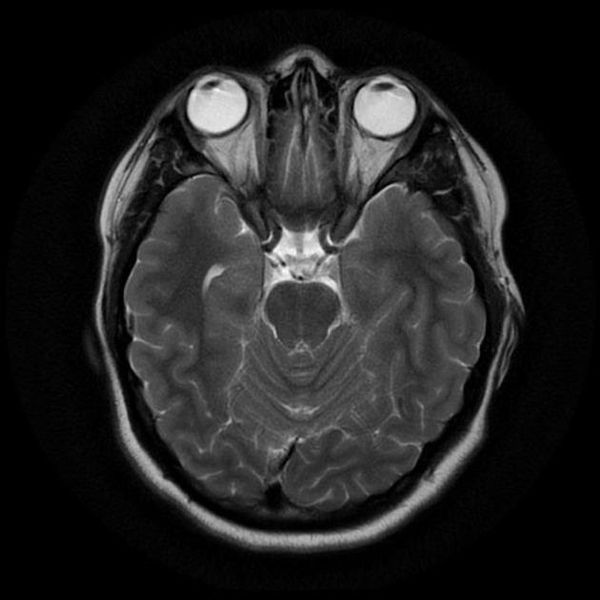
Классический пример МРТ снимков головного мозга показан на рисунках ниже. Магнитно-резонансная томография выполняется в поперечной (или аксиальной – рисунок снизу) и продольной (или сагиттальной — рисунок сверху) плоскостях.
Исследование выполняется в нескольких режимах. Основные из них Т1 и Т2. Изображения, полученные в данных режимах, часто также называют Т1-взвешенными или Т2-взвешенными снимками. Изображения, показанные выше, сделаны в Т1-режиме.
Главное отличие этих режимов – в том, как на снимках отображается жидкость и воздух. В Т1 режиме ткани, содержащие большое количество воды, имеют более темную окраску, в то время как в Т2 режиме они яркие, светлые. Это легко понять, посмотрев на снимки выше – глазные яблоки визуализируются в виде светлых парных округлых образований с одной стороны яркие и светлые, с другой – темные. Следовательно, снимок справа сделан в Т1 режиме, снимок слева – в Т2. Также существует разница в том, как в этих режимах отображается серое вещество головного мозга. В Т2 режиме оно светлее, чем белое вещество.
На самом деле режимов намного больше – FLAIR, DWI, STIR и так далее. Какой-то режим используется для подавления сигнала от богатых жиром тканей, какой-то – для изучения плотности распределения протонов в тканях, третий – для оценки броуновского движения молекул воды. Вот почему полный курс МРТ-диагностики для врачей длится не один месяц.
Норма и отклонения на МРТ головного мозга
Как же узнать, есть ли на снимках признаки болезни? Самое главное – запомнить, как выглядит головной мозг здорового человека. Врач, изучая снимки пациентов, постоянно сравнивает их с нормальными снимками, хранящимися у него в голове. Чтобы понять, как это происходит – посмотрите на снимки внизу:
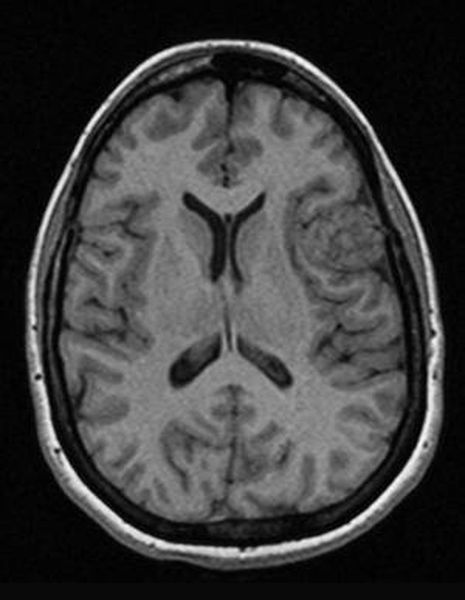
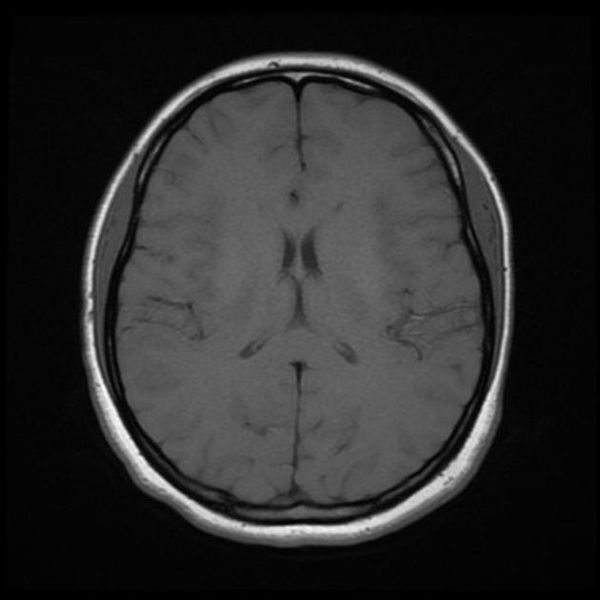
Перед вами – два снимка, сделанных в одном режиме. Снимок снизу – норма. Какое заболевание, в таком случае, есть на верхнем снимке? Чтобы понять это, нужно сравнить эти изображения. Явно видно отличие – на верхнем снимке в правой части головного мозга есть новообразование. Разница еще заметнее, если сравнить левую и правую части того же снимка.
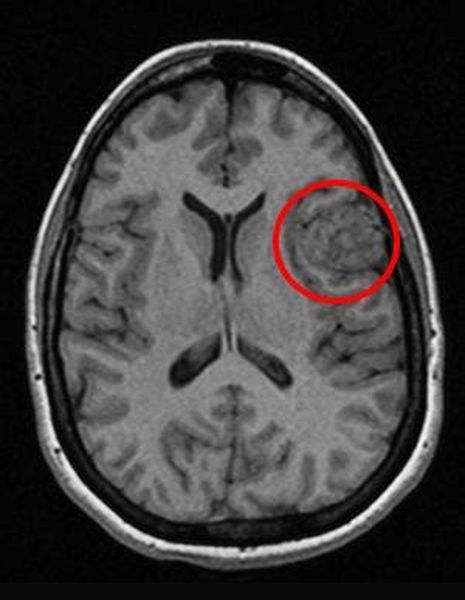
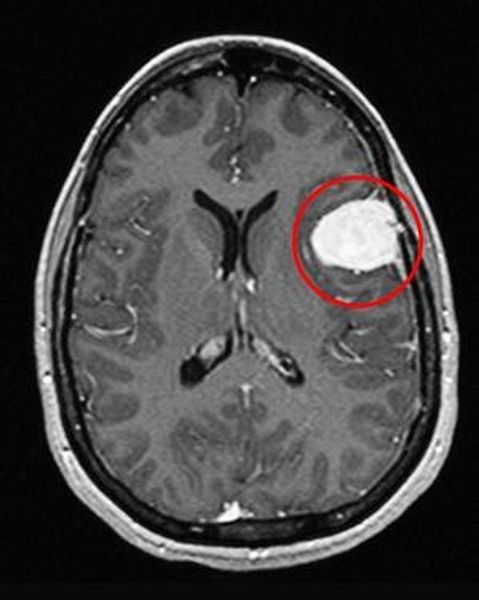
Отметим его красной окружностью. Визуально оно представляет собой узел, неоднородный по окраске и отличающийся от серого и белого вещества головного мозга. В таких случаях, чтобы точно определить границы опухоли и определить её тип исследование повторяют с контрастом. Введение контрастного препарата в кровь через локтевую вену приводит к накоплению контрастного вещества в тканях опухоли – нормальные здоровые ткани его практически не накапливают. И мы получаем следующую картину, показанную на рисунке справа. Яркая окраска опухоли соответствует накопленному контрасту – теперь можно не только сказать, где опухоль, но и примерно определить, что это доброкачественная опухоль, так как она имеет четкие границы (злокачественные опухоли прорастают окружающие ткани, из-за чего границы будут размытыми и не такими четкими).
Таким образом расшифровка результатов МРТ головного мозга проводится путем сравнения полученных снимков с нормой. При отсутствии отличий можно говорить о том, что пациент, чьи снимки исследует врач, скорее всего здоров. Сравнивается все – форма, размеры анатомических структур, локализация, симметричность, количество спинномозговой жидкости в полостях головного мозга, и множество других параметров. Каждое заболевание, будь то инсульт или рассеянный склероз, имеет свои характерные признаки.
Как читать результаты МРТ головного мозга
Теперь попробуем прочитать заключение МРТ головного мозга с расшифровкой снимков на следующем примере:
В заключение выносят только патологические изменения – в данном случае это очаги ишемии, атрофия лобно-височных областей, киста гайморовой пазухи. В целом картина соответствует возрасту пациента – 65 лет. МРТ-признаки сосудистой энцефалопатии – окончательный диагноз будет определен лечащим врачом. Обратите внимание – в норме на снимках отсутствуют изменения, очаговые или диффузные (распространенные равномерно), кисты, опухоли, новообразования, участки патологической гипер или гипоинтенсивности сигнала. Анатомические образования имеют четкие ровные контуры, не смещены, симметричны. Сосуды симметричны, без признаков сужения просвета, с нормальным ходом и калибром, интралюминарный сигнал (фактически кровь в сосуде) гомогенный, что говорит об отсутствии тромбов в просвете артерии или вены.
Подобным путем проводится расшифровка и описание снимков в любой клинике. Однако точность сделанного заключения зависит от квалификации врача МРТ-диагностики.
Гиподенсные участки в мозге что это
а) Терминология:
1. Сокращения:
• Хроническая гипертензивная энцефалопатия (ХГЭ)
2. Синонимы:
• Субкортикальная артериосклеротическая энцефалопатия:
о Также известна как болезнь Бинсвангера
• Гипертензивная микрососудистое заболевание
3. Определение:
• Изменения паренхимы головного мозга вследствие длительного воздействия некупированной или плохо контролируемой артериальной гипертензии (АГ):
о XD является наиболее частой причиной лейкоареоза (диффузное разрежение белого вещества):
— Другие причины включают сахарный диабет
• XD: важная причина когнитивной недостаточности, вызванной сосудистым заболеванием (т.е. сосудистая деменция)
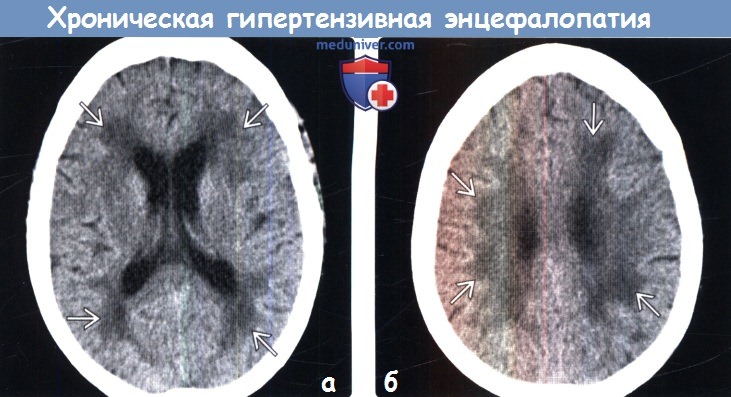
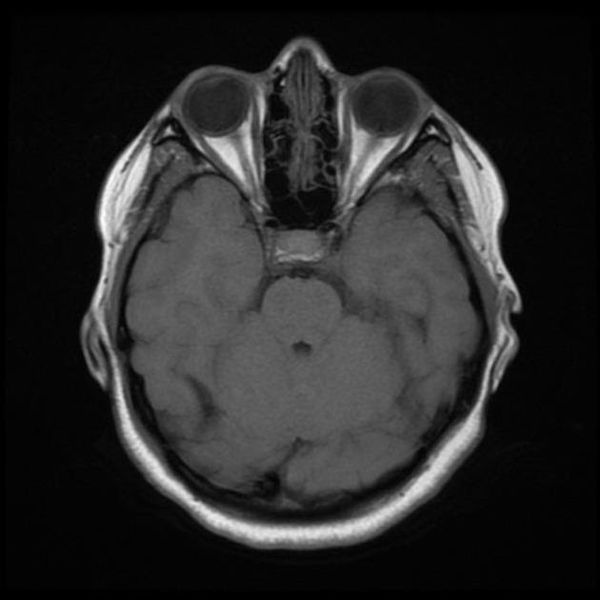
(б) Бесконтрастная КТ, аксиальный срез через лучистые венцы: у этого же пациент определяются двусторонние сливные гиподенсные поражения. Данные изменения иногда именуются «субкортикальная артериосклеротическая энцефалопатия».
3. МРТ признаки хронической гипертензивной энцефалопатии:
• Т1-ВИ:
о Поражения обычно имеют гипоинтенсивный сигнал:
— Менее заметен, чем на Т2-ВИ или FLAIR
• Т2-ВИ:
о Гиперинтенсивные поражения в лучистом венце, полуовальном центре, базальных ганглиях
• FLAIR:
о Гиперинтенсивный сигнал или очаги с гипоинтенсивным центром + гиперинтенсивным ободком
• Т2* GRE:
о Мультифокальные гилоинтенсивные поражения (микрокровоизлияния):
— Склонность к локализации в БГ/таламусах, стволе мозга, мозжечке
— Субкортикальное БВ (особенно задние отделы головного мозга)
• ДВИ:
о Острые поражения БВ могут характеризоваться ограничением диффузии
о Низкие (острая стадия) или высокие (хроническая стадия) значения ИКД
• ПВИ:
о ↓ коэффициентов перфузии у пациентов с поражениями сливного характера
• Постконтрастные Т1-ВИ:
о Обычно контрастное усиление не наблюдается
• МР-спектроскопия:
о ↑ отношения миоинозитола к креатину у пожилых пациентов с АГ:
— Как и у пациентов с болезнью Альцгеймера (БА)
о Более низкие уровни NAA при длительной артериальной гипертензии
• DTI:
о ↑ средняя диффузивность (СДт), ↓ фракционная анизотропия (ФА):
— Наблюдается как в гиперинтенсивных на Т2-ВИ поражениях, так и во внешне нормальном БВ
4. Радионуклидная диагностика:
• Преимущественное поражение лобных долей (поясные, верхние лобные извилины)
• Регионарный CBF по данным ОФЭКТ сТс-99m-ГМПАО:
о Легкая ХГЭ: уменьшение CBF в лобных долях
о Тяжелая ХГЭ: диффузная гипоперфузия большого мозга
5. Рекомендации по визуализации:
• Лучший инструмент визуализации:
о FLAIR (поражения БВ) + Т2* (GRE, SWI) для визуализации микрокровоизлияний
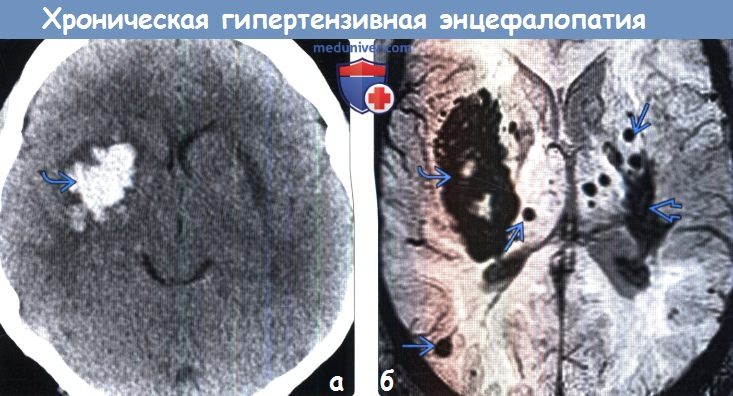
(б) MPT, SWI, аксиальный срезу: у того же пациента определяется острое кровоизлияние в базальные ганглии справа в сочетании с признаками хронической гипертензивной энцефалопатии. Кроме того, визуализируются микрокровоизлияния в базальных ганглиях, таламусах и субкортикальном белом веществе. Отмечается отложение гемосидерина в базальных ганглиях слева (исход давнего кровоизлияния).
в) Дифференциальная диагностика хронической гипертензивной энцефалопатии:
2. CADASIL:
• Неартериосклеротическаяамилоид-отрицательная наследственная ангиопатия с первичным поражением лептоменингеальных и длинных перфорирующих артерий
• Характерные субкортикальные лакунарные инфаркты и лейкоэнцефалопатия у молодых взрослых
• Поражение БВ передних отделов височных долей и наружных капсул очень характерны для CADASIL
3. Дементирующие заболевания:
• Болезнь Альцгеймера:
о Атрофия коры теменных и височных долей полушарий, потеря объема гиппокампов, энторинальной коры
о Часто сочетается с микрососудистыми заболеваниями, с наличием гиперинтенсивных очагов в БВ
• Мультиинфарктная деменция:
о Гиперинтенсивные на Т2-ВИ поражения и локальная атрофия характерна для хронических инфарктов
4. Антифосфолипидный синдром:
• Ранний инсульт, рецидивирующие артериальные и венозные тромбозы, спонтанный аборт, тромбоцитопения
5. Системная красная волчанка (СКВ):
• Наиболее часто: мелкие мультифокальные поражения БВ; как правило диагностируются на третьем или четвертом десятилетии (раньше, чем при ХГЭ)
• Перивентрикулярные или более диффузные изменения БВ
6. Другие васкулиты:
• Первичный ангинит ЦНС
• Гранулематозный ангиит
• Узелковый полиартериит, болезнь Бехчета
7. Эластическая псевдоксантома:
• АГ, субкортикальная лейкоэнцефалопатия, множественные инсульты и деменция на третьей и четвертой декадах жизни (в более молодом, чем у пациентов с ХГЭ возрасте)
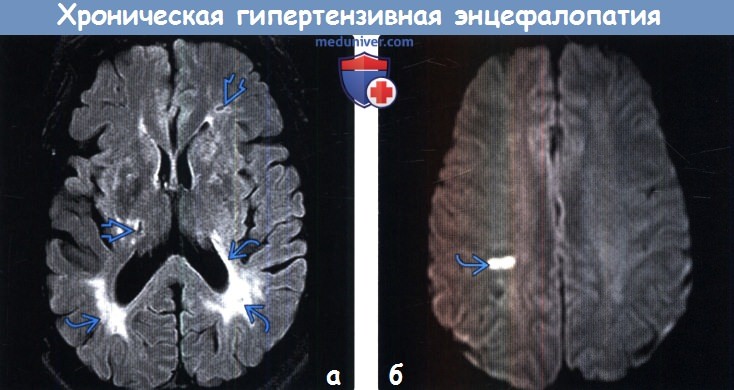
(б) МРТ, ДВИ, аксиальный срез: у этого же пациента в полуовальном центре справа определяется очаг ограничения диффузии, представляющий собой малый острый инфаркт.
1. Общие характеристики хронической гипертензивной энцефалопатии:
• Этиология:
о АГ связана с отложением гиалина в стенках артерий мелкого калибра (так называемый липогиалиноз)
о Постулированы два основных механизма развития лейкоареоза вследствие липогиалиноза:
— Хроническая гипоперфузия может вызвать ишемию мелких участков головного мозга, которые позже сливаются в крупные зоны поражения БВ
— Повышенная проницаемость кровеносных сосудов может приводить к «утечке» содержимого плазмы
о АГ ухудшает расширение коллатеральных сосудов головного мозга:
— Нарушение церебральной ауторегуляции и ограничение способности к вазодилатации; ↑ восприимчивости к инфаркту мозговой ткани
• Ассоциированные аномалии:
о Со временем происходит продолжение накопления поражений, в основном в субкортикальном БВ
о Различные генетические факторы, включая вариации последовательности ДНК, происходящие в пределах одного нуклеотида (однонуклеотидный полиморфизм), вероятно, обусловливают повышенный риск развития заболевания
о У пациентов с АГ также могут развиваться крупные интрапаренхиматозные кровоизлияния
2. Макроскопические и хирургические особенности:
• Демиелинизация перивентрикулярного и центрального БВ
• Множественные лакуны и инфаркты
• Извитость мелких артерий и их окклюзии
3. Микроскопия:
• Множественные петехиальные микрокровоизлияния
• Лейкоареоз; частичная потеря миелина, аксонов, олигодендроглии, других глиальных клеток
• Изменения со стороны мелких пенетрирующих артерий, ведущие к стенозу их просветов
д) Клиническая картина:
1. Проявления хронической гипертензивной энцефалопатии:
• Наиболее частые признаки/симптомы:
о Обычно ХГЭ наблюдается у лиц среднего или пожилого возраста:
— Потеря памяти, депрессия, вариабельные признаки деменции
о Симптомы поражения длинных проводников, псевдобульбарный синдром
• Другие признаки/симптомы:
о Риски: гипертензивное кровоизлияние, острая гипертензивная энцефалопатия (синдром задней обратимой энцефалопатии)
• Клинический профиль:
о Скачкообразное/постепенное ухудшение когнитивного статуса
о Острые инсульты, лакунарный синдром
о Подострое появление очаговых, экстрапирамидных, псевдобульбарных симптомов
2. Демография:
• Возраст:
о Заболеваемость увеличивается с возрастом
• Пол:
о АГ более распространена у мужчин
• Этническая принадлежность:
о АГ более распространена среди афроамериканцев
• Эпидемиология:
о Более высокая встречаемость у пациентов с сахарным диабетом и перитонеальным диализом при почечной недостаточности (в дополнение к пациентам с АГ)
3. Течение и прогноз:
• Артериолосклероз связан с АГ и более старшим возрастом:
о Окклюзионные изменения сосудов малого калибра являются основным патогенетическим фактором гиперинтенсивных на Т2-ВИ поражений БВ у пожилых лиц
• Гиперинтенсивные поражения перивентрикулярного БВ:
о Более выражены у пациентов с некупированной АГ
• Возраст, курение и АГ являются независимыми предикторами появления гиперинтенсивных на Т2-ВИ поражений
• Некупированная или плохо контролируемая АГ внутричерепные кровоизлияния, обычно с вовлечением БГ, таламуса, ствола мозга или зубчатых ядер мозжечка
• В конечном итоге ХГЭ приводит к развитию деменции сосудистого типа
е) Диагностическая памятка:
1. Обратите внимание:
• Имеется ли артериальная гипертензия в анамнезе:
о Многие состояния характеризуются схожими с ХГЭ изменениями при диагностической визуализации
2. Совет по интерпретации изображений:
• SWI по сравнению с Т2* GRE является более чувствительной последовательностью в выявлении хронических микрокровоизлияний
ж) Список литературы:
1. Prins ND et аI: White matter hyperintensities, cognitive impairment and dementia: an update. Nat Rev Neurol. 1 1(3):157—165, 2015
2. van Dalen JW et al: Cortical microinfarcts detected in vivo on 3 Tesla MRI: clinical and radiological correlates. Stroke. 46(1):255—7, 2015
3. Marsh EB et al: Predicting symptomatic intracerebral hemorrhage versus lacunar disease in patients with longstanding hypertension. Stroke. 45(6): 1679-83, 2014
4. Ritz К et al: Cause and mechanisms of intracranial atherosclerosis. Circulation. 130(16):1407-14, 2014
5. Cheng AL et al: Susceptibility-weighted imaging is more reliable than T2*-weighted gradient-recalled echo MRI for detecting microbleeds. Stroke. 44(1 0):2782-6, 2013
6. Wardlaw JM et al: Mechanisms of sporadic cerebral small vessel disease: insights from neuroimaging. Lancet Neurol. 12(5).483—97, 2013
Редактор: Искандер Милевски. Дата публикации: 29.4.2019
Гиподенсные участки в мозге что это
а) Терминология:
1. Сокращения:
• Гипотензивный инфаркт головного мозга (ГИГМ)
2. Синонимы:
• Инфаркт мозговой ткани пограничной зоны или области «водораздела»
3. Определение:
• Инфаркт мозговой ткани, обусловленный недостаточностью мозгового кровотока (CBF) в удовлетворении ее метаболических потребностей (условия низкого кровотока)
1. Общие характеристики гипотензивного инфаркта головного мозга:
• Лучший диагностический критерий:
о Ограниченная диффузия на ДВИ/ИКД картах
• Локализация:
о Два типа:
— Пограничная зона между бассейнами кровоснабжения магистральных артерий:
Типичны изменения в коре, в области перехода между серым и белым веществом
— Пограничная зона между бассейнами кровоснабжения перфорантных артерий:
Типичны изменения в глубоком белом веществе (БВ)
о Супратенториальные структуры поражаются при тяжелой перинатальной асфиксии
о В случае двустороннего нарушения кровоснабжения мозговых структур при системном гипоксически-ишемическом (ГИЭ) событии (на фоне стенозов сосудов + относительной гипоперфузии) их повреждение может быть односторонним
• Морфология:
о Участки повреждения вещества мозга клиновидной формы с основанием в коре, локализованные на границе между бассейнами артериального кровоснабжения
о Участки повреждения глубокого белого вещества (БВ) в зонах «водораздела», имеющие вид четок или «нити бусин»:
— Множественные округлые очаги с линейной ориентацией, локализованные в полуовальном центре
о Псевдоламинарный некроз = криволинейные участки гиперинтенсивного на Т1-ВИ сигнала в коре, повторяющие ход извилин
о Диффузное супратенториальное поражение (диффузная ГИЭ)
2. КТ при гипотензивном инфаркте головного мозга:
• Бесконтрастная КТ:
о Инфаркты на границе области между бассейнами кровоснабжения магистральных артерий:
— Гиподенсный участок в области перехода между серым и белым веществом на границе между бассейнами артериального кровоснабжения
— Тяжелая степень (диффузная ГИЭ):
Обычно выраженное нарушение гемодинамики (т.е., гипотония)
Стушеванность границы между серым и белым веществом в большинстве супратенториальных отделов
Поражение базальных ганглиев (БГ), таламуса
о Иногда изолированное поражение БГ ± гиппокампа:
— Симптом «белого» мозжечка (иногда именуется мозжечковый «обратный» симптом):
Гиперденсность мозжечка по отношению к супратенториальным структурам мозга
о Инфаркты глубокого БВ зон «водораздела»
— ≥ трех очагов поражения глубокого БВ в пределах полуовального центра
— Внешний вид по типу «нити бусин»:
Линейная ориентация по направлению спереди назад
Параллельное боковому желудочку расположение
Имеют сходство с очагами при множественной эмболии
— Возможно одностороннее поражение:
Выполните поиск стеноза крупного сосуда на стороне инфарктов
— Двустороннее поражение при двустороннем сосудистом стенозе ± выраженное нарушение гемодинамики
• КТ с контрастированием:
о Контрастирование наблюдается в подострой стадии ГИГМ
• КТ-ангиография:
о Используется для определения субтотального стеноза или окклюзии ВСА
• КТ перфузия:
о ↓ CBF в участках инфаркта мозговой ткани
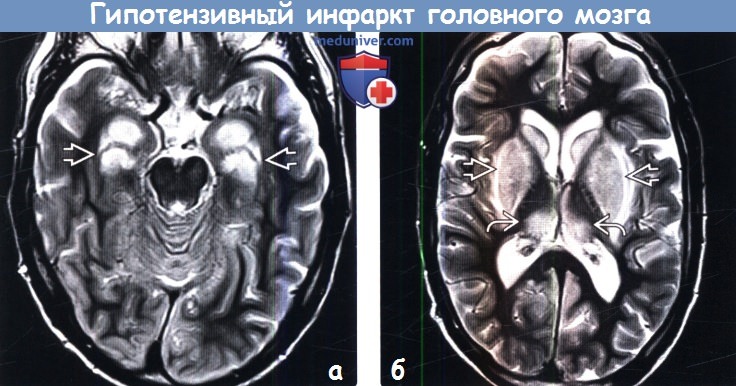
(б) МРТ, Т2-ВИ, более краниальный аксиальный срез: у того же пациента симметрично в структуре базальных ганглиев и обоих таламусов определяются очаги гиперинтенсивного сигнала.
3. МРТ при гипотензивном инфаркте головного мозга:
• Т1-ВИ:
о Острая стадия: гипоинтенсивный сигнал, отек извилин ± БГ
о Подострая стадия: участок гиперинтенсивного сигнала в структуре коры, распространяющийся по ходу извилин = псевдоламинарный некроз:
— Обычно при диффузной ГИЭ
• Т2-ВИ:
о Гиперинтенсивный сигнал от пораженный областей
о Компрессия цистерны/борозд при тяжелой степени поражения
• FLAIR:
о Тормбированные сосуды нередко имеют гиперинтенсивный сигнал
о Последовательность, чувствительная в выявлении инфаркта на более ранней стадии
• ДВИ:
о Ограничение диффузии (гиперинтенсивный на ДВИ, гипоинтенсивный на ИКД карте сигнал):
— Позволяет отличить цитотоксический характер отека от вазогенного
— Полезна для оценки последующей интраоперационной аноксии
о При диффузной ГИЭ может наблюдаться диффузное повышение сигнала:
— «Псевдонормальный» вид
• Постконтрастные Т1-ВИ:
о Контрастное усиление участков инфаркта мозговой ткани в подострой стадии:
— Часто наблюдается гиральный тип контрастного усиления
— ± базальные ганглии
• МР-ангиография:
о Стенозы крупных сосудов предрасполагают к инфарктам вещества мозга в зонах «водораздела», развивающимся после эпизода артериальной гипотензии
• МР-спектроскопия:
о ↑ пика лактата, ↓ пика NAA ± двойной пик лактата (среднее значение ТЕ)
4. Ангиография при гипотензивном инфаркте головного мозга:
• ЦСА может позволить выявить предрасполагающие факторы к развитию инфаркта в зоне «водораздела»:
о Выраженный стеноз экстракраниальных, магистральных интракраниальных артерий
5. Рекомендации по визуализации:
• Лучший инструмент визуализации:
о MPT + GRE, МР-ангиография, ДВИ
• Советы по протоколу исследования:
о МРТ + ДВИ, МР-ангиография (как шейные, так и внутричерепные отделы сосудов), ± перфузионная МРТ
о Бесконтрастная КТ, перфузионная КТ, КТ-ангиография, при недоступности МРТ
в) Дифференциальная диагностика:
1. Инфаркт головного мозга (острый множественноэмболический):
• Часто двусторонний, мультитенториальный
• Может также развиться в зонах «водораздела»
2. Атеросклероз («болезнь малых сосудов»):
• Диффузно расположенные мультифокальные очаги
• Специфичное поражение зон «водораздела» отсутствует
• Сливные очаги поражения вещества мозга, локализованные вокруг преддверий боковых желудочков:
о Часто наблюдаются при артериальной гипертензии
3. Синдром задней обратимой энцефалопатии (СЗОЭ):
• Обычно ограничение диффузии не наблюдается (вазогенный отек)
• Поражение коры/субкортикального белого вещества мозга в бассейне кровоснабжения ЗМА
• Реже может наблюдаться поражение зон водораздела, БГ
4. Васкулит:
• Часто субкортикальная
• Фрагментарное контрастное усиление коры, субкортикального БВ, БГ
5. Псевдоламинарный некроз (другие причины):
• Многочисленные другие причины:
о Синдром Рея, системная красная волчанка, центральный понтинный миелинолиз, иммуносупрессивная терапия
• Петехиальное кровоизлияние («геморрагическая трансформация») в участок подострого тромботического инфаркта
1. Общие характеристики гипотензивного инфаркта головного мозга:
• Этиология:
о Диффузное поражение головного мозга вследствие нарушения его перфузии или оксигенации крови
о Причины включают длительную выраженную артериальную гипотензию, глубокую асфиксию и отравление угарным газом
о Стенозы крупных сосудов предрасполагают к развитию инфарктов в «пограничной зоне» между бассейнами артериального кровоснабжения при нарушении гемодинамики:
— Развитие инфарктов глубокого БВ (вид по типу четок) хорошо коррелирует с клиническими проявлениями нарушения гемодинамики
— Ассоциированы со стенозом/окклюзией проксимальных отделов ВСА
о Локализация эмболических инфарктов также наблюдается в пограничных зонах, что, таким образом, усложняет дифференциальную диагностику на уровне клинической и рентгенологической картины:
— У пациентов с эмбологенными заболеваниями сердца инфаркты кортикальной пограничной зоны встречаются в 3,2% случаев:
По сравнению с встречаемостью 3,6% у пациентов с выраженным стенозом и обструкцией ВСА
— Направленная эмболизация может обусловливать развитие эмболических инфарктов пограничной зоны (формирование направленного кровотока в области бифуркаций происходит вследствие дисбаланса размеров сосудов вилл изиева круга)
• Инфаркт пограничной зоны → энцефаломаляция ± «улегирия»
2. Стадирование и классификация гипотензивного инфаркта головного мозга:
• Классификация лучевой картины:
о Инфаркты кортикальной пограничной зоны (двух- или односторонние)
о Инфаркты глубокого БВ (в бассейне кровоснабжения пенетрирующих артерий зон «водораздела»)
о Кортикальный псевдоламинарный некроз
о Преимущественное поражение глубоких ядер
3. Макроскопические и хирургические особенности:
• Головной мозг бледный, отечный; «смазанность» границы между серым и белым веществом
• Энцефаломаляция (хронический процесс)
4. Микроскопия:
• Через четыре часа: нейроны с эозинофильной цитоплазмой и пикнотическими ядрами
• 15-24 часа: вторжение нейтрофилов, ядра подвергнутых некрозу клеток по типу эозинофильных «призраков»
• 2-3 суток: фагоциты, доставленные кровью
• Первая неделя: реактивный астроцитоз, ↑ плотности капиллярной сети
• Конечный результат: заполненные жидкостью и выстланные астроцитами полости
• При псевдоламинарном некрозе поражаются 3-й, 5-й и 6-й слои коры
д) Клиническая картина гипотензивного инфаркта головного мозга:
1. Проявления:
• Наиболее частые признаки/симптомы:
о Измененное психическое состояние, кома
• Клинический профиль:
о Пациент, у которого имеется выраженный стеноз ВСА, наблюдается преходящая артериальная гипотензия с последующим развитием острого инфаркта головного мозга
о Реанимированный пациент с глубокой асфиксией или длительной системной артериальной гипотензией
2. Демография:
• Возраст:
о Любой возраст
• Пол:
о Половая предрасположенность отсутствует
• Эпидемиология:
о Гипотензивные инфаркты составляют 0,7-3,2% от всех инфарктов головного мозга
3. Течение и прогноз:
• Согласно экспериментальным данным, предполагается, что изолированная гипоксия переносится лучше, чем гипоксия, осложненная артериальной гипотензией
• Клинический исход обычно неблагоприятен; зависит от степени повреждения
• Ограничение диффузии в области глубоких ядер без вовлечения коры головного мозга соответствует более легкой степени повреждения, при котором может наблюдаться значительное восстановление неврологических функций
4. Лечение:
• Лечение основного заболевания:
о Коррекция артериальной гипотензии в кратчайшие сроки О Реваскуляризация стенозов магистральных сосудов
е) Диагностическая памятка:
1. Обратите внимание:
• Выполните МР-, КТ-ангиографию интра- и экстракраниальных сосудов, поскольку при гипотензивных инфарктах часто наблюдается нарушение проходимости проксимальных отделов крупных сосудов
2. Советы по интерпретации изображений:
• Внешний вид очагов по типу «четок» или «нити бусин» в области полуовального центра высоко специфичен для поражения головного мозга при нарушениях гемодинамики
ж) Список литературы:
Редактор: Искандер Милевски. Дата публикации: 21.3.2019