глиоз головного мозга продолжительность жизни у детей
Глиоз на МРТ головного мозга
Магнитно-резонансная томография – информативный неинвазивный способ изучения церебральных структур. Диагностика патологических процессов головного мозга при помощи других методов осложняется наличием черепной коробки, выполняющей защитную функцию. Сканирование с использованием индукционного поля позволяет выявить малейшие изменения. Очаги глиоза на МРТ головного мозга обнаруживаются наиболее точно, специалист может определить характер и локализацию процесса.
Различные формы глиоза на снимках МРТ головного мозга
Исследование проводят с помощью томографа, состоящего из передвижного стола и широкого тоннеля. Устройство генерирует магнитное поле, под воздействием которого атомы водорода в молекулах воды выстраиваются особым образом. Чувствительные датчики считывают отклик сканируемых тканей, получая информацию о степени насыщения жидкостью клеток головного мозга.
Компьютерная программа преобразует сигнал в серию послойных изображений, сделанных в аксиальной, сагиттальной и фронтальной проекциях. На основании полученных снимков врач может, при необходимости, реконструировать 3D-модель головного мозга.
Признаки глиоза
Мозг человека состоит из эпендимальной мембраны, глиальных клеток и нейронов. Последние осуществляют передачу нервных импульсов по всему организму. Патологические процессы, затрагивающие центральную нервную систему (ЦНС), в некоторых случаях приводят к гибели нейронов.
Глиальные клетки в нормальном состоянии выполняют защитную, трофическую и секреторную функции, отвечают за клеточный метаболизм. Составляют 40% от общей массы мозгового вещества. Разрушение нейронов стимулирует процесс заполнения образовавшихся пустот глиями, которые обеспечивают питание клеток нервной ткани. При этом количественное соотношение церебральных элементов меняется.
Процесс замещения нейронов нейроглиальными клетками называется глиозом и считается вторичным заболеванием ЦНС. Причинами патологического явления могут стать возрастные изменения, травмы, демиелинизация и ишемия церебральных структур.
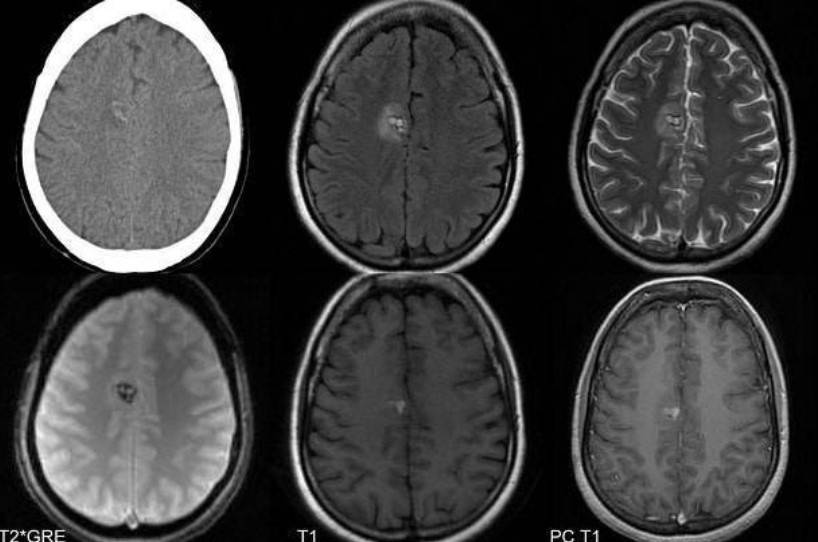
Микроангиопатия головного мозга, очаговые изменения на МРТ (аксиальная проекция)
На ранних этапах глиоз не имеет клинических проявлений, диагностировать отклонение можно при магнитно-резонансном сканировании головного мозга. По мере развития процесса возникают характерные симптомы:
У новорожденных детей отмечают утрату глотательного рефлекса, нарушения слуха и зрения, симптомы гидроцефалии.
Клиническая картина зависит от вида глиоза, локализации процесса и характера заболевания, вызвавшего гибель нервных клеток. Супратенториальные очаговые изменения (расположенные выше мозжечка) приводят к нарушению двигательной активности, расстройству мелкой моторики.
Очаги глиоза
Разрастание ткани происходит вследствие гибели нейронов. Данный процесс может иметь диффузный или очаговый характер, в зависимости от этиологии заболевания. Первый тип характеризуется отсутствием ограниченных патологически измененных участков. Причиной возникновения служат диффузные поражения ЦНС (головного и спинного мозга).
Очаговый глиоз отличается единичными или множественными островками, имеющими четкую границу. Расположение и размер патологических участков зависит от причин, вызвавших гибель нейронов.
Единичные очаги
Ограниченная зона разрастания глиальных клеток может быть следствием возрастных изменений, хронической гипертонии, локализованного воспалительного процесса. У детей причиной патологии является родовая травма, чаще измененный участок располагается в левой или правой теменной доле.
Единичные очаги не имеют клинических проявлений, диагностировать заболевание можно при ангиографии сосудов головного мозга, МРТ, КТ. В пожилом возрасте гибель нейронов объясняют естественными причинами, лечение в данном случае направлено на замедление процесса.
Множественные очаги
Острые и хронические нарушения кровообращения головного мозга, травмы приводят к появлению нескольких островков глиоза. В процессе развития патологии, послужившей причиной гибели нейронов, количество и размеры измененных участков могут увеличиваться.
Множественные очаги глиоза вызывают нарушение деятельности ЦНС, усиливая клинические проявления основного заболевания. Чаще причинами возникновения нескольких (более 3) пораженных участков становятся инсульты, инфаркты, атеросклероз и сдавление сосудов головного мозга.
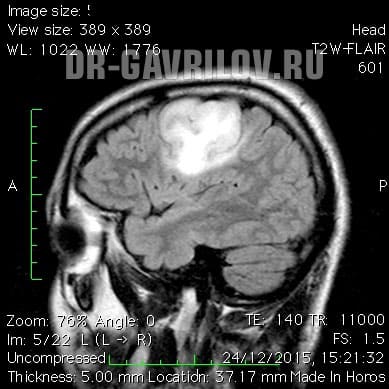
Множественные очаги глиоза (показаны стрелками) на МРТ
Как выглядит глиоз на МРТ?
Магнитно-резонансная томография является наиболее результативным видом диагностики заболеваний головного мозга. Послойные сканы визуализируют малейшие изменения структуры церебрального вещества, позволяя уточнить размеры и локализацию патологического участка.
Единичные очаги глиоза на МРТ головного мозга на Т1-взвешенных изображениях выглядят светлыми пятнами с четкой границей. Изменение цвета говорит о дистрофии белого вещества и патологическом разрастании глиальных клеток.
Преимуществом МРТ является возможность оценить состояние тканей, расположенных вокруг глиозного очага, характер кровоснабжения сканируемой зоны (в том числе и супратенториального пространства). Послойные изображения визуализируют изменения церебральных структур, нарушения функциональности сосудистой системы. МРТ позволяет своевременно диагностировать патологические процессы, вызвавшие гибель нейронов и способствует назначению результативного лечения.
На томограммах при глиозе сосудистого генеза видны нарушения проходимости вен и артерий головного мозга, участки сдавления, сужение просвета кровеносного русла. Метод отражает изменения, характерные для демиелинизирующих, некротических, ишемических, воспалительных процессов.
Магнитно-резонансная томография информативна в отношении патологически измененных участков в лобных долях, позволяет выявить перивентрикулярный глиоз, локализованный в области желудочков головного мозга. Единичные очаги диаметром от 3 мм в супратенториальном пространстве хорошо видны на снимках МРТ.
Результаты МРТ: глиоз головного мозга
Протокол исследования включает в себя описание состояния суб- и супратенториального пространства. На основании результатов МРТ головного мозга врач оценивает:
При наличии характерных очагов глиоза врач уточняет генез изменений, указывая в заключении основной диагноз.
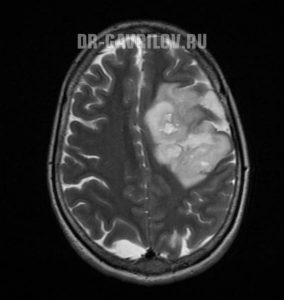
Очаги глиоза (показаны стрелками) на снимке МРТ головного мозга в аксиальной проекции
При подозрении на любые церебральные патологии пройти МРТ можно в диагностическом центре “Магнит”.
Лечение глиомы головного мозга
Содержание:
Глиома – опухоль головного мозга, которая берет начало из клеток нейроглии. Новообразования являются наиболее распространенным видом патогенеза злокачественного характера различной степени агрессивности. Симптомы глиомы у взрослых и детей будут зависеть от места ее образования. Основными методами диагностики являются КТ и МРТ, самый точный результат получают при проведении цитогистологического анализа отобранного материала (биопсия). Основной метод лечения глиомы головного мозга – хирургическое удаление патологического новообразования. Лечение всегда носит комплексный характер, кроме операции назначается химио- и радиотерапия. Восстановление и продолжительность жизни после удаления опухоли зависит от многих факторов: адекватности лечения, степени злокачественности новообразования головного мозга, стадии заболевания, общего состояния больного и многих других факторов. Наилучший прогноз имеют доброкачественные глиомы, наихудший – глиомы 3 и 4 степени злокачественности. Например, при глиобластоме продолжительность жизни, как правило, не более двух лет.
Происхождение глиом головного мозга и характеристика
До сих пор нет единого мнения насчет того, какие именно клетки дают начало глиальным опухолям. Классическое мнение основано на том, что глиомы развиваются из зрелых клеток глии (олигодендроцитов и астроцитов). В последнее время больше склоняются к тому, что они образуются в так называемых «промежутках злокачественности». Это значит, что опухоли головного мозга данного типа формируются из незрелых медленно пролиферирующих клеток, которые постепенно малигнизируются (перерождаются в рак). Как именно будет развиваться новообразование зависит от трансформаций в геноме, например, астроцитомы (разновидность глиомы) формируются при мутациях в гене TP53,
Доля глиом в общей популяции опухолей головного мозга составляют около 60%. Чаще всего новообразования формируются в головном мозге, имеют первичный характер. Глиома ствола головного мозга диагностируется сравнительно редко. Цвет неоплазий от темно-красного до нежного розового, форма в большинстве случаев напоминает круг или веретено, но может иметь и неправильные очертания. Величина зависит от стадии болезни: от нескольких миллиметров до 10-14 см.
Наиболее частым местом локации опухоли является зона хиазм или мозговых желудочков. Доброкачественная глиома, как правило, не распространяется на костные структуры черепа и не прорастает в оболочки головного мозга, однако, этого нельзя исключать. Злокачественная глиома растет сначала медленно, но по мере прогрессирования канцерогенеза, ее рост ускоряется. Характерен инфильтративный рост, т. е. способность врастать в соседние ткани, что при диагностике не позволяет определить четкие границы патогенного очага.
Обратите внимание. Для глиом головного мозга не характерно метастазирование, однако, они приводят к вырождению соседних тканей.
Причины возникновения и факторы риска
Рак и доброкачественные дисплазии могут формироваться в головном мозге в любом возрасте, однако вероятность развития патологии увеличивается по мере взросления. Общий пик заболеваемости приходится на седьмой десяток лет. Опухолевый процесс чаще развивается у мужчин, нежели у женщин.
Основные причины возникновения глиомы головного мозга, следующие:
Важно. Специфической профилактики против рака головного мозга нет. Уменьшает вероятность развития опухолевого процесса минимизация факторов риска, здоровый образ жизни, качественное питание, регулярные занятия спортом и спокойный эмоциональный фон.
Классификация
Зависимо от вида клеток головного мозга, которые переродились и дали начало патогенезу, различают следующие виды опухолей:
По классификации ВОЗ (которая является общепринятой) неоплазии ранжируют зависимо от степени злокачественности.
Доброкачественные глиомы
Это опухоли первой степени злокачественности, например, астроцитомы: гигантоклеточная, пилоцитарная, ювенильная субэпендимальная. Они являются доброкачественными, потому что медленно растут, не имеют признаков рака, легко поддаются лечению. Прогноз жизни при доброкачественной глиоме благоприятный. После удаления новообразования пациенты живут 10 лет и дольше.
Глиома низкой степени злокачественности
Вторая степень злокачественности. Ее также относят к доброкачественным новообразованиям, но уже с пограничной степенью злокачественности. Рост патологической ткани медленный (low-grade), они хорошо дифференцированы, как правило, есть только один признак рака (атипия клеток). Опухоли данного вида могут перерождаться в рак и легко переходить на третью и четвертую степень злокачественности. К ним относятся диффузная и фибриллярная астроцитомы. Лечение комплексное: операция по удалению атипичных тканей, дополнительно радио- и химиотерапия.
Злокачественные глиомы
Сюда относят глиомы 3 и 4 степени злокачественности:
Неоплазии делят на два вида, зависимо от особенностей роста:
Симптоматика
Клинические проявления подразделяют на общие и очаговые. Последние проявляются зависимо от того, в каком отделе мозга формируется патологическое образование.
Общие симптомы
Общие признаки рака головного мозга (или доброкачественной опухоли) возникают по причине увеличения давления внутри черепа, сдавливания телом опухоли соседних тканей и негативного влияния ее метаболитов. К общим симптомам относят:
Важно понимать. Что общие симптомы не являются специфичными. Если они беспокоят регулярно, нужно срочно посетить врача.
Патологический процесс на ранних стадиях, как правило, протекает латентно или признаки его слабы. Часто новообразования находят случайно, при обследовании пациента на предмет другой болезни или в профилактических целях.
Очаговые симптомы
Это специфические признаки, возникающие в результате поражения церебральных структур ЦНС. Клиническая картина зависит от места локации патологического очага:
Диагностика
После устной беседы и физикального осмотра (изучается координация, состояние психики, работа анализаторов и другие внешние признаки) больной обследуется при помощи:
Наиболее достоверный метод – биопсия (забор ткани выполняется при удалении рака или стереотаксической биопсии). Гистологический анализ образцов ткани дает полное представление о виде новообразования и всех его особенностях.
Лечение глиомы головного мозга
Хирургическое удаление глиомы головного мозга – является основным методом выбора. Лечение всегда носит комплексный характер. Результаты операции подкрепляются назначением радио и химиотерапии (до и после операции). Как правило, операция по удалению глиом дает хороший результат только в случае неоплазий доброкачественного характера, находящихся на первой стадии патогенеза. В это время удается произвести полное удаление аномальных тканей.
В других случаях это сделать трудно или невозможно. Патологические ткани прорастают в соседние, их границы четко неразличимы, поэтому контур опухоли не поддаётся идентификации, например, при диффузных типах рака. Вне зависимости от метода выполнения операции: радикального (трепанация или резекция черепа) или малоинвазивного (стереотаксические методики и другие), их смысл остается неизменным – важно постараться удалить всю патологическую ткань (тотальное удаление) или ее большую часть (субтотальное).
Чаще данные опухоли обнаруживаются на прогрессирующем этапе развития, что не дает возможности выполнить тотальное удаление. В таком случае основным методом лечения становится радиотерапия, например, так осуществляется лечение диффузной глиомы ствола мозга. Противопоказаниями к проведению операции может быть наличие других видов рака, слабое здоровье пациента или его преклонный возраст, близость рака к жизненно важным структурам, прорастание неоплазии в оба полушария, локация с трудным доступом.
Период восстановления и прогноз жизни
Период восстановления после удаления глиомы головного мозга будет зависеть от многих факторов. Самые главные из них: качество новообразования, стадийность, успех оперативного лечения и общее состояние больного. Если говорить в целом, то прогноз жизни при глиоме неблагоприятный. При субтотальном удалении опухоли существуют высокие риски рецидива, поэтому продолжительность жизни после операции на глиоме головного мозга при частичном ее удалении невысока. Полное удаление возможно на первой стадии доброкачественной опухоли. Около 80% больных проживают дольше пяти лет при условии тотального иссечения опухоли первой степени злокачественности. При рецидиве глиомы 3 или 4 степени злокачественности прогноз не превышает двух лет.
Глиоз головного мозга продолжительность жизни у детей
Для того чтобы определить гистологический тип опухоли и в ряде случаев выбрать подходящий метод лечения больного, желательно провести биопсию или удалить опухоль.
Однако радикальное удаление опухоли может привести к опасным последствиям, и для взятия образца, в случае неоперабельной опухоли, используется методика стереотактической биопсии, проводящейся под контролем КТ.
В некоторых случаях необходимо быстро купировать острый отек мозга. Для этого больному вводят внутривенно мочевину, маннит или назначают большую дозу дексаметазона.Часто у детей и взрослых, наряду с хирургией, в качестве адъювантного метода использую лучевую терапию. Хотя химиотерапевтические препараты применяют все чаще, вопросы эффективности лекарственного лечения остаются дискуссионными.
Лечение низкозлокачественных (степень I и II по классификации Керногана) глиом головного мозга
Эти опухоли обычно пытаются удалить хирургическим путем, поскольку они имеют локализованный характер, и окружающие структуры при резекции повреждаются незначительно. Поэтому во многих случаях хирургия остается единственным методом их лечения. Однако, для более злокачественных опухолей особенно, могут наблюдаться рецидивы.
При неполном удалении опухоли, по крайней мере взрослым больным, в настоящее время назначают лучевую терапию. Исследование в клинике Майо 167 больных с низкозлокачественной астроцитомой показало, что для группы с пилоцитарной опухолью (41 человек) независимо от послеоперационного лечения отмечался благоприятный прогноз.
У остальных больных лучевая терапия привела к увеличению выживаемости, особенно если доза на опухоль превышала 53 Гр. В этом случае 5-летняя выживаемость составила 68%, по сравнению с 21% в группе, не получавшей лучевой терапии. Интересно, что полнота удаления опухоли, по-видимому, не играет критической роли, и таким образом основным методом лечения низкозлокачественных глиом является лучевая терапия. К опухолям, развивающимся у детей, вероятно, применимы те же общие принципы лечения.
Хотя сейчас все чаще рекомендуют использовать лучевую терапию во всех случаях после операции, крупномасштабное исследование, проведенное несколькими европейскими клиниками, не показало достоверного увеличения лечебного эффекта у оперированных больных с низкозлокачественными глиомами мозга после лучевой терапии.
В группе из 379 отобранных больных часть облучали в дозе 45 Гр на протяжении 5 недель, а часть в дозе 59,4 Гр на протяжении 6,6 недели. Медиана времени наблюдения составляла 74 месяца. При этом как общая выживаемость, так и выживаемость без прогрессирования заболевания в обеих группах была почти одинаковой (58% и 48% соответственно).
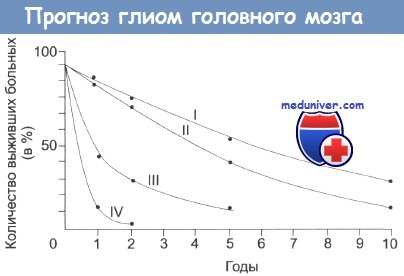
Отметьте, что даже в случаях низкозлокачественной опухоли выживает немного больных.
Лечение высокозлокачественных (степень III и IV по классификации Керногана) глиом головного мозга
В случаях этих опухолей почти всегда после операции проводят лучевую терапию. Во-первых, при хирургической операции редко удается полностью удалить опухоль, и, во-вторых, одна операция дает неудовлетворительные результаты. Последние данные показывают, что после проведения операции по поводу мультиформной глиобластомы больные не живут дольше года.
Однако пятая часть больных, получивших лучевую терапию, после операции жили по крайне мере в течение года. Необходимо облучать большой объем ткани, иногда весь мозг. Часто используют дозу 40-50 Гр, назначаемую в режиме фракционирования в течение 4,5-6 недель, или более высокие дозы, если опухоль локализована. Однако окончательный прогноз остается крайне неблагоприятным, и 5-летняя выживаемость больных с опухолью IV степени составляет менее 6%. Для больных с опухолью III степени выживаемость выше, и почти половина больных возвращается к нормальной жизни.
Попытки улучшить эти печальные цифры привели к использованию широких полей облучения или к назначению более высокой дозы, поскольку причиной смерти больных почти всегда является локальный рецидив опухоли. Если бы можно было найти безопасный способ увеличить дозу, то можно было более эффективно контролировать локальный рост опухоли.
Поэтому большой интерес вызывают три новых метода облучения: интерстициальная брахитерапия, стереотактическое облучение внешним пучком и гиперфракционирование дозы.
Интерстициальная брахитерапия с применением изотопов 125 Ir или 60 Со позволяет облучить определенный объем ткани опухоли в высокой дозе, не затрагивая при этом больших участков здоровой ткани, и метод может быть использован совместно со стереотактической хирургией. Большая серия исследований из Сан-Франциско дает основание предполагать, что этот метод может оказаться перспективным как для лечения первичных опухолей, особенно опухолей III степени, так и их локальных рецидивов.
Однако блестящие результаты, полученные при этом исследовании, могут объясняться тщательным отбором больных с опухолями определенной величины, а также по критерию общего состояния. Действительно, эти факторы, наряду с возрастом больных и их анамнезом, имеют важное прогностическое значение. К сожалению, использование брахитерапии для облучения опухоли в больших дозах не предотвращало у больных нарушений локорегионального характера.
В последнее время стали широко применять стереотактическую радиохирургию с использованием внешнего пучка. По сравнению с интерстициальным облучением, этот метод обладает рядом преимуществ. Он не является инвазивным и может быть использован совместно с традиционной лучевой терапией (облучение внешним пучком в широком поле), даже при облучении всей области мозга.
Для радиохирургии подходит лишь ограниченный контингент больных, однако этот метод перспективен при лечении небольших хорошо локализованных опухолей, размеры которых не позволяют провести резекцию. К числу таких опухолей относятся новообразования ствола мозга, зрительного бугра и зрительного тракта. Степень точности, которая достигается при стереотактической радиохирургии, позволяет надеяться, что можно облучить ограниченный объем ткани в более высокой дозе, чем это позволяют сделать другие методы с использованием внешнего пучка.
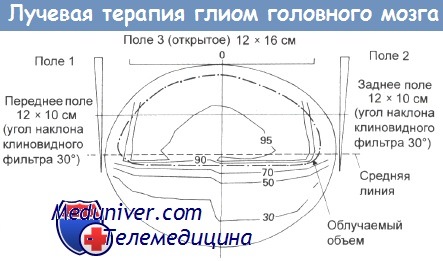
Трехпольное облучение всего полушария мозга. Облучаемый объем показан пунктирной линией.
Иногда при лечении хирургическим методом и лучевой терапией больных с высокозлокачественными глиомами в качестве адъювантных средств используют цитотоксические препараты. Наиболее часто применяют нитрозомочевины: бис-хлорэтилнитрозомочевину (БХНМ) и цис-хлорэтилнитрозомочевину (ЦХНМ), поскольку эти препараты растворимы в липидах и проходят через гематоэнцефалический барьер.
Оценить реакцию опухоли мозга на цитотоксические препараты сложно, но несомненно, что состояние некоторых больных с рецидивами опухоли улучшается, хотя в большинстве случаев препараты оказывают лишь кратковременный эффект. В обширном проспективном исследовании Уокера с сотрудниками показано, что назначение больным БХНМ после проведения операции и лучевой терапии продлевает медиану выживаемости всего на несколько недель.
Лечение хирургическим способом с последующим назначением химиотерапевтических препаратов (без лучевой терапии) оказалось гораздо менее эффективным. Возможно, что ЦХНМ несколько более эффективен, чем БХНМ.
Недавно в клиническую практику поступил темозоломид — новый цитотоксический препарат, эффективный по отношению к глиомам. Он представляет собой алкилирующий агент и является производным мутозоломида. В отличие от последнего темозоломид в меньшей степени подавяет миелопоэз. При лечении рецидивов глиобластомы препарат оказался более эффективным, чем прокарбазин. В настоящее время исследуется возможность применения темозоломида при первичном лечении мультиформной глиобластомы, и похоже, что препарат представляет собой перспективное средство.
Несмотря на большое количество мелкомасштабных рандомизированных исследований, проведенных за 30 минувших лет, роль химиотерапии в лечении больных с высокозлокачественными глиомами пока нельзя считать выясненной. Данные последнего мета-анализа продемонстрировали 6% увеличение 2-летней выживаемости больных, получавших лекарственное лечение. Несомненно, что этот результат будет стимулировать дальнейшие исследования возможности применения лекарственных средств для лечения опухолей мозга. Внутриартериальное введение препаратов оказалось неприемлемым из-за появления сильных токсических эффектов.
К числу прочих цитостатических препаратов относятся винкристин и прокарбазин. По сравнению с другими средствами, они обладают относительно меньшей токсичностью. Некоторой противоопухолевой активностью также обладают цисплатин и вепезид (VM26).
Одна из наиболее часто используемых рецептур содержит прокарбазин, ЦХНМ и винкристин (PCV). Она хорошо переносится больными и обычно назначается амбулаторно в качестве адъювантного средства на протяжении 6-недельного срока
Лечение олигодендроглиом головного мозга
Олигодендроглиомы часто хорошо дифференцированы, отличаются медленным ростом и могут быть полностью удалены хирургическим путем. При подозрениях на неполноту удаления или при агрессивной опухоли (иногда называемой олигодендробластома) рекомендуется проводить лучевую терапию.
По данным Шелина с сотрудниками, полученным на группе больных, состоящей более чем из 30 человек, 5-летняя выживаемость после хирургического лечения составляла 31%, а среди больных, получивших после операции курс лучевой терапии, 85%. Основываясь на этих и других данных, можно заключить, что 10-летняя выживаемость больных составляет порядка 35%.
Накапливаются данные о чувствительности олигодендроглиомы к химиотерапевтическим препаратам, таким как PCV и цисплатин.
Лечение глубоколокализованных глиом головного мозга
Клинически эти опухоли проявляются по-разному. При глиоме глазного нерва обычно развивается проптоз или слепота, и онкологи часто считают, что имеют дело с доброкачественной опухолью, устойчивой к лучевой терапии. В некоторых случаях, однако, возникает билатеральная опухоль, поражающая перекрест зрительных нервов, или распространяющаяся на желудочки; при этом иногда развивается гидроцефалия. Больным с такими опухолями назначают лучевую терапию.
Хотя при отсутствии клинических признаков развития опухоли проведение терапевтических мероприятий может не понадобиться, лучевая терапия облегчает состояние больных с тяжелым проптозом, что объективно подтверждается результатами КТ и магнитно-резонансных исследований. Пирс с соавторами сообщают о результатах продолжительного наблюдения над группой, состоящей из 24 детей с глиомой глазного нерва (медиана времени составляла 6 лет). Общая 6-летняя выживаемость детей составила 100%, и более чем у 90% наблюдалось улучшение («стабилизация») зрения.
При развитии опухоли зрительного бугра почти единственным средством лечения является лучевая терапия, поскольку операция или даже попытка взятия пробы ткани чрезвычайно опасны. Прогноз зависит от возраста больного, хотя, как и следует ожидать, важным фактором является гистологическая характеристика опухоли. При этом гистологический анализ проводили на аутопсийном материале. У пациентов молодого возраста с глиомой III степени 5-летняя выживаемость составляет около 25%.
Опухоли варолиева моста и ствола мозга отличаются крайне неблагоприятным прогнозом. Обычно у больных проявляются флоридные симптомы, включающие паралич черепных нервов, атаксию или поражение длинных трактов. Обычно опухоль представляет собой высокозлокачественную инфильтрирующую астроцитому, которая к моменту постановки диагноза достигает большого размера. Часто больные нуждаются в срочном лечении, однако, поскольку опухоли иноперабельны, единственным средством остается лучевая терапия.
Обычно назначают дозы порядка 40-55 Гр в течение 4—5 недель при ежедневном режиме облучения. В некоторых клиниках облучают более крупными фракциями, например в режиме фракционирования дозы 45-48 Гр в течение 15 дней.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021