цистерна в головном мозге
Нейросонография — «спасательный круг» неонатологов
По статистике, роды во многих случаях идут с отклонениями от естественного сценария. При таком развитии событий нужно проконтролировать состояние главного органа центральной нервной системы ребёнка — головного мозга. Сделать это можно с помощью эффективной процедуры — нейросонографии (НСГ). О том, что она собой представляет, как проводится и какие результаты даёт, вы узнаете из этой статьи.
Суть процедуры
Нейросонографию называют ультразвуковым исследованием мозга. В ходе этой процедуры врач применяет ультразвук, позволяющий изучить состояние:
Датчик генерирует ультразвуковые волны. Они легко проникают сквозь органы и ткани младенца, не причиняя им ни малейшего вреда, и по-разному отражаются ими. Датчик улавливает отражённые волны, а затем на основе этого отклика программное обеспечение сканера строит изображение. Изучая его, врач делает выводы о состоянии мозговых и других тканей новорождённого и формулирует диагноз.
Кости черепа младенца подвижны, что облегчает его прохождение через родовые пути. После родов на головке остаются незакрытые роднички, и именно они позволяют просканировать головной мозг ультразвуком в ходе нейросонографии. В этом случае процедура называется чрезродничковой, и она применима только к новорождённым. Также существует транскраниальная НСГ, выполняемая через черепные кости, доступная взрослым пациентам.
Нейросонография пришла на смену небезопасной магнитно-резонансной томографии (МРТ) и стала настоящим «спасательным кругом» неонатологов.
ВАЖНО! Минздрав России включил НСГ в перечень комплексных обследований, выполняемых в рамках первого скрининга новорождённых в возрасте 1 месяц.
Полная безопасность
Ультразвуковые волны, лежащие в основе нейросонографии, не оказывают никакого влияния на органы и ткани. Вот почему НСГ совершенно безопасна для младенцев и не вызывает у них ни малейших болезненных ощущений.
Новорожденные при выполнении нейросонографии часто плачут, что иногда вызывает опасения у мам и побуждает их оставлять на форумах негативные отзывы о процедуре. Для беспокойства нет оснований — плач связан только с присутствием постороннего человека (врача), который настораживает и пугает младенца. Чтобы ребёнок был спокойнее, рекомендуем накормить его перед процедурой.
Техника проведения
Нейросонографияне требует никаких подготовительных мероприятий. Единственное исключение — упомянутое выше кормление.
Врач наносит на участок головы, через который будет проводиться процедура, безопасный для кожи гель. Он исключает появление воздуха между датчиком и головой, улучшает прохождение ультразвуковых волн и повышает точность исследования.
В течение непродолжительного времени (от 7 до 20 минут) врач двигает датчик по голове младенца, проводя исследование в разных срезах. Программное обеспечение сканера анализирует отражённые ультразвуковые волны и создаёт на экране монитора изображение. Врач изучает контуры головного мозга, выполняет необходимые измерения и фиксирует получаемые данные в медицинском протоколе. Собранные сведения позволяют ему сделать вывод об отсутствии патологий или поставить тот или иной диагноз, назначить лечение.
Ни в коем случае не нужно пытаться проанализировать результаты НСГ самостоятельно. Их расшифровка требует глубоких специальных познаний и должна выполняться только врачом. Пожалуй, единственная запись, которую может верно интерпретировать мама или папа малыша — «Патологий не обнаружено».
В каких случаях выполняется НСГ?
Чаще всего нейросонографию назначают младенцам. Есть ряд показаний к выполнению этой процедуры. В их числе:
Есть симптомы, которые должны насторожить и побудить к проведению НСГ даже при отсутствии перечисленных выше показаний. Процедура рекомендована, если:
Если по тем или иным причинам исследование в этом возрасте не проводилось, стоит выполнить его в 3 месяца. Это правило носит рекомендательный характер, окончательное решение принимают родители, однако пропускать срок и отказываться от процедуры не следует — в более старшем возрасте, когда родничок закроется, НСГ станет гораздо менее информативной.
Показатели, указывающие на норму
В первую очередь врач, выполняющий нейросонографию, оценивает форму и размеры полушарий головного мозга. Нормальной считается их симметричность.
В пространстве, расположенном между левым и правым полушарием мозга, не должно быть жидкости.
Борозды и извилины, покрывающие кору мозга, должны быть чётко выраженными.
В мозговых оболочках недопустимы патологические изменения.
Желудочки мозга — полости, содержащие спинномозговую жидкость — должны иметь чёткие границы и не быть расширенными, в них не должно находиться посторонних включений.
Мозговой водопровод на эхограмме в норме практически не различим.
Чётко видны ножки мозга, представляющие собой гипоэхогенные образования.
Хорошо различима пульсирующая базилярная артерия.
Размеры структур мозга должны лежать в определённых диапазонах:
Это — далеко не полный перечень признаков нормальной анатомии головного мозга новорожденного. Врачам известен целый комплекс таких показателей. Кроме того, специалист, выполняющий НСГ, принимает во внимание вес, рост и другие характеристики ребёнка, констатируя нормальность анатомии или ставя диагноз. Именно поэтому родителям не нужно пытаться самостоятельно истолковать результаты ультразвукового исследования — это работа для профессионалов.
Патологии
Значительную долю всех нарушений, диагностируемых при нейросонографии, занимают расстройства гемодинамики (кровообращения). Врач может выявить геморрагическое или ишемическое поражение, которое станет поводом к немедленному медицинскому вмешательству.
Настораживающий признак — патологическое изменение геометрии мозговых структур. Считаются отклонением от нормы асимметрия полушарий головного мозга, сглаженность извилин, неоднородность и асимметричность желудочков, выход размеров мозговых структур из определённых диапазонов.
Является патологией наличие жидкости в области, расположенной между полушариями.
В некоторых случаях при нейросонографии обнаруживаются опухоли, размягчения вещества и кисты.
Так же, как в случае с показателями нормы, выше были перечислены далеко не все признаки патологических отклонений. Их полный комплекс известен врачам, и именно они должны анализировать результаты НСГ. Одни патологии становятся поводом к назначению дополнительных исследований, другие — к немедленному лечению, третьи — к регулярному наблюдению за состоянием здоровья малыша.
Прислушайтесь к мнению врачей и специалистов Минздрава России и не пренебрегайте нейросонографией. Эта безопасная процедура, выполненная своевременно, позволит убедиться в отсутствии патологий, а при их наличии — оперативно принять меры и вернуть ребёнку здоровье.
Инновационные подходы к лечению гидроцефалии
Гидроцефалия представляет собой избыточное скопление спинномозговой жидкости в полости черепа, в результате которого увеличиваются размеры субарахноидальных пространств, базальных цистерн, желудочков мозга. Для лечения пациентов с гидроцефалией в Юсуповской больнице созданы все условия. В клинике неврологии работают кандидаты и доктора медицинских наук, врачи высшей категории. Неврологи обладают знаниями и опытом, позволяющие быстро диагностировать заболевание и проводить адекватную терапию.
Для обследования пациентов врачи используют новейшие аппараты ведущих мировых производителей. При составлении индивидуальной схемы лечения врачи учитывают причину, вид и степень тяжести гидроцефалии. Врачи прогнозируют течение заболевания и предотвращают последствия гидроцефалии у взрослых. В случае малой эффективности проводимой терапии врачи коллегиально принимают решение о необходимости выполнения оперативного вмешательства на заседании экспертного совета с участием профессоров, врачей-неврологов и нейрохирургов высшей категории.
Нейрохирурги в клиниках-партнёрах для лечения пациентов с гидроцефалией применяют современные методы хирургического лечения. Врачи при наличии показаний выполняют шунтирующие или эндоваскулярные операции. После оперативных вмешательств у пациентов уменьшаются признаки заболевания, улучшается качество жизни.
Причины возникновения гидроцефалии
Гидроцефалия развивается вследствие накопления цереброспинальной жидкости в ликворной системе головного мозга в случае выработки избыточного количества спинномозговой жидкости, нарушения всасывания или расстройства циркуляции ликвора. В случае воздействия повреждающих факторов на мозг плода во время внутриутробного развития возникает врождённая гидроцефалия. Приобретенная гидроцефалия развивается под влиянием различных патологических механизмов после рождения ребёнка.
Известны следующие причины врождённой гидроцефалии:
Приобретенная гидроцефалия возникает в результате воспалительных процессов головного мозга и его оболочек, черепно-мозговых травм, острых и хронических сосудистых нарушений. Гидроцефалия у взрослых часто развивается на фоне коллоидной кисты III желудочка и внутримозговых опухолей (герминомы, астроцитомы, ганглионевромы), прорастающих в желудочки мозга или сдавливающих ликворные пути, нарушая нормальную циркуляцию спинномозговой жидкости и её отток из полости черепа. Атрофическая (заместительная) гидроцефалия у взрослых возникает вследствие возрастной атрофии или посттравматической гибели тканей головного мозга. В результате уменьшения объёма головного мозга внутри черепной коробки образуется свободное пространство, которое заполняет цереброспинальная жидкость. Атрофическая гидроцефалия у пожилых людей может развиваться на фоне нарушения кровоснабжения мозга при атеросклерозе мозговых сосудов, артериальной гипертензии, диабетической макроангиопатии.
Виды гидроцефалии у взрослых
Различают открытую (сообщающуюся), закрытую (окклюзионную) и заместительную гидроцефалию. Открытая гидроцефалия головного мозга у взрослых предполагает свободное сообщение пространств, по которым циркулирует ликвор. Она развивается при нарушении баланса продукции и обратного всасывания спинномозговой жидкости. Выделяют гиперпродукционную, арезорбтивную и смешанную формы гидроцефалии.
Закрытая гидроцефалия головного мозга у взрослых развивается вследствие нарушения проходимости ликвороносных путей на различных уровнях. При закупорке в области межжелудочкового отверстия расширяется один боковой желудочек мозга. Если препятствие располагается на уровне III желудочка, происходит расширение обоих боковых желудочков. Нарушение проходимости на уровне водопровода мозга и IV желудочка приводит к расширению боковых и третьего желудочка, на уровне большой затылочной цистерны – к расширению всей желудочковой системы мозга.
Заместительная гидроцефалия может быть следствием физиологического старения организма или развиваться при патологических состояниях центральной нервной системы, сопровождающихся атрофическими изменениями (болезнь Альцгеймера, болезнь Крейтцфельдта-Якоба). Эта форма заболевания не относится к истинной гидроцефалии, обусловленной нарушением ликвородинамики, а возникает в результате заполнения спинномозговой жидкостью «свободных» пространств внутри черепа.
В соответствии с расположением расширенных ликворных пространств по отношению к мозговой ткани различают следующие виды гидроцефалии у взрослых: внутренняя (внутрижелудочковая), наружная (субарахноидальная) и смешанная. В зависимости от уровня внутричерепного выделяют гипертензивную и нормотензивную гидроцефалию. В функциональном и клиническом аспектах различают прогрессирующую (нарастающую), стабилизировавшуюся (не изменяющуюся с течением времени) и регрессирующую (уменьшающуюся) гидроцефалию. Прогрессирующая гидроцефалия может быть декомпенсированной или субкомпенсированной.
При острой гидроцефалии от момента первых симптомов заболевания до грубой декомпенсации проходит не более трёх суток. Подострая прогредиентная гидроцефалия развивается в течение одного месяца с начала заболевания, а хроническая формируется в сроки от 3 недель до 6 месяцев.
Симптомы гидроцефалии у взрослого
Накопление избыточного количества спинномозговой жидкости в ограниченном пространстве черепной коробки приводит к повышению внутричерепного давления, что обуславливает наиболее типичные признаки гидроцефалии: не снимающаяся анальгетиками интенсивная головная боль, тошнота и рвота, чувство давления на глазные яблоки.
Указанные симптомы гидроцефалии у взрослого пациента могут возникнуть остро или нарастать постепенно, имея в начале заболевания преходящий характер. Заместительная гидроцефалия зачастую протекает без признаков повышения внутричерепного давления. Её неврологи Юсуповской больницы выявляют лишь при дополнительном обследовании пациента. Гидроцефалия головного мозга у взрослого на фото имеет характерные признаки: увеличение объёма головы и лобной кости.
В большинстве случаев гидроцефалия у взрослых сопровождается неврологической симптоматикой. Она обусловлена как сдавлением мозговых структур расширенными ликворными пространствами, так и основным заболеванием, которое является причиной развития гидроцефалии. При гидроцефалии отмечаются вестибулярные нарушения: неустойчивость походки, головокружение, шум в ушах и голове, нистагм. Нарушается зрительная функция: наблюдается значительное снижение остроты зрения и выпадение определенных участков полей зрения. Во время офтальмоскопии офтальмологи выявляют застойные диски зрительных нервов. При длительном течении гидроцефалии развивается атрофия зрительных нервов.
Гидроцефалия у взрослых может протекать с нарушениями двигательной и чувствительной сферы:
Окклюзионная гидроцефалия, обусловленная нарушением циркуляции цереброспинальной жидкости в области задней черепной ямки, характеризуется симптомами мозжечковой атаксии: изменением почерка, крупноразмашистыми несоразмерными движениями, нарушением походки и координации.
У пациентов, страдающих гидроцефалией, со временем развиваются психические расстройства, проявляющиеся нарушениями эмоционально-волевой сферы: неврастенией, эмоциональной неустойчивостью, беспричинной эйфорией с быстрым переходом к состоянию апатии. При резком увеличении ликворного давления пациенты начинают вести себя агрессивно.
Диагностика гидроцефалии
Неврологи Юсуповской больницы проводят комплексное обследование пациентов с гидроцефалией. Доминирующие положение среди методов диагностики гидроцефалии в настоящее время занимает компьютерная томография. Процедуру проводят для определения размеров и формы желудочков, выявления аномалий развития и новообразований, кист.
Магнитно-резонансная томография позволяет определить форму и выраженность гидроцефалии. С помощью этого диагностического метода уточняют причину возникновения водянки головного мозга. Нейросонография помогает оценить степень расширения желудочков мозга. Процедура применяется только при диагностике заболевания у детей с открытым родничком, поскольку череп блокирует ультразвук. С помощью нейросонографии проводят внутриутробную диагностику гидроцефалии.
Цистернография – метод исследования, при котором в спинномозговую жидкость вводят радиоактивное вещество. Его применяют для уточнения вида гидроцефалии и определения направления тока ликвора. Во время ангиографии контрастное вещество вводят в артерии, снабжающие кровью головной мозг. Через некоторое время выявляют аномалии на уровне кровеносных сосудов и патологические процессы. Врачи Юсуповской больницы применяют инновационные методы диагностики заболеваний церебральных сосудов – магнитно-резонансную ангиографию, не требующую введения контрастных веществ. Нейропсихологическое обследование заключается в проведении опроса, позволяющего выявить отклонения в работе головного мозга.
Лечение гидроцефалии
Неврологи Юсуповской больницы дифференцировано подходят к лечению пациентов с гидроцефалией. При регрессировавшей форме заболевания медикаментозную терапию не применяют. Для снижения ликворного давления пациентам назначают мочегонные препараты: диакарб, маннитол, лазикс. Улучшают функциональную активность головного мозга ноотропы, венотоники и ангиопротекторы.
При прогрессирующей гидроцефалии нейрохирурги в клиниках-партнёрах Юсуповской больницы выполняют шунтирующие операции. В случае наличия препятствия для оттока ликвора удаляют объёмное образование или рассекают спайки. При наличии гематомы её удаляют хирургическим путём.
Инновационным методом лечения гидроцефалии являются эндоскопические операции:
Эндоскопические операции обладают рядом преимуществ по сравнению с шунтирующими вмешательствами: восстанавливают физиологический ток ликвора, малотравматичные, улучшают качество жизни пациента.
Запишитесь на приём к неврологу, позвонив по телефону Юсуповской больницы. Контакт-центр работает круглосуточно. После осмотра врач назначит обследование и эффективное лечение.
Цистерна в головном мозге
а) Желудочки и сосудистое сплетение:
1. Основы эмбриологии. На ранних стадиях эмбрионального развития полость переднего мозга разделяется на два боковых желудочка, которые развиваются как выпячивания ростральной части третьего желудочка и связаны с ним межжелудочковым отверстием (отверстие Монро). В корональной плоскости вышеупомянутые структуры образуют общий Н-образный центральный «моножелудочек». Водопровод мозга развивается из среднего мозгового пузыря. Четвертый желудочек развивается из полости в ромбовидном мозге и каудально сливается с центральным каналом спинного мозга.
2. Обзор анатомии. Ликворные пространства головного мозга включают в себя желудочковую систему и субарахноидальные пространства (САП). Желудочковая система состоит из четырех взаимосвязанных полостей, выстланных эпендимой и заполненных спинномозговой жидкостью (СМЖ), которые залегают в глубоких отделах головного мозга. Парные боковые желудочки сообщаются с третьим желудочком через Y-образное отверстие Монро Третий желудочек сообщается с четвертым через (сильвиев) водопровод мозга. В свою очередь, четвертый желудочек связан с САП посредством выпускных отверстий (срединно расположенное отверстие Мажанди и два боковых отверстия Люшки).
Боковые желудочки. Каждый боковой желудочек имеет тело, преддверие и три «ветви» (рога). Крышей лобного рога бокового желудочка служит колено мозолистого тела. Сбоку и снизу он ограничен головкой хвостатого ядра. Прозрачная перегородка-этотонкая двухслойная мембрана, простирающаяся от колена мозолистого тела (спереди) до отверстия Монро (сзади) и образующая медиальную стенку каждого из передних рогов боковых желудочков.
Позади расположено тело бокового желудочка, проходящее под мозолистым телом. Его дно образовано дорсальной частью таламуса, а его медиальная стенка ограничена сводом мозга. В латеральном направлении тело бокового желудочка изгибается вокругтела и хвоста хвостатого ядра.
Преддверие бокового желудочка содержит сосудистый клубок и образуется за счет слияния тела с височным и затылочным рогами. Височный рог бокового желудочка отходит от его преддверия в передненижнем направлении. Его дно и медиальную стенку образует гиппокамп, а крышу-хвост хвостатого ядра. Затылочный рог полностью окружен трактами белого вещества, главным образом, зрительной лучистостью и большими щипцами мозолистого тела.
Отверстие Монро представляет собой Y-образную структуру с двумя длинными ветвями, проходящими к каждому боковому желудочку, и коротким общим стволом внизу, который соединяется с крышей третьего желудочка.
Дно третьего желудочка образовано несколькими чрезвычайно важными анатомическими структурами, включающими перекрест зрительных нервов, гипоталамус с серым бугром и воронкой гипофиза, сосцевидные тела и крышу покрышки среднего мозга.
В нижней части третьего желудочка расположены два ответвления, заполненные ликвором: слегка закругленное зрительное углубление и более заостренное воронкообразное углубление. Два небольших углубления, надэпифизарное и эпифизарное, образуют заднюю границу третьего желудочка. Межталамическое сращение (также называемое промежуточной массой) имеет вариабельные размеры и лежит между боковыми стенками третьего желудочка. Промежуточная масса не является истинной спайкой.
Водопровод мозга представляет собой удлиненный трубчатый канал, лежащий между покрышкой среднего мозга и пластинкой четверохолмия. Он соединяет третий желудочек с четвертым желудочком.
Четвертый желудочек представляет собой полость в форме неотшлифованного бриллианта, расположенную между мостом спереди и червем мозжечка сзади. Его крышу образуют верхний (передний) мозговой парус сверху и нижний мозговой парус снизу.
Четвертый желудочек имеет пять четко сформированных карманов. Задние верхние карманы представляют собой парные тонкие уплощенные углубления, заполненные ликвором и накрывающие миндалины мозжечка. Латеральные карманы имеют извитой ход в переднелатеральном направлении. Они вдаются в нижние отделы цистерн мостомозжечковых углов под средними ножками мозжечка. По латеральным карманам сосудистое сплетение проходит через отверстия Люшки в смежные субарахноидальные пространства. Треугольное слепое выпячивание, расположенное срединно дорсально, называется верхушкой шатра четвертого желудочка. Ее вершина обращена к червю мозжечка. Четвертый желудочек постепенно сужается в каудальном направлении образуя задвижку. Вблизи цервикомедуллярного перехода задвижка переходит в центральный канал спинного мозга.

3. Сосудистое сплетение и продукция ликвора. Сосудистое сплетение состоит из сильно васкуляризованных папиллярных разрастаний, которые состоят из соединительной ткани в центральных отделах, покрытой секреторным эпителием, производным эпендимы. Во время эмбрионального развития сосудистое сплетение формируется в месте контакта инвагинации сосудистой основы с эпендимальной выстилкой желудочков. Таким образом оно формируется по ходу всей сосудистой щели.
Наиболее крупное скопление сосудистого сплетения, клубок, расположено в преддверии каждого из боковых желудочков. Сосудистое сплетение простирается кпереди вдоль дна бокового желудочка, находясь между сводом мозга и таламусом. Затем оно погружается в межжелудочковое отверстие (Монро) и заворачивает назад, проходя вдоль крыши третьего желудочка. Сосудистое сплетение в теле бокового желудочка огибает таламус, попадая в височный рог, где заполняет сосудистую щель и залегает сверху и медиально от гиппокампа.
Ликвор преимущественно, но не исключительно, выделяется сосудистыми сплетениями. Роль, которую могут играть в секреции СМЖ межклеточная жидкость головного мозга, эпендима и капилляры мало изучена. Эпителий сосудистого сплетения выделяет ликвор со скоростью около 0,2-0,7 мл/мин или 600-700 мл/день. Средний объем СМЖ составляет 150 мл, при чем 25 мл находится в желудочках и 125 мл в субарахноидальных пространствах. Ликвор протекает через систему желудочков и через выходные отверстия четвертого желудочка попадает в САП. Основная часть СМЖ всасывается через грануляции паутинной оболочки, расположенных вдоль верхнего сагиттального синуса. СМЖ также дренируется в лимфатические сосуды полости черепа и позвоночного канала.
Не весь ликвор продуцируется сосудистым сплетением. Опок межклеточной жидкости головного мозга представляет значительный дополнительный источник СМЖ.
СМЖ играет существенную роль в поддержании гомеостаза межклеточной жидкости головного мозга и регуляции функционирования нейронов.
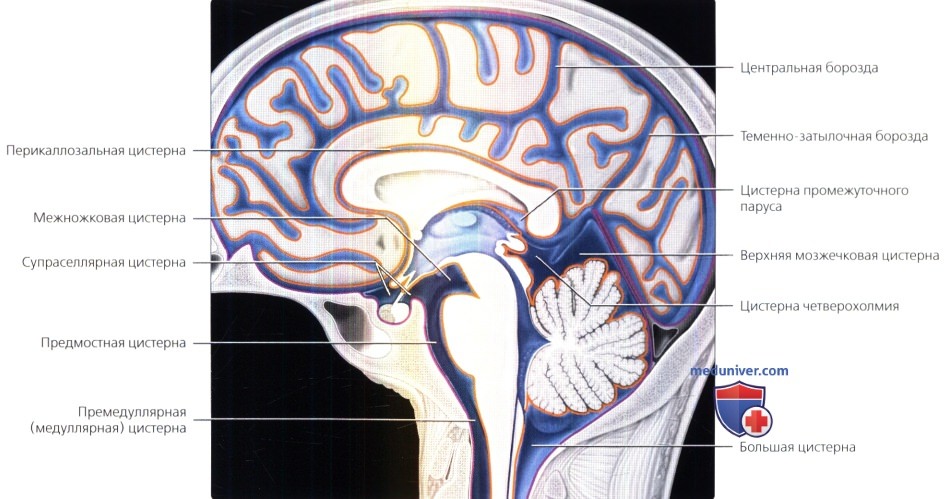
б) Цистерны и субарахноидальные пространства:
1. Обзор. САП находятся между мягкой и паутинной мозговыми оболочками. Борозды представляют собой заполненные ликвором пространства между извилинами. Локальные расширения САП образуют ликворные цистерны головного мозга. Эти цистерны располагаются у основания головного мозга вокруг ствола, вырезки намета мозжечка и большого затылочного отверстия. Многочисленные перегородки, покрытые мягкой мозговой оболочкой, пересекают САП по направлению от головного мозга к паутинной оболочке. Все цистерны САП сообщаются друг с другом и желудочковой системой, обеспечивая естественный путь для распространения патологических процессов (например, менингита, новообразований).
Цистерны головного мозга традиционно разделяют на супра-, пери- и инфратенториальные. Все они содержат многочисленные критически важные структуры, такие как сосуды и черепные нервы.
Супратенториальные/перитенториальные цистерны. Супраселлярная цистерна располагается между диафрагмой седла и гипоталамусом. Из критически важных структур в ней залегают воронка гипофиза, перекрест зрительных нервов и виллизиев круг.
Межножковая цистерна является задним продолжением супраселлярной цистерны. Цистерна располагается между ножками головного мозга и содержит глазодвигательные нервы, а также дистальные отделы основной артерии и проксимальные сегменты задних мозговых артерий. От верхушки основной артерии отходят важные перфорирующие артерии: таламоперфорирующие и таламоколенчатые, которые пересекают межножковую цистерну и заходят в ткань среднего мозга.
Перимезенцефальные (обводные цистерны) представляют собой тонкие крыловидные карманы субарахноидального пространства, которые отходят кзади и кверху из супраселлярной цистерны по направлению к четверохолмной цистерне. Они окружают средний мозг и содержат блоковые нервы, Р2 сегменты задних мозговых артерий, верхние мозжечковые артерии и базальные вены Розенталя.
Цистерна четверохолмия находится под валиком мозолистого тела, между эпифизом и пластинкой четверохолмия. Она сообщается с обводной цистерной латерально и верхней мозжечковой цистерной снизу. Цистерна четверохолмия содержит эпифиз, блоковые нервы, РЗ сегменты задних мозговых артерий, проксимальные части ворсинчатых артерий и вену Галена. Переднее расширение цистерны, цистерна промежуточного паруса, располагается под сводом мозга и над третьим желудочком. Цистерна промежуточного паруса содержит внутренние мозговые вены и медиальные задние ворсинчатые артерии.
Инфратенториальные цистерны. К непарным цистернам задней черепной ямки, имеющим срединную локализацию, относятся предмостная, премедуллярная и верхняя мозжечковая цистерны, а также большая цистерна. Боковые цистерны парные и включают мостомозжечковые и церебелломедуллярные цистерны.
Предмостная цистерна находится между нижней частью ската черепа и передней частью моста. В ней проходит множество важных структур, включая основную артерию, передние нижние мозжечковые артерии (ПНМА), а также тройничные и отводящие нервы (ЧН V и VI).
Премедуллярная цистерна является нижним продолжением предмостовой цистерны. Она находится между нижней частью ската черепа спереди и продолговатым мозгом сзади. Она продолжается книзу к большому затылочному отверстию и содержит позвоночные артерии и их ветви (например, ЗИМА) и подъязычные нервы (ЧН XII).
Верхняя мозжечковая цистерна находится между прямым синусом сверху и червем мозжечка снизу. Она содержит верхние мозжечковые артерии и вены. Сверху она сообщается через вырезку намета мозжечка с цистерной четверохолмия, а снизу-с большой цистерной. Большая цистерна располагается под нижними отделами червя мозжечка между продолговатым мозгом и затылочной костью. Она содержит миндалины мозжечка и тонзилло-полушарные ветви задних нижних мозжечковых артерий (ЗИМА). Большая цистерна плавно переходит в САП шейного отдела позвоночного канала.
Цистерны мостомозжечковых углов (ММУ) располагаются между мостом/мозжечком и каменистой частью височной кости. К наиболее важным содержащимся в них структурам относятся тройничные, лицевые и преддверно-улитковые нервы (ЧН V, VII и VIII). Другие находящиеся здесь структуры включают каменистые вены и ПНМА. Цистерны ММУ снизу сообщаются с церебелломедуллярными цистернами, иногда называемыми также «нижними» цистернами мостомозжечковых углов.
в) Рекомендации по визуализации. МРТ: тонкосрезовые 3D Т2-ВИ или FIESTA/CISS позволяют в лучшей степени детализировать СМЖ в желудочковой системе, САП и базальных цистернах, а также обеспечивают информативную визуализацию их содержимого. Исследование всего головного мозга с помощью последовательности FLAIR особенно полезно для оценки потенциальных аномалий в САП. Дефазировка спинов в условиях пульсирующего тока СМЖ может имитировать внутрижелудочковые патологические изменения, особенно в базальных цистернах и вокруг межжелудочкового отверстия. Недостаточное подавление сигнала от ликвора с «яркой» СМЖ может имитировать патологические изменения в САП.
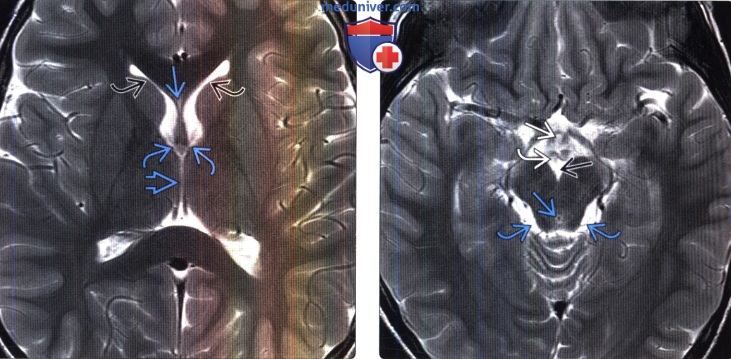
(Справа) МРТ, Т2-ВИ, аксиальный срез на уровне водопровода мозга: определяется воронкообразное углубление III желудочка, сосцевидные тела, межножковая цистерна и цистерны четверохолмия. 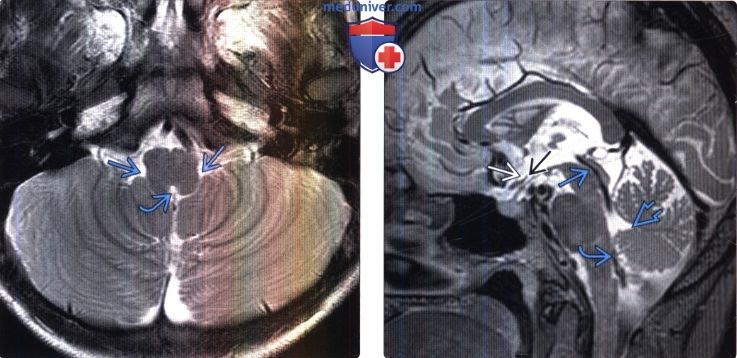
(Справа) МРТ, Т2 SPACE, сагиттальный срез: отмечается участок нормальной потери сигнала из-за эффекта потока ликвора в водопроводе мозга и отверстии Мажанди. Обратите внимание на зрительное и воронкообразное углубления III желудочка и верхушку шатра IV желудочка. 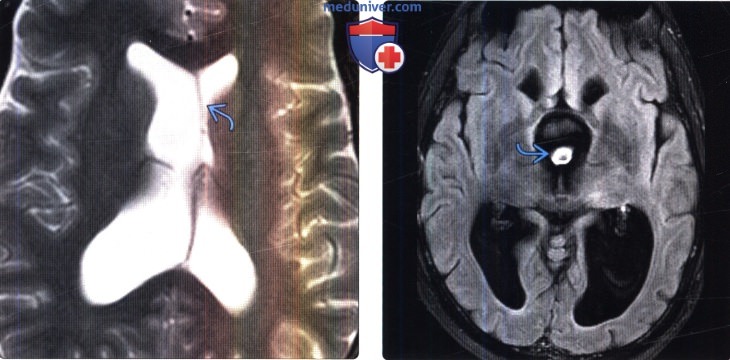
(Справа) FLAIR, аксиальный срез: у пациента с гидроцефалией в III желудочке визуализируются заметные объемные псевдобразования, обусловленные пульсацией тока СМЖ.
г) Подход к дифференциальному диагнозу:
1. Желудочки и сосудистое сплетение:
— Обзор. Приблизительно в 10% случаев внутричерепных новообразований происходит вовлечение в патологический процесс желудочков головного мозга: как первично, так и при распространении образования. Подход, основанный на анатомии является наиболее эффективным, так как существует отчетливая склонность определенных поражений возникать в определенных желудочках или цистернах. Также бывает полезно учитывать возраст пациента. Специфические визуализационные признаки, такие как интенсивность сигнала, накопление контраста и наличие или отсутствие кальцификации, являются относительно менее важными, чем локализация и возраст пациента.
— Варианты нормы. Асимметрия боковых желудочков-это распространенный вариант нормы, так же, как и артефакт от пульсации тока СМЖ. Полость прозрачной перегородки (ППП)-частый вариант нормы, представляющий собой заполненное ликвором расщепление листков прозрачной перегородки. Удлиненное пальцевидное заднее продолжение ППП между структурами свода мозга, полость Верге (ПВ), может сочетаться с П П П.
— Объемное образование бокового желудочка. Кисты сосудистого сплетения (ксантогранулемы) являются частыми, обычно возрастными, дегенеративными находками, не имеющими клинического значения. Они представляют собой кисты неопухолевого и невоспалительного характера, обычно двусторонней локализации с кальцифицированными ободками. Они могут быть гиперинтенсивными на FLAIR и в 60-80% случаев имеют довольно высокую интенсивность сигнала на ДВИ. Объемное образование сосудистого сплетения с высокоинтенсивным накоплением контраста у ребенка с наибольшей вероятностью будет являться хориоидпапилломой. Объемное образование сосудистого сплетения (за исключением случаев ее локализации в четвертом желудочке) у взрослого человека обычно представляет собой менингиому или метастаз, а не хориодипапиллому.
Для некоторых образований боковых желудочков характерна специфичная локализация в их пределах. Выглядящее безобидным объемное образование в переднем роге бокового желудочка у взрослого среднего или пожилого возраста чаще всего является субэпендимомой. «Пенистое» объемное образование в теле бокового желудочка обычно представляет собой центральную нейроцитому. Кисты при нейроцистицеркозе могут встречаться во всех возрастных группах и практически в каждом содержащем СМЖ компартменте.
— Объемное образование в отверстии Монро. Наиболее частой «аномалией» в этой области является псевдопоражение, представляющее собой артефакт от пульсации ликвора. Единственной относительно частой патологией в этой области является коллоидная киста. Она редко встречается у детей и, как правило, наблюдается у взрослых. Артефакт оттока ликвора может имитировать коллоидную кисту, но масс-эффект в таком случае отсутствует. У ребенка с накапливающим контраст объемным образованием в межжелудочковом отверстии в круг дифференциального диагноза должны включаться туберозный склероз с субэпендимальным узелком и/или гигантоклеточная астроцитома. Объемные образования, такие как эпендимома, папиллома и метастаз встречаются редко.
— Объемное образование третьего желудочка. Опять же, наиболее частое «поражение» в данной области-это либо артефакт от тока СМЖ, либо нормальная структура (промежуточная масса). Коллоидная киста-единственная патология, которая часто встречается в третьем желудочке; в 99% случаев они вклиниваются в отверстие Монро. Вертебробазилярная долихоэктазия крайней степени может вдаваться в третий желудочек, иногда доходя вплоть до уровня межжелудочкового отверстия. Она не должна ошибочно приниматься за коллоидную кисту.
Первичные новообразования данной локализации у детей встречаются нечасто, они включают хориоидпапиллому, герминому, краниофарингиому и «сидячий» тип гамартомы серого бугра. Первичные новообразования третьего желудочка у взрослых также встречаются нечасто, примерами могут служить внутрижелудочковая макроаденома и хордоидная глиома. Нейроцистицеркоз встречается в данной локализации, но нечасто.
— Водопровод мозга. Кроме стеноза, патологические изменения собственно водопровода мозга встречаются редко. Большинство из них связано с объемными образованиями в смежных структурах (например, глиома пластинки четверохолмия).
— Объемное образование четвертого желудочка. Наиболее частыми патологическими изменениями собственно четвертого желудочка являются объемные образования у детей. В большинстве случаев встречаются медуллобластома, эпендимома и астроцитома. Менее часто здесь встречается атипичная тератоидно-рабдоидная опухоль (АТ/РО). Обычно она возникает у детей в возрасте до трех лет и может имитировать медуллобластому.
Метастазы в сосудистое сплетение или эпендиму, вероятно, являются наиболее частыми новообразованиями четвертого желудочка у взрослых. Первичные новообразования встречаются редко. Хориоидпапиллома встречается в данной локализации, а также в цистернах ММУ. Субэпендимома встречается у взрослых среднего возраста, локализуется в нижней части четвертого желудочка позади понтомедуллярного перехода. Недавно описанное редкое новообразование, розеткообразующая глионейрональная опухоль, представляет собой объемное срединное объемное образование четвертого желудочка. Она не имеет особых отличительных признаков при диагностической визуализации и, хотя может казаться агрессивной, является доброкачественным новообразованием (I степень злокачественности по классификации ВОЗ-grade I). Гемангиобластомы-это внутримозговые объемные образования, которые могут распространяться в четвертый желудочек. Эпидермоидные кисты и кисты при нейроцистицеркозе можно встретить во всех возрастных группах.
2. Субарахноидальные пространства и цистерны:
— Варианты нормы. Артефакты от тока СМЖ встречаются часто, особенно в базальных цистернах на FLAIR-изображениях. Mega cisterna magna может считаться вариантом нормы, как и киста промежуточного паруса (КПрП). КПрП представляет собой тонкое треугольное ликворное пространство между боковыми желудочками, лежащее под структурами свода мозга и над третьим желудочком. Иногда КПрП может иметь довольно крупные размеры.
— Объемное образование мостомозжечкового угла. У взрослых шваннома слухового нерва составляет почти 90% всех объемных образований ММУ-ВСП. Менингиома, эпидермоидная киста, аневризма и арахноидальная киста вместе представляют около 8% патологических изменений в этой локализации. Все другие менее частые нозологии, такие как липома, шванномы других черепных нервов, метастазы, нейроэнтерические кисты и т.д. составляют около 2%. У детей в условиях отсутствия нейрофиброматоза 2 типа шванномы слухового нерва очень редки. У детей могут встречаться эпидермоидные и арахноидальные кисты ММУ Распространение эпендимомы в латеральном направлении через отверстия Люшки может приводить к вовлечению в процесс ММУ
Кистозные объемные образования ММУ имеют свой особый дифференциальный диагноз. Шваннома слухового нерва с интрамуральным кистозным компонентом встречается реже, чем эпидермоидные и арахноидальные кисты. При нейроцистицеркозе иногда может вовлекаться в процесс ММУ При аномалии с большим эндолимфати-ческим мешком (неполное разделение улитки 2 типа) в задней стенке височной кости наблюдается объемное образование ликворной интенсивности сигнала. К другим менее частым объемным кистозным образованиям, встречающимся в мостомозжечковом углу, относятся гемангиобластома и нейроэнтерические кисты.
— Объемное образование большой цистерны. Вклинение миндалин мозжечка как врожденное (аномалия Киари I), так и вторичное (вследствие масс-эффекта в задней черепной ямке или внутричерепной гипертензии), является наиболее частым «объемным процессом» в данной области. Неопухолевые кисты (арахноидальные, эпидермоидные, дермоидные, нейроэнтерические) также могут иметь данную локализацию.
Для новообразований в большой цистерне и вокруг нее, таких как менингиома и метастаз, характерно расположение перед продолговатым мозгом. Субэпидемиома четвертого желудочка возникает в задвижке и располагается за продолговатым мозгом.
— Гиперинтенсивный сигнал на FLAIR-изображениях. Гиперинтенсивный сигнал от борозд и субарахноидальных пространств обусловлен либо МР-артефактами, либо различными патологическими изменениями. Патологическое повышение интенсивности сигнала на FLAIR обычно связано с присутствием крови (например, при субарахноидальном кровоизлиянии), белка (менингит) или клеток (метастазы в мягкую мозговую оболочку-субарахноидальное пространство). Реже гиперинтенсивный сигнал на FLAIR может возникать у пациентов с нарушением проницаемости гематоэнцефалического барьера или почечной недостаточностью при исследовании с контрастными веществами на основе гадолиния.
Редкие причины повышения интенсивности сигнала на FLAIR включают разрыв дермоидной кисты, болезнь мойамойа (симптом «плюща») и острую ишемию головного мозга. Накопление контраста помогает отличить менингит и метастазы от субарахноидального кровоизлияния и артефактов, вызванных током ликвора.
д) Список литературы:
1. Sakka L et al: Anatomy and physiology of cerebrospinal fluid. Eur Ann Otorhinolaryngol Head Neck Dis. 128(6):309-16, 2011