воспаление сосудистого сплетения головного мозга
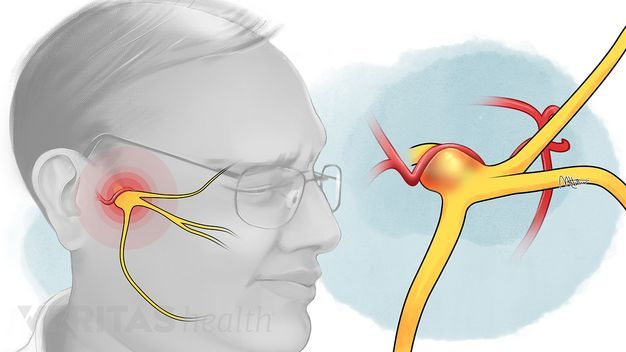
Воспаление тройничного (лицевого) нерва
Воспаление лицевого нерва – неприятный недуг, который не проходит безболезненно. Главные жалобы пациентов – резкие приступы боли в области лица, в верхних и нижних челюстях.
Такое воспаление считается одним из самых распространенных среди лицевых болей. Чаще всего недуг протекает бесследно, но при пренебрежении лечением может появиться паралич.
Заболевание чаще возникает у женщин старше 50 лет, мужчины обращаются с таким недугом гораздо реже. В группу риска также входят люди с генетической предрасположенностью, например, с узким костным каналом. Из-за такой анатомической особенности повышен риск защемления при нарушении кровоснабжения и различных воспалениях.
Что такое лицевой нерв?
Тройничный нерв, он же лицевой, является самым крупным среди двенадцати черепных нервов. Он берет свое начало в ухе, после чего разветвляется, первый путь доходит до лобной части, второй располагается у челюсти. Нерв огибает почти всю поверхность человеческого лица, он буквально управляет им.
У каждого человека два лицевых нерва – по одному на каждую из сторон головы. Он соприкасается с другими черепными нервами и имеет сверхчувствительные волокна.
Врачи разделяют заболевание на два вида – первичное и вторичное. Первичное проявляется как осложнение от перенесенной простуды, в этом случае нарушается нормальное питание нерва. Вторичное возникает при сильной интоксикации на фоне воспалительных или инфекционных заболеваний, а также опухолевых процессов.
Причины воспаления тройничного нерва на лице
Обычно провоцируют заболевание инфекции или бактерии. Список причин, по которым может возникнуть воспаление лицевого нерва:
Причины варьируются от незначительных до заболеваний, угрожающим жизни. Каждая из причин определяет дальнейшее лечение пациента. В некоторых случаях проводят специальные тесты для диагностики – слуховой, слезный, инфекционный, на слюноотделение или вкусовой. Таким образом проверяется работа рецепторов и органов чувств.
Симптомы воспаления тройничного нерва
Также пациенты сообщают о следующих симптомах:
Из-за дискомфорта и болей у пациента начинает развиваться фобия и повышенная тревожность. Он пытается избегать поз и движений, которые провоцируют неприятные ощущения.
Диагностика воспаления тройничного нерва
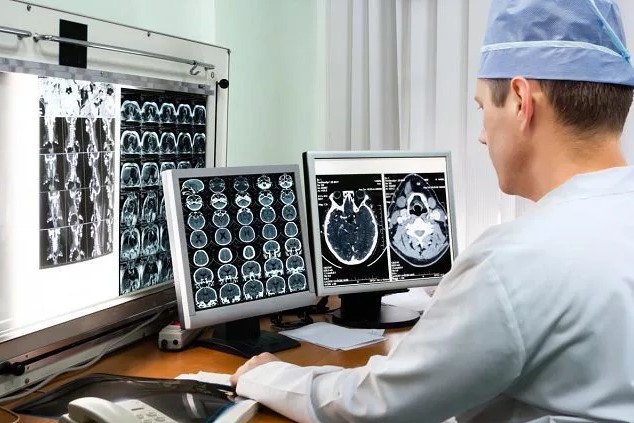
В зависимости от зоны поражения и набора симптомов определяется стратегия диагностики заболевания. Чтобы определить место поражения нерва, степень тяжести и динамику восстановления, врачи назначают метод аппаратной диагностики, например, электромиографию. Для определения наличия опухолей в головном мозге используются МРТ и КТ.
Также пациента могут направить на общий или биохимический анализ крови, рентген легких, УЗИ мягких тканей или офтальмоскопию.
Вы можете быть уверены в качестве проводимых в клинике процедур и высокой точности результатов МРТ, КТ и других способов диагностики различных заболеваний. В «Медюнион» проводятся магнитно-резонансные томографии всех видов: головы, позвоночника, брюшной полости и суставов на современном оборудовании.
Лечение при воспалении лицевого нерва
Медикаментозное лечение
Лечение неврита тройничного нерва носит комплексный характер. Заболевание сначала лечат медикаментозно – пациенту прописывают препараты, которые облегчат ситуацию. К ним относятся обезболивающие, противоотечные, сосудорасширяющие препараты и витамины группы «В». Чаще всего рекомендованные медикаменты – это таблетки, но можно ускорить процесс восстановления за счет применения мазей и гелей. Иногда врачи прописывают назначение на внутримышечные инъекции.
В особых случаях процесс восстановления лицевого нерва может быть замедлен. Тогда пациенту назначают глюкокортикостероиды, которые улучшают обменные процессы нервной ткани. Также скорейшему выздоровлению способствуют различные биостимуляторы и гиалуронидаз.
Нельзя назначать себе препараты самостоятельно. Обязательно при первых симптомах стоит показаться неврологу или невропатологу для определения диагноза и стратегии лечения. Препараты для восстановления рекомендуются пациентам в каждом конкретном случае, обращая внимание на наличие хронических заболеваний, особенности симптомов и так далее.
Хирургическое лечение
Еще один способ лечения лицевого нерва – хирургическое вмешательство. Однако к этому варианту врачи обращаются довольно редко – только при разрыве тройничного нерва. Также операция требуется в случае отсутствия эффекта от консервативного метода спустя полгода-год. Хирургическое вмешательство актуально только в течение первого года наличия заболевания, позднее мышцы на лице необратимо атрофируются.
Процесс операции – специалисты сшивают поврежденный участок лицевого нерва для восстановления его двигательной функции.
Массаж
Следующий метод лечения – массаж при лечении лицевого нерва. Цель такого способа – убрать отек, улучшить кровообращение, восстановить чувствительность и проведение нервных импульсов. Массаж противопоказан при туберкулезе, онкологии, атеросклерозе и повышенной температуре.
Изначально массажист работает только со здоровой стороной лица, воротниковой зоной, шеей и областью над плечами. В основном мастер использует растирание, поглаживание, разминание и вибрацию.
Для заметных желаемых изменений необходимо провести десять-двадцать сеансов массажа от пяти до пятнадцати минут. Длительность определяется исходя из степени воспаления тройничного нерва, задач терапии и динамики восстановления.
Физиотерапия
Следующий метод лечения – это физиотерапия. Она облегчает тяжесть симптомов, помогает активизировать обменные процессы в тканях и восстановить функции лицевого нерва.
Врачи назначают такой курс лечения с первых дней появления неврита. В список физиопроцедур входят:
Такой комплекс показан на первую неделю лечения. Врачи назначают его совместно с медикаментозным. Такой тандем помогает ускорить процесс восстановления лицевого нерва. А самые главные его преимущества – отсутствие побочных эффектов и безболезненность.
Альтернативные методы
Существуют и альтернативные методы лечения. Это процедуры, нацеленные на восстановление мимических мышц и устранение симптомов неврита лицевого нерва. К таким процедурам относят:
Гимнастика для лица
Также в совокупности с комплексным лечением можно делать гимнастику для лица. Перед этим необходимо проконсультироваться со специалистом, врач составит индивидуальный список упражнений, исходя из остроты процесса, места поражения и симптомов. Обычно такая гимнастика занимает около десяти минут в день.
Стандартный комплекс упражнений включает в себя расслабление и напряжение отдельных мышц лица. Например, для восстановления артикуляции рекомендовано произносить звуки «у», «о», «и». После необходимо подвести нижнюю губу под верхние зубы и воспроизводить звуки «в» и «а».
Гимнастика при воспалении тройничного нерва:
Профилактика заболевания
Врачи рекомендуют исключить воздействия на организм, которые вызывают воспаление тройничного нерва. Вот несколько рекомендаций, которые помогут избежать недуг:
Записаться на индивидуальную консультацию, сдать анализы или пройти лечение можно в частной клинике «Медюнион». К нам можно легко записаться по телефону 202-95-54 или онлайн, прямо на сайте, нажав на кнопку «Запись онлайн».
Мы работаем в Красноярске с 2006 года и оказываем качественные медицинские услуги населению. В штате работают высококлассные врачи широкой и узкой специализации.
Опухоль сосудистого сплетения
К разновидностям опухолей сосудистого сплетения относятся: атипичная папиллома сосудистого сплетения, карцинома сосудистого сплетения, папиллома сосудистого сплетения
Что такое опухоль сосудистого сплетения?
Опухоли сосудистого сплетения составляют 3% от опухолей головного мозга у детей, но это 10–20% от опухолей головного мозга у детей в возрасте до 1 года. В США ежегодно диагностируется приблизительно 75–80 новых случаев ОСС у детей и молодых людей до 21 года.
Существует 2 основных вида опухолей сосудистого сплетения.
Основный метод лечения опухолей сосудистого сплетения — хирургическая операция. В зависимости от вида опухоли и степени развития заболевания помимо хирургической операции могут использоваться дополнительные методы лечения, в том числе химиотерапия и лучевая терапия.
Лучевая терапия позволяет уменьшить размеры опухоли и уничтожить злокачественные клетки с помощью ионизирующего излучения, рентгеновских лучей или протонов. Излучение повреждает ДНК внутри опухолевых клеток.
Признаки и симптомы опухолей сосудистого сплетения
Симптомы ОСС сильно различаются в зависимости от возраста ребенка и расположения опухоли. По мере роста опухоли нарушается нормальная циркуляция спинномозговой жидкости. Это вызывает накопление жидкости в головном мозге, известное как гидроцефалия. Жидкость вызывает расширение желудочков и повышает давление на головной мозг (внутричерепное давление). Многие из симптомов опухолей сосудистого сплетения связаны с повышенным давлением на ткани головного мозга.
Возможные симптомы опухоли сосудистого сплетения:
Диагностика опухоли сосудистого сплетения
Врачи проверяют наличие опухолей сосудистого сплетения несколькими способами. Используют такие исследования:
Определение степени злокачественности и стадии развития опухоли
В зависимости от гистологии и вида опухоли, ее относят к доброкачественным или злокачественным. ОСС диагностируются как папиллома сосудистого сплетения (ПСС), нераковая, или карцинома сосудистого сплетения (КСС), раковая.
Опухоли классифицируются по их внешнему виду под микроскопом. Чем сильнее изменения внешнего вида клеток, тем выше степень злокачественности. Папилломы сосудистого сплетения обычно представляют собой опухоли I степени злокачественности и в большинстве случаев доброкачественные. Карциномы сосудистого сплетения обычно представляют собой опухоли III степени злокачественности. Они более агрессивны по своей природе и отличаются очень быстрым ростом.
Для определения стадии развития опухоли требуется МРТ позвоночника и головного мозга, чтобы увидеть, насколько болезнь распространилась, и люмбальная пункция для поиска раковых клеток в спинномозговой жидкости.
Прогноз при лечении опухолей сосудистого сплетения
Вероятность излечения очень высокая, если возможно полное удаление опухоли хирургическим путем. При успешном проведении хирургической операции на папилломе сосудистого сплетения (ПСС) выживаемость достигает 100%. Карцинома сосудистого сплетения (КСС) более агрессивна, но вероятность излечения составляет примерно 50–70%.
На прогноз влияют такие факторы:
Лечение опухолей сосудистого сплетения
Лечение зависит от нескольких факторов, в том числе от размера и расположения опухоли, возраста ребенка и типа опухоли (ПСС или КСС). Лечение обычно включает в себя хирургическую операцию, химиотерапию и лучевую терапию. Основным методом лечения, если это возможно, является хирургическое вмешательство. Карцинома сосудистого сплетения — более агрессивный вид рака, и для большинства пациентов применяется несколько методов лечения.
Как для диагностики, так и для лечения опухолей сосудистого сплетения проводят хирургическую операцию. Ее целью является удаление максимального количества опухолевых клеток. В редких случаях хирургическое вмешательство невозможно из-за расположения опухоли.
Часто дети с папилломой сосудистого сплетения не нуждаются в дополнительном лечении, если опухоль полностью удалена. Детям с карциномой сосудистого сплетения в дополнение к хирургическому вмешательству обычно требуются химиотерапия и лучевая терапия.
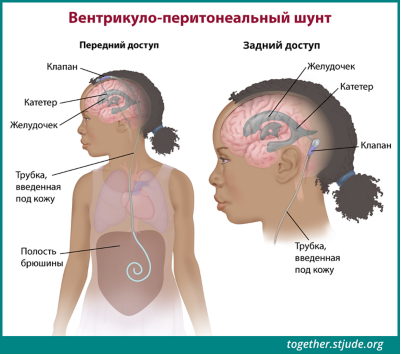
В некоторых случаях в мозг устанавливают шунт для предотвращения накопления жидкости (гидроцефалии). Скапливающаяся жидкость вызывает повышение внутричерепного давления и может вызывать многие симптомы, связанные с опухолями сосудистого сплетения. Шунт представляет собой тонкую трубку для дренажа спинномозговой жидкости, т. е. для ее выведения из головного мозга, что позволяет облегчить симптомы. Шунт может быть временным или постоянным.
Шунт представляет собой тонкую трубку для дренажа спинномозговой жидкости, т. е. для ее выведения из головного мозга. Скопившаяся жидкость вызывает повышение давления внутри головного мозга и может вызывать другие симптомы опухолей сосудистого сплетения.
В дополнение к другим методам лечения иногда применяется лучевая терапия. Вид лучевой терапии зависит от расположения и распространения опухоли. Возраст ребенка является важным фактором для принятия решения о необходимости лучевой терапии при лечении опухолей головного мозга в детском возрасте.
При рецидиве опухоли детям с частичным ответом на химиотерапию и лучевую терапию может быть предложено лечение в рамках клинического исследования. Хотя в настоящее время нет биологических агентов, целенаправленно действующих на раковые клетки КСС, пациенты могут принять участие в исследованиях иммунотерапии и исследованиях I фазы.
Поддерживающая терапия для пациентов с опухолью сосудистого сплетения включает в себя необходимый курс реабилитации и консультации невролога. Может потребоваться применение стероидных и противосудорожных препаратов. Пациенту может быть необходима помощь в решении трудностей, связанных с обучением, развитием и процессом лечения.
Жизнь после опухоли сосудистого сплетения
Детям с долгосрочной выживаемостью после КСС необходимо тщательное и длительное наблюдение для выявления отдаленных последствий лечения. Детей с герминативной мутацией TP53 или синдромом Ли-Фраумени необходимо направить на генетическую консультацию и наблюдение за развитием других видов рака, связанных с этим синдромом.
—
Дата изменения: июнь 2018 г.
Люмбальная пункция
Люмбальная пункция иногда применяется для диагностики рака у детей. Ее проводят, чтобы определить наличие злокачественных клеток в спинномозговой жидкости.
Подробнее о люмбальной пункции
Наследственный риск и генетическое тестирование
Онкологическая предрасположенность означает, что для некоторых людей повышенный риск развития рака генетически обусловлен.
Подробнее об онкологической предрасположенности
Магнитно-резонансная томография (МРТ)
При магнитно-резонансной томографии (МРТ) используется большой магнит, радиоволны и компьютеры, позволяющие получать высококачественные детальные изображения внутренних структур тела.
Воспаление сосудистого сплетения головного мозга
Mobile Menu RU
Mein Menu RU
Распространенные и редкие виды хориоидпапилломы
Что такое хориоидпапиллома?
Хориоидпапиллома составляет около 10-20% из всех опухолей головного мозга, диагностированных у детей в течение первого года жизни (иногда врожденного характера). И это 2-4% опухолей, обнаруженных у детей в возрасте до 15 лет.
Хотя хориоидпапилломы являются доброкачественными новообразованиями и они могут быть полностью излечены хирургическим путем в клиниках Израиля, следует учесть, что некоторые из них имеют тенденцию к широкому распространению через спинномозговую жидкость, особенно после хирургического вмешательства.
Виды хориоидпапилломы
Классификация видов данного образования зависит от клинической картины, которая, в свою очередь, очень изменчива. На нее влияют:
Людям с подозрением на хориоидпапиллому необходима дифференциальная диагностика, позволяющая отличить ее от других внутрижелудочковых патологий. Существуют как доброкачественные, так и злокачественные хориоидпапилломы, при этом все три типа встречаются сравнительно часто. В зависимости от степени злокачественности, определенной Всемирной организацией здравоохранения (классификация ВОЗ), дифференцируются следующие степени опухолей сосудистого сплетения.
Доброкачественная папиллома хориоидального сплетения (I степени ВОЗ)
Атипичная хориоидпапиллома (II степени ВОЗ)
Очень редкий тип опухоли сосудистого сплетения, который, в отличие от доброкачественной хориоидпапилломы, имеет повышенную вероятность рецидива и прогрессирования до карциномы. Этот вид выделен в отдельный класс не так давно (в 2007 году). Относится к среднему классу агрессивности, представляя собой опухолевое поражение с промежуточными клиническими и патологическими признаками, балансирующими между гораздо более распространенной и более индолентной папилломой сосудистого сплетения ВОЗ степени I и более агрессивной карциномой сосудистого сплетения ВОЗ III.
Карцинома хориоидного сплетения развивается из эпителия сосудистого сплетения и редко может представлять злокачественную трансформацию ранее существовавшей хориоидпапилломы. Встречается преимущественно у детей, как правило, в первые 5 лет жизни. В педиатрической популяции средний возраст составляет приблизительно от 26 до 32 месяцев. Зачастую именно возраст является наиболее важным отличительным признаком от основного дифференциального морфологического диагноза метастатического рака. Карциномы хориоидного сплетения считаются достаточно редкими (это лишь 1-4% среди детских опухолей головного мозга).
Она относится к быстрорастущим опухолям, имеющим тенденцию проникать в близлежащие ткани (метастазировать) и вызывать очаговую неврологическую дисфункцию. При карциномах сосудистого сплетения гидроцефалия может присутствовать, но она менее вероятна, чем при хориоидпапилломе.
Карциномы хориоидного сплетения обычно имеют рыхлый папиллярный или «подобный цветной капусте» вид. Чаще всего свободно или плотно прилегают к стенке желудочка и минимально или широко проникают в соседнюю паренхиму головного мозга. Новообразования имеют твердые участки, смешанные с некротическими и геморрагическими очагами.
Особенности локализации хориоидпапилломы
В то время как папилломы хориоидпапилломы типа I и II в большинстве случаев растут в боковых желудочках, карцинома имеет тенденцию проникать в прилегающие ткани мозга следующим образом:
Все хориоидпапилломы, в том числе папилломы сосудистой оболочки типа I и II, могут распространяться (метастазировать) в спинной мозг через спинномозговую жидкость, которая заполняет полости мозга и позвоночный канал.
Наиболее распространенным местом локализации является:
Редкие места:
Несмотря на хорошо установленную и тщательно проверенную схему классификации, каждая хориоидпапиллома уникальна, а ее гистологические характеристики не всегда могут спрогнозировать дальнейшее развитие. Несмотря на то, что чаще всего опухоли доброкачественного характера, иногда они могут быть достаточно агрессивными. Обычно это относится к III степени по ВОЗ. При лечении хориоидпапилломы за рубежом степень агрессивности, локализация и величина новообразования имеют ключевое значение для составления терапии.
Симптомы хориоидпапилломы
Признаки заболевания часто связаны с повышенной секрецией внутримозговой жидкости, вызванной опухолью в определенной ячейке мозга и приводящей к гидроцефалии, а также к последующему повышению давления внутри черепа. Больные могут испытывать:
У подростка или взрослого признаки повышенного внутричерепного давления могут проявляться:
Полное удаление опухоли при лечении рака мозга за рубежом часто полностью излечивает эти патологические состояние и может также облегчить гидроцефалию.
Прогнозы при хориоидпапилломе
Прогноз для папилломы сосудистой оболочки определяется в основном тем, полностью ли было удалено поражение во время операции. Тотальная резекция внутрижелудочковых хориоидпапиллом в большинстве случаев полностью излечивает заболевание, демонстрируя уровень 5-летней выживаемости до 100%.
Какие-либо остаточные эффекты после удаления хориоидпапилломы в основном отсутствуют, однако степень и продолжительность проявления гидроцефалии могут оказывать влияние на поведенческое и / или физическое развитие. Остаточная гидроцефалия может продолжаться и после хирургического воздействия, поэтому в индивидуальных случаях рекомендовано управляемое шунтирование. Осложнения, которые приводят к неврологическим или психологическим проблемам, способны повлиять на общий результат лечебных мер. Осложнения, которые могут возникнуть в том числе и при лечении рака за рубежом, обычно включают неврологический дефицит после хирургической процедуры.
Следует учитывать, что чем выше степень агрессивности опухоли, тем хуже прогнозы.
Выбирая лечение рака в Израиле, можно рассчитывать на применение наиболее передовых инноваций, что существенно улучшает прогноз выздоровления.
Энцефалопатия
Энцефалопатия – это собирательное название, включающее однотипные поражения головного мозга, возникающие под действием различных причин. Патологический процесс сопровождается гибелью отдельных нейронов и разрушением связей между ними. При отсутствии медицинской помощи приводит к прогрессирующему ухудшению состояния вплоть до полной деградации личности.
Общие сведения
Энцефалопатия возникает на фоне нарушения метаболизма в клетках головного мозга. Вне зависимости от причины, патология протекает по единому сценарию. Сначала происходит снижение активности нейронов, затем – постепенная их гибель. Очаги дистрофии располагаются по всему головному мозгу, что вызывает разнообразную симптоматику.
Повреждения носят необратимый характер, но при своевременном обращении к специалисту и качественном лечении состояние пациента может улучшиться. Оставшиеся неповрежденными нейроны частично берут на себя функцию погибших клеток, и работа головного мозга значительно улучшается. Если заболевание было застигнуто на ранней стадии, пациент сохраняет полную ясность ума.
Причины
Поражение нервных клеток может возникнуть на фоне воздействия разнообразных патологических факторов.
Врачи выделяют врожденную и приобретенную энцефалопатию. Первая возникает на фоне неправильного течения беременности или родов и, зачастую, развивается еще во время пребывания плода в утробе матери. Ее признаки обнаруживаются сразу после родов или появляются в первые недели жизни. Диагностикой и лечением этого состояния занимаются неонатологи и педиатры.
Приобретенная энцефалопатия встречается уже во взрослом возрасте. Она подразделяется на несколько видов в зависимости от причины гибели нейронов:
В зависимости от скорости развития процесса выделяют энцефалопатию острую и хроническую. Первая может развиться в течение нескольких дней или часов, чаще возникает на фоне сильной интоксикации, травмы, инфекционного процесса. Хронический процесс может протекать годами и десятилетиями.
Степени
Границы между степенями тяжести энцефалопатии условны, но для удобства врачи пользуются следующей классификацией:
Симптомы
Признаки энцефалоптии зависят от локализации очага разрушения, а также степени развития заболевания. Наиболее часто пациенты и их родственники сталкиваются со следующими симптомами:
У одних пациентов преобладают расстройства поведения, другие перестают нормально владеть своим телом; у третьих страдают, в основном, органы чувств. В тяжелых случаях человек требует постоянного ухода и наблюдения окружающих.
Осложнения
Осложнения энцефалопатии связаны с сильным и необратимым поражением головного мозга и представляют собой предельную степень наблюдаемых симптомов:
Диагностика
Диагностикой и лечением энцефалопатии занимается врач невролог. Обследование пациента включает в себя:
При необходимости могут быть назначены другие анализы и обследования, а также консультации специалистов для точного определения причины энцефалопатии.
Лечение
Чем раньше будет начато лечение энцефалопатии, тем больше шансов остановить прогрессирование патологии и восстановить полноценную работу головного мозга.
В первую очередь, необходимо устранить причину поражения нейронов:
Лечение непосредственно энцефалопатии требует назначения препаратов, улучшающих кровоток в сосудах головного мозга и обмен веществ внутри клетки. В зависимости от причины и степени поражения, врачи могут назначить:
При энцефалопатии курсы лечения проводятся регулярно, минимум 2 раза в год. Это позволяет держать заболевание под контролем. Подбор конкретных препаратов и определение дозировки осуществляется только врачом. Единой схемы лечения для всех больных не существует.
Для усиления действия лекарственных препаратов используются немедикаментозные методы лечения:
В отдельных случаях (при сосудистой природе энцефалопатии) приходится прибегать к хирургическому лечению:
Профилактика
Энцефалопатия – сложное заболевание. Не существует четкой методики, позволяющей предупредить ее появление и устранить все факторы риска. Врачи рекомендуют придерживаться следующих правил:
Лечение в клинике «Энергия здоровья»
Врачи клиники «Энергия здоровья» всегда готовы принять пациента любого возраста. Мы проведем тщательное обследование, выявим возможные причины энцефалопатии и примем все меры по ее устранению:
Наши неврологи будут контролировать состояние пациента и корректировать лечение при необходимости. Лечение энцефалопатии – это длительный и сложный процесс, но мы готовы за него взяться.
Преимущества клиники
Если Вам требуется полноценное обследование и качественное лечение, добро пожаловать в клинику «Энергия здоровья». Здесь Вас ждут:
Если у Вас или Ваших родственников появились признаки энцефалопатии, не затягивайте с обращением к врачу. Чем будет начато лечение, тем лучше результат. Запишитесь в клинику «Энергия здоровья» и позвольте нашим врачам подобрать оптимальную терапию.