язва дьелафуа в практике хирургов больницы скорой медицинской помощи
Язва дьелафуа в практике хирургов больницы скорой медицинской помощи
Полный текст статьи:
Диагностика
В основе данной патологии лежит пенетрация дилатированной, как правило, крупного калибра артерии подслизистого слоя через неизмененную слизистую оболочку ЖКТ. Данное состояние может сопровождаться разрывом стенки артерии и кровотечением. В качестве возможной этиологии рассматривается истончение слизистой оболочки в результате ишемии или других причин. Повреждение Делафуа чаще встречается у пожилых лиц мужского пола [14]. В большинстве случаев патологический очаг локализуется в верхней трети тела желудка (обычно в пределах 6 см от пищеводно-желудочного соединения) по малой кривизне [1], но может встречаться и в пищеводе [2], толстой [14] и тонкой кишке [10].
Диагностическими критериями данной патологии являются [3]:
Эндоскопическое УЗИ позволяет помочь установлению диагноза [13].
Кровотечение может носить массивный, угрожающий жизни характер, однако бывает и скрытым, приводя к хронической железодефицитной анемии.
Лечение
Что касается эффективности каждого из вышеописанных методов, то в работе ретроспективно сравнивающей сочетание инъекционной и термической терапии с клипированием оба метода лечения позволили достичь 100 % первичного гемостаза, рецидив кровотечения наблюдался только у одного пациента из первой группы и не встречался во второй группе [6]. Однако по данным другого исследования механические способы остановки кровотечения, т.е. клипирование или лигирование были успешны в 91,7 % наблюдений, по сравнению только с 75 % при инъекционных способах, рецидив кровотечения составлял 8,3 и 33,3 % соответственно [3]. Наконец сопоставляя лигирование и клипирование Park C.H., et al не отметил преимуществ какого либо из этих двух подходов [8].
Таким образом, лигирование и клипирование более эффективны в лечении повреждения Делафуа, чем инъекционный метод, выбор же конкретной методики зависит от опыта врача и ее доступности в каждой конкретной клинике.
Язва желудка. Острая с кровотечением (K25.0)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
Под острой язвой желудка (ОЯЖ) следует понимать ЯЖ любой этиологии, имеющую морфологию острой язвы. ОЯЖ следует отличать от эрозии и хронической язвы желудка. Некоторые авторы также понимают под этим термином впервые выявленную ЯЖ или стадию протекания язвенной болезни желудка и двенадцатиперстной кишки ( в т.ч. и хеликобактерной этиологии).
Эрозия – неглубокий дефект, повреждение слизистой оболочки в границах эпителия. Образование эрозии связано с некрозом участка слизистой оболочки. Как правило, эрозии множественны и локализуются преимущественно по малой кривизне тела и пилорического отдела желудка, реже – в двенадцатиперстной кишке (ДПК). Эрозии могуть иметь различную форму при размере от 1-2 мм до нескольких сантиметров. Дно дефекта покрыто фибринозным налетом, края мягкие, ровные и не отличаются от окружающей слизистой оболочки по виду.
Заживление эрозии происходит за 3-4 дня путем эпителизации (полная регенерация) без образования рубца. При неблагоприятном течении возможен переход в острую язву.
Острую язву желудка отличает от хронической хеликобактерассоциированной язвы помимо морфологических особенностей еще и то, что почти всегда удается выявить провоцирующий фактор, при исключении которого заживление язвы и выздоровление происходит достаточно быстро.
Примеры диагнозов:
1. Острый калькулезный холецистит, холецистэктомия (дата); острые стрессовые множественные эрозии и небольшие острые язвы антрального отдела желудка, осложненные кровотечением средней степени тяжести.
2. Ревматоидный артрит; три крупные острые лекарственныеязвы передней стенки тела желудка (прием НПВС Нестероидные противовоспалительные препараты (нестероидные противовоспалительные средства/агенты, НПВП, НПВС, НСПВП, NSAID) — группа лекарственных средств, обладающих обезболивающим, жаропонижающим и противовоспалительным эффектами, уменьшают боль, лихорадку и воспаление.
— индометацина).
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
В 1974 г. Forrest и соавторы описали эндоскопические признаки кровотечения из пептической язвы и систематизировали их.
В настоящее время эта классификация получила признание во всем мире.
Классификация Forrest:
Тип F I – активное кровотечение:
— I a – пульсирующей струей;
— I b – потоком.
Тип F II – признаки недавнего кровотечения:
— II а – видимый (некровоточащий) сосуд;
— II b – фиксированный тромб-сгусток;
— II с – плоское черное пятно (черное дно язвы).
Тип F III – язва с чистым (белым) дном.
Этиология и патогенез
Общие сведения
Все симптоматические язвы желудка объединены таким общим признаком, как образование язвенного дефекта слизистой оболочки желудка в ответ на воздействие ульцерогенных факторов (факторы, приводящие к образованию язвы).
1. Симптоматические язвы желудка (чаще стрессовые)
SRMD в ЖКТ проявляется двумя типами поражения слизистой:
— связанная со стрессом гипоксическая травма, которая проявляется диффузным поверхностным повреждением слизистой оболочки (некровящие эрозии, петехиальные кровоизлияния в слизистую);
— дискретными стрессовыми язвами, для которых характерны глубокие очаговые поражения, с проникновением в подслизистую, чаще всего в области дна желудка.
Стресс-индуцированные поражения слизистой в конечном итоге влияют на многие области верхних отделов пищеварительного тракта.
Возникновение симптоматических язв ранее связывали с активацией гипоталамо-гипофизарно-надпочечниковой системы с последующим увеличением выработки кортикостероидных гормонов. Действие последних вызывает повреждение защитного слизистого барьера, острую ишемию слизистой оболочки желудка и ДПК, повышение тонуса блуждающего нерва, нарушения гастродуоденальной моторики.
Современные подходы к патофизиологии процесса не исключают этот механизм, однако представляются многофакторными и связаны, прежде всего, с гипоксией слизистой ЖКТ.
Основные факторы SRMD, признанные на сегодняшний день:
— снижение кровотока;
— повреждения, связанные с ишемией, гипоперфузией и реперфузией.
Приемлемый уровень SaO2 не свидетельствует об адекватности перфузии слизистой. Чаще всего у пациентов в критическом состоянии, находящихся на искусственной вентиляции легких, периферическая сатурация не страдает или страдает умеренно, что не свидетельствует об отсутствии ишемии слизистой желудка и ДПК.
Язвы Кушинга изначально описаны у пациентов с опухолью головного мозга или церебральной травмой, то есть у группы пациентов с высоким внутричерепным давлением. Это, как правило, одиночные глубокие язвы, склонные к перфорации и кровотечению. Они связаны с высоким дебетом соляной кислоты в желудке и расположены обычно в ДПК или желудке.
Обширные ожоги связаны с так называемыми «язвами Курлинга«.
Перечисленные выше факторы возникновения стрессовых язв особенно актуальны у детей и пожилых пациентов.
3. Острые язвы ассоциированные с приемом нестероидных противовоспалительных препаратов (НПВП).
Прием НПВП чаще приводит к образованию хронических язв желудка. Многими авторами по отношению к таким язвам и другим процессам, ассоциированным с приемом НПВП, применяется термин «НПВП-ассоциированная гастропатия». Однако в отдельных случаях, на фоне тяжелой интеркуррентной патологии, прием НПВП прямо провоцирует развитие стрессовых язв и усугубляет кровотечение из них.
В качестве этиопатогенетических факторов развития НПВП-гастропатии рассматриваются следующие:
— локальное раздражение слизистой оболочки желудка (СОЖ) и последующее образование язвы;
— ингибирование синтеза простагландинов (ПГЕ2, ПГI2) и их метаболитов простациклина и тромбоксана А2 в СОЖ, выполняющих функцию цитопротекции;
— нарушение кровотока в слизистой оболочке на фоне предшествующего повреждения эндотелия сосудов после приема НПВП.
Топический повреждающий эффект НПВП проявляется тем, что спустя некоторое время после введения этих препаратов наблюдается повышение проникновения ионов водорода и натрия в слизистую оболочку. НПВП подавляют продукцию простагландинов не только в очагах воспаления, но и на системном уровне, поэтому развитие гастропатии – своеобразный запрограммированный фармакологический эффект этих препаратов.
При приеме НПВП снижается уровень простациклина и оксида азота, что неблагоприятно сказывается на кровообращении в подслизистом слое ЖКТ и создает дополнительный риск повреждения СОЖ и ДПК. Изменение баланса защитных и агрессивных сред желудка приводит к формированию язв и развитию осложнений: кровотечения, перфорации, пенетрации.
4. Прочие механизмы и условия возникновения.
Острая язва желудка, осложненная кровотечением, встречается у пациентов с гипергастринемией, гиперкальциемией (единичные случаи).
Эпидемиология
Возраст: кроме детей младшего возраста
Признак распространенности: Редко
Соотношение полов(м/ж): 2
Болезнь Дьелафуа является относительно редкой причиной кровотечения из верхних отделов желудочно-кишечного тракта.
Факторы и группы риска
I. Для стрессовых язв желудка и для стресс-индуцированных повреждений слизистой желудочно-кишечного тракта (ЖКТ) были сформулированы перечисленные ниже факторы риска (согласно ASHP Commission on Therapeutics and approved by the ASHP Board of Directors, 1998, с дополнениями и изменениями от 2012 г.)
2. Другие факторы риска:
— повреждения спинного мозга;
— множественные травмы : травма более чем одной области тела;
— печеночная недостаточность: уровень общего билирубина > 5 мг/дл, АСТ > 150 Ед/л (или более чем 3-кратное превышение нормальных показателей по верхней границе) или ALT> 150 Ед/л (или более чем 3-кратное превышение нормальных показателей по верхней границе);
Примечание. Некоторые исследователи из США указывают в группе других факторов риска почечную недостаточность (уровень креатинина сыворотки более 4 mg/dL).
II. Язвы, ассоциированные с приемом НПВП
Согласно рекомендациям American College of Gastroenterology (2009 г.) по предотвращению осложнений гастропатии, индуцированной НПВП, всех пациентов можно разделить на следующие группы по степени риска токсического воздействия НПВП на пищеварительный тракт:
1. Высокий риск:
— в анамнезе имеется осложненная язва, особенно недавняя;
— множественные (более 2-х) факторы риска.
3. Низкий риск: отсутствие факторов риска.
Клиническая картина
Клинические критерии диагностики
Cимптомы, течение
Диагностика
Предварительное введение назогастрального зонда для эвакуации сгустков крови и повышения точности эндоскопии не получило всеобщего признания.
Лабораторная диагностика
Анализ кала: определение скрытой крови.
Дифференциальный диагноз
Осложнения
Возможные осложнения:
— шок;
— анемия;
— коагулопатия потребления;
— рецидивы кровотечения.
В соответствии с современными представлениями, риск развития рецидива кровотечения и/или летального исхода ассоциирован со следующими эндоскопическими признаками:
— обнаружение на дне язвы обнаженного сосуда (риск 90%);
— обнаженный сосуд на дне язвы без видимого кровотечения (риск 50%);
— большой несформированный «красный» тромб, закрывающий дефект и не смыкающийся при орошении язвы изотоническим раствором натрия хлорида (риск 25%).
Согласно Международным клиническим рекомендациям по ведению пациентов с неварикозными кровотечениями из верхних отделов желудочно-кишечного тракта (согласительное совещание было проведено в июне 2002 г. под эгидой Канадской ассоциации гастроэнтерологов), риск рецидива кровотечения можно определить согласно представленной ниже таблице.
Статистически достоверные предикторы рецидива кровотечения
Факторы риска
Показатели повышения риска
Язва дьелафуа в практике хирургов больницы скорой медицинской помощи
ГБУ Шадринская БСМП, Курганская область
ГБУ Шадринская БСМП, Курганская область
ГБУ Шадринская БСМП, Курганская область
ГБУ Шадринская БСМП, Курганская область
ГБУ Шадринская БСМП, Курганская область
Язва Дьелафуа в практике хирургов больницы скорой медицинской помощи
Журнал: Эндоскопическая хирургия. 2013;19(1): 36-38
Заговеньев И. Г., Заговеньева С. Н., Дубовко В. Р., Полфунтиков А. А., Турушева Л. С. Язва Дьелафуа в практике хирургов больницы скорой медицинской помощи. Эндоскопическая хирургия. 2013;19(1):36-38.
Zagoven’ev I G, Zagoven’eva S N, Dubovko V R, Polfuntikov A A, Turusheva L S. Dieulafoy lesion in surgical practice of emergency care hospital. Endoscopic Surgery. 2013;19(1):36-38.
ГБУ Шадринская БСМП, Курганская область
ГБУ Шадринская БСМП, Курганская область
ГБУ Шадринская БСМП, Курганская область
ГБУ Шадринская БСМП, Курганская область
ГБУ Шадринская БСМП, Курганская область
ГБУ Шадринская БСМП, Курганская область
Кровотечение из верхних отделов желудочно-кишечного тракта в ургентной хирургии наиболее часто встречается при язвенной болезни желудка и двенадцатиперстной кишки, эрозивных гастритах, синдроме Маллори—Вейсса, при варикозном расширении вен пищевода и желудка, опухолях пищевода и желудка. В связи с внедрением в практику эндоскопии в последние годы все чаще диагностируются пороки развития и сосудистые аномалии желудка и пищевода, которые осложняются профузными кровотечениями.
Диагностика этих пороков трудна, мало знакома практикующим врачам, при этом не выработана единая тактика ведения таких больных.
К таким порокам относится изолированное расширение артериовенозных соустий подслизистой оболочки желудка — язва Дьелафуа.
Два аутопсийных случая этой патологии впервые описал Т. Gallard в 1884 г., но она стала широко известна с 1898 г., когда Дьелафуа первый выделил ее как отдельную нозологическую форму — «простое изъязвление». В настоящее время в Европе и США применяют разные названия этого необычного заболевания. Наиболее часто встречаются синонимы «артерия желудка с персистирующим просветом», «аневризма желудочной артерии», «аномалия подслизистой артерии», «кирзоидная аневризма», «артериосклероз желудка» и др. [1].
Кровотечение бывает вызвано необычно широким подслизистым артериальным сосудом, контактирующим со слизистой оболочкой. В 80% случаев источник кровотечения находится на расстоянии 6—10 см от пищеводно-желудочного соустья, преимущественно по малой кривизне. Однако описано поражение пищевода, тонкой, толстой кишки, желчного пузыря и прямой кишки [2, 3].
Сведения об этиологии и патогенезе болезни Дьелафуа противоречивы. По одним данным, необычно извитая артерия подслизистого слоя желудка резко расширена, но признаков васкулита, атеросклероза или сформированной аневризмы обнаружить не удается даже при целенаправленном исследовании [4]. Соседние вены и сосуды среднего калибра также могут быть изменены и напоминают картину при артериовенозных аномалиях — ангиодисплазиях [5]. Одни авторы полагают, что расширенная артерия в процессе роста начинает извиваться и складываться в спираль, проникая в слизистую оболочку, другие утверждают, что первично измененный сосуд просто продолжается в слизистом слое [6, 7]. В то же время в области дна и кардиального отдела подслизистые артерии отходят непосредственно от левой желудочной артерии. Эрозия слизистой оболочки, прилежащей к спиралевидной широкой артерии, — следствие давления ее ствола или локального гастрита с нарушением трофики и последующей эрозией стенки сосуда [8].
В крупных хирургических центрах болезнь Дьелафуа встречается у 1—2 больных в год. Как правило, врачи сталкиваются со значительными диагностическими трудностями. Нередко сосудистые аномалии попадают в разряд невыявленных причин желудочного кровотечения. Такие больные составляют 4—9%. В этой группе у 1—2% пациентов выявляют язву Дьелафуа. Этот показатель может варьировать в пределах 0,4—14% в зависимости от критериев отбора. Средний возраст пациентов составляет 54 года. Соотношение мужчин и женщин достигает 2/1 [9].
Предрасполагающие факторы — прием салицилатов или стероидов, хронический алкоголизм, стрессы при болезни Дьелафуа упоминаются редко. Язва Дьелафуа может сочетаться с другими заболеваниями: рак, язва желудка или двенадцатиперстной кишки, заболевания крови и др. Это может приводить к тяжелым диагностическим тактическим ошибкам, неоправданным операциям и релапаротомиям [10, 11].
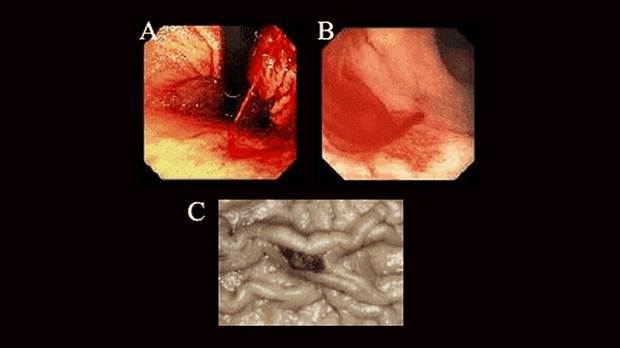
Клиническая картина заболевания. Чаще всего заболевание начинается без предвестников с признаками профузного внутреннего кровотечения. Основной метод диагностики — фиброгастроскопия в 98% случаев профузного кровотечения. При этом участок поражения может быть легко просмотрен. Нужен опыт врача. Как правило, видна эрозированная артерия, выступающая в просвет желудка в виде небольшого сосочка-кратера вулкана с центральным обесцвеченным участком среди нормально окрашенной слизистой оболочки. На высоте кровотечения виден фонтан артериальной крови. Диагностике мешают сгустки крови. Их трудно отмыть у тяжелого больного.
Рентгенологическое исследование желудка с контрастным веществом бесполезно, информативна ангиография. Этот метод может быть использован и для эмболизации патологического сосуда [12].
Лечение. Основной метод лечения — эндоскопический гемостаз. Наряду с назначением блокаторов рецепторов Н2 (эзомепразол, омепразол), необходимо воздействие непосредственно на очаг кровотечения. Иногда приходится применять весь комплекс мероприятий: орошение раствором, содержащим железо треххлористое и аминокапроновую кислоту, аппликации пленкообразующих препаратов (омепразол, статизоль, клей МК-8), гемоклипирование, термозонд, диатермокоагуляция сосуда и тканей вокруг, аргоноплазменная коагуляция, лазерная фотокоагуляция, инъекции норадреналина, введение склерозирующих препаратов (обкалывание спиртом, этоксисклеролом). Все шире применяется эндоскопическое клипирование кровоточащего сосуда. Этот метод самый быстрый, надежный и дешевый. Использование современных гемоклипаторов позволяет избежать ятрогенного увеличения размеров язвенного дефекта или перфорации стенки желудка. Эти осложнения иногда встречаются после инъекций склерозирующих препаратов и диатермокоагуляции.
В отсутствие эффекта от повторных попыток эндоскопического гемостаза или при рецидивах кровотечения больных следует оперировать. Иногда прошивают кровоточащий сосуд, но чаще всего выполняют клиновидную резекцию язвы. Биопсия кровоточащей язвы позволяет получить морфологическое подтверждение заболевания и убедиться в радикальности вмешательства [13, 14]. В редких случаях при диффузном поражении подслизистого слоя прибегают к проксимальной или дистальной резекции желудка вплоть до гастрэктомии. Некоторые авторы считают этот вид вмешательства методом выбора [15].
Прогноз зависит от своевременной диагностики и метода лечения. Ранее смертность достигала 80%. При развитии эндоскопических методов лечения летальность сократилась до 20%. В крупных хирургических центрах этот показатель не превышает 3% [16].
Собственное наблюдение. Больная Х., 34 года, поступила в хирургическое отделение в экстренном порядке с клинической картиной внутреннего кровотечения через 3 ч от начала заболевания. Выполнена фиброгастроскопия (ФГС), после чего установлен диагноз язвенной болезни желудка, F-3, состоявшееся кровотечение. Назначены гемостатические средства и противоязвенная терапия. На 8-е сутки пребывания в отделении у больной вновь началось внутреннее кровотечение, рвота с кровью и черный стул, падение артериального давления. Срочная ФГС: острая язва желудка с профузным артериальным кровотечением F-1-А (адрес просмотра видеоролика в интернете: http://youtube/c9VUl6wlenk). Попытка остановить кровотечение эндоскопически, с помощью обкалывания гемостатической смесью, наложения клипсы, электрокоагуляции сосуда успеха не принесли. Больная оперирована в экстренном порядке. Выполнены лапаротомия, гастротомия, клиновидное иссечение острой язвы желудка с ее биопсией, остановка кровотечения. В послеоперационном периоде проводились гемотрансфузии, переливание свежезамороженной плазмы, противоязвенная и гемостатическая терапия. Через день выполнена контрольная ФГС, кровотечения нет, язвы нет. Линия швов спокойная. На 5-е сутки после операции больная переведена в отделение. В тот же день у больной вновь началось кровотечение, рвота с кровью и черный стул. Экстренная ФГС: артериальное кровотечение из новой острой язвы желудка, выполнено клипирование сосуда, кровотечение остановлено.
Получили ответ гистологического исследования ранее удаленной язвы: острая язва желудка с клубком крупных артериальных сосудов в собственной пластинке слизистой оболочки и аррозией стенки одной из артерий. Язва Дьелафуа (см. рисунок). 

Через 2 дня вновь развилось кровотечение, выполнена ФГС: рецидив кровотечения из язвы, вновь клипирован сосуд. F-2-A. Имеется клипса в дне язвы от предыдущей ФГС. Больная лечится в отделении реанимации. Вновь через 2 дня очередной эпизод кровотечения, наложены еще 2 клипсы, кровотечение остановлено. F-1-B. На 19-е сутки больная выписана на амбулаторное лечение. За время пребывания в нашем отделении больная оперирована один раз и 3 раза успешно выполнено эндоскопическое клипирование кровоточащей язвы.
Заключение
Представлено редкое наблюдение болезни Дьелафуа, диагностированное при жизни у женщины 34 лет. Описаны трудности диагностики и варианты лечения профузного кровотечения у одной больной в 4 эпизодах за 19 дней лечения. Клинический диагноз подтвержден гистологически, при жизни пациента, имеются снимки препаратов, выполненные электронным микроскопом и их описание. Проведен анализ мировой и отечественной литературы. При повторных профузных артериальных кровотечениях неясной этиологии необходимо помнить об этой патологии. Обязательное условие — повторное проведение эндоскопических исследований желудка опытным специалистом. Методом выбора лечебной тактики у больных данной категории должно быть повторное эндоскопическое лечебное клипирование эрозивного сосуда в язве, которое с успехом может заменить хирургический метод иссечения и прошивания язвы желудка. Необходимо максимально использовать весь арсенал современных методов локального эндоскопического воздействия: аргоноплазменная коагуляция, электрокоагуляция, обкалывание сосуда гемостатическими смесями и склерозантами. При неэффективности эндоскопического гемостаза показаны лапаротомия, гастротомия, клиновидная резекция кровоточащей язвы с последующим гистологическим исследованием.