что будет если повредить костный мозг
Травмирование спинного мозга и его последствия
К счастью, серьезные травмы позвоночника с повреждением спинного мозга в медицинской практике встречаются не очень часто, но от этого не стают менее тяжелыми последствия таких происшествий. Сам позвоночный столб – достаточно крепкая конструкция, способная
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
Лечение травмы позвоночника и повреждения спинного мозга – довольно длительный и серьезный процесс, который не всегда ведет к полному выздоровлению пациента. Некоторые нарушения проявляются сразу, а некоторые могут развиться через время, возникая как симптомы остеохондроза, межпозвонковых грыж, спровоцировать развитие различных артрозов, стеноза, миелопатии и других заболеваний.
Анатомическое строение спинного мозга
Спинной мозг, также как и головной, несмотря на свою мягкую структуру, является одним из самых защищенных органов человеческого организма. Он покрыт несколькими оболочками (мягкий слой, паутинный и твердый), промежутки заполнены спинномозговой жидкостью. Таким образом, мозг как бы подвешен в жидкой среде на тонких растяжках, что позволяет ему выдерживать физические нагрузки, сотрясения при беге и ходьбе, растяжение и даже удары.
Расположен спинной мозг в спинномозговом канале (сквозном отверстии в позвоночнике) и со всех сторон защищен костными структурами, прочным мышечным и связочным корсетом. Наружная плотная оболочка мозга не касается стенок канала. Между ними существует зазор, называемый эпидуральным пространством, который заполнен жировой тканью, кровеносной сеткой, нервными корешками и спинномозговой жидкостью.
Повредить такую конструкцию довольно сложно, даже практически невозможно при спокойной и размеренной жизни. Поэтому даже сильное травмирование позвоночника обычно обходится без повреждения спинного мозга, хотя и провоцирует развитие хронических дегенеративно-дистрофических процессов.
Последствия повреждения спинного мозга осколками костных тканей позвоночника могут быть самыми различными и зависят от места повреждения (от временного нарушения двигательных возможностей конечностей до полного обездвиживания или летального исхода). Иногда встречаются случаи, когда первоначальные проблемы удается быстро локализировать, а затем включается процесс постепенного отмирания клеток мозга, воспаления, начинается кислородное голодание патологического участка и дальнейшее поражение здоровых клеток.
Причины и последствия травмирования спинного мозга
В повседневной жизни получить травму, приведшую к перелому позвоночника и повреждению спинного мозга, достаточно сложно. Но некоторые экстремальные ситуации могут спровоцировать огромные нагрузки, при которых компенсаторные способности организма недостаточно эффективны.
Дорожно-транспортные происшествия. Именно автомобильные катастрофы чаще всего становятся причиной столь тяжелых повреждений. При этом риску подвергаются не только сами водители, но и пешеходы, оказавшиеся в неподходящее время на месте аварии.
Экстремальные виды спорта. Некоторые люди сознательно подвергают свою жизнь опасности. Это и горнолыжники, скалолазы, велосипедисты, покоряющие горные вершины, роллеры, скейтбордеры, ныряльщики, автогонщики, водители мотоциклов и пр.
Падения с высоты. В этом случае совершенно неважно, с какого расстояния и при каких условиях произошло падение – риск травмирования и получения повреждений одинаков. Падение с лесов на строительных работах или ребяческие прыжки в воду с моста или «тарзанки» могут привести к одинаковым последствиям.
Бытовые травмы и криминальные случаи. В этот раздел попадают травмы, полученные при неудачном падении на льду зимой, со стремянки или обычной лестницы, на скользком полу (такие повреждения больше характерны для людей старшего и пожилого возраста, когда координация движений уже нарушена), а также криминальные истории, когда целостность позвоночника и спинного мозга нарушают ножевые или пулевые ранения.
Полученные во всех вышеперечисленных ситуациях травмы позвоночного столба и спинного мозга могут иметь самые серьезные последствия. Безусловно, легкое повреждение оболочки мозга и истечение спинномозговой жидкости может вызвать некоторые временные нарушения со стороны двигательных возможностей или нервных ощущений, но ничего особо страшного не повлечет.
Гораздо неприятнее, когда патологии роботы мышечных структур и внутренних органов так и не исчезнут или начнут развиваться кифоз, сколиоз, нестабильность позвонков, спондилолистез либо ретролистез, лечение которых нередко требует хирургического вмешательства. Возникновение и лечение невриномы позвоночника в большинстве случаев связывают с травмами позвонков и спинного мозга. В некоторых случаях может запуститься процесс запрограммированной гибели клеток спинного мозга (апоптоз), при котором клинические признаки поражения проявляются по нарастающей.
Полный разрыв позвоночника и спинного мозга на уровне шейного сегмента ведет к мгновенной смерти. Разрыв нижних участков дает шанс человеку на жизнь, так как легкие и сердце способны работать автономно от позвоночника, но двигательная способность тела будет заблокирована на некоторое время спинальным шоком.
Лечение травм спинного мозга
Спинной мозг по-особому реагирует на серьезное повреждение – он отключается (спинальный шок). Еще до недавнего времени врачи не знали, как бороться с синдромами поврежденного участка и выводить пострадавшего из шока. На сегодняшний день подобное состояние достаточно хорошо изучено и через несколько недель пациент приходит в сознание. На протяжении всего времени спинального шока тело подключено к аппаратам интенсивной терапии, поддерживающим дыхание и сердцебиение, а также тонус мышечных соединений.
После прохождения шока человеческое тело условно можно разделить на две половины: выше места травмы – управляемую мозгом и ниже места травмирования – управляемую автономно при помощи медицинского оборудования. Именно нижнюю часть организма и спинного мозга необходимо будет лечить.
При травмировании позвоночника и спинного мозга пострадавшему немедленно оказывают медицинскую помощь. Каждая минута промедления – это еще большее повреждение клеток мозга, их отмирание и необратимые последствия. Срочная операция по удалению осколков и обломков костных структур из спинномозгового канала, восстановление оболочки мозга и декомпрессия нервных корешков дают шанс на более быстрое и качественное дальнейшее восстановление организма.
По окончании экстренного вмешательства, насколько это возможно, врачи восстанавливают кровообращение и фиксируют позвоночник в неподвижном состоянии. Далее пациент несколько недель находится в реанимационном отделении под постоянным наблюдением.
Восстановление после травмы
Восстановительные процессы нервных клеток в спинном мозге начинаются соразмерно с отступлением спинального шока. И только когда пациент придет в полное сознание доктора смогут объективно оценить его состояние и шансы на выздоровление. После окончания реанимационного периода за состоянием больного наблюдают невролог и врач лечащий позвоночник.
В большинстве случаев первоначально даже не поврежденные, а просто близлежащие к травме участки мозга и нервных корешков и соответствующие им органы тела могут работать нестабильно, что проявляется в потере чувствительности кожи или неспособности двигаться. Регенерация нервных клеток и корешков проходит крайне медленно, и лечение больного будет длительным. Через несколько месяцев постепенно начнет возвращаться двигательная способность и чувствительность конечностей, наладится работа и контроль внутренних органов.
Те функции, которые не восстановились после полутора лет лечения, можно считать утерянными навсегда. Но в некоторых случаях происходит регенерация клеток мозга, а человек все равно не способен двигаться или ходить. Это объясняется особенностью организма «забывать» долго неиспользуемую мышечную активность и атрофией самих мышц.
Победить эту проблему помогли специально разработанные электростимуляторы и работа на тренажерах. Они позволяют «разбудить» уснувшие связи, активизировать работу каналов и заставить их функционировать заново. Через некоторое время больной уже сам сможет вставать на ноги и ходить.
Дальнейшая терапия повреждения мозга будет проходить в реабилитационных центрах лечения позвоночника и клиниках мануальной терапии. Физиопроцедуры, массажи, плавание, ЛФК и йога, иглоукалывание и рефлексотерапия помогут быстрее восстановиться организму и здоровью человека.
Как устроено донорство костного мозга: мифы, страхи, побочные эффекты
Олеся Остапчук СПИД.ЦЕНТР
Костный мозг достают из спины? Донор рискует своим здоровьем? Врачи относятся к донору хуже, чем к пациенту? По данным ВЦИОМ, 61 % россиян ничего не слышали о донорстве костного мозга, а каждый второй респондент считает процедуру опасной. И тем не менее трансплантация устойчивого к вирусу косного мозга остается самой перспективной технологией полной элиминации ВИЧ. СПИД.ЦЕНТР подготовил подробный разбор мифов о донорстве косного мозга, поговорив с онкологом-гематологом, консультантом «Фонда борьбы с лейкемией» Сергеем Семочкиным и донором костного мозга Ириной.
Что такое костный мозг и где он вообще расположен?
Это кроветворная ткань, которая находится в крупных костях человека. В костном мозге есть гемопоэтические (кроветворные) стволовые клетки (ГСК), когда они делятся и созревают — образуются все виды клеток крови: эритроциты, лейкоциты, тромбоциты. ГСК — отправная точка для процесса кроветворения в организме. Процесс их деления практически ничем не ограничен: из небольшого числа ГСК может появиться множество «дочерних» клеток, они будут делиться дальше, созревать, а из них образовываться другие клетки крови.
Из-за такой способности ГСК к делению, они чувствительны к цитостатической химиотерапии и облучению. Поэтому процесс кроветворения может нарушиться во время лечения онкологических заболеваний (у людей, проходящих высокодозную химиотерапию, как правило, этот процесс останавливается). Если ввести такому пациенту подходящие ГСК, они смогут заселить костный мозг пациента своими «дочерними» клетками и восстановить кроветворение. Соответственно, цель врачей — собрать достаточное количество ГСК у здорового человека (донора) и пересадить их больному (реципиенту).
А как его достают? Большим шприцем из позвоночника?
Костный мозг — не спинной, поэтому никто не будет выкачивать у доноров стволовых клеток жидкость из позвоночника. Собрать клетки можно двумя способами. Первый и самый распространенный — взять их из крови. В таком случае донору предварительно на протяжении нескольких дней вводят подкожно препарат — стволовые факторы роста, что стимулирует выход ГСК из костного мозга в кровь.
Сам забор клеток из крови очень похож на обычное донорство компонентов крови, например, тромбоцитов. Человека сажают в кресло, из вены берут кровь, она фильтруется в аппарате. Дальше машина забирает себе стволовые клетки, а все остальное возвращает обратно донору. Процесс длится несколько часов.
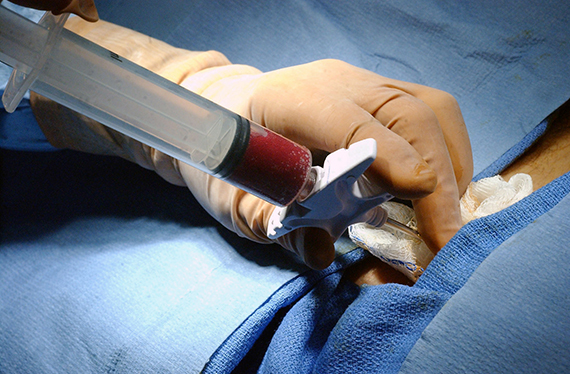
Во втором случае берут не кровь, а сам костный мозг. Для этого донору делают общую анестезию, шприцем прокалывают тазовую кость и берут литр смеси костного мозга и крови (это не более 5 % всего костного мозга). После из взятой смеси выделяют стволовые клетки. Операция длится примерно полчаса, а донор в этом случае около двух дней проводит в стационаре. После процедуры могут быть болезненные ощущения, которые снимаются обезболивающими.
Второй вариант используется существенно реже, когда врачам не удается собрать периферические, то есть циркулирующие в крови, ГСК. Поскольку он сложнее, соглашаются на него в основном родственники нуждающегося в трансплантации. Впрочем, донор сам может выбрать способ забора клеток.
По данным американской компании Be The Match, которая курирует самый большой регистр (банк) доноров костного мозга в мире, хирургическое вмешательство для забора стволовых клеток требуется в 23 % случаев. По другим цифрам — американского Института юстиции — хирургическая процедура делается в 30 %, а в 70 % — стволовые клетки забирают через кровь.
Любой ли костный мозг подойдет больному или он чем-то отличается?
Нет, костный мозг у каждого свой. Найти себе донора с подходящими стволовыми клетками сложнее, чем с кровью. Иногда среди родственников пациента может оказаться потенциальный донор костного мозга, но так бывает только в 50 % случаев. Если среди родных нет никого подходящего, нужно искать человека с таким же HLA-генотипом (это цифровой показатель генов, он отвечает за тканевую совместимость).
Найти донора можно через регистры (банки) доноров костного мозга. В них содержатся данные людей, прошедших фенотипирование — исследование клеток и генотипа — и согласившихся стать донорами ГСК.
А как выглядят банки костного мозга?
Это не огромные больницы с генетическими материалами, а электронные базы, компьютерная сеть, в которой хранится информация о генотипе потенциальных доноров и больных. Система определяет, насколько совместимы донор и реципиент.
Совместимость у всех разная. У каждой клетки человека есть свой набор рецепторов — главный комплекс гистосовместимости. Рецепторы находятся на поверхности клетки, и по ним можно определить информацию о белках, которые находятся внутри. Так клетки собственной иммунной системы могут вовремя определять нарушения среды внутри клетки и устранять их или сигнализировать о них. До какого-то момента иммунная система способна таким образом распознавать наличие опухоли.
по теме
Лечение
Зафиксирован второй случай излечения от ВИЧ. На самом деле он третий
Для трансплантации необязательна совместимость групп и резус-факторов крови, важнее именно генетическая совместимость. Среди идеально подходящего неродственного донора и родственного донора, совпадающего не по всем пунктам, врачи выберут, скорее всего, последнего, потому что с ним ниже вероятность отказа от донации.
Порой больному подходят сразу 50-70 доноров, но бывает, что «генетический близнец» в регистре вовсе не находится. В последнем случае можно попробовать организовать донорские акции, чтобы больше людей прошли типирование, но в любом случае, если подходящего донора нет в банке, помочь пациенту не получится. Каждый год не менее трех тысяч людей умирают, потому что не смогли найти себе подходящего донора.
Пациент и донор с одним и тем же этническим происхождением вероятнее подойдут друг другу. Чем больше людей проходит типирование, тем больше в регистрах разных генетических данных, а значит, выше вероятность совместимости пациента и донора.
По данным американской компании Be The Match, больше всего проблем с поиском донора костного мозга у темнокожих людей, индейцев, уроженцев Аляски, азиатов, коренных гавайцев и других жителей островов Тихого океана, латиноамериканцев и метисов. Американский Институт юстиции сообщает, что афроамериканцы, у которых нет родственного донора, находят себе подходящего только в 25 % случаев, при этом, если донора нашли, в 80 % случаев это единственный вариант в реестре. Для азиатов этот показатель равен 40 %, для латиноамериканцев — 45 %, для европейцев — 75 %. Конкретный процент для метисов в статистике не приводится, но институт уточняет, что для них ситуация гораздо хуже.
Зачем нужны доноры костного мозга?
Трансплантация костного мозга ежегодно требуется более чем 5 тысячам россиян, из них 4214 пересадок нужны взрослым и 900 — детям. В России нет общего регистра данных для доноров, каждый банк считает своих доноров сам. По словам онколога-гематолога Сергея Семочкина, самый большой банк стволовых клеток в России находится в Кирове в центре «Росплазма». В нем зарегистрировано 35 787 человек.
Еще один большой реестр доноров костного мозга в нашей стране находится в ведении «Русфонда» — Национальный регистр доноров костного мозга имени Васи Перевощикова. Он существует с 2013 года и объединяет 12 региональных российских регистров и один казахский. На 31 октября 2019 года в нем состояли 29 178 доноров костного мозга.
Во всемирном банке костного мозга (Bone Marrow Donors Worldwide) зарегистрировано 35,6 миллиона человек. Однако найти там совместимого с россиянином донора сложно — в нашей стране много национальностей и генетических сочетаний, которых нет больше нигде в мире. Вероятность, что русский человек найдет подходящего донора в отечественном регистре, выше, чем в зарубежных.
Семочкин приводит пример, что зачастую кавказцы не могут найти своего «генетического двойника» в европейской базе. Но у них больше детей в семье, поэтому выше вероятность найти родственного донора. Огромная проблема с поиском доноров и у малочисленных этносов, например, жителей Крайнего Севера. Как правило, найти донора им не удается.
Единственное решение проблемы — вступление в национальный регистр как можно большего количества людей разных национальностей. Как объясняет Семочкин, затраты на трансплантацию клеток и все остальные процедуры российского пациента с российским же донором не превышают 160 000 рублей. В то же время процедуры и трансплантация с донором из европейского банка требуют порядка 20 000 евро. Государство не может выделить такие деньги, у пациентов их тоже, как правило, нет — финансирование ложится на благотворительные фонды.
Как стать донором?
В России стать донором может любой здоровый гражданин РФ без хронических заболеваний в возрасте от 18 до 45 лет, в некоторых случаях — до 50 лет. Возраст имеет значение: чем моложе донор, тем выше концентрация клеток в трансплантате и их «качество».
Студентка магистратуры МГИМО Ирина стала донором костного мозга в конце октября этого года. До этого она с 18 лет регулярно сдавала кровь и тромбоциты в донорских организациях. Три года назад она прочитала колонку Валерия Панюшкина «Встреча» о том, как познакомились донор и реципиент, и окончательно решила сдать костный мозг.
Первый шаг — сдача крови на типирование. Это можно сделать в любой из крупных частных медицинских лабораторий или в лабораториях некоторых медицинских центров или регистров. Посмотреть полный список центров, позволяющих попасть в банк «Русфонда», можно здесь.
Ирина выбрала Национальный медицинский исследовательский центр гематологии. Там она сдала около 10 миллилитров крови на типирование и подписала соглашение о вступлении в регистр. Оно ни к чему не обязывает донора — можно отказаться в любой момент. Но это важно для реципиента — за 10 дней до пересадки стволовых клеток проводится высокодозная химиотерапия, которая полностью уничтожает кроветворную и иммунную системы. Поэтому отказ в последнюю минуту может быть губителен для того, кто ждет трансплантации.
Через полтора месяца после типирования на электронную почту Ирины пришло сообщение, что с анализами все в порядке и ее занесли в регистр.
по теме
Лечение
«В поисках исцеления». Что нового было на конференции CROI-2019?
«Я тогда почувствовала большую ответственность. Стояла на перекрестке и думала: а вдруг меня сейчас собьет машина, и я не смогу сдать. Меня это не то чтобы особо напрягало, но я стала отвечать на все звонки с незнакомых номеров, мало ли», — вспоминает она.
Через два года Ирине в мессенджер с неизвестного номера написали, что она подошла пациенту (из России), позвали на расширенное типирование, а также сдать анализы на ВИЧ и гепатит. Результаты анализов она ждала еще пять дней, параллельно врачи обследовали остальных подходящих доноров. Ответ прислали также в мессенджере: совместимость Ирины с пациентом 9 из 10, а у другого донора 10 из 10, врачи выбрали его.
Спустя полгода ей снова позвонили, оказалось, что пересадка так и не состоялась, а донор все еще был нужен. Она приехала в центр гематологии, поговорила с врачом, сдала кровь на биохимию, ВИЧ, сифилис, сделала флюорографию и ЭКГ. Через несколько дней позвали на уколы. Количество уколов зависит от веса донора, в среднем, делают 1-2 укола в день на протяжении трех дней. Ирине назначили дважды в день. Родителям она не стала говорить про свое донорство — не поняли бы. Поэтому приходилось прятать шприцы с лекарством в упаковках от зубной пасты в холодильнике.
По словам девушки, побочные эффекты были незначительные: на второй день появилась небольшая ломота в костях, «будто провела ночь в неудобной кровати», на третий — ощущение «тяжелой головы». Все это время врачи были на связи. Медицинские организации одинаково заботятся и о доноре, и о реципиенте: с момента прохождения необходимых для сдачи процедур донор формально числится как пациент при госпитализации, даже если не лежит в больнице, а сидит дома, как Ирина.
Можно ли донору знакомиться с реципиентом?
Да, но через два года и только если обе стороны согласны. За два года станет понятно, смог ли костный мозг донора прижиться у реципиента. В некоторых европейских странах и США этот срок составляет один год. А в Испании донорам и реципиентам запрещено видеться на протяжении всей жизни. Анонимность обеспечивает безопасность. Если они познакомятся сразу после донации, а через месяц костный мозг не приживется, то родственники больного могут «отомстить» донору, обвинить его в чем-то, в чем он не виноват. Анонимность позволяет избежать этого. С другой стороны такая мера позволяет избегать шантажирования родственников реципиента и вымогательства у них денег.
Донорство костного мозга проводится безвозмездно, можно узнать лишь пол и возраст больного, а также передать что-то анонимное в знак поддержки. Ирина передала открытку, на которой изображены руки, держащие кофейную чашку, на фоне гор. «Я там написала: поправляйся, я в тебя верю. Никакую информацию о себе нельзя указывать, мне даже сказали писать в настоящем времени, чтобы не было окончаний прошедшего времени, по которым можно определить род», — рассказывает Ирина.
Потенциальную встречу с реципиентом девушка не представляет. По количеству взятых у нее стволовых клеток и предполагаемой массе тела, она считает, что ее реципиент — мужчина средних лет. «Я не хочу, чтобы он чувствовал себя обязанным, да и о чем мы будем разговаривать? Я бы хотела, чтобы эта встреча произошла на каком-то мероприятии, в медицинском центре, например. Так мне было бы легче».
Трудно ли восстановиться после донорства костного мозга?
Пообщаться с корреспондентом Ирина смогла уже через пару дней после донации: «Мне важно, чтобы мои друзья и другие люди видели, что я сдала костный мозг и со мной все нормально. Я не лежу после этого в реанимации».
Донор отдает малую часть своего костного мозга — 5 % стволовых клеток здорового человека достаточно для восстановления кроветворения у больного. Потеря части стволовых клеток никак не ощущается, а их объем полностью восстанавливается в течение семи-десяти дней. Оставшиеся в крови донора ГСК самостоятельно обратно всасываются в костный мозг. Повторное донорство возможно уже через три месяца после забора клеток, то есть сдать костный мозг можно несколько раз за жизнь.
На каком уровне находится трансплантация стволовых клеток в России?
По словам Сергея Семочкина, сама российская система пересадки костного мозга очень хорошая, но проблема в нехватке учреждений, делающих трансплантацию, в России их — единицы. Недостаточно учреждений, квалифицированных сотрудников, нет государственного финансирования. После трансплантации реципиент должен еще несколько лет — минимум два года — получать терапию на подавление иммунных реакций. Например, если пациент из региона, а костный мозг ему пересаживали в Санкт-Петербурге, то дальнейшее ведение пациента должно проходить в его регионе. Но это сложно, объясняет Семочкин, врачей в регионах к этому не готовят, они не понимают, что делать. В итоге люди вынуждены постоянно обращаться в федеральный центр, а это тормозит трансплантацию следующих пациентов.