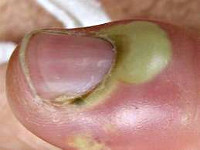
что приложить к нарыву чтобы вытянуть на пальце
Панариций — причины и лечение воспаления тканей пальца
Панариций – это острое гнойное воспаление тканей пальца, возникающее в случае их инфицирования при различного рода травмах: отрывании заусениц, ссадинах, занозах, колотых ранах и т.д.
Панариций вне зависимости от локализации – на пальце руки или на ноге – это не только неприятное и эстетически непривлекательное, но и достаточно опасное явление. Мало кто понимает, какие последствия могут быть от простого откусывания заусеницы или неудачно прищемленного ногтя.
Почему развивается воспаление?
Непосредственной причиной развития воспалительного процесса является проникновение условно-патогенных микроорганизмов, обитающих на теле человека (преимущественно, стрептококков), через поврежденные участки кожи в более глубокие слои.
К предрасполагающим факторам панариция относят:
Виды
Панариций на пальце в зависимости локализации воспаления бывает поверхностным и глубоким.
К поверхностным формам относят:
Кожный панариций – гной локализуется под эпидермисом кожи, образуя видимый пузырь. Настоятельно не рекомендуется самостоятельно пытаться его вскрывать, так как под ним может быть более глубокое воспаление.


Околоногтевой панариций, или паронихия – очаг воспаления в данном случае локализуется под корнем ногтя, а воспалительный процесс затрагивает мягкие ткани, окружающие ноготь, и сопровождается покраснением, припухлостью и нависанием мягкого валика над ногтем.


Подногтевой панариций – данная форма развивается после некачественно проведенного маникюра/педикюра или в результате распространения гноя при неизлеченном околоногтевом воспалении. Сопровождается распирающей, пульсирующей болью под ногтем. Кроме того, возможно его отслоение


Подкожный панариций – характеризуется увеличением объема пальца, затруднением движения им, сглаженностью межфаланговых складок, а также пульсирующими, нарастающими болями, которые часто являются причиной нарушения сна, вплоть до бессонницы.




Если игнорировать возникшую проблему, воспаление, даже кажущееся незначительным, может перейти в более глубокий ткани, вызывая сухожильную, костную, суставную формы.
Сухожильный панариций – воспаление сухожильного влагалища и сухожилие сгибателя пальца. Происходит утолщение пальца, зачастую его трудно разогнуть из-за сильной боли. Особенную опасность в этом случае представляют повреждения большого пальца и мизинца, так как воспаления ввиду анатомической связи может перейти на предплечье, что может привести к тяжелой форме флегмоны.


При суставном и костном панариции боли носят постоянный, пульсирующий, тупой характер. Движения пальцем затруднены ввиду распространенной отечности и сильной боли. Характерно и образование свищей, из которых продолжительное время истекает гной.
Особо опасным считается пандактилит – воспаление всех тканей пальца, что может привести в конечном итоге к его ампутации. Палец отечный, сине-багрового цвета. Процесс сопровождается выраженной интоксикацией организма, воспалением регионарных лимфатических узлов. Боли при пандактилите приобретают невыносимый, распирающий характер, при этом локализуются не только в пальце, но и в кисти.
Лечение панариция
Лечение заболевания любой формы должно проводиться под контролем специалиста. Опасность игнорирования проблемы или самолечения заключается в том, что даже при видимом минимальном воспалении процесс может сочетаться с более тяжелыми формами, а также отсутствие полной асептики, антисептики и стерильности зачастую приводит к распространению гнойного процесса на окружающие ткани.
Лечение кожной формы допускает местную терапию – срезание отслоившегося эпидермиса и полную обработку гнойной раны вне зависимости от ее размеров.
При подногтевом панариции ноготь удаляется полностью под местной анестезией.
Лечение сухожильной, суставной и костной форм также требуют оперативного, причем незамедлительного, хирургического вмешательства: гнойная полость вскрывается, промывается и тщательно обрабатывается антисептиками, при этом возможно повторное проведение манипуляции (в зависимости от распространенности и запущенности процесса).
Терапия также включает в себя:
Категорически запрещается применение горячих ванночек и компрессов, так как это благоприятная среда для более быстрого размножения возбудителя и распространения инфекции.
Залогом успешного лечения панариция на пальце руки или ноги является своевременное обращение за медицинской помощью и грамотно подобранная терапия. Намного легче лечить начальные неосложненные формы, чем запущенные случаи панариция, которые нередко заканчиваются ампутацией пальца.
Как удалить гной из пальца на руке или ноге?
Нагноение на пальцах может быть следствием неаккуратно выполненного маникюра или педикюра, а также из-за мелких травм кожи. В небольшую ранку на коже заносятся болезнетворные бактерии, которые и вызывают патологический процесс.
В первые дни болезни помочь больному можно при помощи народных методов. Но в том случае, если симптомы прогрессируют, без помощи хирурга уже не обойтись. Ждать, пока заболевание пройдёт само не стоит, так как это может привести к сепсису.
Лечебные ванночки для лечения нагноения
Острое гнойное воспаление пальца называется панарицием. Лечение народными методами сводится к распариванию больного пальца и накладыванию на него различных средств, которые способствуют оттоку гноя.
Хозяйственное мыло
Для ванночки необходимо приготовить обычное хозяйственное мыло и горячую воду.
Мыло натирают на тёрке и растворяют столовую ложку мыльной стружки в кипятке;
Раствор остужают до температуры 60-70 градусов и опускают в него больной палец;
Ванночку делают не меньше 20 минут, постоянно подливая горячую воду.
Делать мыльные ванночки необходимо не менее 4-х раз в сутки. После процедуры палец высушивают полотенцем, а затем обильно накладывают мазь Вишневского или Левомеколь.
Раствор соли
Быстрому выходу гноя способствует и крепкий раствор кухонной соли. Для приготовления раствора берут столовую ложку с горкой соли на литр кипятка. В солевой раствор окунают больной палец и распаривают его около получаса. После процедуры руку высушивают хлопковой салфеткой и прикладывают разрезанный лист алоэ, который фиксируют бинтом.
Отвар трав
Быстро вылечить панариций можно и с помощью отвара лекарственных трав. Берут по одной столовой ложке листьев подорожника, шалфея и календулы, и заливают литром воды. Доводят состав до кипения и настаивают 20 минут, потом в отваре распаривают больной палец. После процедуры на воспалённый палец накладывают аппликацию с мазью Вишневского.
Раствор соды
Сода характеризуется антисептическим действием, поэтому содовые ванночки эффективны при скоплении гноя под ногтевой пластиной. Для приготовления раствора берут две чайные ложки пищевой соды, которую растворяют в литре горячей воды. Воспалённый палец необходимо парить не меньше 20 минут, при необходимости подливая горячую воду.
Раствор марганцовки
Перманганат калия – это сильное антисептическое средство. При лечении панариция можно парить больной палец в розовом растворе марганцовки. Для приготовления лечебного средства нужно взять кристаллики марганца на кончике ножа и растворить их в литре тёплой воды.
Перед применением раствор марганцовки необходимо обязательно процедить через несколько слоёв марли. Нерастворённые кристаллики могут привести к ожогам кожи.
Народные способы лечения панариция
Есть много народных рецептов, которые помогут вытянуть гной при панариции. Перед прикладыванием любых компрессов, больной палец необходимо распарить.
Запечённый лук
Луковицу среднего размера запекают в духовке целиком, затем разрезают пополам и прикладывают к месту нарыва. Лук необходимо зафиксировать при помощи бинта, компресс рекомендуется менять каждые 3 часа.
Запечённый чеснок
Два крупных зубчика чеснока запекают в духовом шкафу и смешивают с мелко натёртым хозяйственным мылом. Полученную лепешку прикладывают к больному пальцу на 4 часа, потом меняют на новую.
Компресс из свеклы
Свеклу натирают на мелкой тёрке, полученную кашицу накладывают на сложенный в несколько слоёв бинт, а затем накладывают на место нарыва. Такой компресс будет особенно эффективным после ванночки с марганцовкой или лекарственной травой.
Какие лекарственные средства могут помочь
В домашних условиях можно лечить панариций и лекарственными препаратами. Чаще всего к гнойнику прикладывают такие лекарства:
Ихтиоловую мазь. Это лекарственное средство оказывает выраженное противовоспалительное, обезболивающее и антисептическое действие. Мазь необходимо прикладывать к месту воспаления толстым слоем и закрывать бинтом;
Синтомициновую мазь. Этот препарат оказывает губительное действие на многие виды бактерий и обладает лёгким обезболивающим эффектом;
Левомеколь. Эта мазь обладает выраженным бактерицидным и иммуностимулирующим действием. Левомеколь эффективен по отношению ко многим патогенным бактериям. Мазь необходимо наносить на повреждённый палец с первого дня воспаления;
Мазь Вишневского. Препарат обладает бактерицидным, заживляющим и противовоспалительным действием. Аппликации с мазью делают с использованием любого пористого материала – бинта, ваты или хлопковой ткани.
Если после лечения дома состояние не улучшилось, а наоборот палец распух ещё больше, необходимо обращаться в больницу. Операцию по удалению гноя проводят под местным наркозом, поэтому она не вызывает болевых ощущений. В особо тяжёлых случаях врач может полностью удалить ногтевую пластину.
Панариций. Лечение нарывов
Панариций – острый гнойный воспалительный процесс, который локализуется в мягких тканях пальцев рук (реже – пальцев ног) и возникает на ладонной поверхности пальцев. Развивается в результате жизнедеятельности гноеродных микроорганизмов (чаще всего – золотистого стафилококка), которые проникают в ткани через мелкие повреждения кожи (ссадины и мелкие ранки на руках), которые порой могут оставаться незамеченными.
Цены на услуги
Панариций – острый гнойный воспалительный процесс, который локализуется в мягких тканях пальцев рук (реже – пальцев ног) и возникает на ладонной поверхности пальцев. Гнойные воспаления на тыльной поверхности пальцев к панарициям не относятся, за исключением процессов в области ногтя.
Панариций развивается в результате жизнедеятельности гноеродных микроорганизмов (чаще всего – золотистого стафилококка), которые проникают в ткани через мелкие повреждения кожи (ссадины и мелкие ранки на руках), которые порой могут оставаться незамеченными. При этом наблюдаются характерный отек, покраснение и боли в области пораженного пальца. На начальных стадиях еще возможно консервативное лечение. При тяжелых формах заболевания наблюдается озноб и повышение температуры. Боли могут носить резкий, пульсирующий характер и мешать нормальному сну. На пораженном участке кисти начинает формироваться гнойник.
Все дело в том, что на ладонной поверхности пальцев расположено множество важных анатомических образований: сухожилия и сухожильные влагалища, нервы, сосуды, капсулы суставов и т. д. Подкожная клетчатка в этой области имеет особое строение. От кожи к ладонному апоневрозу идут многочисленные эластичные и прочные волокна. Кроме того, в толще клетчатки располагаются продольные пучки соединительной ткани. В результате клетчатка оказывается разделенной на мелкие ячейки, напоминающие пчелиные соты.
Такое строение, с одной стороны, препятствует распространению воспаления «вдоль», с другой – создает благоприятные условия для проникновения гнойного процесса вглубь тканей. Именно поэтому при панариции возможно быстрое прогрессирование с вовлечением сухожилий, костей и суставов или даже всех тканей пальца.
При формировании гнойника необходима операция, т.к. особенности строения и расположения мягких тканей в этой области, как было отмечено выше, способствуют распространению нагноения в глубину. В отсутствие надлежащего лечения вероятны серьезные осложнения, поэтому при подозрении на панариций следует незамедлительно обращаться к врачу.
Панариций чаще наблюдается у детей, а также у лиц молодого и среднего возраста – от 20 до 50 лет. По статистике, три четверти пациентов заболевают после микротравмы, полученной на производстве. Самой распространенной локализацией являются I, II и III пальцы правой кисти. Развитию панариция способствуют как внешние (охлаждение, вибрация, воздействие химических веществ), так и внутренние (ослабление иммунитета) факторы.
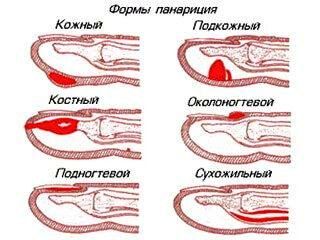
Классификация панарициев
С учетом месторасположения и характера пораженных тканей выделяют следующие виды панариция:
Предрасполагающие факторы и причины развития панариция
Непосредственной причиной возникновения панариция чаще всего становится золотистый стафилококк, который проникает в ткани через ранки, ссадины, уколы, трещины, занозы или заусенцы, чаще всего остающиеся незамеченными, т.к. выглядят настолько незначительными, что больной попросту не обращает на них внимания. Реже панариций вызывается грамотрицательной и грамоложительной палочкой, стрептококком, кишечной палочкой, протеем, а также анаэробной неклостридиальной микрофлорой и возбудителями гнилостной инфекции.
К числу внешних факторов, способствующих развитию панариция, относятся:
Внутренними факторами, увеличивающими вероятность возникновения панариция, являются:
Симптомы панариция
В области воспаления формируется гнойный очаг, который хорошо виден при поверхностных формах панариция. Формирование гнойника может сопровождаться слабостью, повышенной утомляемостью, головной болью и повышением температуры тела. Симптомы интоксикации ярче выражены при глубоких, тяжелых формах панариция (костном, суставном, сухожильном).
Кроме того, у каждой формы панариция существуют свои характерные симптомы.
Кожный панариций
Обычно возникает в области ногтевой фаланги. Кожа в этом месте краснеет, затем в центре покраснения отслаивается ограниченный участок эпидермиса. Образуется пузырь, наполненный мутной, кровянистой или серовато-желтой жидкостью, просвечивающей через кожу. Сперва боли нерезкие, затем они постепенно усиливаются, становятся пульсирующими. Эта форма панариция часто сопровождается стволовым лимфангитом, при котором на предплечье и кисти образуются красные полосы по ходу воспаленных лимфатических узлов. При неосложненном панариции общее состояние не страдает, при лимфангите возможно повышение температуры, слабость, разбитость.
Околоногтевой панариций (паронихия)
Как правило, развивается после неудачно проведенного маникюра или является осложнением заусенцев и трещин околоногтевого валика у людей физического труда. Вначале отмечается локальный отек и покраснение, затем процесс быстро распространяется, охватывая весь ногтевой валик. Достаточно быстро формируется гнойник, просвечивающий через тонкую кожу этой области. В области воспаления возникают сильные боли, нарушающие сон, однако общее состояние почти не страдает. Лимфангит при данной форме панариция наблюдается редко.
Возможно самопроизвольное вскрытие гнойника, однако его неполное опорожнение может стать причиной перехода острой формы панариция в хроническую. При прогрессировании процесса гной может прорваться под основание ногтя, распространиться в подкожную клетчатку ладонной области, на кость и даже дистальный межфаланговый сустав.
Подногтевой панариций
Обычно является осложнением паронихии, однако, может развиваться и первично – в результате занозы, колотой ранки в области свободного края ногтя либо при нагноении подногтевой гематомы. Поскольку формирующийся гнойник в этой области «придавлен» жесткой и плотной ногтевой пластиной, для подногтевого панариция характерны чрезвычайно интенсивные боли, общее недомогание и значительное повышение температуры. Ногтевая фаланга отечна, под ногтем просвечивает гной.
Подкожный панариций
Самый распространенный вид панарициев. Обычно развивается при инфицировании небольших, но глубоких колотых ранок (например, при уколе шипом растения, шилом, рыбьей костью и т. д.). Вначале появляется небольшое покраснение и локальная боль. В течение нескольких часов боль усиливается, становится пульсирующей. Палец отекает. Общее состояние пациента может как оставаться удовлетворительным, так и значительно ухудшаться. При гнойниках, находящихся под большим давлением, отмечаются ознобы и повышение температуры до 38 градусов и выше. При отсутствии лечения, недостаточном или позднем лечении возможно распространение гнойного процесса на глубокие анатомические образования (кости, суставы, сухожилия).
Костный панариций
Может развиться при инфицированном открытом переломе или стать следствием подкожного панариция при распространении инфекции с мягких тканей на кость. Характерно преобладание процессов расплавления кости (остеомиелит) над ее восстановлением. Возможно как частичное, так и полное разрушение фаланги. На ранних стадиях симптомы напоминают подкожный панариций, однако, выражены гораздо более ярко. Пациент страдает от чрезвычайно интенсивных пульсирующих болей, не может спать.
Пораженная фаланга увеличивается в объеме, из-за чего палец приобретает колбообразный вид. Кожа гладкая, блестящая, красная с цианотичным оттенком. Палец слегка согнут, движения ограничены из-за боли. В отличие от подкожного панариция при костной форме невозможно определить участок максимальной болезненности, поскольку боль носит разлитой характер. Отмечается озноб и лихорадка.
Суставной панариций
Может развиться в результате непосредственного инфицирования (при проникающих ранах или открытых внутрисуставных переломах) или распространения гнойного процесса (при сухожильном, подкожном и костном панариции). Вначале возникает небольшой отек и боль в суставе при движениях.
Затем боль усиливается, движения становятся невозможными. Отек увеличивается и становится особенно выраженным на тыльной поверхности пальца. При пальпации определяется напряжение капсулы сустава. В последующем на тыле пальца образуется свищ. Первичные панариции могут заканчиваться выздоровлением, при вторичных панарициях (обусловленных распространением нагноения с соседних тканей) исходом обычно становится ампутация или анкилоз.
Сухожильный панариций (гнойный тендовагинит)
Как и другие виды панариция, может развиться как при прямом проникновении инфекции, так и при ее распространении из других отделов пальца. Палец равномерно отечен, слегка согнут, отмечаются интенсивные боли, резко усиливающиеся при попытке пассивных движений. При давлении по ходу сухожилия определяется резкая болезненность. Покраснение может быть не выражено. Отмечается значительное повышение температуры, слабость, отсутствие аппетита. Возможны спутанность сознания и бред.
Сухожильный панариций – самое тяжелое и опасное гнойное воспаление пальца.
Это обусловлено тем, что гной быстро распространяется по сухожильным влагалищам, переходя на мышцы, кости, мягкие ткани ладони и даже предплечья. При отсутствии лечения сухожилие полностью расплавляется, и палец теряет свою функцию.
Диагностика панариция
Диагноз выставляется на основании жалоб пациента и клинических симптомов болезни. Для определения формы панариция и уточнения локализации гнойника проводится пальпация пуговчатым зондом.
Для исключения костного и суставного панариция выполняют рентгенографию. При этом следует учитывать, что, в отличие от костного панариция, при суставной форме заболевания изменения выявляются не сразу и могут быть слабо выраженными. Поэтому для уточнения диагноза следует назначать сравнительные рентгенограммы одноименного здорового пальца на другой руке.
Лечение панариция
На ранних стадиях пациентам с поверхностным панарицием может быть назначена консервативная терапия: дарсонваль, УВЧ, тепловые процедуры.
На поздних стадиях поверхностного панариция, а также на всех стадиях костной и сухожильной формы заболевания показана операция. Вскрытие панариция дополняют дренированием так, чтобы обеспечить максимально эффективный отток из разделенной на ячейки клетчатки.
Хирургическая тактика при костном или суставном панариции определяется степенью сохранности пораженных тканей. При частичном разрушении выполняют резекцию поврежденных участков. При тотальной деструкции (возможна при костном и костно-суставном панариции) показана ампутация. Параллельно проводится лекарственная терапия, направленная на борьбу с воспалением (антибиотики), уменьшение болей и устранение явлений общей интоксикации.
Вытягивание гноя из закрытых ран дома
Образование гноя в раневой поверхности говорит о присоединении инфекции. Нагноение — это своеобразная защитная реакция организма. Таким образом, человеческий организм сам пытается избавиться от инородных предметов (древесных частиц, металлической стружки, тканевых волокон и различных микроорганизмов).
Причины нагноения раны
К области, в которой есть повреждение, начинает активно поступать кровь, насыщенная белыми кровяными тельцами — лейкоцитами. Местная иммунная система начинает работать в усиленном режиме, направляя к повреждению макрофаги (иммунные клетки), которые съедают инородные микроорганизмы и тела, специальными ферментами обезвреживают их, но после этого и сами погибают. Именно так происходит нагноение. Если повреждение небольшое, то можно вытянуть гной из раны в домашних условиях, но при обширном гнойном процессе все же не стоит пренебрегать помощью хирурга.
Признаки гнойного воспаления
Визуально иногда сложно увидеть, что в месте повреждения образовался гной, особенно если рана закрытая. Но независимо от места локализации гнойных ран, они имеют определенные местные и общие симптомы. К местным относятся такие проявления гнойного процесса:
болезненные ощущения во время прикосновения к травмированному месту, которые в скором времени становятся постоянными;
повышение температуры в месте раны;
изменение цвета кожи (она становится сине-фиолетовой или бурой);
наличие желтого или белого пятна посредине раны.
К общим признакам нагноения относятся:
присутствие вялости, апатии, упадка сил (это происходит от попадания токсинов в кровоток);
гиперемия (иногда до 39оС);
возникновение головной боли;
появление озноба;
проблемы со сном.
Если присутствуют признаки общей интоксикации организма, это означает, что воспалительный процесс находится в более тяжелой стадии. В такой ситуации лечение должно быть комплексным и включать в себя как препараты для наружного применения, так и для перорального приема.
Что делать при загноившейся ране
Если это позволяет время, то необходимо в первую очередь обратиться к хирургу, обнаружив гнойник. Он сможет определить, действительно ли в ране присутствует гной, сделает надрез, очистит раневой карман, поставит дренаж и перевяжет область повреждения. Под повязку доктор наложит натрий хлорид и мазь для лечения гнойных ран, перед этим обработав поверхность антисептическими растворами.
Для того чтобы удалить отмершие ткани, хирурги пользуются повязками, включающими в себя трипсин. При обширных площадях нагноений, выписываются антибактериальные препараты для перорального приема. Конечно, не желательно самостоятельно вскрывать гнойники и фурункулы ногтями, иглами, маникюрными ножничками и прочими подручными предметами, ведь так можно занести еще больше инфекции в рану. Если нет возможности попасть к хирургу, то для того, чтоб рана скорее открылась сама, нужно знать, как вытянуть гной и какие мази или крема для этого использовать.
Мази для вытягивания гноя
Подкожные гнойные раны появляются на любой части человеческого тела. Нарыв может быть на лице, ноге и даже на пальце. Если антисептиков для того, чтобы убрать рану, недостаточно, в нее попала инфекция, то применяются мази вытягивающие гной из закрытой раны. Независимо от того, от какой причины произошло нагноение, в процессе лечения необходимо удалить его, провести дезинфекцию, применить антибиотики и ранозаживляющие препараты. И если последнее назначает врач, то самостоятельно вытянуть из раны гной можно с помощью одной из следующих мазей:
Левомеколь. Эта мазь имеет комбинированное действие, содержит в себе антибиотик, а также ускоряет регенерацию кожи, убирает воспалительный процесс и вытягивает гнойные скопления. Прежде чем наносить мазь на поврежденный участок, кожа вокруг него должна быть обработана перекисью.
Стрептоцид. Мазь, включающая этот элемент, имеет противомикробное действие и подходит для обработки небольших повреждений (ссадина, царапина), в которых образовался гной. Однако ее нельзя применять во время беременности, а людям, у которых больны почки, следует относиться к этому препарату очень осторожно.
Ихтиоловая мазь. Обладает бактерицидным, обезболивающим, обеззараживающим и вытягивающим гной эффектом. Для того чтоб поучить хороший результат, мазь от гнойных ран нужно выдавить на ватный диск, приложить к повреждению, прикрыть пергаментом и закрепить с помощью пластыря. Менять такую повязку следует четыре раза в день.
Синтомицин в составе мази обладает антибактериальным эффектом. Такая мазь подойдет для нанесения на раны, которые плохо заживают, она предохраняет от появления гнойного процесса. Однако есть у этого препарата один существенный недостаток — она приводит к привыканию. По этой причине пользоваться ею можно только при острой необходимости и в течение короткого периода.
Мазь Вишневского обрела широкую популярность при лечении гнойных ран. Ведь прежде, чем вытащить гной, нужно, чтоб гнойник максимально созрел. С помощью этого препарата стимулируется кровообращение в поврежденной области. Во время применения на уже открытых ранах Вишневского не только убирает гной, но и заживляет кожные покровы. Ее применяют как для компрессов, так и для примочек.
Невозможно точно сказать, какая мазь лучше вытягивает гной из раны, ведь каждый организм индивидуален и заживление повреждений зависит от многих факторов.
Как избавиться от гноя в домашних условиях
Часто бывает так, что человеку в силу тех или иных причин невозможно не только обратиться за врачебной помощью, но и купить необходимую для лечения гнойной раны мазь. В момент нагноения он может находиться на даче или в деревне, где нет аптечного пункта или он работает только в будние дни. Чем вытянуть гной в таких ситуациях, используя то, что обычно есть под рукой? Народная медицина имеет немало проверенных рецептов, решающих эту проблему.
Перед применением любого метода вытягивания гноя, рану нужно обеззаразить. В далеких от аптеки местах это можно сделать с помощью ванночек и примочек из лекарственных растений:
подорожника;
донника;
ромашки;
шалфея;
ольхи;
лопуха;
лука;
свеклы;
моркови;
редьки;
листьев черники и сирени.
После того как с раны смыта грязь, кровь и прочие загрязнения, можно приступать непосредственно к вытягиванию гнойного экссудата с помощью следующих растений, имеющих лечебный эффект:
Алоэ. Это растение широко используется для лечения разных заболеваний, в том числе и гнойных ран. Для того чтоб цветок дал результат, он должен быть не моложе трех лет. Листик следует промыть, осторожно разрезать по длине. Одну половинку следует положить на рану срезом вниз, сверху примотать бинтом. Накладывая такой компресс на ночь, с утра уже можно видеть результат. Все гнойные скопления убираются через три дня;
Мыльно — чесночный компресс. Головка чеснока запекается в духовом шкафу, измельчается, добавляется к натертому хозяйственному мылу. Из полученной массы сформировать лепешку, приложить к гноящемуся месту и перебинтовать. Менять повязку следует каждые четыре часа;
Репчатый лук. В сыром или запеченном виде, этот овощ обладает отличным лечебным действием. Стоит лишь прикладывать его на повреждение перед сном в течение нескольких дней;
Полевой хвощ. Одну ложку сырья следует заварить стаканом вскипяченной воды, выдержать полчаса, процедить и сделать компресс на рану;
Тертая морковь, лист капусты, лист гречихи, болотный аир, сушеная крапива — это все в виде компрессов и примочек помогает гною быстрее выйти на поверхность раны и не дает инфекции распространяться дальше.
При тщательном уходе гнойная рана быстро заживает и не оставляет за собой никаких следов.
Материал предоставлен в информационно-справочных целях, ставить диагноз и назначать лечение должен профессиональный врач.
При любых вопросах, связанных со здоровьем, консультация с лечащим врачом обязательна, не занимайтесь самолечением!