что принимать при инфаркте и как лечить
Что принимать при инфаркте и как лечить
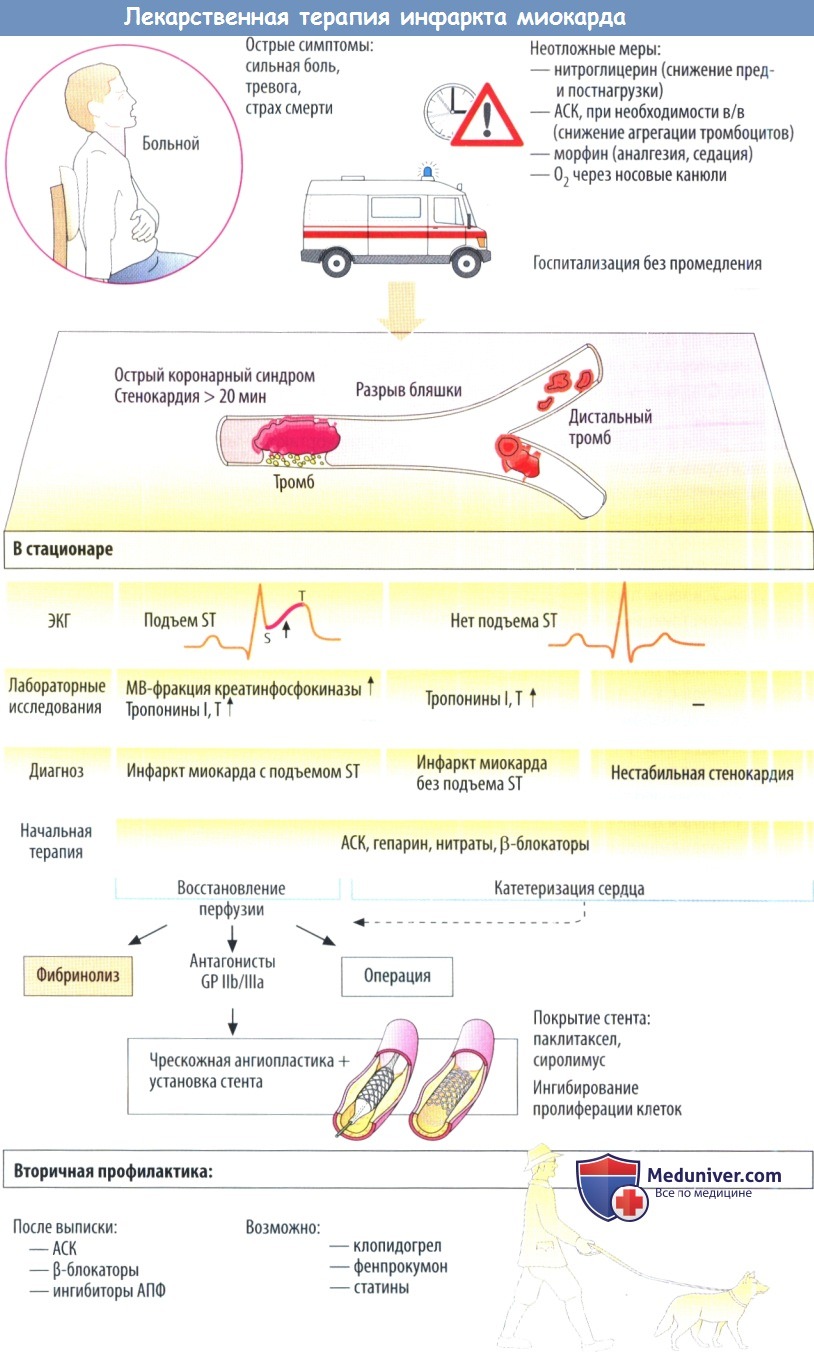
Причиной инфаркта миокарда служит закупорка коронарной артерии или одной из ее ветвей. Область миокарда, «отрезанная»от кровоснабжения, погибает в течение короткого времени вследствие недостатка O2 и глюкозы.
В области на границе с инфарктом снабжение сердечной мышцы O2 снижено и мембранный потенциал становится нестабильным. Может возникать спонтанный потенциал в пейсмекере с последующей фибрилляцией желудочков, заканчивающейся смертью. Утрата функционирующей мышечной ткани приводит к ухудшению работы сердца.
Падение АД стимулирует симпатическую систему: активация β-рецепторов повышает ЧСС, α-рецепторов — усиливает периферическое сопротивление, поэтому возрастает потребность сердца в кислороде (O2). Состояние сердца ухудшается, пациент испытывает сильную боль и страх смерти.
Инфаркт миокарда часто развивается после разрыва или эрозии атеросклеротической бляшки. В пораженном участке происходит активация тромбоцитов и свертывающей системы, быстро формируется тромб, что еще больше суживает просвет сосуда. Независимо от последующих лечебных мер всем больным с подозрением на инфаркт миокарда необходима неотложная терапия, проводимая врачом скорой помощи.
Для контроля угрозы аритмий требуются инфузии лидокаина. После начальных лечебных мероприятий пациента необходимо как можно скорее транспортировать в стационар. Шансы на выживание больного с инфарктом миокарда зависят от того, сколько времени прошло между инфарктом и началом лечения.
Диагноз и дальнейшее лечение определяются по результатам ЭКГ и лабораторных исследований. Повышение сегмента ST — признак закупорки большой коронарной артерии. В этом случае спасти жизнь нередко удается с помощью быстрой реперфузии. Если больного доставили в кардиологическое отделение, обычно выполняется катетеризация сердца с баллонной дилатацией участка стеноза (чрескожная коронарная ангиопластика).
Риск повторного стеноза коронарной артерии в этом участке можно снизить за счет установки стента. Используются обычные металлические стенты и покрытые гепарином. Поверхность стента может быть покрыта препаратом, медленно высвобождающим действующее вещество (паклитаксел или сиролимус). Эти препараты замедляют образование неоинтимы и, следовательно, опасность повторного стеноза. Есть сомнения, имеет ли это покрытие длительный положительный эффект. После установки стента рекомендуется назначение антиагрегантов: АСК и клопидогрела.
Если катетеризацию сердца выполнить невозможно, в течение первых 12 ч после появления симптомов инфаркта назначают в/в фибринолитическую терапию, чтобы растворить тромб.
Если у больного имеется острый коронарный синдром без подъема сегмента ST или нестабильная стенокардия, начинают фармакотерапию и проводят катетеризацию сердца для выявления стеноза коронарных артерий. Из-за риска кровотечения фибринолитические препараты противопоказаны при остром коронарном синдроме без подъема ST и при нестабильной стенокардии.
Ведение больных, перенесших инфаркт миокарда, требует строгого следования программе вторичной профилактики. Необходимо исключить факторы риска поражения сердца, отказаться от курения, контролировать сахарный диабет и обеспечить достаточную физическую нагрузку (идеальным партнером для таких больных будет собака, которая любит бегать). Поддерживающая лекарственная терапия включает назначение ингибиторов агрегации тромбоцитов, β-блокаторов и ингибиторов АПФ.
Учебное видео тромболизис при инфаркте миокарда
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Инфаркт: симптомы, лечение
В 95% инфаркт миокарда — это осложнение атеросклероза коронарных артерий, в развитии которого играют роль факторы риска ишемической болезни сердца.
Ознакомиться с медицинской программой «Лечение» для больных ишемической болезнью можно здесь
Факторы риска, которые можно изменить:
Значительно реже причиной инфаркта может стать спазм коронарных артерий без признака атеросклероза, еще реже — воспалительные изменения в коронарных сосудах ревматической этиологии, системные сосудистые поражения.
Наиболее часто инфаркт миокарда случается у людей в возрасте 40-70 лет. Преобладающий пол — мужчины (болеют инфарктом миокарда в 5 раз чаще чем женщины).
Симптомы инфаркта миокарда
Обычно инфаркт миокарда развивается на фоне обострения ишемической болезни сердца. В большинстве случаев ему предшествуют усиление и учащение приступов стенокардии, ослабление эффекта от приема нитроглицерина. В редких случаях ухудшение коронарного кровообращение, предшествующее развитию инфаркта, протекает без симптомов и может быть не замечено больным, окружающими и даже медицинскими работниками.
Приступ боли
Продолжительная (более 15-20 минут) боль за грудиной с иррадиацией в левое (иногда в правое) плечо, предплечье, лопатку, шею, нижнюю челюсть, надчревную область.
Изменения на ЭКГ.
ЭКГ — это основной метод в диагностике инфаркта миокарда:
Нормальная ЭКГ не исключает наличия инфаркта миокарда
Отсутствие эффекта от приема нитроглицерина
Повторный, многократный прием нитроглицерина при инфаркте миокарда боль не снимает.
Скудные физикальные изменения
Возможно снижение артериального давления. Могут определяться набухание шейных вен и повышение ЦВД. У больного наблюдается бледность кожных покровов и похолодание конечностей.
Тоны сердца приглушены или глухие (особенно 1-й тон).
Другие симптомы инфаркта миокарда — повышение температуры, лейкоцитоз, биохимические сдвиги в крови — возникают на 2-3 день болезни и не могут служить для ранней диагностики.
Атипичное течение начала инфаркта миокарда (6-30% больных)
Астматический вариант отмечается у 10-20% больных (преимущественно с повторным инфарктом миокарда, с постинфарктным кардиосклерозом). Больных беспокоит удушье. Начинается инфаркт с приступа сердечной астмы и далее — отека легких, при отсутствии или незначительной боли в области сердца.
Абдоминальный вариант имеет место в 1-5% случаев инфаркта миокарда.
Боли локализуются в надчревной области, симулируют острую хирургическую патологию (острый панкреатит, острый холецистит). Часто имеют место диспептические расстройства — икота, рвота, понос.
Аритмический вариант. Для него характерно появление нарушений ритма желудочковой или суправентрикулярной тахикардии. Боль может отсутствовать
Цереброваскулярный вариант. Развитие инфаркта миокарда приводит к ишемии головного мозга, что выражается спутанностью сознания, расстройствами речи. В основе церебральной симптоматики лежат нарушения мозгового кровообращения вследствие уменьшения сердечного выброса и спазма сосудов мозга.
Немой (малосимптомный) вариант составляет до 10-20% случаев. У больного случайно обнаруживаются изменения ЭКГ, характерные для различных стадий инфаркта миокарда.
При подозрении на инфаркт миокарда следует незамедлительно вызвать бригаду «скорой» помощи.
Лечение инфаркта миокарда
Оказание помощи при остром инфаркте миокарда — это задача специализированных бригад «скорой» помощи и медицинского персонала кардиологических отделений.
В лечении инфаркта миокарда выделяют несколько этапов:
Доврачебная помощь
В домашних условиях до приезда скорой помощи больному необходим физический и эмоциональный покой;
следует обеспечить доступ свежего воздуха;
для снятия болевого синдрома следует принять нитроглицерин (по 0,4-0,5 мг через каждые 3-5 минут, максимально — до 3 раз).
Как принимать нитроглицерин:
При плохой переносимости нитроглицерина показаны капли Вотчала. В их состав входят нитроглицерин, ментол, настойка ландыша, красавки. Э такой форме нитроглицерин лучше переносится больным. Принимают по 10-12 капель на прием.
Для уменьшения тромбообразования рекомендуется разжевать аспирин (ацетилсалициловая кислота) в дозе 0,2-0,3 г.
Внимание! В случае подозрения на острый инфаркт миокарда спазмолитики не применяются. Это относится к таким препаратам, как папаверин, но-шпа, платифиллин.
Продолжительность стационарного лечения и реабилитация неосложненного инфаркта миокарда составляют в среднем три недели.
После перевода пациента, перенесшего инфаркт миокарда в санаторий, продолжается его реабилитация, направленная на восстановление физической работоспособности, психологической реадаптации, дальнейшей жизни и трудовой деятельности.
В кардиологическом санаторном центре «Переделкино» разработана и успешно применяется медицинская программа «Восстановление». Эта программа показана больным после инфаркта и операции по реваскуляризации миокарда. Подробнее с программой «Восстановление» Вы можете ознакомиться здесь
С окончанием лечения больного в кардиологическом санатории наступает поликлинический этап реабилитации.
Уважаемые читатели, статьи носят ознакомительный характер. Перед применением рекомендаций необходимо проконсультироваться с врачом.
Информация по приказу 956Н
Сведения о регистрации
Сведения об учредителях
Руководство
Режим работы
График приема граждан руководителем и уполномоченными лицами
Адреса и контакты органов в сфере охраны здоровья
Информация о правах и обязанностях граждан в сфере охраны здоровья
Программа госгарантий
Правила оказания платных услуг
Медицинский персонал
График работы и часы приема медработников
Перечень ЖНВЛП
Перечень ЛП, назначаемых по решению комиссии
Лицензия
Приказы
Тарифы
Политика конфиденциальности
1. Общие положения
Настоящая политика обработки персональных данных составлена в соответствии с требованиями Федерального закона от 27.07.2006. №152-ФЗ «О персональных данных» и определяет порядок обработки персональных данных и меры по обеспечению безопасности персональных данных ООО КСЦ «Переделкино» (далее – Оператор).
Оператор ставит своей важнейшей целью и условием осуществления своей деятельности соблюдение прав и свобод человека и гражданина при обработке его персональных данных, в том числе защиты прав на неприкосновенность частной жизни, личную и семейную тайну.
Настоящая политика Оператора в отношении обработки персональных данных (далее – Политика) применяется ко всей информации, которую Оператор может получить о посетителях веб-сайта https://peredelkinokardio.ru/.
2. Основные понятия, используемые в Политике
Автоматизированная обработка персональных данных – обработка персональных данных с помощью средств вычислительной техники;
Блокирование персональных данных – временное прекращение обработки персональных данных (за исключением случаев, если обработка необходима для уточнения персональных данных);
Веб-сайт – совокупность графических и информационных материалов, а также программ для ЭВМ и баз данных, обеспечивающих их доступность в сети интернет по сетевому адресу https://peredelkinokardio.ru/;
Информационная система персональных данных — совокупность содержащихся в базах данных персональных данных, и обеспечивающих их обработку информационных технологий и технических средств;
Обезличивание персональных данных — действия, в результате которых невозможно определить без использования дополнительной информации принадлежность персональных данных конкретному Пользователю или иному субъекту персональных данных;
Обработка персональных данных – любое действие (операция) или совокупность действий (операций), совершаемых с использованием средств автоматизации или без использования таких средств с персональными данными, включая сбор, запись, систематизацию, накопление, хранение, уточнение (обновление, изменение), извлечение, использование, передачу (распространение, предоставление, доступ), обезличивание, блокирование, удаление, уничтожение персональных данных;
Оператор – государственный орган, муниципальный орган, юридическое или физическое лицо, самостоятельно или совместно с другими лицами организующие и (или) осуществляющие обработку персональных данных, а также определяющие цели обработки персональных данных, состав персональных данных, подлежащих обработке, действия (операции), совершаемые с персональными данными;
Персональные данные – любая информация, относящаяся прямо или косвенно к определенному или определяемому Пользователю веб-сайта https://peredelkinokardio.ru/;
Пользователь – любой посетитель веб-сайта https://peredelkinokardio.ru/;
Предоставление персональных данных – действия, направленные на раскрытие персональных данных определенному лицу или определенному кругу лиц;
Распространение персональных данных – любые действия, направленные на раскрытие персональных данных неопределенному кругу лиц (передача персональных данных) или на ознакомление с персональными данными неограниченного круга лиц, в том числе обнародование персональных данных в средствах массовой информации, размещение в информационно-телекоммуникационных сетях или предоставление доступа к персональным данным каким-либо иным способом;
Трансграничная передача персональных данных – передача персональных данных на территорию иностранного государства органу власти иностранного государства, иностранному физическому или иностранному юридическому лицу;
Уничтожение персональных данных – любые действия, в результате которых персональные данные уничтожаются безвозвратно с невозможностью дальнейшего восстановления содержания персональных данных в информационной системе персональных данных и (или) результате которых уничтожаются материальные носители персональных данных.
3. Оператор может обрабатывать следующие персональные данные Пользователя
Фамилия, имя, отчество;
Электронный адрес;
Номера телефонов;
Также на сайте происходит сбор и обработка обезличенных данных о посетителях (в т.ч. файлов «cookie») с помощью сервисов интернет-статистики (Яндекс Метрика и Гугл Аналитика и других).
Вышеперечисленные данные далее по тексту Политики объединены общим понятием Персональные данные.
4. Цели обработки персональных данных
Цель обработки персональных данных Пользователя — информирование Пользователя посредством отправки электронных писем; предоставление услуг.
Также Оператор имеет право направлять Пользователю уведомления о новых продуктах и услугах, специальных предложениях и различных событиях. Пользователь всегда может отказаться от получения информационных сообщений, направив Оператору письмо на адрес электронной почты info@peredelkinokardio.ru с пометкой «Отказ от уведомлениях о новых продуктах и услугах и специальных предложениях».
Обезличенные данные Пользователей, собираемые с помощью сервисов интернет-статистики, служат для сбора информации о действиях Пользователей на сайте, улучшения качества сайта и его содержания.
5. Правовые основания обработки персональных данных
Оператор обрабатывает персональные данные Пользователя только в случае их заполнения и/или отправки Пользователем самостоятельно через специальные формы, расположенные на сайте https://peredelkinokardio.ru/. Заполняя соответствующие формы и/или отправляя свои персональные данные Оператору, Пользователь выражает свое согласие с данной Политикой.
Оператор обрабатывает обезличенные данные о Пользователе в случае, если это разрешено в настройках браузера Пользователя (включено сохранение файлов «cookie» и использование технологии JavaScript).
6. Порядок сбора, хранения, передачи и других видов обработки персональных данных
Безопасность персональных данных, которые обрабатываются Оператором, обеспечивается путем реализации правовых, организационных и технических мер, необходимых для выполнения в полном объеме требований действующего законодательства в области защиты персональных данных.
Оператор обеспечивает сохранность персональных данных и принимает все возможные меры, исключающие доступ к персональным данным неуполномоченных лиц.
Персональные данные Пользователя никогда, ни при каких условиях не будут переданы третьим лицам, за исключением случаев, связанных с исполнением действующего законодательства.
В случае выявления неточностей в персональных данных, Пользователь может актуализировать их самостоятельно, путем направления Оператору уведомление на адрес электронной почты Оператора info@peredelkinokardio.ru с пометкой «Актуализация персональных данных».
Срок обработки персональных данных является неограниченным. Пользователь может в любой момент отозвать свое согласие на обработку персональных данных, направив Оператору уведомле
7. Трансграничная передача персональных данных
Оператор до начала осуществления трансграничной передачи персональных данных обязан убедиться в том, что иностранным государством, на территорию которого предполагается осуществлять передачу персональных данных, обеспечивается надежная защита прав субъектов персональных данных.
Трансграничная передача персональных данных на территории иностранных государств, не отвечающих вышеуказанным требованиям, может осуществляться только в случае наличия согласия в письменной форме субъекта персональных данных на трансграничную передачу его персональных данных и/или исполнения договора, стороной которого является субъект персональных данных.
Диагностика и лечение инфаркта миокарда на догоспитальном этапе
Как проводится купирование болевого приступа? В каких случаях показана тромболитическая терапия, а в каких — антикоагулянтная? Как проводится тромболитическая терапия? Что важно уточнить перед проведением тромболитической терапии? Инфаркт миокарда —
Как проводится купирование болевого приступа?
В каких случаях показана тромболитическая терапия, а в каких — антикоагулянтная?
Как проводится тромболитическая терапия? Что важно уточнить перед проведением тромболитической терапии?
Инфаркт миокарда — неотложное клиническое состояние, обусловленное некрозом участка сердечной мышцы, развившимся в результате нарушения ее кровоснабжения. Поскольку в первые часы (а иногда и сутки) от начала заболевания бывает сложно дифференцировать острый инфаркт миокарда и нестабильную стенокардию, для обозначения периода обострения ишемической болезни сердца (ИБС) в последнее время пользуются термином «острый коронарный синдром», под которым понимают любую группу клинических признаков, позволяющих заподозрить инфаркт миокарда или нестабильную стенокардию. Острый коронарный синдром может рассматриваться как первичный диагноз; он диагностируется на основании болевого синдрома (затяжной ангинозный приступ, впервые возникшая, прогрессирующая стенокардия) и изменений ЭКГ. Различают острый коронарный синдром с подъемом сегмента ST или остро возникшей полной блокадой левой ножки пучка Гиса (состояние, требующее проведения тромболизиса, а при наличии технических возможностей — ангиопластики) и без подъема сегмента ST — с его депрессией сегмента ST, инверсией, сглаженностью псевдонормализацией зубца Т, или вообще без изменений на ЭКГ (тромболитическая терапия не показана). Таким образом, диагноз «острый коронарный синдром» позволяет оперативно оценить объем необходимой неотложной помощи и выбрать адекватную тактику ведения пациентов.
С точки зрения определения объема необходимой лекарственной терапии и оценки прогноза представляют интерес три классификации. По глубине поражения (на основе данных электрокардиографического исследования) различают трансмуральный и крупноочаговый («Q-инфаркт» с подъемом сегмента ST в первые часы заболевания и формированием зубца Q в последующем) и мелкоочаговый («не Q-инфаркт», не сопровождающийся формированием зубца Q, а проявляющийся отрицательными зубцами Т); по клиническому течению — неосложненный и осложненный инфаркт миокарда; по локализации — инфаркт левого желудочка (передний, задний или нижний, перегородочный) и инфаркт правого желудочка.
Диагностика инфаркта миокарда на догоспитальном этапе
Наиболее типичным проявлением инфаркта миокарда является приступ боли в грудной клетке. Диагностически значимы такие параметры, как интенсивность болевого синдрома (если аналогичные боли возникали ранее, то при инфаркте они бывают необычно интенсивными), его продолжительность (необычно длительный приступ, продолжающийся более 15-20 мин), неэффективность сублингвального приема нитратов. При анализе клинической картины необходимо получить ответы на следующие вопросы:
По симптоматике острейшей фазы инфаркта миокарда, помимо болевого, выделяют и другие клинические варианты инфаркта миокарда (см. таблицу).
Данные физикального обследования (гипергидроз, резкая общая слабость, бледность кожных покровов, признаки острой сердечной недостаточности) при любом клиническом варианте инфаркта миокарда имеют только вспомогательное диагностическое значение.
Электрокардиографическими критериями инфаркта миокарда являются изменения, служащие признаками:
При инфаркте передней стенки подобные изменения выявляются в I и II стандартных отведениях, усиленном отведении от левой руки (aVL) и соответствующих грудных отведениях (V1, 2, 3, 4, 5, 6). При высоком боковом инфаркте миокарда изменения могут регистрироваться только в отведении aVL, и для подтверждения диагноза необходимо снять высокие грудные отведения. При инфаркте задней стенки (нижнем, диафрагмальном) эти изменения обнаруживаются во II, III стандартном и усиленном отведении от правой ноги (aVF). При инфаркте миокарда высоких отделов задней стенки левого желудочка (заднебазальном) изменения в стандартных отведениях не регистрируются, диагноз ставится на основании реципрокных изменений — высоких зубцов R и Т в отведениях V1-V2.
Кроме того, косвенным признаком инфаркта миокарда, не позволяющим определить фазу и глубину процесса, является остро возникшая блокада ножек пучка Гиса (при наличии соответствующей клиники).
Наибольшей достоверностью обладают электрокардиографические данные в динамике, поэтому электрокардиограммы по возможности должны сравниваться с предыдущими.
Таким образом, на догоспитальном этапе оказания медицинской помощи диагноз острого инфаркта миокарда ставится на основании клинической картины и изменений электрокардиограммы. В дальнейшем диагноз уточняется в стационаре после определения уровня маркеров некроза миокарда в крови и на основании динамики ЭКГ. В большинстве случаев острого коронарного синдрома с подъемом сегмента ST формируется инфаркт миокарда с зубцом Q; при остром коронарном синдроме без подъема сегмента ST при повышении уровня маркеров некроза диагностируется инфаркт миокарда без зубца Q, а при нормальном их уровне — нестабильная стенокардия.
Ведение больных на догоспитальном этапе
Для купирования тошноты и рвоты рекомендуют в/в введение 10-20 мг метоклопрамида (церукала, реглана). При выраженной брадикардии показано использование атропина в дозе 0,5 мг (0,5 мл 0,1%-ного раствора) в/в; терапия артериальной гипотензии проводится по общим принципам коррекции гипотензии при инфаркте миокарда.
Недостаточная эффективность обезболивания наркотическими анальгетиками служит показанием к в/в инфузии нитратов (см. ниже). При низкой эффективности нитратов в сочетании с тахикардией дополнительный обезболивающий эффект может быть получен благодаря введению бета-адреноблокаторов (см. ниже). Боль может быть купирована в результате эффективного тромболизиса (см. ниже).
Продолжающиеся интенсивные ангинозные боли служат показанием к применению масочного наркоза закисью азота (обладающей седативным и анальгезирующим действием) в смеси с кислородом. Начинают с ингаляции кислорода в течение 1-3 мин, затем используют закись азота (20 %) с кислородом (80 %) с постепенным повышением концентрации закиси азота до 80 %; после засыпания больного переходят на поддерживающую концентрацию газов — 50:50. Закись азота не снижает выброса левого желудочка. Возникновение побочных эффектов (тошноты, рвоты, возбуждения или спутанности сознания) является показанием для уменьшения концентрации закиси азота или отмены ингаляции. При выходе из наркоза ингалируют чистый кислород в течение 10 мин для предупреждения артериальной гипоксемии.
А. Показаниями к проведению тромболизиса служит подъем сегмента ST более чем на 0,1 мВ по крайней мере в двух стандартных отведениях ЭКГ и более чем на 0,2 мВ в двух смежных грудных отведениях или остро возникшая полная блокада левой ножки пучка Гиса в период от 30 мин до 12 ч от начала заболевания. Применение тромболитических средств возможно и позднее, если сохраняется подъем ST на ЭКГ, продолжается болевой приступ и/или наблюдается нестабильная гемодинамика.
В отличие от внутрикоронарного системный тромболизис (осуществляется внутривенным введением тромболитических средств) не требует каких-либо сложных манипуляций и специального оборудования. При этом он достаточно эффективен, если проводится в первые часы развития инфаркта миокарда (оптимально — на догоспитальном этапе), поскольку сокращение летальности напрямую зависит от сроков достижения реперфузии.
При отсутствии противопоказаний решение вопроса о проведении тромболизиса принимается на основании анализа фактора времени: при транспортировке более 30 мин или при отсрочке внутрибольничного проведения тромболизиса более чем на 60 мин введение тромболитических средств должно осуществляться на догоспитальном этапе. Во всех остальных случаях оно должно быть отложено до стационара.
Наиболее часто для проведения тромболизиса используется стрептокиназа внутривенно только через периферические вены, попытки катетеризации центральных вен недопустимы; перед инфузией возможно внутривенное введение 5-6 мл 25%-ного магния сульфата либо 10 мл кормагнезина-200 в/в струйно, медленно (за 5 мин); «нагрузочная» доза аспирина (250-300 мг разжевать) дается всегда, за исключением случаев, когда аспирин противопоказан (аллергические и псевдоаллергические реакции); 1 500 000 Ед стрептокиназы разводятся в 100 мл изотонического раствора хлорида натрия и вводятся внутривенно за 30 мин.
Одновременного назначения гепарина при использовании стрептокиназы не требуется — предполагают, что стрептокиназа сама обладает антикоагуляционными и антиагрегационными свойствами. Показано, что внутривенное введение гепарина не снижает летальности и частоты рецидивов инфаркта миокарда, а эффективность подкожного введения препарата сомнительна. Если гепарин по каким-либо причинам был введен ранее, это не является препятствием к проведению тромболизиса. Рекомендуется назначение гепарина через 12 ч после прекращения инфузии стрептокиназы. Практиковавшееся ранее использование гидрокортизона для профилактики анафилаксии признано не только малоэффективным, но и небезопасным в острейшей стадии инфаркта миокарда (глюкокортикоиды увеличивают риск разрыва миокарда).
Основные осложнения тромболизиса:
Клинические признаки восстановления коронарного кровотока: прекращение ангинозных приступов через 30-60 мин после введения тромболитика, стабилизация гемодинамики, исчезновение признаков левожелудочковой недостаточности, быстрая (в течение 2-3 ч) динамика ЭКГ с приближением сегмента ST к изолинии на 50% от исходного уровня подъема и ранним формированием патологического зубца Q и/или отрицательного зубца Т, появление реперфузионных аритмий (ускоренного идиовентрикулярного ритма, желудочковой экстрасистолии и др.), быстрая динамика МВ-КФК.
Для решения вопроса о возможности использования тромболитических средств следует уточнить ряд моментов:
Следует также обратить внимание на другие состояния, чреватые развитием геморрагических осложнений и служащие относительными противопоказаниями к проведению системного тромболизиса: тяжелые заболевания печени и почек; подозрение на хроническую аневризму сердца, перикардит, инфекционный миокардит, тромб в сердечных полостях; тромбофлебит и флеботромбоз; варикозное расширение вен пищевода; язвенная болезнь в стадии обострения; беременность.
В сомнительных случаях проведение тромболитической терапии должно быть отложено до поступления больного в стационар (при атипичном развитии заболевания, неспецифических изменениях ЭКГ, давно существующей блокаде ножки пучка Гиса или ЭКГ-признаках несомненного предшествующего инфаркта миокарда, маскирующих типичные изменения).
Б. При отсутствии показаний к тромболитической терапии (поздние сроки, так называемый мелкоочаговый или «не-Q-инфаркт») проводится антикоагулянтная терапия. Ее цель заключается в предупреждении или ограничении тромбоза венечных артерий, а также в профилактике тромбоэмболических осложнений (особенно часто развивающихся у больных передним инфарктом миокарда, при низком сердечном выбросе, мерцательной аритмии). Для этого на догоспитальном этапе внутривенно болюсно вводится гепарин в дозе до 5000 МЕ. Если в условиях стационара не проводится тромболитическая терапия, то начинается длительная внутривенная инфузия гепарина со скоростью 800-1000 МЕ/ч под контролем активированного частичного тромбопластинового времени. Альтернативой может, по-видимому, служить подкожное введение низкомолекулярного гепарина в «лечебной» дозе. Введение гепарина на догоспитальном этапе не препятствует проведению тромболизиса в стационаре.
В. С первых минут от начала развития инфаркта миокарда всем больным при отсутствии противопоказаний следует назначать малые дозы ацетилсалициловой кислоты (аспирина). Антитромбоцитарный эффект препарата максимально проявляется уже через 30 мин, а своевременное начало применения аспирина позволяет существенно снизить летальность. Назначение ацетилсалициловой кислоты перед проведением тромболизиса дает наибольший клинический эффект. Доза для первого приема на догоспитальном этапе составляет 160-325 мг (разжевать). На стационарном этапе препарат назначается 1 раз в сутки по 100-125 мг.
А. Внутривенное введение нитратов при остром инфаркте миокарда способствует купированию болевого синдрома, гемодинамической разгрузке левого желудочка, снижает АД. Растворы нитратов для внутривенного введения готовят ex tempore: каждые 10 мг нитроглицерина (например, 10 мл 0,1%-ного раствора в виде препарата перлинганит) или изосорбида динитрата (например, 10 мл 0,1%-ного раствора в виде препарата изокет) разводят в 100 мл физиологического раствора (20 мг препарата — в 200 мл физиологического раствора и т. д.); таким образом, 1 мл приготовленного раствора содержит 100 мкг препарата. Нитраты вводят капельно под постоянным контролем АД и ЧСС с начальной скоростью 5-10 мкг/мин и последующим увеличением скорости на 20 мкг/мин каждые 5 мин до достижения желаемого эффекта или максимальной скорости введения — 400 мкг/мин. Обычно эффект достигается при скорости инфузии 50-100 мкг/мин. При отсутствии дозатора приготовленный раствор, содержащий в 1 мл 100 мкг нитрата, вводят при тщательном контроле (см. выше) с начальной скоростью 2-4 капли в минуту, при условии стабильной гемодинамики и сохранения болевого синдрома скорость может постепенно увеличиваться вплоть до максимальной — 30 капель в минуту. Введение нитратов начинают как линейные, так и специализированные бригады СиНМП и продолжают в стационаре. Продолжительность внутривенного введения нитратов — 24 ч и более; за 2-3 ч до окончания инфузии назначается первая доза нитратов внутрь. Передозировка нитратов, вызывающая падение сердечного выброса и снижение САД ниже 80 мм рт. ст., может привести к ухудшению коронарной перфузии и к увеличению размеров инфаркта миокарда.
Б. Внутривенное введение бета-адреноблокаторов, так же как и применение нитратов, способствует купированию болевого синдрома. Ослабляя симпатические влияния на сердце (усиливающиеся в первые 48 ч от начала развития инфаркта миокарда как вследствие самого заболевания, так и в качестве реакции на боль) и снижая потребность миокарда в кислороде, они способствуют уменьшению размеров инфаркта миокарда, подавляют желудочковые аритмии, уменьшают риск разрыва миокарда и повышают таким образом выживаемость пациентов. Очень важно, что, согласно экспериментальным данным, бета-адреноблокаторы позволяют отсрочить гибель ишемизированных кардиомиоцитов (они увеличивают время, в течение которого эффективна реперфузионная терапия).
При отсутствии противопоказаний бета-адреноблокаторы назначаются всем больным острым инфарктом миокарда. На догоспитальном этапе показаниями к их внутривенному введению для линейной бригады служат соответствующие нарушения ритма, а для специализированной — упорный болевой синдром, тахикардия, артериальная гипертензия. В первые часы заболевания показано дробное внутривенное введение пропранолола (обзидана) по 1 мг в минуту каждые 3-5 мин под контролем АД и ЭКГ до достижения ЧСС 55-60 в минуту или до достижения общей дозы 0,1 мг на кг массы тела пациента. При брадикардии, признаках сердечной недостаточности, AV-блокаде и снижении САД менее 100 мм рт. ст. пропранолол не назначается, а при развитии указанных изменений на фоне его применения введение препарата прекращается.
Отсутствие осложнений терапии бета-адреноблокаторами на догоспитальном этапе служит показанием для обязательного ее продолжения в условиях стационара с переходом на прием пропранолола внутрь в суточной дозе 40-320 мг в 4 приема (первый прием — спустя 1 ч после внутривенного введения).
В. Внутривенная инфузия магния сульфата проводится у больных с доказанной или вероятной гипомагнезиемией или при синдроме удлиненного QT, а также в случае осложнения инфаркта миокарда некоторыми вариантами аритмий. При отсутствии противопоказаний магния сульфат может служить определенной альтернативой применению нитратов и бета-адреноблокаторов, если их введение по какой-то причине невозможно (из-за противопоказаний или отсутствия препаратов). Согласно результатам ряда исследований, он снижает летальность при остром инфаркте миокарда, а также предотвращает развитие аритмий (в том числе реперфузионных при проведении системного тромболизиса) и постинфарктной сердечной недостаточности.
Этой же цели служит оксигенотерапия, показанная при остром инфаркте миокарда всем больным в связи с частым развитием гипоксемии даже при неосложненном течении заболевания. Ингаляция увлажненным кислородом проводится (если это не причиняет чрезмерных неудобств) с помощью маски или через носовой катетер со скоростью 3-5 л/мин и целесообразна в течение первых 24-48 ч от начала заболевания (начинается на догоспитальном этапе и продолжается в стационаре).
Тактика ведения больного с различными вариантами инфаркта миокарда на догоспитальном этапе представлена на рис. 1 и рис. 2.
Острый инфаркт миокарда является прямым показанием к госпитализации в отделение (блок) интенсивной терапии или кардиореанимации. Транспортировка больного осуществляется на носилках.
А. Л. Верткин, доктор медицинских наук, профессор
В. В. Городецкий, кандидат медицинских наук
О. Б. Талибов, кандидат медицинских наук