у собаки спинной мозг заканчивается на уровне
Неврологическое обследование и локализация повреждений в спинном мозге
Введение
Определения
Неврологическое обследование
Неврологическое обследование начинается уже в момент встречи ветеринарного врача с пациентом: собирая анамнез, важно одним глазом следить за пациентом, когда он двигается по помещению и не находится в центре интереса. Полезное правило как для неврологического обследования, так и для локализации повреждений состоит в том, что нужно искать больше одной линии доказательств во время принятия решения о наличии какой-либо аномалии. Например, если вы думаете, что у животного имеются нарушения проприоцепции, проверьте его когти на истирание и понаблюдайте за тем, как животное ходит, чтобы посмотреть, не стирает ли оно когти при протракции, и нет ли признаков слабости или атаксии. Коротко говоря, неврологическое обследование спинального пациента включает систематическое выполнение следующих тестов:
1. Поза и непроизвольные движения в покое
В это время можно обнаружить наличие патологического наклона головы, поворота головы, широкой постановки лап, крена тела, неспособности поддерживать массу тела, кифоз или лордоз, тремор и миоклонус.
2. Походка
Для выявления сенсорных и моторных нарушений оценивают походку животного, когда оно идет по прямой, описывает круги и поднимается или спускается по лестнице. Если у животного имеется атаксия, то целесообразно попытаться классифицировать ее как сенсорную (нарушения сознательной проприоцептивной чувствительности, характеризующиеся перекрещиванием лап и стиранием пальцев и вызванные компрессией длинных проводников), мозжечковую (нарушения бессознательной проприоцептивной чувствительности, характеризующиеся движениями с неправильной амплитудой и вызывающие дисметрию) или вестибулярную (характеризуется наклоном головы и креном тела). Обратите внимание на снос в сторону или движение по кругу.
Обычно хромоту вызывает ортопедическое заболевание: у животного еще имеется моторная функция, но оно переносит меньший вес на конечность, и движения в суставах могут совершаться с различным объемом. В противоположность этому неврологическое заболевание вызывает волочение конечности и нарушения сознательной проприоцептивной чувствительности. Однако исключением из этого правила является симптом, известный под названием «признак поражения корешка нерва». Компрессия корешка нерва приводит к тому, что животное держит эту конечность согнутой, и может вызвать хромоту. Для локализации этих проблем необходимы тщательные ортопедическое и неврологическое обследования.
3. Пальпация и ортопедическое обследование
У всех неврологических пациентов следует провести тщательное ортопедическое обследование. Ортопедическое заболевание может маскироваться под неврологическое заболевание, например, животные с полиартритом могут неохотно поддерживать вес тела. Следует выявить атрофию или гипертрофию мышц, поскольку они могут отражать дисфункцию нерва, иннервирующего эту мышцу, или первичное заболевание мышц.
4. Постуральные реакции
Постуральные реакции включают афферентные и эфферентные пути в периферических нервах, спинном мозге и головном мозге. Поэтому, несмотря на то, что они являются чувствительными индикаторами неврологической дисфункции, постуральные реакции не позволяют локализовать поражение в одной части нервной системы. Основное значение исследования постуральных реакций состоит в том, что они позволяют выявить легкие дефициты. Нарушения постуральных реакций обычно возникают ипсилатерально по отношению к поражениям периферического нерва, спинного мозга и большинству поражений головного мозга. Если у животного имеется тяжелое ортопедическое заболевание, то масса его тела должна адекватно поддерживаться во время выполнения постуральных реакций. Постуральные реакции включают сознательную проприоцепцию, реакцию прыжка, постановочную реакцию (тактильную и визуальную), хождение на передних конечностях, реакцию разгибательного постурального вклада и реакцию полусидя.
5. Спинальные рефлексы
Спинальный рефлекс требует интактного сенсорного нейрона, моторного нейрона и различного числа промежуточных нейронов в спинном мозге. Хотя на рефлексы влияют нейроны высшего порядка, они не требуют этих супраспинальных входов для своего наличия. Рефлекс может быть вызван даже в том случае, если область спинного мозга, отвечающая за его возникновение, полностью изолирована от головного мозга. Можно проверить несколько различных спинальных рефлексов, но коленный рефлекс и рефлекс отдергивания являются наиболее надежными рефлексами конечностей; также полезны перинеальный и панникулярный рефлексы. Часто невозможно вызвать рефлексы с бицепса и трицепса даже у нормальных животных.
Периферические нервы и сегменты спинного мозга, участвующие в спинальных рефлексах, сведены в таблицу 2.
Наиболее часто встречающимся аномальным спинальным рефлексом является перекрестный разгибательный рефлекс. Болевые периферические стимулы, приложенные к одной конечности, приводят к стимуляции нейронов, связанных с мышцами трех остальных конечностей. Эти так называемые длинные спинальные рефлексы координируют движения всех четырех конечностей и подавляются нисходящими супраспинальными путями. Повреждение спинного мозга устраняет это ингибирующее влияние, и флексия задней конечности сопровождается экстензией противоположной конечности.
Феномен Шиффа-Шеррингтона – это характерная поза, которую принимают собаки с тораколюмбальными поражениями спинного мозга. У этих параплегичных животных повышен тонус разгибателей передних конечностей, но сохранены сила и произвольные движения. Восходящие пути спинного мозга в тораколюмбальном отделе спинного мозга ингибируют мышцы-разгибатели передних конечностей. Функциональное прерывание данных путей устраняет это ингибирующее влияние, что вызывает повышение тонуса разгибателей в передних конечностях.
6. Чувствительность
а) Болевая чувствительность. Существуют две принципиальные формы болевой чувствительности – поверхностная и глубокая. Поверхностная болевая чувствительность возникает при стимуляции миелинизированных А-дельта-волокон, тогда как глубокая болевая чувствительность осуществляется через немиелинизированные С-волокна. Хотя на практике трудно различить эти сенсорные модальности, поверхностная боль возникает при покалывании или сдавливании кожи. Глубокая боль появляется при сжатии костей пальцев.
Отдергивание конечности само по себе не означает, что у животного есть глубокая болевая чувствительность. Отдергивание конечности – это спинальный рефлекс; животное должно показать признаки сознательного восприятия стимула (такие как поворачивание, крик, расширение зрачков и т.п.). Отсутствие глубокой болевой чувствительности является плохим прогностическим признаком из-за относительной устойчивости волокон С-типа и того факта, что эти пути в спинном мозге расположены диффузно и билатерально. Тяжелые поражения спинного мозга могут вызвать утрату болевой чувствительности каудальнее места поражения.
б) Гиперестезия – это болезненная реакция на безобидный стимул. Обычно она возникает при пальпации параспинальных мышц или при флексии или экстензии шейного отдела позвоночника. Компрессионные или воспалительные поражения спинного мозга могут стимулировать сенсорные нервные окончания в оболочках мозга или нервных корешках, что приводит к возникновению боли.
Нейролокализация
Заключение
Если возникают трудности с локализацией неврологических симптомов у пациента, целесообразно выполнять повторные исследования через регулярные промежутки времени: сомнительные случаи могут стать вполне очевидными при повторном исследовании через 24 часа. После того как определена связь симптомов со специфическим отделом нервной системы, при составлении списка дифференциальных диагнозов следует принять во внимание клинические проявления, имеющиеся у пациента, анамнез и прогрессирование симптомов.
Привет студент
Спинной мозг кошек и собак
Р АСПОЛОЖЕНИЕ, ОБОЛОЧКИ, РАЗВИТИЕ
Спинной мозг, medulla spinalis, заключён в канал, сформированный позвонками. Спинномозговые нервы располагаются посегментно (см. ниже), причём отдельные части позвоночника и сегменты спинного мозга обозначаются соответствующим образом. Различают шейный отдел спинного мозга (цервикальный, C1 — С8), грудной отдел (торакальный, Th1— Th13), поясничный (люмбальный, L1 — L7), крестцовый (сакральный, S1 — S3) и хвостовой (каудальный, Са1 — Са5 или, Са7) отделы.
Спинной мозг краниально переходит без границы через большое отверстие, foramen magnum, в головной мозг (продолговатый мозг, medulla oblongata) и каудально достигает своим суженным концом, conns medullaris, у собак краниального края 7 поясничного позвонка, а у кошек — конца крестцовой кости. Следующая далее концевая нить, filum terminale, ещё содержит нервное вещество и Leptomeninx.
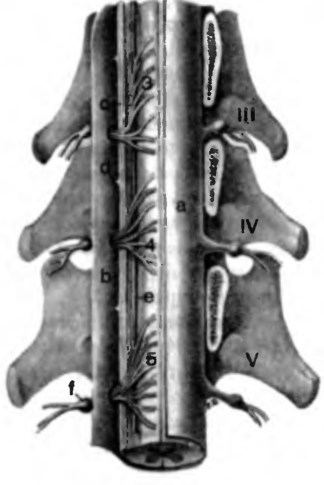
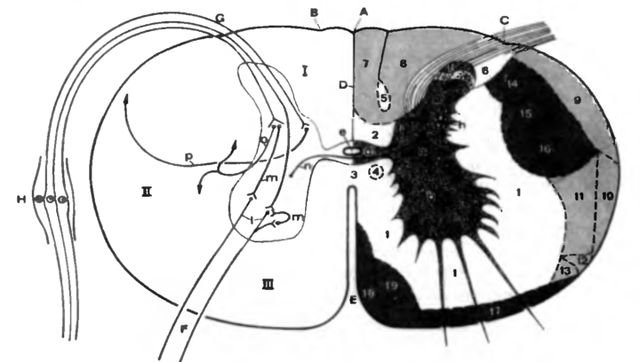
Рис. 1. Спинной мозг собаки; вид с дорсальной стороны 3 — 5 шейных сегментов (С3-С5) в открытом канале позвонков
а твёрдая мозговая оболочка, откинута слева; b паутинная оболочка, прилегающая к твёрдой мозговой оболочке; с латеральное лентовидное уплотнение мягкой оболочки; d зубовидная связка; е наружная ветвь (спинномозговой корешок) добавочного нерва (n. accessorius); f спинномозговой ганглий 3, 4, 5 Волокна дорсальных корешков 3, 4 и 5 сегментов шейного отдела.
Ill, IV, V3, 4 и 5 шейные позвонки
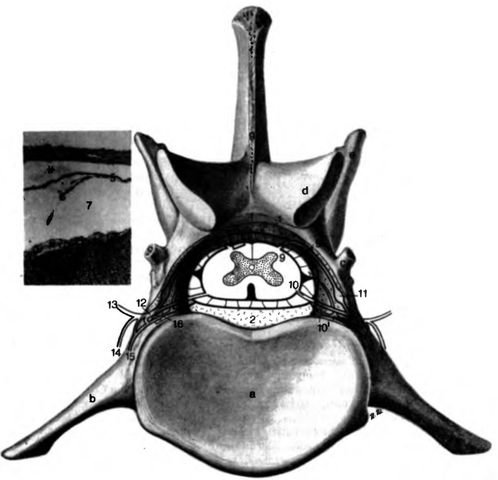
Рис. 2дённой фотографии в деталях показаны оболочки мозга данного сегмента.
а каудальная поверхность тела позвонка (fossa vertabrae); b processus costarius, с processus accessorius, d processus articularis caudalis; e processus mamillaris; f arcus vertebrae; g processus spinosus
Conus medullaris, мозговой конус, у домашних млекопитающих можно сопоставить с участком спинного мозга, включающим хвостовые сегменты (Са). Такое определение понятия мозгового конуса даётся в связи с тем, что краниальная граница мозгового конуса не определена.
Нервное вещество простирается за пределы мозгового конуса (у собаки L7/S1; у кошки Са1) в виде тонкой нити, filum terminale, которая в основном состоит из эпендимной трубки или, соответственно, её расширения, концевого желудочка, ventriculus terminalis, и доходит у собак до середины крестцовой кости, а у кошек до 3 хвостового позвонка. Окончательно завершает спинной мозг filum terminale durae matris.
Спинной мозг заключён в плотную соединительнотканную оболочку, твёрдую оболочку спинного мозга. Эта «твёрдая спинномозговая оболочка” (pachymeninx) продолжается в головном мозге в виде твёрдой оболочки головного мозга, dura mater encephali, а каудально переходит в тонкую концевую нить твёрдой оболочки, iilum terminale durae matris, у собаки простирающуюся примерно от 1 до 3 хвостового позвонка, а у кошки — от 4 до 6. Твёрдая оболочка граничит с тонкой эпителиальной пластинкой (нейротелем), а также соединительнотканной паутинной оболочкой, arachnoidea.
Последняя соединяется посредством тонких перекладин, которые пронизывают содержащее жидкость подпаутинное пространство, с мягкой оболочкой, содержащей сосуды и непосредственно примыкающей к спинному мозгу. Мягкая оболочка спинного мозга, pia mater spinalis, содержит соединительнотканные тяжи из плотных коллагеновых волокон, которые с латеральной стороны соединяются зубовидными связками, ligamenta denticulata, с твёрдой мозговой оболочкой. Благодаря этому спинной мозг прикрепляется к твёрдой оболочке, а непосредственный контакт с позвонком отсутствует. Напротив, соединительная ткань, содержащая сосуды и жир, отделяет от надкостницы позвоночного канала мозг и оболочки. Щель, эпидуральная полость, cavum epidurale, не является настоящей полостью и, в отличие от заполненного спинномозговой жидкостью подпаутинного пространства с гладкими стенками и выстланного одним слоем клеток плоского эпителия (мезотелия), имеет иное происхождение. Часто описываемая крупная полость между твёрдой мозговой оболочкой и паутинной, т. е. субдуральное пространство, не имеется. Эпидуральное пространство обеспечивает подвижность спинного мозга в позвоночном канале, что, в свою очередь, обеспечивает защиту при движении позвоночника. Наличие эпидуральной полости также способствует проведению анестезии нервных корешков, которые пересекают эпидуральную полость до выхода через межпозвоночное отверстие позвоночного канала. Эпидуральная анестезия осуществляется у собак между 7 поясничным и 1 крестцовым позвонками в области пояснично-крестового пространства корня, spatium lumbosacrale, имеющем размер до 10 мм. При более сильном сгибании корня хвоста между крестцовой костью и 1 хвостовым позвонком, а также между следующими 2 — 3 хвостовыми позвонками дорсально возникает щель шириной 2 — 3 мм, где также возможно осуществление инъекции. У кошек эпидуральное пространство также доступно в этих областях.
При проведении эпидуральной анестезии важно не только знать, как осуществлять доступ в позвоночный канал, но и знать расположение достаточно безопасного места инъекции, чтобы исключить вероятность ошибочного прокола. У собак инъекцию проводят в области spatium lumdosacrale, так как спинной мозг уже заканчивается в области поясницы. Инъекции в spatium lumbosacrale, или междуговые пространства, spatia interarcualia, каудально от крестцовой кости у собак не приводят к раздражению спинного мозга, а это возникает при инъекции в cavum suba-rachnoidale. У мелких собак твёрдая оболочка в позвоночном канале занимает большее пространство, чем у крупных. Среднее значение поперечного диаметра составляет около 3 мм, диаметр составляет от 0. 8 до 6 мм. Закрытое твёрдой оболочкой пространство, заполненное спинномозговой жидкостью, проходит каудально со спинным мозгом, у собак мелких пород, а также возраст которых составляет менее 1 года, далее, чем у крупных пород собак и более взрослых. По данным Gossler (1969), у 17, 5% собак подпаутинное пространство спинного мозга заканчивается кра-ниально от S1, у 29% около S1, у 43% у S2 и у 10. 5% у S3, или Са1.
При ответе на вопрос, какие нервы достигаются при инъекции в область Spatia interarcualia, следует учитывать так называемое «восхождение спинного мозга”, «ascensus medullae spinalis”. Вследствие неодинакового роста спинного мозга и позвоночника (последний длиннее, чем спинной мозг), нейросегменты короче костных сегментов. У собак 3 крестцовый нейросегмент и включающий хвостовые нейросегменты медуллярный конус лежит в области 6—7 поясничного позвонка, а у кошек — в области крестцовой кости. Поэтому название определённого позвонка не соответствует названию участка спинного мозга.
«Ascensus” у мелких пород собак менее выражен, спинной мозг может достигать крестцовой кости. У кошек спинной мозг заканчивается между L7 и S3.
Дорсальный корешок имеет утолщение в форме узелка, спинномозговой ганглий, ganglion spinale. Посегментно располагающиеся спинномозговые ганглии содержат тела первого чувствительного нейрона для осуществления соматовисцераль-ной чувствительности от периферии к спинному мозгу.
При развитии спинного мозга волокна корешков возникают последовательно и отходят перпендикулярно в стороны. Позднее нервы приобретают различное направление уже внутри позвоночного канала.
Сегменты спинного мозга совпадают у кошек в шейном отделе спинного мозга (С1-С8), а также в L1 и L2 с числом позвонков. У собак, по Fletcher/Kitchell (1966), C1 и С2, Тh12, Th13, L1 и L2 (иногда L3) проходят несколько горизонтально, латерально к выходу из позвоночного канала. У мелких пород собак (менее 7 кг) поясничные и крестцовые нейросегменты располагаются примерно на половину позвонка ка-удальнее, чем у крупных пород собак. С8, Th1 и каудальные поясничные нейросегменты до хвостовых сегментов короче, чем остальные нейросегменты. Это приводит к удлинению корешковых волокон внутри позвоночного канала (Fletcher/Kitchell, 1966). У собак поясничные и крестцовые нервы проходят в позвоночном канале от 0. 4 (L1) до 4. 8 см (S3), у кошек от 0. 4 (L4) до 2 см (S3) (Hopkins, 1935). Нервы сопровождают в каудальном направлении спинной мозг достаточно долго, затем они поворачивают латерально или идут с conus meduilaris до его конца и формируют «конский хвост”, cauda equina, после чего покидают позвонки хвоста, cauda equina сначала располагается интрадураль-но, а затем экстрадурально (-/с’).
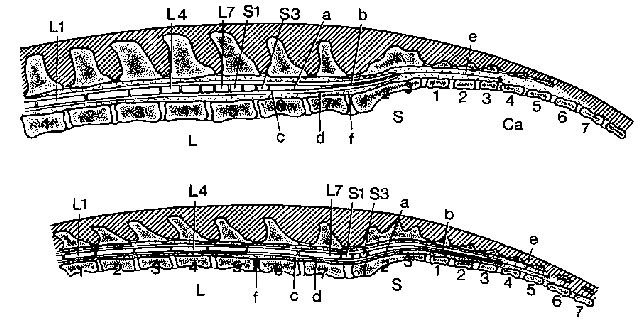
Рис. 3. Расположение сегментов спинного мозга в его конечной части у собак и кошек (по Seiferle, 1992)
L (1 — 7), S (1 —3), Са(1 — 7) соответствующие поясничные, крестцовые и хвостовые позвонки; L1, L4, L7, S1, S3, соответствующие поясничные и крестцовые сегменты спинного мозга
a conus medullaris (содержит хвостовые сегменты); b filum terminale; с cavum subarachnoidale; d dura mater; e filum terminale durae matris; f cavum epidurale
Посегментное деление позвоночного ствола не соответствует непосредственно делению спинного мозга. Скорее, расположение спинномозговых нервов передаёт их возникновение в спинном мозге. Волокна корешков появляются у взрослых животных не постоянно, и разделение сегментов затрудняется.
Thiel (1941) располагает границу между сег ментами посередине между двумя зонами корешковых волокон. Его исследования у собак показали следующее: длина зон волокон различна. В шейном отделе спинного мозга С3 и С4 длиннее, С1 самый короткий, остальные сегменты одинаковой длины. В грудном отделе спинного мозга Th1 — Th8 и Th9— Th13 одинаковой длины. В поясничном отделе спинного мозга L1 наиболее длинный, L2 и L3 одинаковой длины, L4 —L7 короче, но также одинаковой длины Также и у кошек, по Schiiumann (1951) зоны корешков имеют различ ную длину, наиболее длинные С4 и С5. Промежуточная зона корешков в средних шейных и грудных сегментах наиболее длинные. Сегменты С4, Th10 и L5 имеют наибольший размер.
Thomas Combs (1962) определяют длину сегмента от начала зоны корешковых волокон через промежуточную зону корешков до начала следующей зоны корешковых волокон. Тогда наиболее длинными сегментами у кошек являются от Th11 до L1 с длиной 16—17 мм, наиболее короткими — С1 и С6 до Th3 (около 7 мм). От L3 сегменты становятся короче до достижения в Са 4 — 5 мм. Промежуточ ная зона корешков составляет в целом только незначительную часть длины сегмента (0 — 3 мм) от Th10 до L1 с дорсальной стороны около половины длины сегмента.
Искусственное разделение имеет большое практическое значение, так как это позволяет точно указывать локализацию патологических структур и функциональных нарушений.
Спинной мозг кошки имеет длину около 40 см и весит 8 — 9 г, небольшой собаки (таксы) — 48 см и весит 14 г, большой собаки (немецкой овчарки) — 78 см и весит 33 г.
По Latimer (1942), у собак имеются половые различия в размере и массе спинного мозга: длина мозга у кобелей составляет 51 см, а у сук — 48 см; масса мозга у кобелей — 15 г, а у сук — 13 г.
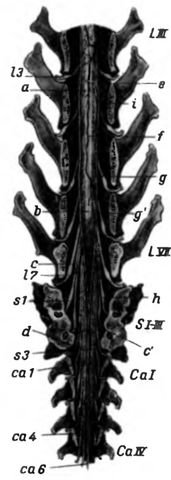
Рис. 4. Полусхематнческое изображение концевой части спинного мозга собаки, вид с дорсальной стороны (по Linsert, 1935)
a intumescentia lumbalis; b conus medullaris; с cauda equina (интрадурально) с filum terminale (не видна); с’ cauda equina (экстрадурально); d filum terminale durae matris; e край разреза твёрдой оболочки; f vena spinalis dorsalis (в leptomeninx), g интрадуральная, g’ экстрадуральная часть дорсального нервного корешка; h ganglion spinale; i cavum epidurale
LIII, LVII 3 и 7 поясничные позвонки; SI-III 1 —3 кре стцовые позвопки; Cal, CalV 1 и 4 хвостовые позвонки; 13, 17 3 и 7 поясничный нерв, s1. s3 1 и 3 крестцовые нервы; са 1, са 4, са 6 1, 4 и 6 хвостовые нервы
В соответствии с расположением спинномозговых нервов в сиинном мозге различают шейный отдел (с 8 сегментами; 1 шейный нерв выходит из позвоночного канала через боковое отверстие, foramen vertebrale laterale 1 шейного позвонка), грудной отдел (13 сегментов), поясничный отдел (7 сегментов), крестцовый отдел (3 сегмента) и хвостовой отдел спинного мозга (у собаки 5, у кошки 7 — 8 сегментов).
На переходе от шейного в грудной отдел спинного мозга, а также в задних поясничных сегментах (это области возникновения нервов к передним и задним конечностям, плечевого и пояснично-крестцовою сплетений, plexus brachialis и plexus lumbosacralis) спинной мозг утолщён, образуя шейное утолщение, intumescentia cervicalis, и поясничное утолщение, intumescentia lurnbalis
По существу, спинной мозг в этой области не утолщается. Здесь значительно выражены нейроны, идущие к периферии, а сам спинной мозг утоньшается. Размер утолщений имеет индивидуальные колебания у различных животных. По этому вопросу у исследователей мнения расходятся. По различным данным границы шейного утолщения у собак составляют от С6 до Th2, а поясничного утолщения — L4-S2. У кошек кроме шейного утолщения в области С6 и поясничного в области L5 имеется также грудное утолщение, intumescentia thoracalis, в области Тh12.
Рис. 5. Схематическое изображение поперечного разреза спинного мозга (по Sciferle, 1992)
В левой половине показаны входящие в спинной мозг и отходящие от него волокна, а также различные нейроны и ход их аксонов. В правой половине при изображении частей серого и белого вещества различия в топографии и по видам животных не учитываются
A sulcus medianus dorsalis; В Sulcus intennedius dorsalis; С Sulcus lateralis dorsalis, D Septum medianuni dorsale; E Fissura mediana ventralis; F Radix ventralis; G Radix dorsalis; H Ganglion spinale
Серое вещество (substantia grisea):
a Cornu dorsale; b cornu ventrale; с substantia intermedia lateralis; d substantia intermedia centralis (comissura grisea); e canalis centralis; f zona marginalis seu spongiosa; g substantia gelatinosa (rolandi); h formatio reticularis; i nucleus thoracicus (Stilling-Clarke); k nucleus motonus
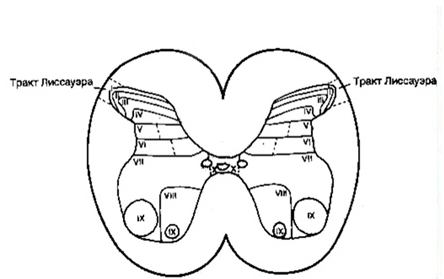
Белое вещество (substantia alba): белым цветом: собственный аппарат и не изученные полно нуги, ограниченные пунктиром светлые зоны: восходящие проводящие пути; ограниченные пунктиром тёмные зоны: нисходящие пути собственный аппарат: 1 основной пучок латерального и вентрального канатиков (собственные пучки, fasciculi proprii); 2 основной пучок дорсального канатика; 3 comissura alba. 4 медиальный продольный пучок, fasciculus longitudinalis medialis; 5 запятая Шультца (нисходящие ветви волокон дорсального канатика); 6 tractus dorsolateral is (zona terminalis; краевая зона Лиссауера)
Восходящие пути; 7 fasciculus gracilis (пучок Goll); 8 fasciculus cuneatus (пучок Burdach); 7 и 8 tractus spinobulbaris; 9 tractus spinoccrebcllaris dorsalis; 10 tractus spinocerebellaris ventralis; 11 tractus spinothalamicus; 12 tractus spinoolivaris; 13 tractus spinotectalis
Нисходящие пути: 14 tractus corticospinalis (pyramidalis) lateralis; 15 tractus reticulospinalis lateralis; 16 tractus rubrospinalis; 17 tractus vcstibulospinalis; 18 tractus tectospinal is; 19 tractus reticulospinalis ventralis
l клетки корешков (соматомоторные); m клетки-переключатели; n комиссуральные клетки; о ассоциативные клетки; р канатиконые клетки; m-р внутренние клетки
1 funiculus dorsalis; II funiculus lateralis; III funiculus ventralis; II+III funiculus ventrolateralis
Анатомия и Физиология нервной системы
Развитие нервной системы
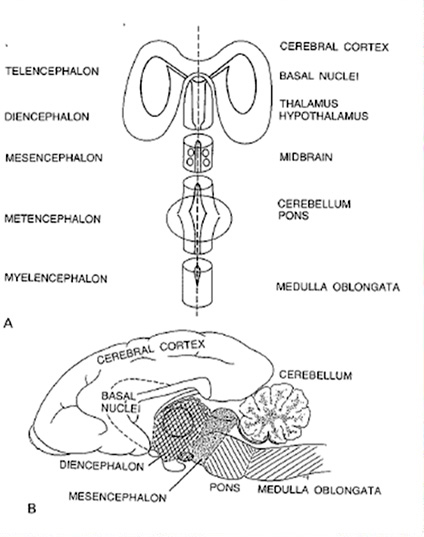
Нервная система делится на центральную и периферическую. В периферическую нервную систему входят корешки, сплетения и нервы. ЦНС состоит из головного и спинного мозга. Изучение онтогенеза ЦНС позволило установить, что головной мозг образуется из мозговых пузырей, возникающих в результате неравномерного роста передних отделов медуллярной трубки. Из этих пузырей формируются передний мозг, средний мозг и ромбовидный мозг. В дальнейшем из переднего мозга образуются конечный и промежуточный мозг, а ромбовидный мозг также разделяется соответственно на задний и продолговатый мозг.
Из конечного мозга соответственно формируются полушария большого мозга, базальные ганглии, из промежуточного мозга – таламус, эпиталамус, гипоталамус, метаталамус, зрительные тракты и нервы, сетчатка. Зрительные нервы и сетчатка являются отделами ЦНС, как бы вынесенными за пределы головного мозга. Из среднего мозга образуются пластинка четверохолмия и ножки мозга. Из заднего мозга формируются мост и мозжечок. Мост мозга граничит внизу с продолговатым мозгом. Задняя часть медуллярной трубки формирует спинной мозг, а ее полость превращается в центральный канал спинного мозга. В конечном мозге располагаются боковые желудочки, в промежуточном мозге – III желудочек, в среднем мозге – водопровод мозга, соединяющий III и IV желудочки; IV желудочек находится в заднем и продолговатом мозге.
Морфология нервной клетки
Основу нервной системы составляют нервные клетки. Кроме нервных клеток в нервной системе имеются глиальные клетки и элементы соединительной ткани.
Структура нервных клеток различна. Существуют многочисленные классификации нервных клеток, основанные на форме их тела, протяженности и форме дендритов и других признаках.
По функциональному значению нервные клетки подразделяются на двигательные (моторные), чувствительные (сенсорные) и интернейроны.
Нервная клетка осуществляет две основные функции: а) специфическую – переработку поступающей на нейрон информации и передачу нервного импульса; б) биосинтетическую, направленную на поддержание своей жизнедеятельности. Это находит выражение и в ультраструктуре нервной клетки. Передача информации от одной нервной клетки к другой, объединение нервных клеток в системы и комплексы различной сложности определяют характерные структуры нервной клетки – аксоны, дендриты и синапсы. Органеллы, связанные с обеспечением энергетического обмена, белоксинтезирующей функцией клетки и др., встречаются в большинстве клеток, в нервных клетках они подчинены выполнению их основных функций – переработке и передаче информации.
Тело нервной клетки на электронно-микроскопических фотографиях представляет собой округлое и овальное образование. В центре клетки (или слегка эксцентрично) располагается ядро. Оно содержит ядрышко и окружено наружной и внутренней ядерными мембранами толщиной около 70 А каждая, разделенных перинуклеарным пространством, размеры которого вариабельны. В кариоплазме распределены глыбки хроматина, которые имеют тенденцию скапливаться у внутренней ядерной мембраны. Количество и распределение хроматина в кариоплазме вариабельны в различных нервных клетках.
В цитоплазме нервных клеток располагаются элементы зернистой и незернистой цитоплазматической сети, полисомы, рибосомы, митохондрии, лизосомы, многопузырчатые тельца и другие органеллы.
Структуру нервной клетки представляют: митохондрии, определяющие ее энергетический обмен; ядро, ядрышко, зернистая и незернистая эндоплазматическая сеть, пластинчатый комплекс, полисомы и рибосомы, в основном обеспечивающие белоксинтезирующую функцию клетки; лизосомы и фагосомы – основные органеллы «внутриклеточного пищеварительного тракта»; аксоны, дендриты и синапсы, обеспечивающие морфофункциональную связь отдельных клеток. Полиморфизм строения клеток определяется различной ролью отдельных нейронов в системной деятельности мозга в целом.
Понять структурно-функциональную организацию мозга в целом не представляется возможным без анализа распределения дендритов, аксонов и межнейрональных связей.
Дендриты и их разветвления определяют рецептивное поле той или иной клетки. Они очень вариабельны по форме, величине, разветвленное и ультраструктуре. Обычно от тела клетки отходит несколько дендритов. Количество дендритов, форма их отхождения от нейрона, распределение их ветвей являются определяющими в основанных на методах серебрения классификациях нейронов.
При электронно-микроскопическом исследовании обнаруживается, что тело нервных клеток постепенно переходит в дендрит, резкой границы и выраженных различий в ультраструктуре сомы нейрона и начального отдела крупного дендрита не наблюдается.
Аксоны, так же как и дендриты, играют важнейшую роль в структурно-функциональной организации мозга и механизмах системной его деятельности. Как правило, от тела нервной клетки отходит один аксон, который затем может отдавать многочисленные ветви.
Аксоны покрываются миелиновой оболочкой, образуя миелиновые волокна. Пучки волокон (в которых могут быть отдельные немиелинизированные волокна) составляют белое вещество мозга, черепные и периферические нервы.
При переходе аксона в пресинаптическое окончание, наполненное синаптическими пузырьками, аксон образует обычно колбовидное расширение.
Переплетения аксонов, дендритов и отростков глиальных клеток создают сложные, неповторяющиеся картины нейропиля. Однако именно распределение аксонов и дендритов, их взаиморасположение, афферентно-эфферентные взаимоотношения, закономерности синапсоархитектоники являются определяющим в механизмах замыкательной и интегративной функций мозга.
Взаимосвязи между нервными клетками осуществляются межнейрональными контактами, или синапсами. Синапсы делятся на аксосоматические, образованные аксоном с телом нервной клетки, аксодендритические, расположенные между аксоном и дендритом, и аксо-аксональные, находящиеся между двумя аксонами. Значительно реже встречаются дендро-дендритические синапсы, расположенные между дендритами.
В синапсе выделяют пресинаптический отросток, содержащий пресинаптические пузырьки, и постсинаптическую часть (дендрит, тело клетки или аксон). Активная зона синаптического контакта, в которой осуществляются выделение медиатора и передача импульса, характеризуется увеличением электронной плотности пресинаптической и постсинаптической мембран, разделенных синаптической щелью. По механизмам передачи импульса различают синапсы, в которых эта передача осуществляется с помощью медиаторов, и синапсы, в которых передача импульса происходит электрическим путем, без участия медиаторов.
Существенным моментом в синаптической передаче является то, что в разных системах межнейрональных связей используются различные медиаторы. В настоящее время известно около 30 химически активных веществ (ацетилхолин, дофамин, норадреналин, серотонин, ГАМК и др.), которые играют роль в синаптической передаче импульсов от одной нервной клетки к другой.
В последнее время в качестве посредников в синаптической передаче активно изучаются многочисленные нейропептиды, среди которых наибольшее внимание привлекают энкефалины и эндорфины, субстанция Р. Выделение из пресинаптического отростка медиатора или модулятора синаптической передачи теснейшим образом связано со структурой постсинаптической рецептивной мембраны.
Важную роль в межнейрональных связях играет аксональный транспорт. Принцип его заключается в том, что в теле нервной клетки синтезируется ряд ферментов и сложных молекул, которые затем транспортируются по аксону в его концевые отделы – синапсы.
Система аксонального транспорта является тем основным механизмом, который определяет возобновление и запас медиаторов и модуляторов в пресинаптических окончаниях, а также лежит в основе формирования новых отростков, аксонов и дендритов.
Согласно представлениям о пластичности мозга в целом, в мозге происходят два взаимосвязанных процесса: 1) формирование новых отростков и синапсов; 2) деструкция и исчезновение некоторой части существовавших ранее межнейрональных контактов.
Механизмы аксонального транспорта, связанные с ними процессы синаптогенеза и роста тончайших разветвлений аксонов лежат в основе обучения. адаптации, компенсации нарушенных функций. Расстройство аксонального транспорта приводит к деструкции синаптических окончаний и изменению функционирования определенных систем мозга.
Воздействуя рядом лекарственных веществ и биологически активными веществами, можно влиять на метаболизм нейронов, определяющий их аксональный транспорт, стимулируя его и повышая тем самым возможность компенсаторно– восстановительных процессов.
Усиление аксонального транспорта, рост тончайших ответвлений аксонов и синаптогенез играют положительную роль в осуществлении нормальной работы мозга. При патологии эти явления лежат в основе репаративных, компенсаторно-восстановительных процессов.
Кроме механизмов аксонального транспорта биологически активных веществ, которые идут от тела нервной клетки к синапсам, существует так называемый ретроградный аксональный транспорт веществ от синаптических окончаний к телу нервной клетки. Эти вещества необходимы для поддержания нормального метаболизма тел нервных клеток и, кроме того, несут информацию о состоянии их концевых аппаратов.
Нарушение ретроградного аксонального транспорта приводит к изменениям нормальной работы нервных клеток, а в тяжелых случаях – к ретроградной дегенерации нейронов.
Общая характеристика
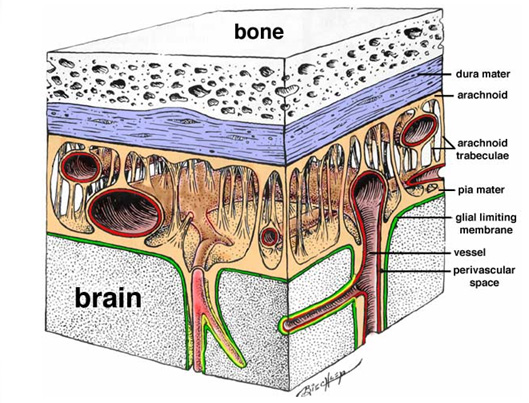
Спинной мозг расположен в позвоночном канале. Имеет вид сдавленного в дорсовентральном направлении тяжа, покрытого мозговыми оболочками.

Паутинная оболочка (arachnoidea spinalis) – средняя, построена из рыхлой соединительной ткани, отделена от твердой мозговой оболочки незначительным субдуральным пространством, заполненным тканевой жидкостью (отдельные авторы утверждают об отсутствии у собак и кошек данного пространства).
Мягкая (сосудистая) мозговая оболочка (pia mater spinalis) – внутренняя, состоит из плотной соединительной ткани. В ней проходят кровеносные сосуды, которые, входя в мозговую ткань, обеспечивают прочное соединение мягкой оболочки со спинным мозгом. От мягкой оболочки в каждом сегменте спинного мозга отходят зубовидные связки, которые, прободая паутинную оболочку, прикрепляются к твердой спинномозговой оболочке, подвешивая внутри ее спинной мозг. От паутинной оболочки мягкая оболочка отделена подпаутинным(субарахноидальным) пространством, заполненным спинномозговой жидкостью.
Рис. 2. Оболочки мозга.
Строение спинного мозга
По вентральной поверхности спинного мозга проходят вентральная срединная щель (место расположения центральной спинномозговой артерии и вены) и две латеральные вентральные борозды (место выхода вентральных корешков спинномозговых нервов). По дорсальной поверхности проходят дорсальная срединная борозда и дорсальные латеральные борозды (место вхождения дорсальных корешков спинномозговых нервов).
Спинной мозг состоит из белого мозгового вещества расположенного по периферии и серого мозгового вещества, лежащего в центре. Серое мозговое вещество на поперечном разрезе напоминает очертание буквы Н или крыльев бабочки. Через мостик, соединяющий обе ножки Н-образного серого вещества, серую спайку (центральное промежуточное вещество), проходит центральный канал спинного мозга. На границе спинного и продолговатого мозга центральный канал расширяется и переходит в 4 мозговой желудочек. В области поясничного утолщения спинного мозга центральный канал также расширяется, образуя концевой желудочек,
который в свою очередь, сужаясь, слепо оканчивается в терминальной нити. Форма центрального канала в виде удлиненного овала, высотой у кошек и собак около 100мкм и шириной около 50мкм.
Сосуды спинного мозга
Артерии спинного мозга являются спинномозговыми ветвями позвоночных, межреберных, поясничных и крестцовых артерий. Все эти ветви проникают в позвоночный канал по ходу корешков спинномозговых нервов и образуют на спинном мозге три продольных магистрали:
1. Непарная вентральная спинномозговая артерия – лежит вместе с одноименной артерией в вентральной срединной щели, отдает ветви в серое мозговое вещество,
2. Парные спинномозговые дорсальные артерии – лежат вдоль дорсальных корешков нервов, а соответствующие вены – вдоль вентральных корешков. Все три артериальные магистрали анастомозируют межу собой в каждом сегменте, формируя сосудистый венец. От него отходят ветви в белое мозговое вещество, соединяясь внутри мозга с артериями серого вещества. Из вен кровь оттекает в венозные сплетения и парный позвоночный вентральный синус. Он лежит в эпидуральном пространстве и соединяется с сегментными венами туловища.
Сулько-комисуральная артерия
У собак отсутствует артерия Адамкевича данная артерия имеется только у людей и приматов это является существенным различием в кровоснабжении спинного мозга
— Периферические нервы
— Головной мозг
1. Продолговатый мозг
2. Мост мозга
3. Средний мозг
4. Мозжечок
5. Промежуточный мозг
6. Кора большого мозга
— Ликвороциркуляция
— Кровоснабжение центральной нервной системы.
Интерактивные функции спинного мозга (MEDULLA SPINALIS)
Спинной мозг– самый каудальный отдел центральной нервной системы
Особенностью спинного мозга является четко выраженное сегментарное строение
Спинной мозг делится на отделы:
— шейный,
— грудной,
— поясничный,
— крестцовый хвостовой.
На протяжении спинного мозга имеются два утолщения веретенообразной формы. Шейное утолщение образуется четырьмя шейными сегментами и первыми грудными, поясничное утолщение образуется четырьмя поясничными сегментами и тремя крестцовыми сегментами. Данные утолщения соответствуют местам выхода из спинного мозга корешков нервов для передних и задних конечностей. Спинной мозг состоит из белого вещества, образованного из миелиновых нервных волокон, и серого вещества, содержащего нервные клетки. Серое вещество спинного мозга заложено внутри и со всех сторон окружено белым веществом. Столб серого вещества образует три выступа: вентральный, дорсальный и боковой, которые на поперечных срезах мозга имеют форму рога. Соответственно различают вентральный, дорсальный и боковой. Вид серого вещества на поперечном срезе, как считают многие исследователи, напоминает букву “Н” или бабочку с раскрытыми крыльями. вентральный рог имеет округлую форму и содержит клетки, дающие начало передним двигательным корешкам. Дорсальный рог уже и длиннее переднего, содержит клетки, дающие начало задним чувствительным корешкам. Боковой рог определяется на протяжении последнего шейного, всех грудных и I-II поясничных сегментов спинного мозга. Боковой рог образует небольшой треугольный выступ латерального края серого вещества. В нем находятся мелкие по величине нейроны, аксоны которых выходят из спинного мозга вместе с вентральными и отчастидорсальными нервными корешками. Нейронный состав серого вещества спинного мозга сложен.
Различают следующие виды нейронов:
В 1925 году американский анатом Б. Рексед предложил серое вещество спинного мозга разделить на десять пластин или слоев, поверхности которых располагаются параллельно дорсальной или вентральной поверхности спинного мозга. Пластины обозначаются римскими цифрами. По существу, Рексед предложил функциональную топографию нейронов спинного мозга, представленную десятью пластинами. Они следующие: I-IV пластины образуют головку дорсального рога серого вещества – это первичная сенсорная область. В эту область проецируется большая часть афферентных волокон от туловища и конечностей. Отсюда берут начало несколько трактов спинного мозга, идущих в головной мозг. V-VI пластины образуют шейку дорсального рога. Здесь заканчиваются волокна от сенсомоторной области коры мозга и волокна, несущие проприоцептивную чувствительность от туловища и конечностей. VII пластина представляет область окончания проприоспинальных и висцеральных связей, а также афферентных и эфферентных связей спинного мозга с мозжечком и средним мозгом. Та часть VII пластины, которая находится в области вентрального рога, содержит клетки Реншоу. VIII пластина характеризуется бульбоспинальными и проприоспинальными связями. X пластина является первичной моторной областью и состоит из мотонейронов. Мотонейроны этой области объединены в функциональные группы, пулы (англ. – совокупность). X пластина занимает пространство вокруг спинномозгового канала и состоит из нейронов, клеток глии и комиссуральных волокон.
Пластины Рекседа
— Пластина I представляет собой самый поверхностный слой дорсального рога, ее еще называют краевым слоем. Он содержит большие плоские «маргиальные клетки» и нейроны промежуточного размера.
— Пластину II называют «желатинозной» из-за ее желатиноподобного вида на свежем срезе спинного мозга. В ее состав входят мелкие плотно расположенные клетки.
— Пластина III содержит крупные рыхло располагающиеся клетки.
— Пластина IV, самая толстая из расположенных в заднем роге, скомпанована из больших нейронов с дендритами, распространяющимися в другие пластины. Вместе пластины III и IV образуют собственное ядро (nucleus proprius).
— Пластина V состоит из мелких нейронов.
— Пластина VI локализуется в самом основании дорсального рога и прослеживается только в зонах утолщения спинного мозга (шейный и поясничный отделы). Весь дорсальныйрог сформирован пластинами I-VI.
— Пластина VII занимает неправильной формы область в центре серого вещества спинного мозга.
— Пластина VIII охватывает внутреннюю половину переднего рога в области шейного и поясничного его утолщений.
— Пластина IX соответствует расположению группы двигательных нейронов в вентральном роге, а
— Пластина Х окружает центральный канал. Таким образом, вентральный рог сформирован пластинами VII-X.
Белое вещество спинного мозга состоит из нервных волокон, которые делятся на эндогенные, или собственные, волокна, и экзогенные, или инородные. К эндогенным относятся волокна, берущие начало в спинном мозге; они могут быть длинными и короткими. Длинные направляются в головной мозг, короткие образуют межсегментарные связи.
Основными длинными эндогенными волокнами, или пучками, которые идут в восходящем направлении, являются следующие:
Из пучков, идущих в нисходящем направлении, следует отметить:
Система восходящих проводящих путей осуществляет функцию проведения импульсов от рецепторов, которые воспринимают информацию из внешнего мира и внутренней среды организма. В зависимости от вида чувствительности, которую они проводят, восходящие проводники делятся на пути экстеро-, проприо- и интероцептивной чувствительности. Система нисходящих проводящих путей осуществляет функцию проведения импульсов от различных отделов головного мозга к двигательным ядрам (клеткам) спинного мозга. В функциональном отношении нисходящие проводники могут быть охарактеризованы, в основном, как система волокон, осуществляющих двигательную функцию. Следует отметить, что в последние годы выявлена возможность проведения по данной системе афферентации к таким центрам продолговатого мозга, как дыхательный, вазомоторный и пищеварительные [Меркулова Н.А., Инюшкин А.Н., Беляков В.И., Зайнулин Р.А. и др.
Рефлекторные функции спинного мозга
Но у высших позвоночных животных, шок в одинаковой степени захватывает как соматическую, так и вегетативную системы: наблюдается паралич двигательных рефлекторных реакций, остановка дыхания, резкое понижение артериального давления, “паралич” кишечника, мочевого пузыря, понижение температуры тела. Состояние шока при перерезке мозга проявляется не в одинаковой степени во всех элементах спинного мозга. Анализ биоэлектрической активности нейронов спинного мозга выявил, что состоянию шока после перерезки спинного мозга подвергаются, главным образом, моторные нейроны. Следует отметить, что угнетенное состояние нервных элементов более выражено в каудальном направлении, чем в краниальном. Угнетенное состояние рефлекторной деятельности каждого отдела спинного мозга зависит от его близости к разрезу мозга. Например, если спинной мозг перерезан в шейном отделе, то состояние шока проявляется на передних (верхних) конечностях сильнее, чем на задних (нижних). Относительно природы шока имеется ряд мнений. Впервые немецкий физиолог Гольц (1896 г.) высказал мнение, что причиной шока является торможение нервных элементов спинного мозга, вызванное травмой. Однако английский физиолог Шеррингтон (1906 г.), тщательно изучивший явление спинального шока, показал, что шок нельзя объяснить торможением структур спинного мозга.
В пользу мнения Шеррингтона можно привести следующие факты:
Если после того, как восстановится рефлекторная деятельность спинного мозга, вновь перерезать спинной мозг ниже прежнего уровня перерезки, то явления спинального шока не проявляются. Учитывая два приведенных факта, неодинаковую продолжительность шока у различных представителей животного мира, а также электрофизиологические исследования спинального шока, в последние годы сформулирован современный взгляд на природу спинального шока. Сущность его заключается в следующем: одним из главных факторов, вызывающих явление шока при перерезке спинного мозга, является разрыв длинных путей, нисходящих из головного мозга, что приводит к внезапному прекращению многообразной афферентации из структур головного мозга на центры спинного мозга. Прекращение потока афферентации из головного мозга расстраивает (угнетает) рефлекторную деятельность спинного мозга. В происхождении шока некоторую роль играет и другой фактор. Перерезка мозга вызывает достаточно длительное механическое раздражение спинного мозга. Подвергаются раздражению не только нервные клетки, но и восходящие и нисходящие пути, что, в конечном итоге, приводит к угнетению рефлекторной деятельности. После того как исчезнут явления спинального шока, можно наблюдать следующие рефлексы спинного мозга: защитные рефлексы, рефлексы на растяжение, рефлексы мышц-антогонистов, висцеромоторные и вегетативные рефлексы. Защитные рефлексы у лягушки обычно проявляются в отдергивании лапки при слабом раздражении кожных рецепторов, при более сильном болевом раздражении можно наблюдать “убегание” животного. Рефлексы растяжения проявляются в укорочении мышцы при ее растяжении. Рефлексы мышц-антагонистов лежат в основе локомоторных актов ходьбы и бега. Висцеральные рефлексы проявляются при раздражении афферентных волокон внутренних органов. Вегетативные рефлексы проявляются, в основном, при возбуждении преганглионарных симпатических волокон в ответ на возбуждение симпатических и соматических чувствительных клеток. При поражении верхнего шейного отдела спинного мозга возникает паралич шейных мышц, диафрагмы, анестезия в области шеи и затылка. При поражении шейного утолщения развивается паралич передних конечностей, их анестезия. При поражении грудного отдела наступает парез (частичный паралич) мышц спины, грудной или брюшной стенки с сегментарной анестезией. При поражении поясничного утолщения наблюдается паралич задних конечностей, анестезия в нижних конечностях, расстройство тазовых органов. Поражение конуса (конский хвост; сегменты СI-III) вызывает анестезию в области промежности и расстройство тазовых органов.
В спинном мозге расположены следующие важнейшие вегетативные центры:
Сегментарное строение головного мозга
Интегративные функции продолговатого мозга
Его основные функции следующие:
— Проводниковая функция.
— Продолговатый мозг включает ряд важных, жизненно необходимых рефлекторных центров.
— В продолговатом мозге расположены центры некоторых черепно-мозговых нервов.
— Нервные центры продолговатого мозга принимают участие в регуляции мышечного тонуса и некоторых установочных рефлексов.
— Продолговатый мозг содержит ретикулярную формацию.
Характеризуя проводниковую функцию продолговатого мозга, следует отметить, что в нем располагаются волокна, несущие импульсы от различных структур головного мозга к периферии и от периферии к структурам головного мозга. В продолговатом мозге имеются волокна ретикулярной формации. Пути восходящего и нисходящего направлений описаны выше Из жизненно необходимых рефлекторных центров прежде всего следует назвать дыхательный и сосудодвигательный (вазомоторный). Благодаря исследованиям нескольких поколений отечественных и зарубежных физиологов в настоящее время общепринятым стало положение о том, что ведущая роль в регуляции дыхания принадлежит структурам продолговатого мозга. Дыхательный центр рассматривается как совокупность дыхательных нейронов, активность которых синхронна с фазами дыхательного цикла. В соответствии с характером паттерна активности дыхательные нейроны подразделяются на шесть основных типов (Bianchi et al., 1995): ранние инспираторные, инспираторные с нарастающим паттерном активности, поздние инспираторные, постинспираторные, экспираторные с нарастающим паттерном активности,преинспираторные.
Дыхательные нейроны сосредоточены, главным образом, в пяти функционально различных областях дыхательного центра:
Большинство клеток комплекса Бетцингера относится к экспираторным нейронам. Такие нейроны образуют моносинаптические ингибиторные проекции в направлении бульбоспинальных инспираторных нейронов дорсальной и вентральной дыхательной группы, каудальной группы ядер шва. В комплексе Бетцингера имеются также пейсмекерные нейроны. В начале XIX века Флуранс (Flourans, 1824) высказал мнение о том, что в регуляции кровообращения наиболее важную роль играет продолговатый мозг. В 1853 году Бюдж (Budg), а затем в 1855 году Шифф (Shiff) установили, что перерезка спинного мозга под продолговатым мозгом вызывает резкое падение артериального давления. В связи с этим они сделали вывод, что центр, регулирующий величину артериального давления, находится в продолговатом мозге. Наиболее фундаментальные исследования по анализу местоположения сердечно-сосудистого центра были проведены Я.А. Дедюлиным (1868) на холоднокровных животных и Диттмаром (Dittmar, 1873) и Ф.В. Овсянниковым (1871) на теплокровных животных.
Изложенные выше представления о четкой дифференциации прессорных и депрессорных структур продолговатого мозга не получили подтверждения в работах многих исследователей. В настоящее время сложилось мнение, что в продолговатом мозге расположен основной сосудодвигательный центр, который поддерживает тонус сосудов и обеспечивает рефлекторную регуляцию артериального давления. Это мнение впервые было обосновано Ф.В. Овсянниковым в 1871 году. Он показал, что разрушение только продолговатого мозга вызывает необратимое “катастрофическое” падение артериального давления. Но четкая анатомическая локализация сосудодвигательного центра в продолговатом мозгу к настоящему моменту так и не установлена. Возможно, нейроны, регулирующие уровень артериального давления, диффузно расположены в продолговатом мозгу.
Также существует мнение, что сосудодвигательный центр состоит из трех основных типов нейронов: прессорных, депрессорных и кардиоингибирующих. Прессорные нейроны (группа, зона) повышают артериальное давление в результате увеличения периферического сопротивления сосудов и увеличения сердечного выброса; депрессорные нейроны (группа, зона) понижают артериальное давление, вызывая торможение тонических разрядов вазоконстрикторов; кардиоингибирующие нейроны (группа, зона) уменьшают величину сердечного выброса, возбуждая сердечный центр блуждающего нерва. В структурах продолговатого мозга расположены: пищеварительный центр, состоящий из нескольких компонентов, центры слюноотделения, потоотделения, центры защитных дыхательных рефлексов, рвоты, регуляции углеводного обмена.
Интегративные функции заднего мозга
Задний мозг состоит из двух отделов: варолиева моста и мозжечка.
Варолиев мост, или просто мост (pons), представляет собой со стороны основания мозга толстый белый вал, граничащий каудально с ростральным концом продолговатого мозга, а краниально – с ножками мозга.
В варолиевом мосту расположены ядра V-VIII пары черепно-мозговых нервов.
Эти отделы следующие:
Обращает на себя внимание строение коры полушарий мозжечка. Она имеет четко выраженное трехслойное строение.
По данным Фанарджяна, в коре мозжечка имеется пять типов клеток:
Мозжечок имеет широко развитые связи, по существу, со всеми структурами головного мозга, а также со спинным мозгом.
Основные афферентные пути мозжечка следующие:
Все афферентные пути оканчиваются в виде трех видов волокон. Мшистые волокна идут от ядер моста и оканчиваются в зернистом слое коры мозжечка. Лиановидные, или лазающие, волокна идут от нижних олив. Данные волокна представляют уникальный компонент организации коры мозжечка. Одно лиановидное волокно устанавливает синаптический контакт только с одной клеткой Пуркинье.
Важную функциональную роль играют ядра мозжечка.
В белом веществе мозжечка расположены следующие парные ядра:
ядра шатра, пробковидные, шаровидные и зубчатые ядра.
Отмеченные ядра имеют связи с многочисленными структурами центральной нервной системы (спинным мозгом, продолговатым мозгом, мостом, средним и промежуточным мозгом, моторной зоной коры больших полушарий). ля изучения функций мозжечка используются различные методы.
Основными являются: метод клинических наблюдений, метод экстирпации (удаления), раздражения, электрофизиологические методы. Удаление мозжечка позволило прежде всего выявить его особую роль в интеграции информации, необходимой для регуляции двигательных реакций (Лучиани, 1893; Левандовский, 1907; Орбели, 1935; Алексанян, 1948; Карамян, 1956, 1970; Моруцци, 1958; Аршавский, 1976; Григорян, 1976 и др.).
Установлены основные функции мозжечка в регуляции двигательной активности:
После удаления мозжечка выявляются следующие нарушения (симптомы нарушения функции мозжечка):
Многообразие симптомов, которые развиваются после удаления мозжечка, по-видимому, объясняется обилием эфферентных связей данной структуры с различными отделами центральной нервной системы. Возможно, мозжечок согласует работу различных структур в единую систему, которая определяет адекватность и совершенство двигательных реакций. Имеются и другие мнения о значении мозжечка в регуляции двигательных реакций. Так, Виннер (1961) считает, что мозжечок играет роль системы, которая предупреждает возникновение колебательных режимов при выполнении движений. Рух (1951) рассматривает мозжечок как своеобразный блок, который обеспечивает сравнение команд, посылаемых корковыми центрами регуляции движений с реальным ходом их выполнения. На основании такого сравнения мозжечок коррегирует работу исполнительных двигательных центров. Брайтенберг (1967) считает, что мозжечок осуществляет точное измерение временных интервалов между афферентными сигналами.
С 30-х годов ХХ века были предприняты систематические исследования Л.А. Орбели, посвященные значению мозжечка в регуляции вегетативных функций. Установлена роль мозжечка в регуляции многих вегетативных функций: пищеварения, дыхания, сосудистого тонуса, деятельности сердца, терморегуляции, обмене веществ и других.
На кафедре физиологии человека и животных Самарского госуниверситета были проведены исследования по анализу значимости мозжечка в регуляции дыхания (Н.А. Меркулова, А.Н. Инюшкин, В.И. Беляков). Сравнительный анализ респираторных реакций, вызванных электростимуляцией различных участков структур мозжечка, позволил выявить угнетение ритмогенерирующей функции дыхательного центра. Установлено, что наиболее активные в отношении регуляции дыхания участки мозжечка у крысы топически перекрываются с областями моторного представительства вибриссного аппарата и передних конечностей. В механизме реализации респираторных влияний мозжечка участвует ГАМК-ергическая нейромедиаторная система. “Мишенями” реализации дыхательных реакций мозжечка являются амбигуальное и ретикулярное гигантоклеточное ядра продолговатого мозга.
Интегративные функции среднего мозга
В состав среднего мозга входят ножки мозга и четверохолмия. Ножка мозга представляет собой массивный тяж продольных нервных волокон, идущий от переднего края варолиева моста в массу полушария головного мозга. Вследствие расхождения ножек между ними образуется ямка, дно которой усеяно многочисленными отверстиями, служащими для прохождения сосудов с основания мозга вглубь полушарий головного мозга.
На уровне передних бугров четверохолмия, на дне сильвиева водопровода лежит ядро III пары черепно-мозговых нервов глазодвигательных нервов (n. oculomotorius).
На уровне задних бугров четверохолмия, также на дне сильвиева водопровода лежит ядро IV пары черепномозговых нервов блоковых нервов (n. trochlearis). В ножке мозга различают основание и покрышку. Границу между основанием и покрышкой образует черное вещество Земмеринга (substantia nigra Soemmeringi). В покрышке мозговой ножки лежит красное ядро (n. ruber).
Анализ морфологических особенностей среднего мозга позволяет выделить следующие основные структуры, обеспечивающие многие важные функции: ядро глазодвигательного нерва, ядро блокового нерва, красное ядро, черная субстанция.
Давая общую характеристику функциям среднего мозга, следует отметить: