возрастные особенности моста головного мозга
PsyAndNeuro.ru
Структурное и функциональное развитие мозга
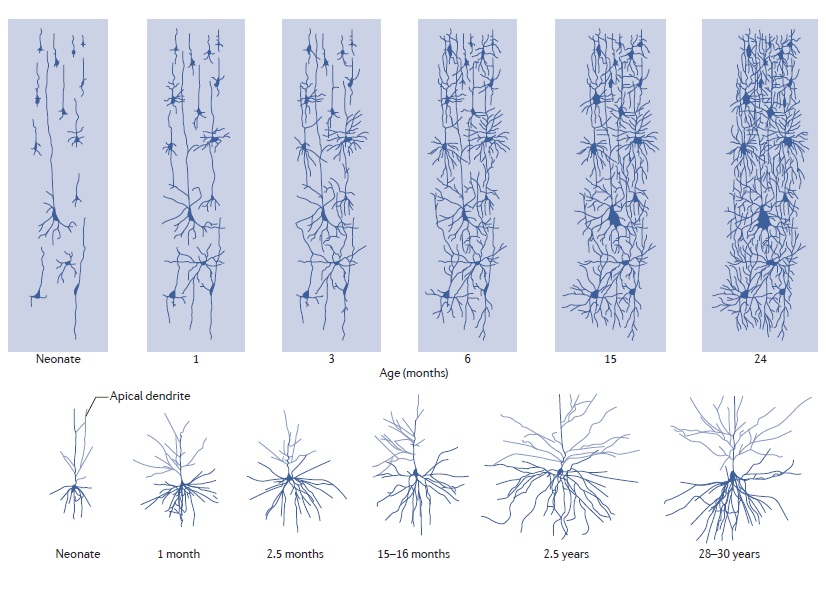
Период от рождения и до 2 лет является очень важным возрастом, во время которого устанавливаются поведенческие паттерны и когнитивные возможности ребёнка. В это время увеличиваются в размерах корковые нейроны, с большой скоростью растёт число синапсов, во много раз возрастает количество олигодендроглиоцитов. Вместе с этим, в это же время возможно проявление «индикаторов» риска для развития таких психических расстройств, как аутизм и шизофрения. Не смотря на всё важность данного периода в онтогенезе, мы мало, что знаем о нём.
В марте 2018 года в журнале Nature была опубликована статья американских исследователей John H. Gilmore, Rebecca C. Knickmeyer, Wei Gao о развитии головного мозга у детей в период с рождения и до 2 лет, в которой они при помощи анализа описательных исследований проследили его структурные и функциональные изменения, их роль в развитии психических расстройств, а также попытались установить возможные признаки будущих отклонений в нервно-психической сфере.
Структурное развитие головного мозга
Все наши знания о строении головного мозга базируются на множестве посмертных исследований, которые в большинстве случаев ограничены поперечным дизайном. Согласно данным работам, объём головного мозга ребёнка в возрасте 2 – 3 недель составляет около 35% от объёма головного мозга взрослого. К концу второго года жизни данная цифра увеличивается до 80%. После этого рост головного мозга становится более равномерным.
Нейроонтогенез человека на клеточном уровне
Сразу же после рождения значительно увеличиваются объёмы серого и белого веществ. Но, в отличие от белого, которое растёт постепенно и практически до 30 лет, серое вещество увеличивается быстрее и замедляет свой рост уже к подростковому возрасту.
Корковый слой достигает пика своего роста к 1 – 2 годам, а затем его рост прекращается. Особенно быстро растут извилина Гешля, Роландова борозда, передняя центральная извилина. Площадь поверхности мозга расширяется вплоть до 8 – 12 лет. Её рост также гетерогенен по областям: кора латеральной лобной, латеральной теменной и затылочной долей мозга развиваются быстрее, чем орбитальная часть лобной доли и центральная доля. В целом рисунок извилин головного мозга, примерно, одинаков как у новорожденных, так и у взрослых.
Структурное развитие мозга в раннем детстве: созревание миелина
Мозолистое тело, нижний и верхний продольные пучки есть у детей уже при рождении. Это говорит о том, что большая часть «проводящего» мозга формируется ещё в пренатальный период.
С рождения начинается миелинизация нервных волокон, распространяясь с мозжечка, моста и внутренней капсулы и продолжаясь от валика мозолистого тела, зрительных путей до затылочных, теменных долей и передней части лобной и височной долей.
Оценочные траектории структурных параметров головного мозга в течение развитии. FA – фракционная анизотропия
Нервные сети
Не меньший интерес представляет развитие нервных сетей, так как их структурные и функциональные нарушения ведут к различным нервно-психическим заболеваниям. Согласно множеству исследований, нервные центры появляются ещё до рождения. Это показано путём проведения МРТ недоношенным детям в сравнении с обследованиями здоровых детей. Первыми появляются сенсомоторные, зрительные и слуховые центры. Они располагаются в тех же зонах мозга, что и у взрослых.
Языковой центр у взрослых располагается более латерально и окружён нижней лобной и верхней височной извилинами. Иерархия областей головного мозга также закладывается с рождения.
Влияние пола, наследственности и социальной среды
В настоящее время имеются исследования, указывающие на то, что разница в структуре и функциональной активности головного мозга, зависящая от пола, имеется с рождения. Например, при рождении мозг мужчин на 6% больше, чем у женщин. Медиальная часть височной доли коры головного мозга и Роландова борозда также больше у мужчин, в то время как у женщин преобладают моторные и зрительный центры. Мозг мужчин увеличивается более быстро, чем у женщин. После двухлетнего возраста процесс гирификации более выражен у мужчин (но не в период от 0 до года). Нервные волокна некоторых мозговых структур быстрее подвергаются миелинизации у женщин, чем у мужчин (например, мозолистое тело). В раннем возрасте нервные сети примерно одинаковы у обоих полов. Но затем в процессе развития связи между амигдалой и средней височной извилиной, постцентральной извилиной и гиппокампом сильнее у женщин. У мужчин в свою очередь преобладают связи между амигдалой и зонами, ответственными за страх. Все эти различия способствуют последующей дифференциации в выработке гормонов, в поведенческих паттернах.
Изучая головной мозг со стороны его структурных особенностей в зависимости от пола, мы можем приблизится к пониманию половых особенностей психических расстройтв. Как и пол, наследственность также играет роль в общем объёме мозговой ткани, развитии корковых структур, распределении серого и белого веществ. Некоторые исследования отмечают генетические влияния на структуру и функциональные особенности головного мозга. Особенно обращают на себя внимания гены, контролирующие процесс транскрипции, регуляторы хроматина, РНК-связывающий белок.
Есть исследования, доказывающие, что социо-экономические факторы играют не последнюю роль в структурном развитии головного мозга. Мозг детей, чьи семьи имеют небольшой доход, подвергающихся родительской депривации, имеет меньший объём серого вещества в коре, гиппокампе, амигдале. При этом различий в белом веществе не обнаруживается. С возрастом влияние социо-экономических факторов становится ещё заметнее.
Также обнаружено влияние стресса, депрессии и тревоги матери во время беременности на последующее развитие мозга её ребёнка. В частности, повышенный уровень кортизола у матери коррелирует с большим размером амигдалы у семилетних девочек.
Депрессия матери, вероятно, приводит к уменьшению коркового слоя у ребёнка. У детей, чьи матери испытывали тревогу во время беременности, в период с рождения до полугода рост гиппокампа происходит медленнее. Существуют исследования, подтверждающие влияние алкоголя и наркотических веществ на развитие головного мозга. Так, приём кокаина во время беременности ведёт к нарушению связи между амигдалой и срединной префронтальной корой, между таламусом и фронтальной корой.
Предикторы риска нервно-психических заболеваний
Некоторые исследования ещё в раннем детстве обнаруживают нарушения развития головного мозга, являющиеся предикторами развития нервно-психических заболеваний,. Например, изменения в объёме серого и белого веществ ведёт к отставанию в росте всех структур головного мозга.
В настоящее время есть исследования, демонстрирующие, что у новорождённых мальчиков, имеющих родственников, страдающих шизофренией, головной мозг содержит больше серого вещества по сравнению с контрольной группой. У детей с риском развития аутизма до шести месяцев проявление фракционной анизотропии на МРТ выше, чем в норме; после 6 месяцев данный показатель снижается, и к году достигает меньшего уровня, чем в популяции.
Сильная связь между амигдалой, передней инсулой и вентральным стриатумом, возможно, является предиктором развития тревожных расстройств. Существует исследование, показавшее небольшое, но тем не менее статистически значимую зависимость между миелинизацией нервных волокон в лобной и височной долях и речевым развитием в возрасте от 3 месяцев до 4 лет, а также между общей миелинизацией головного мозга и уровнем когнитивного развития в этот же возрастной период.
Тенденции
Описательные исследования показали нам, что головной мозг с момента рождения до года претерпевает множество изменений: быстрый рост серого вещества, миелинизация, развитие мозговых структур, гирификация. После двух лет процесс развития замедляется.
Благодаря описательным исследованиям нам удалось проследить влияние наследственности, генных факторов, социальной среды, индивидуальных особенностей на развитие мозга, удалось обнаружить предикторы риска нервно-психических расстройств. Возможно, подобные исследования дадут нам в будущем возможность обнаруживать биомаркёры этих заболеваний задолго до того, как они проявятся клинически. Это даст нам возможность более мягко вмешаться в развитие головного мозга, что в последующем приведёт к более благоприятным исходам нервно-психических заболеваний.
Головной мозг: строение, физиология, нарушения, заболевания
Что такое головной мозг, encephalon, его значение?
Головной мозг – это передний отдел центральной нервной системы. Головной мозг 
Филогенетически головной мозг – это передний конец нервной трубки. Онтогенетически головной мозг – это производное мозговых пузырей, из которых образуются отделы головного мозга: конечный мозг, который называется telencephalon, промежуточный мозг, средний мозг, задний мозг, который представлен такими образования, как мост головного мозга, мозжечок, продолговатый мозг. Полости мозговых пузырей развиваются в желудочки головного мозга.
Строение головного мозга
Большой, или конечный мозг представлен двумя полушариями, которые связаны между собой мозолистым телом, corpus callosum. Он состоит из нервных волокон, идущих поперечно из одного полушария в другое. Мозолистое тело обеспечивает единство функционирования обоих полушарий. При перерезке мозолистого тела каждое полушарие головного мозга начинает функционировать независимо друг от друга. Под мозолистым телом располагается свод, fornix. Кпереди от столбов находится передняя спайка, comissura anterior. Между передней частью столбов свода и коленом мозолистого тела находится тонкая вертикальная пластинка мозговой ткани – прозрачная перегородка. Между пластинками перегородки располагается щелевидная полость, которая не имеет эпендимальной выстилки. Ряд авторов называют ее 5 желудочком.
Поверхность полушарий покрыта слоем серого вещества – это кора головного мозга. Под ней находится белое вещество и подкорковые ядра: стриопаллидарная система, экстрапирамидная система.
Если сделать горизонтальный срез головного мозга через большие полушария на уровне таламуса и субталамических ядер, то можно увидеть следующие образования: шишковидное тело, верхний холмик, таламус, уздечка, задняя ножка внутренней капсулы, бледный шар чечевицеобразного ядра, скорлупа чечевицеобразного ядра, латеральная борозда, ограда, передняя часть внутренней капсулы, головка хвостатого ядра, столб свода, передний рог бокового желудочка, колено мозолистого тела, прозрачная перегородка, межталамическая спайка, чечевицеобразное ядро, наружная капсула, крайняя капсула, извилины островка, латеральная борозда, внутренняя капсула, субталамическое ядро, хвост хвостатого ядра, латеральное коленчатое ядро, красное ядро, серое вещество верхнего холмика, червь мозжечка.
Головной мозг новорожденного, детей, ребенка, человека: строение, анатомия
Головной мозг новорожденного младенца короче и шире, чем у детей школьного возраста и взрослого человека. Он лишен всех третичных и ряда вторичных борозд. К концу первого года жизни ребенка головной мозг увеличивается в 2 – 2,6 раза. К 3 годам – увеличивается в 3 раза. Масса головного мозга от рождения до взрослого периода развития увеличивается в 4 раза, а масса тела – в 21 раз.
Масса правого полушария чаще всего больше массы левого полушария. После рождения наиболее интенсивно развиваются теменные и лобные доли. И из-за этого изменяется общая конфигурация головного мозга. В отличие от мозга взрослого человека у новорожденного нейроны различных слоев располагаются тесно рядом друг с другом, из-за этого радиальная исчерченность коры может отсутствовать. Единичные нейроны могут располагаться в субкортикальном белом веществе. В черной субстанции стволовых отделов головного мозга нейроны еще не имеют пигмента меланина, который появляется обычно к 3 – 4 годам. До 3 – 6 месяцев внеутробной жизни в коре мозжечка сохраняется наружный эмбриональный слой, который имеет название «слой Оберштейнера». Слой Оберштейнера состоит из медуллобластов и спонгиобластов. Поверхность нижних олив продолговатого мозга плода гладкая. После рождения ребенка оливы приобретают возвышения и затем заметно увеличиваются с возрастом. Практически постоянно у новорожденных в субэпендимальных отделах вентрикулярной системы боковых желудочков обнаруживаются незрелые клеточные элементы, наличие которых ошибочно напоминает проявления Вирховского локального энцефалита. Незрелые клетки располагаются в субэпендимальном слое диффузно или в виде отдельных очагов. Иногда они прослеживаются вдоль кровеносных сосудов на значительном протяжении белого вещества. К 3 – 6 месяцам жизни ребенка эти клетки постепенно исчезают. Наличие в субэпендимальных отделах вентрикулярной системы большого количества незрелых клеток является дополнительным морфологическим признаком недоношенности плода.
Как меняется масса головного мозга ребенка в зависимости от возраста?
Если проследить, как изменяется масса головного мозга ребенка в зависимости от возраста, то можно заметить следующую картину. Если возраст ребенка от 3 до 8 дней, длина тела 49 – 50 см, то масса головного мозга будет 336 грамм. В 1 месяц рост ребенка 52 см, масса головного мозга – 360 грамм. В 3 месяца рост ребенка 56 см, масса головного мозга 520 грамм. В 6 мес при росте – 62 см, масса ГМ 670 гр. В 9 мес при росте – 67 см, масса ГМ 760 гр. В 1 год рост ребенка 73 см, масса головного мозга 960 гр. В 1,5 года при росте 79 см, масса ГМ 1045 гр. В 2 года при росте 85 см, масса ГМ 1070 гр. В 3 года при росте ребенка 89 см, масса головного мозга 1150 гр. В 5 лет при росте – 106 см, масса гм 1240 гр. В 10 лет при росте 132 см, масса мозга 1300 гр. В 12 лет при росте 145 см, масса мозга 1370 грамм.
Физиология, работа головного мозга
Физологически вся работа головного мозга строится на принципах иерархичности, целостности, системности и пластичности. Это принципы функционирования осуществляют все условные и безусловное рефлексы. Они способствуют протеканию сознательной психической деятельности человека. Принцип иерархичности заключается в том, что филогенетически более молодые отделы головного мозга осуществляют управление более высокого порядка, дополняя, но не подменяя собой функцию более древних в филогенетическом отношении отделов. В результате этого расширяются возможности организма в более тонкой дифференцировке каждого раздражителя каждым анализатором, а также осуществляется более адекватное восприятия общей картины мира на основе корреляции результатов деятельности многих анализаторов.
Высшей формой выражения иерархического принципа является процесс кортикализации функций. С принципом иерархичности сочетаются принципы целостности и системности, которые заключаются в том, что головной мозг функционирует как единое целое со всех нервной системой, при этом получает афферентную импульсацию, осуществляет ее анализ и синтез, формирует поток эфферентных импульсов, которые определяют адекватную деятельность всех периферических органов. В результате формируется устойчивая система, обеспечивающая непрерывную информационную связь: центр – периферия – среда – периферия – центр. Под пластичностью понимается функциональная изменчивость нервных центров, которая отчетливо проявляется в процессе компенсации нарушенных функций головного мозга.
Большую роль в нормальном функционировании головного мозга играет иррадиация возбуждения. Механизм обратной связи заключается в замыкании входа и выхода одного и того же элемента или системы. Механизм доминанты регламентирует взаимоотношения между нервными центрами.
Заболевания, нарушения, поражения головного мозга
Заболевания, нарушения, поражения головного мозга разнообразны. В дальнейших статья мы остановимся на такой патологии, как опухоль головного мозга, киста головного мозга (в том числе арахноидальная, ретроцеребеллярная, ликворная), травмы, сотрясение или ушиб головного мозга, рак головного мозга, гидроцефалия (водянка), атеросклероз сосудов, аневризма, энцефалопатия, демиелинизация, ишемия, ишемический или геморрагический инсульт, инфаркт, атрофия, спазм или сужение сосудов, глиобластома, менингиома, дисфункция, дистония, диффузные изменения, гипоксия (кислородное голодание), энцефалит, воспаление, сосудистые заболевания, атрофические изменения. Клиника при таких заболеваниях зависит от вида патологии.
Лечение головного мозга в Саратове, в России
Сарклиник проводит лечение ряда заболеваний, болезней центральной и периферической нервной системы в Саратове, в России у детей, подростков, взрослых, мальчиков, девочек, парней, девушек, мужчин, женщин, лечение головного мозга в Саратове. Аппаратные и неаппаратные методы лечения позволяют восстановить работу, функционирование нервной системы человека.
Глава 2. Возрастные особенности ЭЭГ у здоровых детей
Известно, что у здорового человека картина биоэлектрической активности головного мозга, отражающей его морфо-функциональное состояние, непосредственно определяется возрастным периодом и, следовательно, в каждый из них имеет свои особенности. Наиболее интенсивные процессы, связанные с развитием структуры и функциональным совершенствованием головного мозга, происходят в детском возрасте, что и выражается в наиболее существенных изменениях качественных и количественных показателей электроэнцефалограммы в этот период онтогенеза.
2.1. Особенности детской ЭЭГ в состоянии спокойного бодрствования
Электроэнцефалограмма новорожденного доношенного ребенка в состоянии бодрствования полиморфна с отсутствием организованной ритмической активности и представлена генерализованными нерегулярными низкоамплитудными (до 20 мкВ) медленными волнами преимущественно дельта-диапазона частотой 1–3 кол./с. без регионарных различий и четкой симметричности [Фарбер Д. А., 1969, Зенков Л. Р., 1996]. Возможна наибольшая амплитуда паттернов в центральных [Посикера И. Н., Строганова Т. А., 1982] или в теменно-затылочных [Dreyfus-Brisac, 1975] отделах коры, могут наблюдаться эпизодические серии нерегулярных альфа-колебаний амплитудой до 50–70 мкВ [Kalab Z., 1969] (рис. 2.1).
К 1-2,5 месяцам у детей увеличивается амплитуда биопотенциалов до 50 мкВ, может отмечаться ритмическая активность частотой 4-6 кол./с в затылочных и центральных областях. Преобладающие дельта-волны приобретают билатерально-синхронную организацию (рис. 2.2).
С 3-месячного возраста в центарльных отделах может определяться мю-ритм c частотой, варьирующей в диапазоне 6–10 кол./с (частотная мода мю-ритма составляет 6,5 кол/с), амплитудой до 20–50 мкВ иногда с умеренной межполушарной асимметрией [Pampiglione G., 1972; Dreyfus-Brisac, 1975; Строганова Т.А., Посикера И.Н., 1993].
С 3-4 месяцев в затылочных областях регистрируется ритм частотой около 4 кол./с, реагирующий на открывание глаз. В целом ЭЭГ продолжает оставаться нестабильной с присутствием колебаний разной частоты [Blume W. T., 1982; Благослонова Н. К., Новикова Л. А., 1994] (рис. 2.3).
К 4 месяцам у детей отмечается диффузная дельта- и тета-активность, в затылочных и центральных областях может быть представлена ритмическая активность частотой 6–8 кол./с.
С 6-го месяца на ЭЭГ доминирует ритм 5–6 кол./с [Благосклонова Н. К., Новикова Л. А., 1994] (рис. 2.4).
По данным Т.А. Строгановой с соавторами (2005) средняя пиковая частота альфа-активности в 8-месячном возрасте составляет 6,24 кол./с, а в 11-месячном — 6,78 кол./с. Частотная мода мю-ритма в период с 5–6 месяцев до 10–12 месяцев составляет 7 кол./с и 8 кол./с — после 10-12 месяцев.
Электроэнцефалограмма ребенка в возрасте 1 года характеризуется выраженными во всех регистрируемых областях синусоидальными колебаниями альфа-подобной активности (альфа-активности — онтогенетического варианта альфа-ритма) с частотой от 5 до 7, реже 8–8,5 кол/сек, перемежающимися отдельными волнами наибольшей частоты и диффузными дельта-волнами [Фарбер Д.А., Алферова В.В., 1972; Зенков Л.Р., 1996]. Альфа-активность отличается нестабильностью и, несмотря на широкую региональную представленность, как правило, не превышает 17–20 % от общего времени записи. Основная доля принадлежит тета-ритму — 22–38 %, а также дельта-ритму — 45–61 %, на который могут накладываться альфа- и тета-колебания. Амплитудные значения основных ритмов у детей вплоть до 7 лет варьируют в следующих приделах: амплитуда альфа-активности — от 50 мкВ до 125 мкВ, тета-рита — от 50 мкВ до 110 мкВ, дельта-ритма — от 60 мкВ до 100 мкВ [Королева Н.В., Колесников С.И., 2005] (рис. 2.5).
В возрасте 2 лет альфа-активность также представлена во всех областях, хотя ее выраженность уменьшается к передним отделам коры больших полушарий. Альфа-колебания имеют частоту 6–8 кол/сек и перемежаются группами высокоамплитудных колебаний с частотой 2,5–4 кол/сек. Во всех регистрируемых областях может отмечаться наличие бета-волн частотой 18–25 кол/сек [Фарбер Д. А., Алферова В. В., 1972; Благосклонова Н. К., Новикова Л. А., 1994; Королева Н. В., Колесников С. И., 2005]. Величины индексов основных ритмов в этом возрасте близки таковым у годовалых детей (рис. 2.6). Начиная с 2 лет у детей на ЭЭГ в ряду альфа-активности, чаще в теменно-затылочной области могут выявляться полифазные потенциалы, представляющие собой сочетание альфа-волны с предшествующей или следующей за ней медленной волной. Полифазные потенциалы могут быть билатерально-синхронными, несколько асимметричными или преобладать попеременно в одном из полушарий [Благосклонова Н. К., Новикова Л. А., 1994].
На электроэнцефалограмме 3–4-летнего ребенка доминируют колебания тета-диапазона. Вместе с тем, преобладающая в затылочных отведениях альфа-активность продолжает сочетаться со значительным числом высокоамплитудных медленных волн частотой 2–3 кол/сек и 4–6 кол/сек [Зислина Н. Н., Тюков В. Л., 1968]. Индекс альфа-активности в этом возрасте колеблется в пределах 22–33 %, индекс тета-ритма составляет 23–34 %, а представленность дельта-ритма снижается до 30–45 %. Частота альфа-активности в среднем составляет 7,5–8,4 кол/сек, варьируя от 7 до 9 кол/сек. То есть в этот возрастной период происходит появление фокуса альфа-активности с частотой 8 кол/сек. Параллельно возрастает и частота колебаний спектра тета [Фарбер Д. А., Алферова В. В, 1972; Королева Н. В., Колесников С. И,, 2005 Normal. 2006]. Альфа-активность имеет наибольшую амплитуды в теменно-затылочных областях и может приобретать заостренную форму (рис. 2.7). У детей вплоть до 10—12-летнего возраста в электроэнцефалограмме на фоне основной активности могут выявляться высокоамплитудные билатерально-синхронные вспышки колебаний частотой 2–3 и 4–7 кол/сек, преимущественно выраженных в лобно-центральных, центрально-теменных или теменно-затылочных областях коры мозга [Blume W. T., 1982; Благосклонова Н. К., Новикова Л. А., 1994], либо имеющие генерализованный характер без выраженного акцента. На практике, приведенные пароксизмы, расцениваются как признаки гиперактивности стволовых структур мозга. Отмеченные пароксизмы наиболее часто встречаются при гипервентиляции (рис. 2.22, рис. 2.23, рис. 2.24, рис. 2.25).
В 5-6-летнем возрасте на электроэнцефалограмме повышается организация основного ритма и устанавливается активность с частотой альфа-ритма свойственной взрослым. Индекс альфа-активности составляет более 27 %, показатели тета-индекса — 20–35 %, дельта-индекса — 24–37 %. Медленные ритмы имеют диффузное распределение и не превышают по амплитуде альфа-активность, которая по амплитуде и индексу преобладает в теменно-затылочных областях. Частота альфа-активности в пределах одной записи может варьировать от 7,5 до 10,2 кол/сек, но ее средняя частота составляет 8 и более кол/сек [Bernhard C. G., Skoglund C.R., 1939; Henry C. E., 1944; Горбачева Т. Г., 1969; Королева Н. В., Колесников С. И., 2005] (рис. 2.8).
В электроэнцефалограммах 7—9-летних детей альфа-ритм представлен во всех областях, но его наибольшая выраженность характерна для теменно-затылочных областей. В записи преобладают альфа- и тета-риты, индекс более медленной активность не превышает 35 %. Показатели альфа-индекса варьируют в пределах 35–55 %, а тета-индекса — в пределах 15–45 %. Бета-ритм выражен в виде групп волн и регистрируется диффузно или с акцентом в лобно-височных областях, частотой 15–35 кол/сек, амплитудой до 15–20 мкВ. Среди медленных ритмов преобладают колебания с частотой 2–3 и 5–7 кол/сек. Преобладающая частота альфа-ритма в этом возрасте составляет 9–10 кол/сек и имеет наибольшие свои значения в затылочных областях. Амплитуда альфа-ритма у разных индивидуумов варьирует в пределах 70–110 мкВ, медленные волны могут иметь наибольшую амплитуду в теменно-задневисочно-затылочных областях, которая всегда ниже амплитуды альфа-ритма. Ближе к 9-летнему возрасту в затылочных областях могут появляться не четко выраженные модуляции альфа-ритма (рис. 2.9).
В электроэнцефалограммах детей 10–12 лет созревание альфа-ритма в основном завершается. В записи регистрируется организованный хорошо выраженный альфа-ритм, доминирующий по времени регистрации над остальными основными ритмами и по индексу составляющий 45–60 %. По амплитуде альфа-ритм преобладает в теменно-затылочных или задневисочно-теменно-затылочных отделах, где также альфа-колебания могут группироваться в пока еще не четко выраженные отдельные модуляции. Частота альфа-ритма варьирует в пределах 9–11 кол/сек и чаще колеблется около 10 кол/сек. В передних отделах альфа-ритма менее организован и равномерен, а также заметно ниже по амплитуде. На фоне доминирующего альфа-ритма выявляются единичные тета-волны с частотой 5–7 кол/сек и по амплитуде не превышающей другие компоненты ЭЭГ. Также с 10 лет отмечается усиление бета-активности в лобных отведениях. Билатеральные генерализованные вспышки пароксизмальной активности с этого этапа онтогенеза у подростков в норме уже не регистрируются [Благосклонова Н. К., Новикова Л. А., 1994; Соколовская И.Э., 2001] (рис. 2.10).
ЭЭГ подростков в возрасте 13–16 лет характеризуется продолжающимися процессами формирования биоэлектрической активности мозга. Альфа-ритм становится доминирующей формой активности и преобладает во всех областях коры, средняя частота альфа-ритма равняется 10–10,5 кол/сек [Соколовская И. Э., 2001]. В некоторых случаях, наряду с достаточно выраженным в затылочных отделах альфа-ритмом, может отмечаться меньшая его стабильность в теменных, центральных и лобных областях коры и сочетание его с низкоамплитудными медленными волнами. В этот возрастной период устанавливается наибольшая степень сходства альфа-ритма затылочно-теменных и центрально-лобных областей коры, отражая увеличение сонастройки различных областей коры в процессе онтогенеза. Также снижаются амплитуды основных ритмов, приближаясь к таковым у взрослых, наблюдается уменьшение резкости регионарных различий основного ритма в сравнение с детьми младшего возраста (рис. 2.11). После 15 лет у подростков постепенно исчезают на ЭЭГ полифазные потенциалы, изредка встречаясь в виде единичных колебаний; перестают регистрироваться синусоидальные ритмические медленные волны частотой 2,5–4,5 кол/сек; уменьшается степень выраженности низкоамплитудных медленных колебаний в центральных областях коры.
ЭЭГ достигает полной степени зрелости, характерной для взрослых людей к 18–22 годам [Благосклонова Н. К., Новикова Л. А., 1994].
2.2. Изменение детской ЭЭГ при функциональных нагрузках
При анализе функционального состояния головного мозга важно оценивать характер его биоэлектрической активности не только в состоянии спокойного бодрствования, но и ее изменения при функциональных нагрузках. Наиболее распространенными из них являются: проба с открыванием-закрыванием глаз, проба с ритмической фотостимуляцией, гипервентиляцией, депривацией сна.
Проба с открыванием-закрыванием глаз необходима для оценки реактивности биоэлектрической активности головного мозга. При открывании глаз отмечается генерализованное подавление и снижение амплитуды альфа-активности и медленноволновой активности представляющее собой реакцию активации. Во время реакции активации в центральных областях билатерально может сохраняться мю-ритм с частотой 8-10 кол/сек и по амплитуде не превышающий альфа-активность. При закрывании глаз альфа-активность усиливается.
Реакция активации осуществляется за счет активирующего влияния ретикулярной формации среднего мозга и зависит от зрелости и сохранности нейронного аппарата коры больших полушарий.
Уже в период новорожденности в ответ на вспышку света отмечается уплощение ЭЭГ [Фарбер Д.А., 1969; Бетелева Т.Г и др., 1977; Westmoreland B. Stockard J., 1977; Coen R.W., Tharp B.R., 1985]. Однако у маленьких детей реакция активации выражена плохо и с возрастом ее выраженность улучшается [Garsche R., 1953; Френкель Г.М., 1994] (рис. 2.12).
В состоянии спокойного бодрствования реакция активации отчетливее начинает проявляться с 2—3-месячного возраста [Фарбер Д.А., 1969] (рис. 2.13).
Дети в возрасте 1–2 лет имеют слабо выраженную (75-95 % сохранения амплитудного уровня фона) реакцию активации (рис. 2.14).
В период 3–6 лет нарастает частота встречаемости достаточно выраженной (50–70 % сохранения амплитудного уровня фона) реакция активации и увеличивается ее индекс, а с 7 лет у всех детей регистрируется реакция активации, составляющая 70 % и менее сохранения амплитудного уровня фона ЭЭГ (рис. 2.15).
К 13 годам реакция активации стабилизируется и приближается к характерному для взрослых типу, выраженному в виде десинхронизации корковой ритмики [Фарбер Д.А., Алферова В.В., 1972] (рис. 2.16).
Проба с ритмической фотостимуляцией применяется для оценки характера реагирования головного мозга на внешние воздействия. Также ритмическая фотостимуляция часто используется для провокации патологической ЭЭГ-активности.
Типичным ответом на ритмическую фотостимуляцию в норме является реакция усвоения (навязывания, следования) ритма — способность колебаний ЭЭГ повторять ритм световых мельканий c частотой равного частоте световых мельканий (рис. 2.17) в гармонике (при трансформации ритмов в сторону высоких частот, кратных частоте световых вспышек) или субгармонике (при трансформация ритмов в сторону низких частот, кратных частоте световых вспышек) (рис. 2.18). У здоровых обследуемых реакция усвоения ритма наиболее отчетливо выражена при частотах, близких к частотам альфа-активности, максимально и симметрично проявляется в затылочных отделах полушарий [Благосклонова Н.К., Новикова Л.А., 1994; Зенков Л.Р., 1996], хотя у детей возможна и более генерализованная ее выраженность (рис. 2.19). В норме реакция усвоения ритма прекращается не позднее, чем через 0,2–0,5 с после окончания фотостимуляции [Зенков Л.Р., Ронкин М.А., 1991].
Реакция усвоения ритма, также как и реакция активации, зависит от зрелости и сохранности нейронов коры и интенсивности воздействия неспецифических структур мозга мезодиэнцефального уровня на кору головного мозга.
Реакция усвоения ритма начинает регистрироваться с периода новорожденности и преимущественно представлена в диапазоне частот от 2 до 5 кол./с [Благосклонова Н.К., Новикова Л.А., 1994]. Диапазон усваиваемых частот коррелирует с изменяющейся с возрастом частотой альфа-активности [Laget P., Humdert R., 1954; Бутомо И.В., 1963; Ellingson R.J., 1964; Алферова В.В., 1967; Фарбер Д.А., Алферова В.В., 1972].
У детей 1–2 лет диапазон усваиваемых частот составляет 4–8 кол/сек. В дошкольном возрасте усвоение ритма световых мельканий наблюдается в диапазоне тета-частот и альфа-частот, с 7–9 у детей оптимум усвоения ритма перемещается в диапазон альфа-ритма [Зислина Н.Н., 1955; Новикова Л.А., 1961], а у детей старшего возраста — в диапазон альфа и бета-ритмов.
Проба с гипервентиляцией как и проба с ритмической фотостимуляцией, может усиливать или провоцировать патологическую активность мозга. Изменения ЭЭГ во время гипервентиляции обусловлены церебральной гипоксией, вызванной рефлекторным спазмом артериол и уменьшением мозгового кровотока в ответ на снижение в крови концентрации углекислого газа [Hyperventilation. 2005]. В связи с тем, что реактивность церебральных сосудов снижается с возрастом, падение уровня насыщения кислородом во время гипервентиляции более выражено в возрасте до 35 лет. Это обусловливает значительные изменения ЭЭГ во время гипервентиляции в молодом возрасте [Благосклонова Н.К., Новикова Л.А., 1994].
Так у детей дошкольного и младшего школьного возраста при гипервентиляции могут значительно увеличиваться амплитуда и индекс медленной активности с возможным полным замещением альфа-активность (рис. 2.20, рис. 2.21).
Кроме того, в этом возрасте при гипервентиляции могут появляться билатерально-синхронные вспышки и периоды высокоамплитудных колебаний частотой 2–3 и 4–7 кол/сек, преимущественно выраженные в центрально-теменных, теменно-затылочных или центрально-лобных областях коры мозга [Благосклонова Н.К., Новикова Л.А., 1994; Blume W.T., 1982; Соколовская И.Э., 2001] (рис. 2.22, рис. 2.23) либо имеющие генерализованный характер без выраженного акцента и обусловленные повышенной активностью срединно-стволовых структур (рис. 2.24, рис. 2.25).
После 12–13 лет реакция на гипервентиляцию постепенно становится менее выраженной, может отмечаться небольшое снижение стабильности, организации и частоты альфа-ритма, незначительное увеличение амплитуды альфа-ритма и индекса медленных ритмов (рис. 2.26).
Билатеральные генерализованные вспышки пароксизмальной активности с этого этапа онтогенеза как правило в норме уже не регистрируются.
Изменения ЭЭГ после гипервентиляции в норме, как правило, сохраняются не более 1 минуты [Благосклонова Н.К., Новикова Л.А., 1994].
Проба с депривацией сна заключается в уменьшении времени продолжительности сна по сравнению с физиологической и способствует снижению уровня активации коры больших полушарий со стороны неспецифических активирующих систем ствола головного мозга. Снижение уровня активации и повышение возбудимости коры головного мозга у больных эпилепсией способствует проявлению эпилептиформной активности, преимущественно при идиопатических генерализованных формах эпилепсии [Roth B. et. al., 1986; Klinger D. et. al., 1991; Rodin E., 1999; Мухин К.Ю., Петрухин А.С., 2000; The usefulness. 2000; Kotagal P., 2001] (рис. 2.27а, рис. 2.27б)
Наиболее мощным способом активации эпилептиформных изменений является регистрация ЭЭГ сна после предварительной его депривации [Благосклонова Н.К., Новикова Л.А., 1994; Chlorpromazine. 1994; Foldvary-Schaefer N., Grigg-Damberger M., 2006].
2.3.Особенности детской ЭЭГ во время сна
Сон давно считается мощным активатором эпилептиформной активности [Gibbs F.A., Gibbs E.L., 1964]. Известно, что эпилептиформная активность отмечается преимущественно в I и II стадиях медленного сна [Gibbs F.A. et. al., 1937; Hess R., 1964; Папуашвили Н.С. и др., 1980; Геладзе Т.Ш. и др., 1983]. Рядом авторов отмечено, что медленноволновой сон избирательно облегчает возникновение генерализованных пароксизмов, а быстрый сон — локальных и особенно височного генеза [Sammaritano M. et. al., 1991; Malow B.A., Aldrich M.S., 2000; Вейн А.М. и др., 2003].
Как известно, медленная и быстрая фазы сна соотносятся с деятельностью различных физиологических механизмов, а между регистрируемыми во время этих фаз сна электроэнцефалографическими феноменами и активностью коры и подкорковых образований мозга существует связь. Главной синхронизирующей системой, ответственной за фазу медленного сна, является таламо-кортикальная система. В организации быстрого сна, характеризующегося десинхронизирующими процессами, участвуют структуры ствола головного мозга, в основном варолиевого моста.
Кроме того, у детей раннего возраста целесообразнее осуществлять оценку биоэлектрической активности в состоянии сна, не только потому, что в этот возрастной период запись во время бодрствования искажена двигательными и мышечными артефактами, но и в связи с ее недостаточной информативностью вследствие не сформированности основного коркового ритма. В то время как, возрастная динамика биоэлектрической активности в состоянии сна идет значительно интенсивнее и уже в первые месяцы жизнии у ребенка на электроэнцефалограмме сна наблюдаются все основные ритмы, свойственные в этом состоянии взрослому.
Необходимо отметить, что для идентификации фаз и стадий сна одновременно с ЭЭГ осуществляется регистрация электроокулограммы и электромиограммы.
Нормальный сон человека cocтoит из чередования серии циклов фаз медленного сна (non-REM-сон) и быстрого сна (REM-сон). Хотя у новорожденного доношенного ребенка можно идентифицировать и недифференцированный сон, когда невозможно четко отграничить фазы быстрого и медленного сна [Hrachovy R. A. et. al., 1997].
В фазу быстрого сна часто наблюдаются сосательные движения, отмечаются практически непрекращающиеся движения тела, улыбки, гримасы, легкий тремор, вокализация. Одновременно с фазовыми движениями глазных яблок отмечаются вспышки мышечных движений и нерегулярное дыхание. Фаза медленного сна характеризуется минимальной двигательной активностью [C1ement С. D. еt. a1., 1972].
Начало сна новорожденных детей знаменуется наступлением фазы быстрого сна, которая на ЭЭГ характеризуется низкоамплитудными колебаниями различной частоты, а иногда и невысокой синхронизированной тета-активностью [Благосклонова Н.К., Новикова Л.А., 1994; Строганова Т.А. и др., 2005] (рис. 2.28).
В начале фазы медленного сна на ЭЭГ могут появляться синусоидальные колебания тета-диапазона частотой 4–6 кол./с амплитуды до 50 мкВ более выраженные в затылочных отведениях и(или) генерализованные вспышки высокоамплитудной медленной активности. Последние могут сохраняться до 2-х летнего возраста [Фарбер Д.А., Алферова В.В., 1972] (рис. 2.29).
По мере углубления сна у новорожденных ЭЭГ приобретает альтернирующий характер — возникают высокоамплитудные (от 50 до 200 мкВ) вспышки дельта-колебаний частотой 1–4 кол./с, сочетающиеся с ритмическими низкоамплитудные тета-волнами с частотой 5–6 кол./с, чередующиеся с периодами супрессии биоэлектрической активности, представленной непрерывной низкоамплитудной (от 20 до 40 мкВ) активностью. Данные вспышки длительностью 2–4 с возникают каждые 4–5 с [Благосклонова Н.К., Новикова Л.А., 1994; Строганова Т.А. и др., 2005] (рис. 2.30).
В период новорожденности в фазу медленного сна также могут регистрироваться фронтальные острые волны, вспышки мультифокальных острых волн и бета-дельта-комплексы («дельта-бета-щетки»«.
Фронтальнын острые волны представляют собой бифазные острые волны с первичным позитивным компонентом, за которым следует негативный компонент амплитудой 50–150 мкВ (иногда до 250 мкВ) и часто ассоциируются с фронтальной дельта-активностью [Строганова Т. А. и др., 2005] (рис. 2.31).
Бета-дельта-комплексы — графоэлементы состоящие из дельта-волн с частотой 0,3–1,5 кол./с, амплитудой до 50–250 мкВ, сочетающихся с быстрой активностью частото 8–12, 16–22 кол/с амплитудой до 75 мкВ. Бате-дельта-комплексы возникают в центральных и(или) височно-затылочных областях и, как правило, билатерально-асинхронны и асимметричны [Dreyfus-Brisac C., 1975] (рис. 2.32).
К месячному возрасту на ЭЭГ медленного сна альтернация исчезает, дельта-активность носит непрерывный характер и в начале фазы медленного сна может сочетаться с более быстрыми колебаниями (рис. 2.33). На фоне представленной активности могут встречаться периоды билатерально-синхронной тета-активности частотой 4–6 кол/с, амплитудой до 50–60 мкВ (рис. 2.34).
При углублении сна дельта-активность нарастает по амплитуде и индексу и представлена в виде высокоамплитудных колебаний до 100–250 мкВ, с частотой 1,5–3 кол./с, тета-активность, как правило, низкого индекса и выражена в виде диффузных колебаниями; медленноволновая активность обычно доминирует в задних отделах полушарий (рис. 2.35).
Начиная с 1,5–2 месяцев жизни на ЭЭГ медленного сна в центральных отделах полушарий появляются билатерально-синхронные и(или) выраженные асимметрично «веретена сна» (сигма-ритм), представляющие собой периодически возникающие веретенообразно нарастающие и снижающиеся по амплитуде ритмические группы колебаний частотой 11–16 кол./с, амплитудой до 20 мкВ [Фанталова В.Л. и др., 1976]. «Сонные веретена» в этом возрасте еще редки и кратковременны по продолжительности, однако к 3-месячному возрасту они увеличиваются по амплитуде (до 30-50 мкВ) и продолжительности.
Следует отметить, что до 5-месячного возраста «сонные веретена» могут не иметь веретенообразной формы и проявляться в виде непрерывной активности длительностью до 10 с и более. Возможна амплитудная асимметрия «сонных веретен» более 50 % [Строганова Т.А. и др., 2005].
«Сонные веретена» сочетаются с полиморфной биоэлектрической активностью, иногда им предшествуют К-комплексы или вертекс-потенциалы (рис. 2.36)
К-комплекы представляют собой билатерально-синхронные преимущественно выраженные в центральной области двухфазные острые волны, в которых негативный острый потенциал сопровождается медленным позитивным отклонением. К-комплексы могут быть индуцированы на ЭЭГ при предъявлении звукового раздражителя, не пробуждая обследуемого. К-комплексы имеют амплитуду не менее 75 мкВ, и, также как вертекс-потенциалы, у детей раннего возраста могут быть не всегда отчетливыми (рис. 2.37).
При неглубоком медленном сне могут регистрироваться вспышки генерализованных билатерально-синхронных полифазных медленных волн (рис. 2.39).
С углублением медленного сна «сонные веретена» становятся реже (рис. 2.40) и в глубоком медленном сне, характеризующимся высокоамплитудной медленной активностью, обычно исчезают (рис. 2.41).
С 3 месяцев жизни сон ребенка всегда начинается с фазы медленного сна [Строганова Т.А. и др., 2005]. На ЭЭГ детей 3–4 месяцев часто при наступлении медленного сна отмечается регулярная тета-активность частотой 4–5 кол./с, амплитудой до 50–70 мкВ, проявляющаяся преимущественно в центрально-теменных отделах.
С 5-месячного возраста на ЭЭГ начинает дифференцироваться I стадия сна (дремота), характеризующаяся «ритмом засыпания», выраженным в виде генерализованной высокоамплитудной гиперсинхронной медленной активности с частотой 2–6 кол./с, амплитудой от 100 до 250 мкВ [Dumermuth G., 1965; Фанталова В.Л. и др., 1976; Строганова Т.А. и др., 2005]. Этот ритм проявляется стойко на протяжении 1–2-го года жизни (рис. 2.42).
При переходе к неглубокому сну отмечается редукция «ритма засыпания» и амплитуда фоновой биоэлектрической активности снижается. У детей 1–2 лет в это время также могут наблюдаться группы бета-ритма амплитудой до 30 мкВ частотой 18–22 кол./с, чаще доминирующие в задних отделах полушарий.
По данным С. Guilleminault (1987) фазу медленного сна можно подразделять на четыре стадии, на которые подразделяется медленный сон у взрослых, уже в возрасте 8–12 недель жизни. Однако наиболее сходная со взрослыми картина сна все же отмечается в более старшем возрасте.
У детей старшего возраста и взрослых начало сна знаменуется наступлением фазы медленного сна, в котором, как отмечено выше, выделяют четыре стадии.
I стадия сна (дремота) характеризуется полиморфной не высокой амплитуды кривой с диффузными тета- дельта-колебаниями и низкоамплитудной высокочастотной активностью. Активность альфа-диапазона может быть представлена в виде одиночных волн (рис. 2.43а, рис. 2.43б) Предъявление внешних стимулов может вызвать появление вспышек высокоамплитудной альфа-активности [Зенков Л.Р., 1996] (рис. 2.44) В этой стадии также отмечается появление вертекс-потенциалов, максимально выраженных в центральных отделах, которые могут встречаться во II и III стадиях сна [Normal. 2006] (рис. 2.45) Может отмечаться периодическая ритмическая высокоамплитудная медленная активность частотой 4–6 Гц в лобных отведениях.
У детей в этой стадии возможно появление генерализованных билатерально-синхронных вспышек тета-волн (рис. 2.46), билатерально-синхронных с наибольшей выраженностью в лобных отведениях вспышек медленных волн с частотой 2–4 Гц, амплитудой от 100 до 350 мкВ. В их структуре можно отметить спайкоподобный компонент [Daly D.D., Pedley T.A., 1997; Blumе W.T., Kaibara M., 1999].
В I-II стадиях могут возникать вспышки аркообразных электропозитивных спайков или острых волн с частотой 14 и(или) 6-7 кол./с продолжительностью от 0,5 до 1 сек. монолатерально или билатерально-асиннхронно с наибольшей выраженностью в задневисочных отведениях [Silverman D., 1967; Schwartz I.H., Lombroso C.T., 1968; Atlas. 2002] (рис. 2.47).
Также в I-II стадиях сна возможно возникновение преходящих позитивных острые волны в затылочных отведениях (POSTs) — периодов высокоамплитудных билатерально-синхронных (часто с выраженной (до 60 %) асимметрия паттернов) моно- или дифазных волн с частотой 4-5 кол./с, представленных позитивной начальной фазой паттерна с последующим возможным сопровождением низкоамплитудной негативной волной в затылочных отделах. При переходе к III стадии «позитивные затылочные острые волны» замедляются до 3 кол./с и ниже (рис. 2.48).
Первая стадия сна характеризуется медленным движением глаз.
II стадия сна идентифицируется по появлению на ЭЭГ генерализованных с преобладанием в центральных отделах «сонных веретен» (сигма-ритма) и К-комплексов. У детей старшего возраста и взрослых амплитуда «сонных веретен» составляет 50 мкВ, а длительность колеблется от 0,5 до 2 сек. Частота «сонных веретен» в центральных областях 12–16 кол./с, а в лобных — 10–12 кол./с [Normal. 2006].
В этой стадии эпизодически отмечаются вспышки полифазных высокоамплитудных медленных волн [Зенков Л.Р., 1996] (рис. 2.49).
III стадия сна характеризуется нарастанием амплитуды ЭЭГ (более 75 мкВ) и количества медленных волн, преимущественно дельта-диапазона. Регистрируются К-комплексы и «сонные веретена». Дельта волны частотой не выше 2 кол./с на эпохе анализа ЭЭГ занимают от 20 до 50 % записи [Вейн А.М., Хехт К, 1989]. Отмечается снижение индекса бета-активности (рис. 2.50).
IV стадия сна характеризуется исчезновением «сонных веретен» и К-комплексов, появлением высокоамплитудных (более 75 мкВ) дельта волн частотой 2 кол./с и менее, которые на эпохе анализа ЭЭГ составляют более 50 % записи [Вейн А.М., Хехт К, 1989]. III и IV стадии сна являются наиболее глубоким сном и объединены под общим названием «дельта сон» («медленноволновой сон») (рис. 2.51).
Фаза быстрого сна характеризуется появлением на ЭЭГ десинхронизации в виде нерегулярной активности с одиночными низкоамплитудными тета-волнами, редкими группами замедленного альфа-ритма и «пилообразной активностью», представляющей собой вспышки медленных острых волн частотой 2–3 кол./с на восходящий фронт которых накладывается дополнительная заостренная волна, придавая им двузубый характер [Зенков Л.Р., 1996]. Фаза быстрого сна сопровождается быстрыми движениями глазных яблок и диффузным снижением мышечного тонуса. Именно в эту фазу сна у здоровых людей происходят сновидения (рис. 2.52).
В период пробуждения у детей на ЭЭГ может возникать «лобный ритм пробуждения», представленный в виде ритмичной пароксизмальной островолновой активности частотой 7–10 кол./с, длительностью до 20 сек в лобных отведениях [Westmoreland В.F., 1997].
Фазы медленного и быстрого сна чередуются на протяжении вceгo времени сна, однако общая продолжительность циклов сна отличается в разные возрастные периоды: у детей до 2–3 лет она составляет около 45–60 минут, к 4–5 годам возрастает до 60–90 минут, у детей старшего возраста — 75–100 минут. У взрослых сонный цикл длится 90–120 минут и за ночь проходит от 4 до 6 циклов сна [Blume W.T., Kaibara M., 1999].
Длительность фаз сна также имеет возрастную зависимость: у детей грудного возраста фаза быстрого сна может занимать до 60 % времени цикла сна, а у взрослых — до 20–25 % [Гехт К., 2003]. Другие авторы отмечаются, что у доношенных новорожденных детей быстрый сон занимает не менее 55 % времени цикла сна, у детей месячного возраста — до 35 %, в 6-месячном возрасте — до 30 %, а к 1 году — до 25 % времени цикла сна [Строганова Т.А. и др., 2005], В целом, у детей старшего возраста и у взрослых I стадия сна длится от 30 сек. до 10–15 минут, II стадия — oт 30 дo 60 минут, III и IV стадии — 15–30 минут, фаза быстрого сна — 15–30 минут.
До 5 лет периоды фаз быстрого сна во время сна характеризуются равной продолжительностью. В последующем однородность эпизодов фаз быстрого сна в течение ночи исчезает: первый эпизод фазы быстрого сна становится коротким, тогда как последующие нарастают по продолжительности по мере приближения к ранним yтpенним часам. К 5 годам достигается соотношение между процентом времени, приходящимся на фазу медленного сна и на фазу быстрого сна, практически характерное для взрослых и в первую половину ночи наиболее отчетливо выражен медленный сон, а во второй наиболее продолжительными становятся эпизоды фаз быстрого сна [Anders T.S., Eiben L.A., 1997].
2.4. Неэпилептиформные пароксизмы детской ЭЭГ
Вопрос определения неэпилептиформных пароксизмов на ЭЭГ является одним из ключевых в дифференциальной диагностике эпилептических и неэпилептических состояний, особенно в детском возрасте, когда частота различных ЭЭГ-пароксизмов значительно высока.
Исходя из известного определения, пароксизм — это группа колебаний, резко отличающихся по структуре, частоте, амплитуде от фоновой активности, внезапно возникающая и исчезающая. К пароксизмам относят вспышки и разряды — пароксизмы неэпилептиформной и эпилептиформной активности, соответственно.
К неэпилептиформной пароксизмальной активности у детей относят следующие паттерны:
Среди неэпилептиформной пароксизмальной активности также выделяют «условноэпилептиформную» активность, имеющей диагностическое значение только при наличии соответствующей клинической картины.
К «условноэпилептиформной» пароксизмальной активности относят: