что помогает при ожоге медузы
Что помогает при ожоге медузы
Нередко в летний период люди сталкиваются с такими проблемами как укусы различных насекомых или ожоги
Термические ожоги
Что может быть лучше, чем посидеть у костра прекрасным летним вечером, но, к сожалению, иногда приятное времяпровождение может обернуться такой проблемой как ожог. Существует четыре степени ожога:
Не следует сбивать огонь руками, так как оказывающий помощь человек при этом сам может получить ожоги. Для этого могут быть использованы такие подручные средства как вода, тканевые изделия. После прекращения горения тлеющую одежду удаляют. Пострадавшую область следует держать под тонкой струйкой холодной (не ледяной) чистой воды в течение 10 минут. Нельзя прикладывать к ней лед. Если же наблюдается обугливание ткани или открытая рана (третья и четвертая степень), накладывается чистая влажная ткань. Можно дать выпить человеку, получившего ожог 500 мл воды с половиной чайной ложки соли и четвертью чайной ложки соды. Если человек страдает от боли, нужно дать ему обезболивающее средство.
Категорически нельзя обрабатывать пораженную поверхность маслом, спиртом или другими подручными средствами. Не следует прокалывать образовавшиеся пузыри. Не следует сдирать прилипшую к ранам одежду.
Тепловой и солнечный удар
Необходимо различать такие признаки теплового (солнечного) удара как:
При тепловых поражениях температура тела может достигать сорока градусов Цельсия. В самых тяжелых случаях пострадавший может потерять сознание.
Первая помощь при тепловом или солнечном ударе:
Срочно удалить пострадавшего из зоны повышенной температуры и солнечного излучения в холодное помещение. Если тень обеспечить не удается, следует прикрыть голову и грудь потерпевшего собственной тенью.
Снять с пострадавшего одежду. При отсутствии затенения снимать следует только верхнюю стягивающую или плотную одежду. Необходимо взбрызнуть потерпевшего водой и интенсивно обмахивать подручными приспособлениями: (папкой, одеждой, полотенцем). Наложить холодный компресс на грудь и голову пострадавшего и дать ему обильное питье.
Известно, что к тепловым и солнечным ударам более склонны люди с нарушениями сердечной деятельности и системы кровообращения. B связи с этим ни в ком случае нельзя внезапно окунать (погружать) пострадавшего в холодную воду. Резкий перепад температуры может привести к сердечному приступу, а то и к полной остановке сердца.
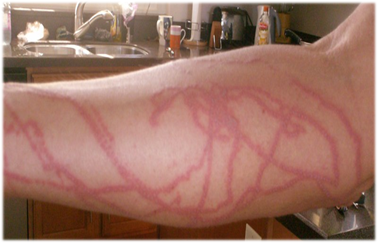
Ожог от медузы
Ожог медузы — неприятное происшествие, с которым нередко сталкиваются отдыхающие на море.
Укусы насекомых
Насекомые по своей вредности и опасности в значительной степени отличаются друг от друга. Например, обычные комары, особой опасности не представляют. Однако укусы ряда других насекомых могут быть реально опасны. Первая помощь при укусах насекомых заключается: В удалении жала, если оно осталось на месте укуса (оставляют только пчелы).
Для уменьшения боли и отека к месту укуса на 10 минут приложите холод. Нанесите противоаллергическую мазь. Если ее нет в наличии, то следует нанести на место укуса кашицу, приготовленную из простой пищевой соды и воды. Можно смочить ватку в растворе пищевой соды и приложить к месту укуса, чтобы уменьшить зуд (лучше привязать на 1-2 ч). Если припухлость в месте укуса очень выражена, зона покраснения более 10 см, отмечается выраженный зуд, примите противоаллергическое средство общего действия. Если сохраняется выраженный зуд, нарастает отек и увеличивается диаметр покраснения, следует немедленно обратиться к врачу.
Укусы ядовитых змей
Как правило, в подавляющем большинстве случаев неизвестно, ядовитая укусившая человека змея или нет. Поэтому ждать проявлений симптомов действия яда не следует, оказывать неотложную помощь необходимо тотчас же после укуса. Нужно как можно быстрее доставить пострадавшего в больницу, где ему окажут всю необходимую помощь. При укусе змеи необходимо помнить, что укушенному змеей человеку нужно двигаться как можно меньше т.к. мышечные сокращения увеличивают скорость всасывания яда. Если укус произошел через одежду, аккуратно снимите ее или разрежьте (на одежде могут быть капли яда). Пострадавший должен находиться в таком положении, чтобы укушенная конечность была ниже уровня сердца. Необходим активный питьевой режим. Не нужно накладывать жгут, прижигать или надрезать место укуса, прикладывать лед или теплые компрессы.
Надеемся, что лето для вас будет полным радостных событий.
Берегите себя и своих близких!
Что помогает при ожоге медузы
Ранее мы рассмотрели, какую первую помощь следует предпринять при различных травмах, но иногда в летний период люди сталкиваются с такими проблемами как укусы различных насекомых, ожоги, утопления, отравления и т.д. Какую же помощь следует оказать в данных ситуациях?
Термические ожоги. Что может быть лучше, чем посидеть у костра прекрасным летним вечером, но, к сожалению, иногда приятное времяпровождение может обернуться такой проблемой как ожог. Существует четыре степени ожога:
Первая – кожа на месте поражения краснеет,
Вторая – появляется волдырь,
Третья – погибают и более глубинные слои кожи,
Четвертая – пораженное место обугливается.
Первой помощью человеку, который пострадал от теплового воздействия, является вынос его из зоны пламени.
Не следует сбивать огонь руками т.к. оказывающий помощь человек при этом сам может получить ожоги. Для этого могут быть использованы такие подручные средства как вода, песок, тканевые изделия. После прекращения горения тлеющую одежду удаляют. Пострадавшую область следует держать под тонкой струйкой холодной (не ледяной) чистой воды в течение 10 минут. Нельзя прикладывать к ней лед. Если же наблюдается обугливание ткани или открытая рана (третья и четвертая степень), накладывается чистая влажная ткань. Можно дать выпить человеку, получившего ожог 500 мл воды с половиной чайной ложки соли и четвертью чайной ложки соды. Если человек страдает от боли, нужно дать ему обезболивающее.
Категорически нельзя обрабатывать пораженную поверхность подручными и народными средствами. Не следует прокалывать образовавшиеся пузыри. Не следует сдирать прилипшую к ранам одежду.
Необходимо различать такие признаки теплового (солнечного) удара как:
— ощущение пульсации висков;
— покраснение кожи, в особенности лица;
— увеличение частоты сердцебиения до ста и более ударов за минуту;
При тепловых поражениях температура тела может достигать сорока градусов Цельсия. В самых тяжелых случаях пострадавший может потерять сознание.
Первая помощь при тепловом или солнечном ударе:
Срочно удалить пострадавшего из зоны повышенной температуры и солнечного излучения в холодное помещение. Если тень обеспечить не удается, следует прикрыть голову и грудь потерпевшего собственной тенью.
Снять с пострадавшего одежду. При отсутствии затенения снимать следует только верхнюю стягивающую или плотную одежду. Необходимо взбрызнуть потерпевшего водой и интенсивно обмахивать подручными приспособлениями: (папкой, одеждой, полотенцем). Наложить холодный компресс на грудь и голову пострадавшего и дать ему обильное питье.
Известно, что к тепловым и солнечным ударам более склонны люди с нарушениями сердечной деятельности и системы кровообращения. B связи с этим ни в ком случае нельзя внезапно окунать (погружать) пострадавшего в холодную воду. Резкий перепад температуры может привести к сердечному приступу, а то и к полной остановке сердца.
Ожог от медузы
Ожог медузы — неприятное происшествие, с которым нередко сталкиваются отдыхающие на море.
Следует помнить, что при получении такого рода поражения вреден не только непосредственно сам ожог, но и воздействие яда на организм. У людей может наблюдаться разная реакция на соприкосновение с медузой.
Степень повреждения кожных покровов зависит от того, с какой именно разновидностью медузы вы столкнулись, и какая часть тела пострадала.
В первую очередь необходимо как можно скорее выйти на берег: ожог от медузы не только болезненный, но может вызвать аллергию, спровоцировать сердечный приступ, парализацию пострадавшей конечности.
Укусы насекомых
Насекомые по своей вредности и опасности в значительной степени отличаются друг от друга. Например, обычные комары, особой опасности не представляют. Однако, укусы ряда других насекомых могут быть реально опасны.
Первая помощь при укусах насекомых заключается:
-В удалении жала, если оно осталось на месте укуса (оставляют только пчелы).
— Для уменьшения боли и отека к месту укуса на 10 минут приложите холод.
— Нанесите противоаллергическую мазь. Если ее нет в наличии, то следует нанести на место укуса кашицу, приготовленную из простой пищевой соды и воды. Можно смочить ватку в растворе пищевой соды и приложить к месту укуса, чтобы уменьшить зуд (лучше привязать на 1-2 ч).
— Если припухлость в месте укуса очень выражена, зона покраснения более 10 см, отмечается выраженный зуд, примите противоаллергическое средство общего действия.
-Если сохраняется выраженный зуд, нарастает отек и увеличивается диаметр покраснения, следует немедленно обратиться к врачу.
Укусы ядовитых змей
Как правило, в подавляющем большинстве случаев неизвестно, ядовитая укусившая человека змея или нет. Поэтому ждать проявлений симптомов действия яда не следует, оказывать неотложную помощь необходимо тотчас же после укуса. Нужно как можно быстрее доставить пострадавшего в больницу, где ему окажут всю необходимую помощь.
При укусе змеи необходимо помнить, что укушенному змеей человеку нужно двигаться как можно меньше т.к. мышечные сокращения увеличивают скорость всасывания яда.
Если укус произошел через одежду, аккуратно снимите ее или разрежьте (на одежде могут быть капли яда).
Протрите кожу вокруг укуса, здесь тоже могут остаться капли яда.
При укусе в голову или шею — придавите место укуса.
Необходим активный питьевой режим.
Не нужно накладывать жгут, прижигать или надрезать место укуса, прикладывать лед или теплые компрессы
Отравления пищевыми продуктами
Отравления чаще всего провоцируют некачественные продукты с истекшим сроком годности или те, которые хранились в неподобающих условиях или готовились с нарушением санитарных норм. Летом, количество отравлений увеличивается, т.к. в условиях повышенной температуры порча продуктов происходить намного быстрее.
Итак, если у человека обнаружилось симптомы пищевого отравления (тошнота, рвота, понос, головокружение, боли в животе), первая помощь проводится сразу.
Если у человека пищевое отравление, первая помощь предусматривает звонок к доктору, так как состояние пострадавшего может резко ухудшиться даже по прошествии многих часов после начала интоксикации. Только врач сможет установить, попал ли токсин в кровь и какой вред он нанес организму. Кроме того, в условиях стационара специалисты смогут быстрее устранить последствия заболевания.
Утопление
Утопление — это разновидность механической асфиксии, критическое состояние возникает при заполнении легких и верхних дыхательных путей водой.
Первая помощь при утоплении
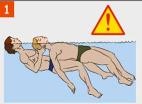
1. Извлеките пострадавшего из воды. (При подозрении на перелом позвоночника — вытаскивайте пострадавшего на доске или щите.)
 | 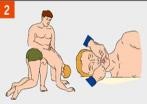 | 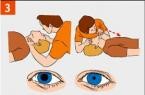 |  |
2. Уложите пострадавшего животом на свое колено, дай воде стечь из дыхательных путей. Обеспечите проходимость верхних дыхательных путей. Полость рта необходимо очистить от посторонних предметов (слизь, рвотные массы, ил, песок и т.п.).
Немедленно вызовите (самостоятельно или с помощью окружающих) «скорую помощь».
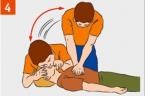
3.Определите наличие пульса на сонных артериях, реакции зрачков на свет, самостоятельного дыхания.
4. Если пульс, дыхание и реакция зрачков на свет отсутствуют — немедленно приступайте к сердечно-легочной реанимации. Продолжайте реанимацию до прибытия медицинского персонала или до восстановления самостоятельного дыхания и сердцебиения.
После восстановления дыхания и сердечной деятельности придайте пострадавшему устойчивое боковое положение. Желательно укрыть пострадавшего.
Надеемся, что лето для вас будет полным радостных событий.
Берегите себя и своих близких!
Центр хирургии мягких тканей
Наш Центр занимается хирургическим лечением заболеваний мягких тканей: это гнойно-воспалительные заболевания, термические травмы и их последствия, доброкачественные и злокачественные заболевания кожи и мягких тканей, последствия травм, но особое внимание уделяется раневым инфекциям. Раневая инфекция является сложной и пока нерешенной проблемой. В отечественной и зарубежной литературе имеются сведения, что антибиотики угнетают иммунологическую реактивность организма, вызывают токсические и аллергические реакции. Доказано, что антибиотикотерапия приводит к быстрому купированию инфекционного процесса, способствует раннему освобождению микроорганизма от возбудителей и тем самым препятствует выработке полноценного иммунитета.
Широкое и бессистемное применение антибиотиков привело к формированию полирезистентных штаммов возбудителей, что в определенной степени снизило их значение в профилактике гнойно-воспалительных осложнений.
При систематическом применении антибиотики главным образом назначаются парентерально. Однако, как показали экспериментально-гистологические исследования, длительное парентеральное введение антибиотиков вызывает дистрофию в миокарде, селезенке, печени, а также дисбактериоз, оказывает ототоксическое, гепатотоксическое и нефротоксическое действие.
Общая антибиотикотерапия не обеспечивает достаточного подавления микрофлоры в очаге воспаления из-за нарушения микроциркуляции в тканях, окружающих очаг, наличие биологических барьеров и образование грануляционного вала. Вследствие этого, при выраженных воспалительных процессах лишь небольшая часть антибиотика попадает в патологический очаг и не может оказать достаточного терапевтического эффекта.
Однако полное отрицание целесообразности применения антибиотиков с целью профилактики и лечения нагноений ран неправомерно, поскольку в целом ряде работ показана их эффективность. Данные об эффективности профилактического и лечебного применения антибиотиков противоречивы.
Центр оказывает высокоспециализированную медицинскую помощь пациентам:
С гнойно-воспалительными заболеваниями кожи и мягких тканей
С термической травмой и ее последствиями
С доброкачественными и злокачественными заболеваниями кожи и мягких тканей
С последствиями травм
В Центре хирургии мягких тканей с 2015 г. применяется современный аппарат Sonoca 300 фирмы Söring, который используется при лечении:
В основу работы ультразвукового аппарата положен принцип избирательности ультразвука по отношению к органам и тканям. Благодаря этому операции проводятся с минимальной потерей крови, а также с минимальным повреждением здоровой ткани органа.
На данный момент таких аппаратов в Санкт-Петербурге всего два.
Дополнительно
Запись на консультации
по телефону: +7(812)363-11-22
Должность: Заведующий 4 хирургическим отделением и Центром хирургии мягких тканей, врач-хирург, к.м.н.
Инсектная аллергия и особенности ее терапии
Аллергены насекомых могут вызвать развитие сенсибилизации при попадании в организм несколькими путями: с ядом — при ужалении перепончатокрылых (пчелы, осы и др.); со слюной — при укусе насекомых отряда двукрылых (комары, москиты
Аллергены насекомых могут вызвать развитие сенсибилизации при попадании в организм несколькими путями: с ядом — при ужалении перепончатокрылых (пчелы, осы и др.); со слюной — при укусе насекомых отряда двукрылых (комары, москиты и др.); ингаляционным и контактным способом — с чешуйками, личинками бабочек, сверчков, жуков и т. п. [1].
Аллергия на укусы насекомых протекает в виде немедленной или замедленной реакции в местах укуса. Обычно укус кровососущих насекомых (комаров, москитов, блох) вызывает локальные проявления в виде отека, покраснения и полиморфной сыпи (папулезной, уртикарной, геморрагической, буллезной, некротической формы) и крайне редко — серьезные аллергические реакции. Иногда на укусы мошек может наблюдаться рожистоподобная реакция в виде острой эритемы, протекающей без повышения температуры и увеличения регионарных лимфоузлов. Аллергены слюны москитов могут быть также причиной развития зудящей узелковой сыпи (флеботодермия). Описаны редкие случаи генерализованной уртикарной сыпи на укус даже одного кровососущего насекомого [1, 2].
Инсектная аллергия чаще встречается в летнее и осеннее время. Насекомые жалят при проведении садовых работ, в местах пикников, привлекают их также дворовые мусорные баки, компостные ямы; не стоит забывать о гнездах ос, которые располагаются, как правило, под карнизами, на чердаках. Однократное воздействие больших доз яда насекомых через ужаление сопоставимо с ежегодной дозой вдыхаемых аллергенов пыльцы. Развитие такой высокодозовой сенсибилизации объясняет, почему распространенность атопии среди пациентов с IgЕ-сенсибилизацией к ядам та же, что и в нормальной популяции [3].
Нормальная реакция на ужаление насекомых обычно проявляется в виде умеренного локального покраснения и отечности, тогда как выраженная локальная реакция — эритемой и сильным отеком, который может нарастать в течение 24–48 ч и сохраняться даже более 10 дней. Одновременно больного могут беспокоить слабость, недомогание, тошнота. В редких случаях имеют место инфекция и воспаление подкожно-жировой клетчатки [2].
Местные реакции лечат наложением на место укуса холодного компресса, используют также наружную терапию топическими противозудными препаратами (Фенистил гель, Псилобальзам), больному дают антигистаминный препарат нового поколения (лоратадин, цетиризин и др.). При сильно выраженной локальной реакции назначают топические кортикостероиды нефторированного ряда (метилпреднизолона аципонат, мометазона фуроат и др.). В наиболее тяжелых случаях местной реакции обосновано назначение 2–3-дневного курса преднизолона в дозе 30–40 мг/сут.
Примерно у 5% больных с выраженной местной реакцией в анамнезе при повторном ужалении насекомого может развиться генерализованная системная реакция с жизнеугрожающим состоянием — анафилактический шок. Чаще всего такие реакции вызываются ужалениями ос, пчел, реже шмелей и шершней; в 30% случаев больные не могут назвать вид ужалившего насекомого.
В США ежегодно погибает около 50 человек от аллергии на ужаление насекомых. Анафилактический шок на ужаление считается также одной из причин необъяснимой внезапной смерти. Большинство летальных случаев в 1998 г. в этой стране было отмечено у лиц в возрасте 40–60 лет, чаще у мужчин (28%), крайне редко — у детей (1 случай среди детей в возрасте 0–9 лет) [4]. В Казани, по данным проф. Р. С. Фассахова и соавторов, с 1993 по 1998 г. в аллергологическое отделение поступило 55 пациентов с аллергией на ужаление насекомого в возрасте от 16 до 70 лет [5]. В 44% случаев реакции были вызваны ужалением ос, в 31% случаев — пчел, шершня — в 1 случае. В популяционном исследовании мы не выявили ни одного случая системной аллергии на укус насекомых при опросе 2147 школьников г. Москвы (2003 г.) [6].
Реакции на ужаление перепончатокрылых насекомых делятся на аллергические, токсические и псевдоаллергические. Гиперчувствительность к яду или слюне насекомых запускается иммунологическими механизмами по немедленному типу с включением аллергенспецифических IgE-антител. Токсические реакции возникают при одновременном ужалении большим количеством насекомых и индуцируются действием ряда медиаторов, содержащихся в их яде. По клинической картине отличить токсические от аллергической реакции иногда бывает довольно трудно. У некоторых больных через 2–7 дней после ужаления могут возникать реакции, напоминающие сывороточную болезнь (артралгии, уртикарная сыпь, недомогание, повышение температуры). Такие больные при повторном ужалении имеют высокий риск развития анафилактического шока [2].
Выше уже говорилось о локальных реакциях при укусе насекомых. Системные реакции встречаются намного чаще местных (до 70% всех случаев ужаления насекомых) и, по мнению ряда авторов, могут различаться по степени тяжести [2, 4]. Однако клинические симптомы анафилактического шока, вызванного ужалением насекомого, хотя и могут варьировать по проявлениям и выраженности, но они ничем не отличаются от анафилактического шока любой этиологии [4].
У больных с анафилактическим шоком в 100% случаев встречаются гемодинамические нарушения: снижение артериального давления, слабость, головокружение. Другие типичные клинические симптомы анафилактического шока — диффузная эритема, сыпь, крапивница и/или ангиоотек; бронхоспазм; ларингоотек и/или нарушение сердечного ритма. У больного могут наблюдаться также такие признаки, как тошнота, рвота, головная боль, потеря сознания; в 5–8% случаев — головная боль, судороги, боль в груди.
Генерализованная крапивница или ангиоотек являются наиболее частой клинической манифестацией анафилаксии (92%) и наблюдаются как изолированно в виде одного симптома, так и на фоне тяжелой анафилаксии [7]. Однако кожные симптомы могут появиться позже или отсутствовать при быстром прогрессирующем течении анафилаксии. Следующие по частоте симптомы — респираторные (ангиоотек гортани, острый бронхоспазм), реже встречаются абдоминальные и гастроинтестинальные симптомы (боль в животе, тошнота, диарея).
Чаще всего симптомы анафилактического шока появляются в течение первых 15 мин после ужаления, причем раннее начало практически всегда ассоциируется с более тяжелым течением и соответственно выраженной симптоматикой заболевания. Дети имеют меньший риск развития повторной анафилаксии, особенно если у них аллергия на ужаление проявлялась в виде кожных симптомов (крапивница, сыпь, отек Квинке). Однако у больных любого возраста с первичным тяжелым анафилактическим шоком в анамнезе при повторном ужалении насекомого возможен рецидив анафилаксии в 70% случаев [2].
Поскольку жизнеугрожающие симптомы анафилаксии могут рецидивировать, больных следует наблюдать в течение первых 24 ч после первых проявлений заболевания (в 20% случаев анафилактический шок может рецидивировать через 8–12 ч после первого эпизода) [7]. Исследователи отмечают бифазное течение анафилаксии, которое клинически не отличается друг от друга, но требует использования достоверно больших доз адреналина.
К факторам, которые усиливают тяжесть анафилактического шока или влияют на его лечение, относят наличие у больного бронхиальной астмы, сопутствующих заболеваний сердечно-сосудистой системы, лекарственную терапию β-адреноблокаторами (Анаприлин, Атенолол, Метопролол и др.), ингибиторами ангиотензинпревращающего фермента и моноаминооксидазы. В таких случаях, с одной стороны, усиливается реакция дыхательных путей на высвобождаемые при анафилаксии медиаторы воспаления, а с другой — уменьшается влияние адреналина: наряду с тяжелой степенью анафилаксии появляется парадоксальная брадикардия, гипотензия, тяжелый бронхоспазм [7]. Экспериментально было доказано, что в таких случаях для купирования бронхоспазма и восстановления β-адренергической чувствительности у больного, принимающего β-адреноблокаторы, дозу неселективного β-агониста тербуталина необходимо увеличить в 80 раз [8]. Применение ингибиторов ангиотензинпревращающего фермента (Капотен, Энап) у ряда больных вызывает кашель, отек гортани или языка с последующим развитием асфиксии. Ингибиторы моноаминооксидазы (моклобемид, ниаламид и др.) замедляют скорость расщепления адреналина, усиливая его побочные эффекты [2, 8].
Наибольшее количество летальных случаев от инсектной аллергии, регистрируемые в группе лиц старшего возраста, связывают с наличием сопутствующих сердечно-сосудистых заболеваний, с приемом лекарств и наличием других возрастных патологических изменений в организме [8].
Лечение и профилактика
Анафилактический шок требует проведения неотложной терапии: незамедлительно у больного оценивают сердечную и дыхательную деятельность, проверяют адекватность поведения. Препаратом выбора при анафилактическом шоке является адреналина гидрохлорид.
Адреналин обладает следующими свойствами:
В зависимости от диапазона применяемых доз может оказывать эффекты:
Адреналина гидрохлорид выпускают в виде 0,1%-ного раствора в ампулах по 1 мл (в разведении 1 : 1000 или 1 мг/мл); для внутривенного введения 1 мл 0,1%-ного раствора адреналина разводят в 9 мл физиологического раствора. Адреналин нельзя разводить в растворе глюкозы или гидрокарбоната натрия. Важно помнить, что на активность адреналина также влияют условия хранения препарата.
Дозы при внутривенном введении рекомендуются следующие. При развитии анафилактических реакций: 0,1–0,3 мл адреналина (в разведении 1 : 1000) разводится в 9 мл раствора натрия хлорида (от 1 : 100 000 до 1 : 33 000) с последующей инфузией в течение нескольких минут; возможно повторное введение в случае отсутствия чувствительности, а также при стойкой артериальной гипотензии.
При тяжелом терминальном состоянии больного 0,1%-ный раствор адреналина в дозе 0,1 мл разводят в 0,9 мл венозной крови больного (аспирируют непосредственно из вены или катетера) или раствором натрия хлорида (для получения разведения 1 : 10 000), вводят внутривенно в течение нескольких минут; повторно — по показаниям до поддержания систолического артериального давления выше 100 мм рт. ст. у взрослых и 50 мм рт. ст. у детей.
В качестве побочного действия адреналин может вызвать острый инфаркт миокарда, выраженные аритмии и метаболический ацидоз; малые (менее 1 мкг/мин) дозы адреналина могут послужить причиной развития острой почечной недостаточности.
Вероятность развития подобных серьезных осложнений является главной причиной рекомендации воздержаться от широкого применения адреналина самими пациентами. Однако своевременное введение именно адреналина имеет решающее значение для благоприятного исхода анафилактического шока. За рубежом эта проблема решена: больных с любым анафилактическим шоком в анамнезе снабжают специальным шприцом-ручкой — эпинефрином в виде аутоинъектора (Epi-Pen, Аnа-Kit). В научной литературе ежегодно публикуются исследования, посвященные анализу использования аутоинъекторов эпинефрина у пациентов с инсектной аллергией, а также пищевой, латексной и идиопатической анафилаксией в анамнезе. Есть также работы, в которых освещается роль обучающих программ для школьных медсестер и инспекторов школ с целью незамедлительного введения эпинефрина детям с тяжелой формой аллергии и анафилаксией, что в значительной степени облегчается именно с помощью использования аутоинъектора.
Каждый больной, перенесший анафилактический шок, подлежит госпитализации в реанимационное отделение, где проводится инфузионная терапия преднизолоном 1–2 мг/кг каждые 6 ч, физиологическим раствором, глюкозой из расчета 5–10 мл/кг веса пациента; вводятся антигистаминные препараты внутривенно. При резистентной гипотонии назначают допамин (400 мг в 500 мл физиологического раствора, скорость введения — 2–20 мкг/кг/мин) под контролем артериального давления (> 90 мм рт. ст.) или глюкагон (струйно 1–5 мг каждые 5 мин, затем капельно 5–15 мкг/мин) до нормализации артериального давления. Через 1–2 дня из реанимационного отделения больного переводят в аллергологическое или терапевтическое отделение, где ему продолжают гормональную терапию преднизолоном перорально в дозе 10–15 мг в течение 10 дней; назначают антигистаминные препараты II поколения (лоратадин, цетиризин и др.), антибиотики (по показаниям), проводят контроль за функцией почек, печени, сердца, ЭКГ, консультацию невропатолога.
Диагноз IgE-гиперчувствительности к насекомым обязательно следует подтверждать кожными или серологическими пробами. Для постановки правильного диагноза и назначения аллергенспецифической терапии важно определить вид насекомого, вызвавшего реакцию. Локальная реакция без системных проявлений (анафилактический шок) не требует проведения аллергологического обследования. Напротив, кожные пробы на аллергены насекомых обязательно ставят, если в анамнезе у пациента любого возраста отмечались системные реакции жизнеугрожающего характера, а также неугрожающие жизни системные проявления у взрослых и детей (младше 16 лет). Возможна постановка проб также при локальных и токсических реакциях в анамнезе у больного [4]. Разработаны тесты in vitro — определение специфических IgЕ-антител, например: к яду пчелы медоносной, осы, шершня, слепня, комару обыкновенному, огневке мельничной, амбарному долгоносику, голубиному клещу, платяной моли (Allergopharma).
Больным с аллергией на ужаление насекомых аллергенспецифическую терапию назначают только в двух случаях: при системной жизнеугрожающей реакции и системной, не угрожающей жизни реакции у взрослых, имеющих положительные кожные пробы. Дети младше 16 лет с кожными проявлениями, не угрожающими жизни (например, в виде генерализованной крапивницы), не нуждаются в проведении аллергенспецифической иммунотерапии даже при наличии положительных специфических IgЕ-антител в крови. Продолжительность специфической иммунотерапии составляет не менее 5 лет [2, 5].
Лечение пациентов с аллергией на ужаление насекомых — многоэтапный процесс, гораздо более сложный, чем предполагают иногда врачи и сами пациенты. Проблема также в том, что в России до сих пор не производятся тесты для диагностики инсектной аллергии, а самое главное — отсутствуют и отечественные, и зарубежные аллерговакцины, необходимые для проведения аллергенспецифической иммунотерапии тем пациентам, которым этот метод лечения необходим по жизненным показаниям. Препарат «спасения» адреналин в соответствующей форме выпуска и нужной дозировке также не доступен в России для больных с тяжелой формой аллергии и анафилактическим шоком в анамнезе.
Соответствующим медицинским органам необходимо рассмотреть возможность преодоления всех этих неблагоприятных ситуаций. Добиться прорыва в данном направлении частично удастся, если мы обучим пациентов простым превентивным мерам, что нередко является решающим в спасении их жизни. Пациенты должны соблюдать определенные правила, в частности не привлекать насекомых и избегать их укусов, для чего:
— не пользоваться духами и не надевать яркую одежду;
— не есть на улице зрелые фрукты, не подходить близко к мусорным бакам и компостным ямам, которые привлекают насекомых;
— не открывать окна в автомобиле во время езды.
Следует довести до сведения родителей, учителей и школьников информацию о необходимости обеспечивать безопасность окружающей среды ребенку с высоким риском анафилактических реакций на укусы насекомых. Каждый пациент с аллергией на ужаление насекомого должен иметь бирку или браслет с данными о своем диагнозе и письменными рекомендациями по проведению неотложных мер в случае ужаления [1–5].
По вопросам литературы обращайтесь в редакцию.
Д. Ш. Мачарадзе, доктор медицинских наук, профессор
РУДН, Москва